Пластика и шунтирование сосудов
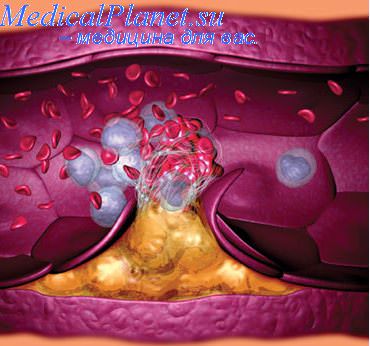
Реконструктивные операции на сосудах. Методы реконструктивных операций на артериях
История реконструктивной хирургии окклюзионных поражений артерий сравнительно невелика. В 1947 г. португальский хирург Дос Сантос сообщил о первой выполненной им эндартерэктомии из бедренной артерии. В настоящее время оперативные вмешательства при облитерируютих заболеваниях артериальных стволов получили распространение почти во всех странах мира. Операции на сосудах отличаются определенным своеобразием и специфичностью. Для их выполнения требуются специальные инструменты и различного размера атравматические иглы. Шовным материалом является пластмассовая нить, составляющая одно целое с иглой.
Для восстановления магистрального кровотока при окклюзионных поражениях артерий используют в основном три вида реконструкций:
1) эндартерэктомию — удаление организованного тромба или атероскле-ротической бляшки вместе с патологически измененной ннтнмой сосуда;
2) протезирование — резекцию окклюзированного сосуда и замещение его тем или иным трансплантатом; 3) шунтирование — восстановление магистрального кровотока с помощью трансплантата в обход пораженного сосуда. Выбор реконструктивной операции при окклюзионных поражениях сосудов зависит от многих факторов. Основными из них являются: локализация и распространенность закупорки, травматичность и длительность операции, общее состояние больного, а также опыт оперирующего хирурга в выполнении того или иного вмешательства. При выборе операции обязательно учитывают этиологию окклюзионного заболевания. Так, при эндартериите (артериите) методом выбора всегда является протезирование или шунтирование, так как результаты эндартерэктомии при этой форме патологии весьма неблагоприятны.
В биологическом отношении наиболее приемлема эидартерэктомия, ибо при таком типе реконструкции сохраняются естественные артериальные магистрали и используется только аутогенная ткань. Эта операция наиболее оправдана при сегментарных стенозах и сравнительно небольших по протяжению (5—10 см) окклюзиях артерий. Существует «открытый» метод эндартерэктомии, при котором операцию производят на глаз, для чего рассекают иа всем протяжении стенку сосуда над пораженным его отделом. Большее распространение получила «полузакрытая» эидартерэктомия, которая проводится из нескольких продольных или поперечных разрезов реконструируемого сосуда. В этих случаях для удаления патологически измененной интимы применяют различные инструменты и приспособления: лопаточки, кольца, петли, специальные баллонные катетеры. Некоторые хирурги с целью уменьшения травматизации стенки артерии используют для эндартерэктомии поток углекислого газа под давлением, который подастся через специальный инструмент между средней и внутренней оболочками сосуда, тем самым разделяя их.

Во Всесоюзном научном центре хирургии разработан и впервые применен в клинической практике метод ультразвуковой эндартерэктомии. Сущность метода заключается в том, что эндартерэктомию производят с помощью специальных волноводов с рабочей частью в виде колец или лопаточек, на которые подаются ультразвуковые колебания, значительно облегчающие удаление патологически измененной интимы. Наиболее радикальным является эверсионный вариант эндартерэктомни, при котором всю измененную интиму под контролем зрения удаляют при выворачивании резецированного сосуда (рис. 1С7).
Наиболее травматичной при распространенных окклюзиях, а в техническом отношении наиболее простой операцией считается шунтирование. Проксимальный и дистальиый анастомозы используемого для шунтирования трансплантата накладывают с артериальной магистралью конец в бок. Принципиально важное значение имеет тот факт, что при этой операции сохраняется кровоток в системе коллатералей пораженных сосудов, в обход которых накладывают шунт.
Операция протезирования по сравнению с эндартерэктомией и шунтированием получила более ограниченное распространение. Это вмешательство наиболее оправдано при небольших по протяжению (5—7 см) закупорках сосудов на почве эндартериита (артериита) или при гипоплазии окклюзированных сосудов. При операциях шунтирования н протезирования в настоящее время в качестве трансплантатов используют в основном синтетические протезы или аутовены. Сосудистые протезы из полимеров вполне себя оправдывают при пластике артериальных стволов диаметром более 7—8 мм (аорта, подвздошные артерии, плечеголов-ной ствол, сонные и подключичные артерии). За рубежом, в частности в США, чаще используют вязаные дакроновые трансплантаты, в СССР-отечественные тканые или плетеные протезы из лавсана или фторлон-лавсана. Основные требования к протезам заключаются в следующем: материал пластмассы по отношению к тканям организма должен быть интактным, стенки протеза должны быть достаточно пористыми, а протез — гофрированным, эластичным и неперегибающимся.
Кроме лавсановых протезов, во Всесоюзном научном центре хирургии используются и другие виды оригинальных отечественных синтетических трансплантатов, в частности полубиологические. Преимущество таких комбинированных протезов заключается в том, что после имплантации пропитывающий стенку крупнопористого трансплантата коллаген рассасывается. По мере его рассасывания окружающие ткани быстро прорастают протез через освобождающиеся поры. Это обеспечивает сравнительно высокую скорость образования неоинтимы трансплантата.
Синтетические протезы непригодны для замещения сосудов диаметром менее 6—7 мм. В этих случаях, как правило, быстро наступает тромбоз. Лучшим пластическим материалом в подобной ситуации является аутовена — большая подкожная вена бедра. Применяемые для протезирования артерий конечностей отдельными хирургами лнофилизированные артерии, взятые у трупа, себя не оправдали, а использование специально обработанных с целью ликвидации антигенных свойств ксенотрансплантатов (гетероартернн) еще не вышло за рамки клинического эксперимента и не может быть рекомендовано для широкого использования.
– Также рекомендуем “Микрохирургия кровеносных сосудов. Микрохирургическая сосудистая техника”
Оглавление темы “Артериальная недостаточность. Микрохирургия”:
1. Диагностика непроходимости артерий конечности. Лечение окклюзий артерии
2. Консервативная терапия острой артериальной непроходимости. Неоперативное лечение тромбоза
3. Хирургическое лечение острой артериальной непроходимости. Противопоказания к операции на артериях
4. Эмболия легочной артерии. Клиника и лечение эмболии легочной артерии
5. Тромбоз мезентериальных сосудов. Эмболия мезентериальных сосудов
6. Реконструктивные операции на сосудах. Методы реконструктивных операций на артериях
7. Микрохирургия кровеносных сосудов. Микрохирургическая сосудистая техника
8. Ампутации в микрохирургии. Тактика микрохирурга при ампутации
9. Анатомия и физиология вен. Исследование вен и лимфатических сосудов
10. Варикозное расширение вен. Причины варикозной болезни вен нижних конечностей
Источник
Различают аутоартериальную и аутовенозную пластику артерий.
Чащеприменяется аутовенозная пластика артерий, в качестве сосудистыхтрансплантатов берут подкожные вены руки, ноги, которыми могут бытьзамещены любые магистральные сосуды верхней и нижней конечностей .
Для аутоартериальной пластики в качестве аутоартериальноготрансплантата используется или глубокая артерия бедра, которой выполняютпластику подходящих по диаметру сосудов, например, подколенной артерии.
Аллотрансплантаты (сосуды, взятые от трупов людей), также как ксенотрансплантаты (сосуды животных) в настоящее время практически неприменяются для пластики сосудов.
Протезирование сосудов (подключичных, наружных подвздошных артерий) выполняется синтетическимисосудистыми протезами, которые все же чаще используются для шунтирования.
Под шунтированием понимают создание параллельного пораженномусосуду тока крови по трансплантату или протезу, для чего трансплантат или протез одним концом соединяют швом по типу конец в бок проксимальнеезоны поражения, другим концом – дистальнее, а пораженный участок нерезецируют. Шунт-трансплантат или протез может быть расположен какортотопически, так и гетеротопически.
Эндоваскулярная хирургия– это проведениеопределенных вмешательств на сосудах, состороны просвета их, путем введения специальных манипуляторов методомпункции и катетеризации периферических сосудов.Наиболее распространенным эндоваскулярным вмешательством являетсябалонная дилятация и стентирование суженных участков коронарных,почечных или других артерий. Дилятация (расширение) артерий производитсяс помощью баллонного катетера Грюнтцига. Затем, для предупреждениярестеноза, в зону дилатированного участка артерии помещается стент (спиральили сетка) из синтетического материала.
Анатомо-хирургическое обоснование доступа к шейному отделу пищевода.
Показания– инородные тела, которые не удалось извлечь при эзофагоскопии, ранения пищевода, дивертикулы, опухоли и стойкие рубцовые сужения.
Положение больного на спине с валиком под лопатками. Голова повернута вправо и запрокинута.
Обезболивание – наркоз или местная анестезия, позволяющая контролировать сохранность возвратного гортанного нерва по голосу больного.
Разрез кожи, подкожно-жировой клетчатки, m. platysma с поверхностной фасцией ведут вдоль переднего края левой грудино-ключично-сосцевидной мышцы от яремной вырезки до верхнего края щитовидного хряща. Затем вскрывают передний листок фасциального футляра этой мышцы, отодвигают ее кнаружи, после осторожного рассечения заднего листка ее футляра, третьей фасции шеи и общего фасциального влагалища сосудисто-нервного пучка. вместе с грудино-ключично-сосцевидной мышцей кнаружи отодвигают общую сонную артерию и внутреннюю яремную вену с блуждающим нервом.рассекают между двумя лигатурами лопаточно-подъязычную мышцу. Грудино-подъязычную и грудино-щитовидную мышцы, боковую долю щитовидной железы и трахею отодвигают кнутри: обнажается пищевод лежащий между трахеей и позвоночником. Он определяется по характерным, продольно направленным мышечным пучкам и розовато-серому цвету. В рыхлой клетчатке на передней стенке пищевода выделяют левый возвратный гортанный нерв.На обнаженную
стенку пищевода накладывают две лигатуры_
держалки, которыми стенку приподнимают в
складку. Изолировав вскрываемый участок мар-
левыми салфетками, пищевод вскрывают про-
дольно до слизистой оболочки. При
удалении инородного тела стенку пищевода рас-
секают над ним.
Разрез на пищеводе продольно, а шов – поперечно двухрядный
Анатомо-хирургическое обоснование операций при внематочной беременности. Доступы к матке.
Показания: прервавшаяся трубная беременность, при которой возникает внутренне кровотечение. Обезболивание-наркоз. Техника операции. Брюш полость вскрыв ниж средин разрезом не доходящим до пупка или разрезом по Пфанненштилю. В брюш полости большое количество крови удаляют отсосам или тампонами. Больной придают положение по Трендельбургу при кот кишечные петли выходят наружу. Окончат зеркалом или щипцами Мюзо захват тело матки и выводят ее из малого таза. Рукой нащуп и выводят придатки(трубу и яичник) и, убедившись в правильности диагноза-наличие разорвавшейся беременой трубы приступают к операции. Прежде всего необходимо остановить кровотечение. После проводят отсечение беременной трубы начиная от воронки до интерстициального отдела, т е внутримат части. Последнюю иссекают по возможности экономно, клиновидно сходящимеся разрезами. Перевязка пересечен кровенос сосудов, а затем перитонизируют культю трубу круглой связкой. Придав опер столу горизонт положение тщетельно осуш брюшн полость от крови и сгустков и зашив ее послойно.
Источник
Об операции АКШ
Аортокоронарное шунтирование (АКШ) – один из самых эффективных метод в лечении ишемической болезни сердца (ИБС). Операция выполняется на работающем сердце, без применения метода искусственного кровообращения и показана в тех случаях, когда поражение артерий сердца выражено настолько, что использование других методов восстановления коронарного кровотока невозможно.
В нашей клинике ФНКЦ ФМБА коронарное шунтирование выполняется несколькими методами:
Преимущества АКШ на работающем сердце
отсутствие травм клеток крови – применение искусственного кровообращения (ИК) может негативно повлиять на кровь, иммунитет, организм в целом
во время операции кровеносная система и легкие работают самостоятельно
реабилитация протекает легче
значительно меньшее количество осложнений после операции – ИК может спровоцировать эмболию сосудов головного мозга, отек легких, кислородное голодание жизненно важных органов
Показания к аортокоронарному шунтированию
Показания к АКШ определяются различной степенью поражения артерий и проявлениями ишемической болезни сердца:
- стенокардия, не поддающаяся медикаментозной терапии;
- сужение ствола левой коронарной артерии и главных сердечных артерий свыше 50%;
- ИБС со снижением фракции выброса.
Как правило, АКШ не проводится:
- выраженной полиорганной недостаточности;
- в течение первых месяцев после нарушения мозгового кровообращения;
- злокачественных новообразованиях.
Подготовка к аортокоронарному шунтированию
В ФНКЦ ФМБА перед проведением аортокоронарного шунтирования сердца врач составляет план предоперационного обследования. Оно включает лабораторные анализы и инструментальные исследования:
- общий анализ крови, мочи;
- биохимию крови;
- коагулограмма развёрнутая;
- АДФ агрегация тромбоцитов;
- группа крови и резус фактор;
- маркеры инфекций: ВИЧ, гепатит В, гепатит С, сифилис;
- Pro-BNP, СРБ;
- ЭКГ;
- Эхо-КГ;
- рентгенологическое обследование;
- ЭГДС (максимальная давность – 1 месяц). Исключение – пациенты с поражением ствола ЛКА;
- УЗДС брахиоцефальных артерий (максимальная давность – 3 месяца);
- УЗДС артерий нижних конечностей (максимальная давность – 3 месяца);
- УЗДС вен нижних конечностей (максимальная давность – 7 дней);
- ФВД (максимальная давность – 7 дней);
- УЗИ внутренних органов;
- коронарография.
При наличии сопутствующей патологии могут быть назначены дополнительные анализы:
- ОНМК в анамнезе – КТ головного мозга.
- заболевания щитовидной железы – ТТГ, Т4, Т3 (максимальная давность – 30 дней). Консультация эндокринолога при наличии изменений гормонального профиля.
- сахарный диабет – гликемическая кривая (максимальная давность – 7 дней). Консультация эндокринолога при гликемии более 10 ммоль/л.
- Подагра – мочевая кислота (максимальная давность – 1 месяц). При превышении значения в 420 мкмоль/л – консультация терапевта и подбор терапии.
- консультация стоматолога, уролога, гинеколога.
За день до операции пациента осматривает хирург и анестезиолог. Накануне АКШ рекомендуется легкий ужин не позднее 12 часов до операции, с ночи не есть, не пить, отменить прием лекарств. На ночь ставится очистительная клизма. Утром пациент принимает душ.
После подписания информированного согласия пациенту делается премедикация — вводятся лекарства, которые снизят эмоциональную напряженность, помогут успокоиться. Через 40-60 минут пациент доставляется в операционный блок.
В кардиологическом центре ФНКЦ ФМБА вы можете сдать все анализы и пройти исследования, рекомендованные врачом перед операцией. Структура нашего центра позволяет быстро пройти подготовительный предоперационный этап и получить результаты на руки. Имея свою лабораторию, мы отвечаем за правильность взятия анализов и качество клинико-лабораторных исследований.
Проведение АКШ
Аортокоронарное шунтирование на работающем сердце начинается с обеспечения доступа к месту проведения операции — послойно разрезается кожа, подкожные слои, мышцы.
Трансплантат (шунт) — здоровый участок вены или артерии — забирается из грудной клетки пациента или его конечности (бедра, голень). Для выполнения операции на работающем сердце применяется специальное оборудование, позволяющее стабилизировать миокард в месте формирования анастомоза. Один конец здорового сосуда подшивается к аорте, другой — к коронарной артерии ниже стенозированного/суженного участка. Затем восстанавливается полная работа сердца, рана ушивается, пациента переводят в отделение реанимации.
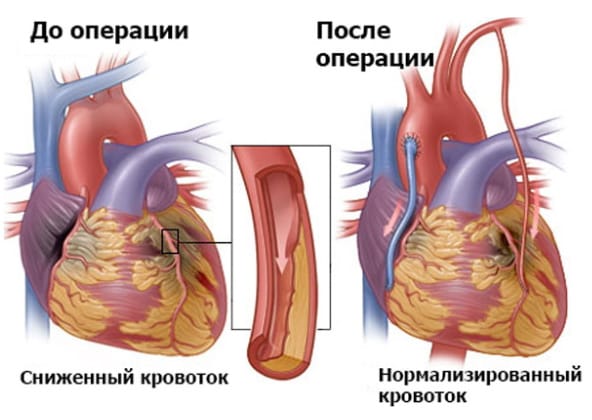
Коронарное шунтирование в большинстве клиник проводят с остановкой сердечной деятельности с применением аппарата искусственного кровообращения. Использование этого метода связано с риском развития осложнений, которые удлиняют сроки восстановления, ухудшают выздоровление, могут привести к кровотечениям, инсульту, инфаркту. Проведение операции без искусственного кровообращения – на работающем сердце – позволяет снизить риск послеоперационных осложнений.
После операции
В целом реабилитация и восстановление после АКШ без искусственного кровообращения проходит быстрее и легче. Если ранний послеоперационный период проходит без осложнений, то через сутки удаляют катетеры и пациента переводят в отделение, где он находится до 7-10 дней. Там будет отслеживаться состояние сердца и всего организма.
В послеоперационном периоде пациенту индивидуально подбирается план реабилитации и назначается лечебная физкультура.
Хорошим методом поддержания здоровья являются пешие прогулки длительностью от 10 минут в самом начале (после того как разрешат ходить) до 30-60 минут через 2-3 недели после операции.
Важно, чтобы при физической нагрузке, ЧСС не поднимался выше 100-115 ударов в минуту и не было одышки.
Если после операции и реабилитационного периода в палате – в отделении кардиохирургии вы переживаете о самостоятельном восстановлении, можете пройти программу реабилитации в нашем центре.
При выписке из стационара лечащий врач выдаст памятку о правилах профилактики после операции, назначит лекарственные препараты. Прием любых других препаратов, в том числе из домашней аптечки, должен быть согласован с кардиологом.
Курить, употреблять алкоголь после операции АКШ нельзя пожизненно. Также нужно будет соблюдать диету с уменьшенным содержанием соли, жиров, сладостей.
После вам необходимо будет пройти исследование сердца через 1 месяц, 3, 6, 12 месяцев. Это вы также можете сделать в нашем центре.
Стоимость АКШ
Несмотря на общее название «шунтирование на работающем сердце», существует несколько методов проведения этой операции. Врач выбирает метод в зависимости от показаний, сопутствующих заболеваний, состояния сердца и организма на момент вмешательства.
Важно знать, что АКШ часто проводится в сочетании с другими методами лечения и операциями. К примеру, может выполняться АКШ и сразу этапно удаляться опухоль в любом органе, или АКШ выполняется в сочетании с операцией на сонной артерии или с операцией на клапанах сердца. Если же у пациента аритмия, то АКШ может выполняться в сочетании с РЧА легочных вен.
Операция аортокоронарного шунтирования в нашей клинике может проводиться в рамках бесплатной высокотехнологичной медицинской помощи по ВМП или платно.
Аортокоронарное шунтирование в условиях искусственного кровообращения с пластикой/протезированием клапана или аневризмэктомией
231 000 ₽
Окончательная стоимость лечения определяется исходным состоянием пациента (сопутствующие заболевания, выраженность ХСН), а также его подготовленностью к операции, наличием необходимых анализов и исследований.
Стоимость может варьироваться от 420 000 до 450 000 рублей.
В нее входит:
- операция, цена которой указана выше;
- предоперационное обследование (для пациентов, которые не сделали обследование до госпитализации);
- расходные материалы;
- анестезия;
- лекарственные препараты, медикаментозное лечение;
- комфортность палаты и длительность нахождения в клинике.
Многолетний опыт кардиохирургов ФНКЦ ФМБА подтвержден большим числом успешных операций по разным методам: все вмешательства проводятся по современным рекомендациям на высокотехнологичном оборудовании. Абсолютно все обследования вы можете пройти непосредственно в ФНКЦ ФМБА по плану, составленному врачом.
Источник
