Почему кальций оседает в сосудах

Кальциноз коронарных артерий – это отложение солей кальция в стенке сосудов, которые приносят артериальную кровь к миокарду. Болезнь длительное время характеризуется бессимптомным течением. Клинические проявления (боль в сердце, слабость, головокружения) возникают спустя несколько лет от начала кальцификации. Для диагностики коронарного кальциноза назначают инструментальные методики визуализации: электронно-лучевую и мультиспиральную КТ, внутрикоронарное УЗИ, коронарографию. Лечебные мероприятия включают терапию основного заболевания, коронарное стентирование, прием статинов и гормональных препаратов.
Общие сведения
Кальциноз коронарных (венечных) артерий – независимый фактор риска развития острого коронарного синдрома. Точная распространенность этого состояния неизвестна. По данным выборочных исследований доказано, что среди здоровых женщин в возрасте после 40 лет кальциноз сосудов сердца встречается в 11,2% случаев. Среди мужчин распространенность патологии выше. Коронарный кальциноз часто сочетается с кальцинозом аорты и артерий внутренних органов.
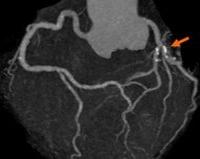
Кальциноз коронарных артерий
Причины
В современной кардиологии ведутся дискуссии по поводу этиологических факторов кальциноза. Установлено, что отложение кальциевых солей может начинаться у людей молодого возраста (20-30 лет), не имеющих никаких сердечно-сосудистых болезней. Причины подобных бессимптомных изменений не установлены. У пациентов среднего и старшего возраста кальцификацию артерий связывают с атеросклеротическими изменениями сосудов.
Факторы риска
Среди факторов риска кальциноза выделяют необратимые и обратимые. К необратимым относят мужской пол, пожилой возраст и наличие в семье случаев сердечно-сосудистой патологии. Среди обратимых (управляемых) выделяют дислипидемию, воспалительные изменения сосудистой стенки, несбалансированное питание с дефицитом нутриентов. Гиповитаминоз Д считается одним из основных управляемых факторов, поскольку при недостатке холекальциферола нарушаются процессы кальциевого обмена.
Патогенез
Ученые считают, что кальциноз коронарных артерий – активный и обратимый процесс, который по механизму развития схож с реакциями костеобразования. Основную роль в отложении кальциевых солей в сосудах играют белки костного матрикса, которые по направленности действия подразделяются на 2 группы: ингибиторы и индукторы кальцификации. Эти протеины находятся в костной ткани, стенках артерий, липидных бляшках.
К индукторам кальциноза относят костную щелочную фосфатазу и костные метаболические белки. Они повышают концентрацию кальция, других минеральных соединений в интиме коронарных артерий, усиливают локальный воспалительный процесс. Среди ингибиторов кальцификации выделяют остеопонтин, остеопротегерин и фетуин-А. Кальциноз артерий провоцируется нарушением равновесия между этими группами регуляторных белков.
Симптомы
Кальциноз сосудов продолжительное время протекает бессимптомно. Клинические признаки кальцификации возникают в случае обширного поражения коронарных артерий, сопровождающегося ишемией миокарда. Симптомы также появляются при присоединении других сердечно-сосудистых заболеваний. Типичный возраст манифестации симптоматики – 45-50 лет. Патогномоничных признаков кальциноза коронарных сосудов не существует.
Чаще всего больные испытывают различные по характеру боли в прекардиальной области – ноющие, колющие, сжимающие. Болевой синдром провоцируется физической нагрузкой, сильными эмоциональными переживаниями. Реже боли ощущаются покое. Длительность болевых ощущений составляет от нескольких минут до часов и даже дней. Иногда больные описывают свои симптомы как давление и дискомфорт за грудиной.
Отмечаются неспецифические признаки: повышенная утомляемость, снижение работоспособности. При одновременном поражении других артерий беспокоит головокружение, снижается память – это последствия хронической гипоксии мозга. Кальциноз коронарных артерий зачастую сочетается со сниженной плотностью костной ткани и остеопорозом. Это обуславливает дополнительные проявления: беспричинные боли в костях и суставах, снижение физической активности.

Кальциноз коронарных артерий
Осложнения
Кальциноз венечных артерий – предиктор развития сердечно-сосудистых кризов. В ходе наблюдений обнаружено, что влияние кальцификации сосудов наиболее заметно у больных со средним риском инфаркта по шкале SCORE. Согласно исследованиям, около 20% пациентов после обнаружения кальциевых бляшек в сосудах переводятся в группу высокого и очень высокого риска. У таких людей риск смерти от сердечных причин увеличивается до 10% и больше.
Кальцификация атеросклеротических бляшек значительно повышает вероятность их разрыва под давлением крови. Покрышка бляшки в месте ее соединения с нормальной стенкой артерии становится очень тонкой и уязвимой. При нарушениях целостности бляшки липидные конгломераты могут закупоривать просвет одной из коронарных артерий, что приводит к некрозу участка миокарда.
Диагностика
Стандартный физикальный осмотр с аускультацией сердца малоинформативен для выявления коронарного кальциноза. В начале обследования врач-кардиолог назначает общеклинические анализы крови и мочи для быстрого скрининга состояния организма, исключения воспалительных заболеваний и патологий системы кроветворения. Диагностика кальциноза венечных артерий включает следующие методы:
- Внутрикоронарное УЗИ. Ультразвуковое исследование с использованием коронарных катетеров – наиболее информативный метод обнаружения кальцинатов в стенках артерий. Специфичность диагностики составляет 100%, а чувствительность – 90%. Инвазивная сонография проводится только в специализированных кардиологических центрах.
- Коронарография. Классический инвазивный метод, который выполняется для визуализации внутренней поверхности коронарных сосудов. Исследование помогает выявить наличие бляшек на стенках или в просвете сосудов, но при коронарографии нельзя предположить их плотность и химический состав.
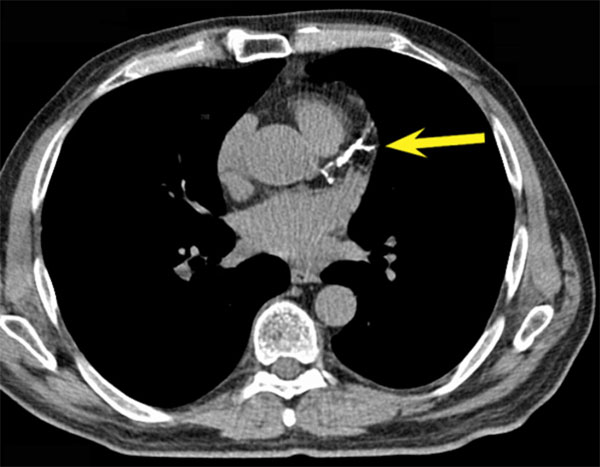
- Электронно-лучевая КТ. Методика помогает быстро, практически в режиме реального времени оценить состояние коронарных артерий и обнаружить признаки кальциноза. Для вычисления кальциевого индекса (КИ) более информативна мультиспиральная томография. При подсчете КИ берут во внимание площадь поражения артерии и плотность кальцината.
- Лабораторные методы. Обязательно производится биохимический анализ для определения уровня сывороточного кальция. О патологии говорят при повышении показателя до 2,75 ммоль/л и более. Для исключения воспалений и некроза сердечной мышцы измеряют стандартные миокардиальные маркеры – миоглобин, тропонин, КФК.

Компьютерная томография. Стрелка указывает на крупную кальцифицированную бляшку в коронарной артерии
Лечение кальциноза коронарных артерий
Консервативная терапия
Учитывая неясные этиопатогенетические механизмы развития заболевания, возникают трудности с подбором медикаментозного лечения. Зачастую кальциноз диагностируется на этапе присоединения других кардиологических болезней, поэтому терапия подбирается с учетом полного диагноза. В зависимости от степени поражения сердца назначают антиангинальные, гиполипидемические, антиаритмические препараты.
Хирургическое лечение
Для устранения крупных кальцификатов применяются методы интервенционной кардиологии – малоинвазивные хирургические вмешательства. Наилучшие результаты показывает коронарное стентирование – расширение просвета пораженной артерии с помощью специальных сетчатых имплантов. Методика отличается коротким реабилитационным периодом и минимальной травматичностью.
Экспериментальное лечение
Хотя утвержденных кардиологических протоколов лечения кальциноза коронарных артерий пока нет, но в медицинской литературе опубликованы результаты многочисленных исследований этой проблемы. Существует теория об эффективности статинов для уменьшения объема кальцинированных бляшек. Эта гипотеза получила подтверждение в двойных слепых плацебо-контролируемых испытаниях.
Женщинам после 50 лет с выявленным венечным кальцинозом рекомендованы препараты эстрогенов. Половые гормоны оказывают кардиопротективное действие, нормализуют кальциевый обмен и предотвращают дальнейшее повреждение коронарных сосудов. Активно обсуждается эффективность растительных и витаминных препаратов для улучшения метаболизма миокарда.
Прогноз и профилактика
Коронарный атеросклероз не опасен для пациентов, у которых нет других факторов риска, поэтому в подобных случаях прогноз обычно благоприятен. Благодаря методам малоинвазивной кардиохирургии удается устранить участки кальциноза и улучшить прогноз у страдающих сочетанными поражениями сердечно-сосудистой системы. Меры профилактики идентичны таковым, что применяются для предотвращения атеросклероза, другой кардиососудистой патологии.
Источник
Дефицит кальция – это серьезная проблема, особенно, у людей старше 50 лет. Недостаток этого элемента в нашем организме может приводить к серьезным последствиям, в том числе к остеопорозу – хрупкости костной ткани. Однако, бесконтрольный дополнительный прием кальция – не такая уж безобидная процедура. Дело в том, что избыток кальция, точно также как его недостаток может негативно влиять на здоровье человека. Итак, попробуем разобраться в этом вопросе.
ЗА: кальций спасает кости
 Кальций относится к важнейшим элементам, отвечающим за огромное количество процессов в нашем организме. При его активном участии происходят внутриклеточный обмен, сокращение мышечных волокон, поддерживается нормальная вязкость крови. Ну и конечно, кальций является основным строительным материалом для костной ткани. Именно кальций делает кости крепче, осанку красивее, а человека сильнее.
Кальций относится к важнейшим элементам, отвечающим за огромное количество процессов в нашем организме. При его активном участии происходят внутриклеточный обмен, сокращение мышечных волокон, поддерживается нормальная вязкость крови. Ну и конечно, кальций является основным строительным материалом для костной ткани. Именно кальций делает кости крепче, осанку красивее, а человека сильнее.
Если человек недополучает кальций, организм начинает активно брать его взаймы у костной ткани: портятся зубы, становятся ломкими ногти, редеют волосы. Теряют свою эластичность суставы, происходит усиленный износ и деформация хрящевой ткани. Появляются ощущения усталости, ломоты и боли в спине, особенно в крестце и пояснице, вызванные компрессионными микротрещинами тел позвонков. Начинает постепенно деформироваться скелет: уменьшаться рост, искривляться позвоночник. В итоге, с возрастом любая пустяковая травма может привести к незарастающим переломам, способным навсегда приковать человека к постели.
Сегодня определены суточные нормы потребления кальция, необходимые для поддержания нормального кальциевого обмена. Для взрослого человека они составляют 1 – 1,2 г кальция в день. К сожалению, в погоне за здоровьем и красотой мы начинаем бесконтрольно поглощать кальциевые добавки, часто забывая о том, что кальций имеется в каждом выпитом нами глотке воды, в овощах, фруктах, молочных продуктах. Необходимую дозу кальция можно получить, выпив всего 2 стакана коровьего молока или съев горстку кунжутных семечек.
Осень важно, чтобы каждый человек понимал: если ваш пищевой рацион богат кальцием, то дополнительно его принимать следует с большой осторожностью. Почему?

ПРОТИВ: кальций оседает в сосудах
 Если у человека есть проблемы с сердечно-сосудистой системой, избыточное потребление кальция или его неправильный обмен могут спровоцировать серьезные проблемы со здоровьем. Дело в том, что кальций начинает откладываться в мягких холестериновых бляшках на стенках кровеносных сосудов, вызывая кальциноз этих бляшек. При этом кровеносный сосуд сужается, существенно замедляется кровоток, нарушается тонус сосудистой стенки. Это чревато развитием таких состояний, как инфаркт и инсульт.
Если у человека есть проблемы с сердечно-сосудистой системой, избыточное потребление кальция или его неправильный обмен могут спровоцировать серьезные проблемы со здоровьем. Дело в том, что кальций начинает откладываться в мягких холестериновых бляшках на стенках кровеносных сосудов, вызывая кальциноз этих бляшек. При этом кровеносный сосуд сужается, существенно замедляется кровоток, нарушается тонус сосудистой стенки. Это чревато развитием таких состояний, как инфаркт и инсульт.
Если у человека есть проблема с мочевыделительной системой, избыточное потребление кальция может приводить к формированию камней в почках и развитию мочекаменной болезни. В дальнейшее камни могут, покидая почки, застревать в мочеточниках вызывая достаточно сильные болевые ощущения, известные как почечная колика.
Помимо этого избыток кальция может поражать клапанный аппарат сердца, приводя к нарушению эластичности клапанов и как следствие – к развитию сердечной недостаточности.
Таким образом, избыток кальция, равно как и его дефицит может быть опасен для здоровья человека. Но решение есть. Во-первых, следует принимать то количество кальция, которое действительно вам показано. А во-вторых, следить за тем, чтобы кальций усваивался правильно: в нужном месте и в нужном количестве.
Управляем кальцием
Усвоение кальция зависит от многих обстоятельств: возраста, имеющихся заболеваний, кислотности желудочного сока, состояния гормональной системы. Но есть вещества, без которых полноценное и безопасное усвоение кальция попросту невозможно. Речь идет о двух витаминах: D3 и К2. Именно эти 2 витамина составляют основу новой биодобавки – корректора кальциевого обмена – «Трансактиватор кальция. Леколайк».
Роль витамина D3 в организме человека многогранна. Витамин D3 предупреждает слабость мускулов, повышает иммунитет, участвует в нормализации функций щитовидной железы, способствует нормальной свертываемости крови. От него зависит восприимчивость организма к кожным заболеваниям, болезням сердца. Однако, основная функция витамина D3 – улучшение всасываемости кальция и обеспечение нормального роста и развития костей. Именно поэтому он должен быть обязательным «спутником» кальция.
Витамин К2 решает две другие важнейшие задачи. Во-первых, без витамина К2 наши кости были бы хуже и больше ломались, даже при достаточном потреблении кальция. Дело в том, что в организме человека есть клетки, которые формируют кость, и клетки, которые ее разрушают. Происходит, так называемый, процесс костного ремоделирования. С возрастом деятельность клеток-«разрушителей» резко активизируется, и начинает преобладать над работой «строителей. Дополнительный прием витамина К2 препятствует процессу разрушения костной ткани. Таким образом, витамин К2 является необходимым в профилактике остеопороза. Во-вторых, витамин К2 «направляет» кальций в кости, препятствуя его отложению в почках, сосудистых стенках.

Так, совмещение приема кальциевых препаратов с приемом витаминов К2 и D3 улучшит усвоение кальция, поможет замедлить потерю костной массы и снизить риск переломов, а также предотвратит «оседание» кальция на стенках кровеносных сосудов.
* * *
Никогда не поздно подумать об улучшении обеспечения своего организма кальцием – этот элемент необходим нам вне зависимости от того, сколько нам лет. Кальций должен поступать в организм человека на протяжении всей его жизни.
Не важно, предпочитаете ли вы получать кальций из пищи или из кальциевых препаратов, дополнительный прием «Трансактиватор кальция. Леколайк» улучшит усвоение кальция и обеспечит его правильный метаболизм. А именно, направит кальций в те места, где он действительно необходим – кости и зубы, предотвращая его отложение в мягких тканях, суставах и стенках сосудов.

Источник
Содержание
- Описание
- Дополнительные факты
- Факторы риска
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
Названия
Название: Кальциноз коронарных артерий.
Кальциноз коронарных артерий
Описание
Кальциноз коронарной артерии. Именно отложение солей кальция в сосудистой стенке доставляет артериальную кровь к миокарду. Заболевание длительное время протекает бессимптомно. Клинические проявления (боль в сердце, слабость, головокружение) возникают через несколько лет после начала кальцификации. Для диагностики коронарной кальцификации назначают инструментальные методы визуализации: электронно-лучевая и мультиспиральная компьютерная томография, внутрисосудистое ультразвуковое исследование, коронарная ангиография. Лечебные мероприятия включают лечение основного заболевания, стентирование коронарных сосудов, статины и гормональные препараты.
Дополнительные факты
Кальциноз коронарной артерии – независимый фактор риска развития острого коронарного синдрома. Точная распространенность этого заболевания неизвестна. Выборочные исследования показали, что у здоровых женщин старше 40 лет кальцификация сосудов сердца встречается в 11,2% случаев. У мужчин распространенность патологии выше. Коронарный кальциноз часто сочетается с кальцификацией аорты и артерий внутренних органов.
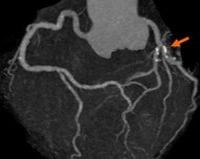 Кальциноз коронарных артерий
Кальциноз коронарных артерий
Факторы риска
К факторам риска кальцификации относятся необратимые и обратимые. Необратимые симптомы включают мужской пол, пожилой возраст и семейный анамнез сердечно-сосудистых заболеваний. К обратимым (контролируемым) относятся дислипидемия, воспалительные изменения сосудистой стенки, несбалансированное питание с дефицитом нутриентов. Гиповитаминоз D считается одним из основных контролируемых факторов, поскольку в отсутствие холекальциферола нарушаются процессы метаболизма кальция.
Причины
Причины.
В современной кардиологии ведутся дискуссии об этиологических факторах кальцификации. Было обнаружено, что отложение соли кальция может начаться у молодых людей (20-30 лет), не страдающих сердечно-сосудистыми заболеваниями. Причины этих бессимптомных изменений неизвестны. У пациентов среднего и пожилого возраста кальцификация артерий связана с атеросклеротическими изменениями сосудов.
 Кальциноз коронарных артерий
Кальциноз коронарных артерий
Патогенез
Ученые считают, что кальцификация коронарных артерий – это активный и обратимый процесс, который по механизму развития аналогичен образованию кости. Основную роль в отложении солей кальция в сосудах играют белки костного матрикса, которые по характеру действия делятся на 2 группы: ингибиторы кальцификации и индукторы. Эти белки находятся в костной ткани, стенках артерий и липидных бляшках.
Индукторы кальцификации включают костную щелочную фосфатазу и костные метаболические белки. Они увеличивают концентрацию кальция и других минералов во внутренней мембране коронарных артерий и усиливают местный воспалительный процесс. Среди ингибиторов кальцификации – остеопонтин, остеопротегерин и фетуин-А. Артериальная кальцификация вызвана дисбалансом между этими группами регуляторных белков.
Симптомы
Кальциноз сосудов длительное время протекает бессимптомно. Клинические признаки кальцификации появляются при обширной ишемической болезни сердца, сопровождающейся ишемией миокарда. Симптомы появляются и при присоединении других сердечно-сосудистых заболеваний. Типичный возраст появления симптомов – 45-50 лет. Патогномоничных симптомов кальцификации коронарных артерий нет.
Чаще всего пациенты испытывают боли разного характера в прекардиальной области – боль, пришивание, сдавливание. Болевой синдром провоцирует физические нагрузки, сильные эмоциональные переживания. Реже боль ощущается в покое. Продолжительность болезненных ощущений варьируется от нескольких минут до часов или даже дней. Пациенты иногда описывают свои симптомы как стеснение в груди и дискомфорт.
Наблюдаются неспецифические признаки: повышенная утомляемость, снижение работоспособности. При одновременном поражении других артерий беспокоит головокружение, снижается память – это последствия хронической церебральной гипоксии. Кальцификация коронарной артерии обычно связана со снижением плотности костной ткани и остеопорозом. Это вызывает дополнительные проявления: беспричинные боли в костях и суставах, снижение физической активности.
Кальциноз коронарной артерии.
Ассоциированные симптомы: Боль в сердце. Боль за грудиной.
 Кальциноз коронарных артерий
Кальциноз коронарных артерий
Возможные осложнения
Кальциноз коронарных артерий является предиктором сердечно-сосудистых кризов. В ходе наблюдений было установлено, что эффект кальцификации сосудов наиболее выражен у пациентов со средним риском сердечного приступа по шкале SCORE. Согласно исследованиям, около 20% пациентов переводятся в группу высокого и очень высокого риска после обнаружения кальциевых бляшек в сосудах. У таких людей риск смерти от сердечных причин увеличивается до 10% и более.
Кальцификация атеросклеротических бляшек значительно увеличивает вероятность разрыва под давлением. Выстилка бляшки в месте ее соединения с нормальной стенкой артерии становится очень тонкой и хрупкой. В случае нарушения целостности бляшки липидные конгломераты могут блокировать просвет одной из коронарных артерий, что приводит к некрозу области миокарда.
Диагностика
Стандартное физикальное обследование с аускультацией сердца не имеет большого значения для выявления кальцификатов коронарных артерий. В начале обследования кардиолог назначает общеклинические анализы крови и мочи для своевременного обследования состояния организма, исключения воспалительных заболеваний и патологий кроветворной системы. Диагностика кальцификации коронарных артерий включает следующие методы:
• внутрикоронарное ультразвуковое исследование. Ультразвуковое исследование с использованием коронарных катетеров – наиболее информативный метод выявления кальцификатов в стенках артерий. Специфичность диагноза – 100%, а чувствительность – 90%. Инвазивное УЗИ проводится только в специализированных кардиологических центрах.
• Ишемическая ангиография. Классический инвазивный метод, который выполняется для визуализации внутренней поверхности коронарных сосудов. Обследование помогает выявить бляшки на стенках или в просвете кровеносных сосудов, но коронарная ангиография не может определить их плотность и химический состав.
• Электронно-лучевая КТ. Этот метод помогает быстро, почти в реальном времени оценить состояние коронарной артерии и обнаружить признаки кальцификации. Для расчета кальциевого индекса (КИ) более информативна мультиспиральная томография. При расчете КИ учитывается площадь поражения артерии и плотность обызвествления.
• Лабораторные методы. Для определения уровня кальция в сыворотке необходим биохимический анализ. О патологии говорят при повышении показателя до 2,75 ммоль / л и более. Чтобы исключить воспаление и некроз сердечной мышцы, измеряют стандартные маркеры миокарда: миоглобин, тропонин, КФК.
Компьютерная томография. Стрелка указывает на большую кальцинированную бляшку в коронарной артерии.
Лечение
Учитывая неясные этиопатогенетические механизмы развития заболевания, возникают трудности при выборе медикаментозного лечения. Часто кальциноз диагностируется на этапе слияния с другими сердечными заболеваниями, поэтому терапия подбирается с учетом полного диагноза. В зависимости от степени поражения сердца назначают антиангинальные, гиполипидемические и антиаритмические препараты.
Во избежание больших кальцификаций используются методы интервенционной кардиологии – малоинвазивные хирургические вмешательства. Наилучшие результаты дает коронарное стентирование – расширение просвета пораженной артерии с помощью специальных сетчатых имплантатов. Методика отличается коротким реабилитационным периодом и минимальной травматичностью.
Хотя не существует утвержденных кардиологических протоколов для лечения кальцификации коронарных артерий, многочисленные исследования по этой проблеме были опубликованы в медицинской литературе. Существует теория, что статины эффективны в уменьшении количества кальцинированного налета. Эта гипотеза была подтверждена в двойных слепых плацебо-контролируемых исследованиях.
Препараты эстрогена рекомендуются женщинам старше 50 лет с диагностированным кальцинозом коронарных артерий. Половые гормоны обладают кардиопротекторным действием, нормализуют обмен кальция и предотвращают дальнейшее повреждение коронарных сосудов. Активно обсуждается эффективность фитопрепаратов и витаминных препаратов для улучшения метаболизма миокарда.
Список литературы
1. Кальциноз коронарных артерий – современное состояние проблемы/ В.Б. Симоненко, А.Ю. Екимовских, И.В. Долбин// Клиническая медицина. – 2013.
2. Коронарный кальциноз как фактор риска развития инфаркта миокарда: случай из практики/ Ф.Д. Ахматова, З.Ю. Курбатова, Л.С. Аронов, С.Х. Галачиева и тд;// Вестник РГМУ. – 2013.
3. Особенности эндоваскулярного лечения кальцинированных поражений коронарных артерий/ А.М. Бабунашвили, Д.С. Карташов// Материалы ХХ Всероссийского съезда сердечно-сосудистых хирургов. – 2014.
4. Кальциноз коронарный артерий и аорты у больных с высоким риском развития сердечно-сосудистых осложнений и сниженной минеральной плотностью костной ткани/ З.Н. Бланкова, Н.С. Самсонова, И.В. Баринова, И.С. Федотенков// Кардиологический вестник. – 2018.
Источник
