Почему от уколов остаются синяки проблема с сосудами
Каждый из нас сталкивался с необходимостью уколов. Нередко на месте инъекций образуются синяки, которые долгое время не проходят.
Синяки после уколов: основные причины
Даже небольшой прокол кожи – это травма, на которую организм соответствующим образом реагирует. У кого-то на месте укола образуется небольшое покраснение, которое проходит через пару часов, а у кого-то – большие синяки. Ниже перечислены основные причины, по которым на месте инъекции появляется гематома (синяк).
- Препарат вводится слишком быстро или слишком медленно.
- Неправильное введение иглы, из-за чего повреждаются сосуды.
- Нарушения свертываемости крови у пациента.
- Прием препаратов, разжижающих кровь. Установлено, что прием антикоагулянтов заметно увеличивает риск кровотечений и гематом.
- Инъекции препаратов железа, которые при данном пути введении оставляются синяки.
- Близкое расположение сосудистой сетки к поверхности кожи.
- Косметические инъекционные процедуры. Часто после них образуются синяки на лице и других частях тела, которые со временем полностью проходят.
Когда нужно обращаться к врачу
Синяки после уколов далеко не всегда требуют медицинского вмешательства. К врачу следует обращаться в следующих случаях:
- площадь синяка стала увеличиваться или развилась воспалительная реакция;
- на месте инъекции появился гной;
- после укола место инъекции болит в течение 2-х дней и больше;
- после инъекции поднялась температура тела и появилась слабость.
Как правильно делать укол
Как показывает практика, самая частая причина синяков после уколов – человеческий фактор. Это халатное отношение медицинского работника или случаи, когда инъекцию делает человек, не имеющий медицинского образования. Рассмотрим основные правила проведения инъекции.
Загрузка…
- Подбирайте иглы соответствующей длины. На это всегда есть указание в инструкции к препарату.
- Инсулиновые шприцы используются только для введения инсулина. Не используйте их для введения антибиотиков и других препаратов. Иглы инсулиновых шприцов слишком короткие и не подходят для такой манипуляции.
- Перед проведением укола вымойте руки, а также обработайте антисептиком место инъекции.
- Если это укол в ягодичную мышцу, то пациента следует уложить на живот. Это необходимо для того, чтобы мышцы тела расслабились. Если это инъекция в предплечье, то укол можно проводить сидя.
- Не вводите холодное лекарство. Если вы его только достали из холодильника, то согрейте ампулу в руках.
- После того, как набрали лекарство, постучите пальцами по шприцу, чтобы пузырьки воздуха поднялись вверх. Затем надавите на поршень, чтобы вышел весь воздух и несколько капель препарата.
- Если препарат вводится в ягодицу, то нужно мысленно разделить ее на 4 сектора. Колоть следует в верхний левый (для левой ягодицы) или правый (для правой ягодицы) сектор.
- Если одновременно вводится несколько препаратов, то не рекомендуется их вводить в одну ягодицу.
Как быстро убрать синяки после уколов
Убрать шишки и синяки после уколов можно при помощи доступных аптечных средств. В первую очередь это наружные средства (мази, гели), содержащие троксерутин. Это флавоноид, обладающий противовоспалительным, венотонизирующим и ангиопротективным действием. Троксерутин вещество содержится в троксевазивоной и троксерутиновой мази.
Также применяются гепариновые мази от синяков после уколов. Гепарин – антикоагулянт, рассасывающий тромбы и улучшающий циркуляцию крови. Гепариновая мазь наносится на область синяка 2-3 раза в день с легким втиранием.
Помните, что самостоятельно использовать препараты для лечения синяков не рекомендуется. Обязательно посоветуйтесь со своим врачом.
Чего НЕЛЬЗЯ делать при синяках после уколов
- Если появились синяки после уколов, то пораженное место ни в коем случае нельзя греть.
- Нельзя делать инъекции на месте синяков или шишек.
- Если началось воспаление, то нельзя выдавливать гной.
Народные средства от синяков после уколов
Избавиться от синяков после уколов можно и с помощью народных средств. При этом нужно помнить, что средства народной медицины – это вспомогательная мера. Лечить подобные осложнения нужно только в соответствии с назначениями врача.
Вспомним, какие из народных средств применяются чаще всего.
- Сетка из йода. Йод обладает рассасывающим действием. После инъекции рекомендуется наносить йодную сетку в течение трех дней.
- Капустный лист. Это достаточно популярное народное средство от синяков и припухлостей. Возьмите лист капусты, промойте в воде, после чего отбейте кухонным молоточком. Это необходимо для появления капустного сока. Приложите такой лист на синяк и держите сутки.
- Медовая лепешка. Сделайте лепешку из меда, яйца и муки. Полученную лепешку приложите на несколько часов на синяк.
Раньше, когда не было специальных мазей, использовали именно эти средства. Однако вышеперечисленные народные методы, к сожалению, лишены доказательной базы. Эффективность таких средств сомнительна.
Источник: likar
Источник
Любые проколы вены, будь то введение лекарства или просто забор крови для анализа, могут приводить к появлению синяков. В большинстве случаев они небольшие, не болят и достаточно быстро сходят, особо не беспокоя человека. Но всегда ли это осложнение такое безобидное? Или по таким кровоизлияниям можно заподозрить проблемы со здоровьем? В этих вопросах разбирался MedMe.
Естественные причины появления синяков после укола
В появлении синяков в месте укола, по сути, ничего очень страшного нет. В момент инъекции вена прокалывается, и, если этот прокол не удается эффективно зажать, из него в наружный слой кожи успевает вытечь небольшое количество крови. Именно оно и проводит к образованию гематомы. Вероятность ее образования зависит от многих факторов – состояния свертывающей системы крови и сосудов, толщины иглы и правильности проведения самой процедуры. Например, при слишком быстром введении иглы в вену или неправильном выборе места укола синяки образовываются чаще.
Также очень важно соблюдать меры предосторожности после инъекции. После процедуры 20 минут место укола должно быть хорошо зажато. Лучше всего это сделать, согнув руку в локте. Синяк может возникнуть и чуть позже, если человек дает повышенную нагрузку на руку – например, после забора крови несет в ней тяжелую сумку, активно жестикулирует и прочее.
При этом у здорового человека сосуд затягивается самостоятельно достаточно быстро. Поэтому даже без соблюдения этих правил синяк не будет обширным и болезненным. Сходит он приблизительно на 4-7-й день, но чтобы ускорить процесс, можно применять специальные мази от гематом.
Кровотечения на фоне приема медикаментов
Образование больших синяков может быть вызвано влиянием определенных лекарств. Так, наиболее часто гематомы наблюдаются у людей, принимающих на постоянной основе медикаменты, разжижающие кровь, – антиагреганты и антикоагулянты. В частности, аспирин. Такое лечение часто назначается для профилактики тромбообразования у людей с сердечно-сосудистыми заболеваниями, в первую очередь, для профилактики инсультов и инфарктов. Если человек принимает такое лечение, возникновение синяков в месте инъекций – допустимая реакция организма. При этом если предполагается, что уколы будут частыми (например, пациенту назначен курс инъекционных медикаментов), следует обсудить с лечащим врачом возможную временную отмену разжижающих кровь лекарств.
Еще одной причиной больших кровоподтеков могут стать нестероидные противовоспалительные препараты (НПВП), например ибупрофен. Это – популярное средство для снятия жара, поэтому оно может назначаться при самых разных заболеваниях, от ОРВИ до тяжелых воспалительных процессов. Сейчас доказано, что на фоне приема препаратов на основе ибупрофена могут развиваться различные осложнения, связанные с кровотечениями. Например, American Gastroenterological Association провела исследование, которое подтверждает, что они увеличивают риск кровотечений из верхних отделов желудочно-кишечного тракта.
Авитаминозы и состояние сосудов
Вероятность появления синяка после укола выше у людей со «слабыми» сосудами. На состояние стенок вен влияет, в частности, витамин С. Его дефицит часто сопровождается различными незначительными кровотечениями. Например, одним из основных симптомов цинги является кровоточивость десен. Не стоит думать, что это заболевание осталось в прошлом, тяжелый авитаминоз витамина С встречается и сегодня. Так, McMaster University Канады провел 9-летнее исследование, в котором изучались данные пациентов двух больниц портового города Гамильтона. За этот период было выявлено 13 пациентов с признаками цинги и еще 39, у которых тяжелый авитаминоз был подтвержден клиническими анализами. При этом с легкой формой дефицита витамина С сталкивается намного большее количество людей.
Еще один витамин, нехватка которого может приводить к гематомам, – К. Он участвует в тромбообразовании, и если его недостаточно, кровь разжижается. Это состояние опасно для здоровья в целом. И постоянные гематомы после уколов могут стать первым признаком данного авитаминоза.
Кровоподтеки при заболеваниях печени
Цирроз печени также может быть причиной образования больших синяков после инъекций. При этой болезни печень постепенно перестает справляться со своими функциями, в частности, не вырабатывает достаточно белков, участвующих в процессе свертывания крови. Желтуха, которая характерна для всех тяжелых поражений печени, не является ранним симптомом болезни. Поэтому ориентироваться на него не стоит. Первыми признаками как раз могут стать гематомы, зуд кожи, общая усталость, потеря аппетита.
В 2020 году в журнале The Lancet Gastroenterology & Hepatology был опубликован отчет, по данным которого количество людей с циррозом печени возросло. Сейчас декомпенсированный цирроз наблюдается у 10,6 миллионов человек во всем мире, а компенсированный (начальная стадия) – у 112 миллионов. По состоянию на 2017 год в России заболевание встречалось у 238 на 100 000 человек. Для сравнения в 1990-м эта цифра составляла 129 пациентов на 100 000. Наиболее частыми причинами развития цирроза становятся вирусные гепатиты В и С, а также алкогольное поражение печени и неалкогольный стеатогепатит, развивающийся на фоне ожирения.
Болезни крови: гемофилия и болезнь фон Виллебранда
Тяжелыми и наиболее опасными причинами кровоподтеков являются нарушения свертывания крови – гемофилия и болезнь фон Виллебранда. Оба состояния относятся к наследственным врожденным патологиям, поэтому выявляются, как правило, еще в раннем детстве. Однако болезнь фон Виллебранда может протекать в легкой форме и долгое время не диагностироваться.
Для обеих патологий характерно возникновение спонтанных сложно останавливаемых кровотечений, часто они проявляются именно в виде кровоподтеков и синяков на коже или слизистых. А при повреждении сосудов во время укола образуются обширные разлитые гематомы, кроме этого, из ранки долгое время вытекает кровь.
Гемофилия вызвана рецессивной мутацией в гене Х-хромосомы, и поэтому проявляется она только у мужчин, поскольку у них присутствует только одна Х-хромосома. Пока не было разработано лечения, мальчики с гемофилией умирали в раннем возрасте, и передавать болезнь долгое время могли только женщины (носители мутации). В результате получалось, что у здоровой женщины рождались больные сыновья. Самым известным родом, который страдал от этого заболевания, были потомки королевы Виктории. В частности, именно от ее дочери, впоследствии российской императрицы Александры Федоровны, болезнь унаследовал сын Николая Второго – наследник российского престола Алексей.
Без лечения гемофилия и болезнь фон Виллебранда могут быть смертельными, поэтому к перечисленным выше симптомам нужно отнестись очень серьезно и обязательно обратиться к врачу. Сегодня лечение гемофилии предполагает постоянные инъекции – больным нужно получать около 150 уколов в год. Однако врачи разрабатывают новые методы, и перспективным направлением считается генная терапия – введение в клетки здорового генетического материала.
Такие исследования проводятся сразу несколькими группами ученых. Одна из них в Lund University пришла к выводу, что такое лечение может быть эффективным на протяжении девяти и более лет. Это значит, что больные гемофилией должны будут лишь периодически проходить курс уколов, а после жить полноценной жизнью без необходимости постоянных инъекций.
В University of London экспериментальное лечение прошли 13 человек с гемофилией А. В 2017 году они получили одну инфузию отсутствующего гена, и после этого 11 из них не нуждались в дополнительном лечении.
Пройдите тестТест: ты и твое здоровье Пройди тест и узнай, насколько ценно для тебя твое здоровье.
Использованы фотоматериалы Shutterstock
Источник
Главная
» Статьи » Как избавиться от синяка после укола
Внутривенное или внутримышечное введение медикаментозных растворов – один из наиболее эффективных, безопасных и рациональных способов доставить их в организм. Несмотря на тот факт, что медицина активно применяет инъекции не одно столетие и методика их выполнения отработана досконально, избежать побочных эффектов в ходе проведения процедуры удается не всегда. Гематомы – один из наиболее распространенных. В этой статье речь пойдет о причинах появления синяков и способах борьбы с ними.
Зная о том как можно избавиться от неприятных, болезненных и потенциально опасных синяков, Вы сможете избежать осложнений, которые вызывают непрофессионально сделанные инъекции. Но гораздо более целесообразно не допускать их появления, доверяя выполнение укола квалифицированным профессионалам. В таком случае вероятность появление гематом и шишек сводится к минимуму.
Природа явления
Следует понимать, что любая инъекция, проводимая подкожно, внутривенно или внутримышечно, деструктивно влияет на кожу, мышцы, капилляры и другие ткани организма. Но синяки, покраснения и шишки после уколов появляются не всегда. Ученые объясняют их возникновение наличием следующих факторов (или их совокупности):
- Отсутствие достаточного опыта у специалиста. Синяки могут появляться, если игла вводилась не перпендикулярно плоскости тела или глубже, чем положено, ее диаметр и размер был выбран неверно, а нажатие на поршень осуществлялось быстрее, чем необходимо
- Специфика вводимого препарата. Существуют медикаменты, которые, попадая в кровь, спазмируют сосуды в месте инъекции, что вызывает застои кровотока и, как следствие, – появление шишек и синяков
- Недостаток (или полное отсутствие) дезинфекции. Такое упущение недопустимо, ведь оно может стать причиной осложнений, лечение которых займет гораздо больше времени, чем исходное заболевание
Чем опасны синяки
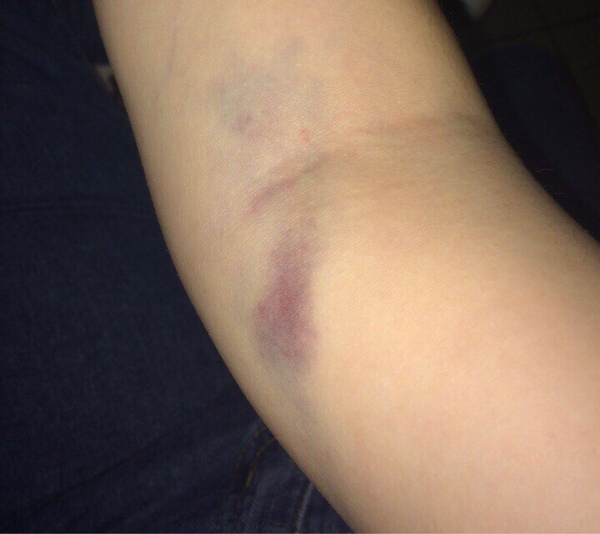
Кровоподтеки, переходящие в синяки, сопровождающиеся уплотнениями, могут стать причиной осложнений, от которых не так просто избавиться. Наиболее распространенные из них будут рассмотрены ниже более подробно:
- Абсцесс. В медицинской литературе это явление характеризуется как нарыв, который образовался после укола, сопровождающийся сильной болью пульсирующего характера в области синяка. Лечение осуществляется хирургическим вмешательством, либо консервативным путем
- Аллергические реакции. Выражаются в возникновении сильного зуда в месте укола, припухлости, иногда появляются насморк, одышка, повышенное слезо- и потоотделение, гематома
- Заражение крови. Это самое серьезное, что может случиться после инъекции. В таком случае потребуется госпитализация и проведение неотложной терапии в условиях стационара, возможно – переливание крови
Медикаментозное лечение

Традиционная медицина располагает широким спектром способов и средств, которые могут помочь быстро избавиться от синяков, образовавшихся после неправильно сделанных уколов. Вот наиболее распространенные и эффективные:
- Местная терапия. Предполагает применение рассасывающих гелей и кремов
- Применение гелей, созданных для ликвидации последствий варикозного расширения вен. Они эффективно сужают сосуды и снимают воспаление
- Нанесение сеток. Осуществляется при помощи обыкновенного йода. Одно из самых простых и действенных средств, которое избавляет от припухлостей и удаляет синяки
- Примочки. Для их выполнения используется димексид или предварительно растворенный в горячей воде сульфат магния. Бинт или вата смачивается в растворе и прикладывается к месту укола
Народные средства
Знахари, травники и другие представители нетрадиционной медицины тоже имеет массу возможностей воздействовать на синяки для их полного устранения. Наиболее эффективные будут рассмотрены ниже более подробно:
- Обертывания. На места уколов прикладываются капустные листы, предварительно помятые и проколотые в нескольких местах
- Прогревания. Используют прокаленную соль или нагретые камни. Их прикладывают к гематомам и держат, периодически заменяя более горячими
- Компрессы. Дли их приготовления используются различные ингредиенты: мед, лук, яичные желтки. Все это смешивается с пшеничной мукой и прикладывается к синякам
- Болтушки. Их готовят из раствора уксусной кислоты, смешанного с сырыми яйцами. Этим составом натирают шишки и гематомы 2-3 раза в день до полного исчезновения
- Апитерапия. Настойка прополиса обладает дезинфицирующим и противовоспалительным эффектом. Ее использование помогает избавиться от кровоподтеков, гематом и уплотнений
Далеко не все доктора признают эффективность нетрадиционной медицины в вопросах избавления от гематом после непрофессионально или неудачно сделанных уколов, но и они вполне допускают их использование в качестве вспомогательных средств в процессе консервативной терапии.
Профилактические меры
Любой квалифицированный врач подтвердит, что заболевание, патологию и дисфункцию легче предупредить, чем заниматься ее лечением. Чтобы избежать нежелательных осложнений в виде синяков, кровоподтеков и уплотнений, необходимо придерживаться следующих правил:
- Хорошо дезинфицировать места уколов
- Применять только стерильные шприцы
- Выбирать наиболее подходящее место для уколов
- Использовать лекарства, срок годности которых находится в пределах допустимой нормы
- Вводить инъекцию плавно
- Вынимать иглу по той же траектории, по которой она вводилась, без лишних движений
Если придерживаться вышеописанных рекомендаций, вероятность того, что появятся синяки, сводится практически к нулю.
Источник
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Ураков А.Л. 1 Ураков А.Л. 2, 3 Уракова Н.А. 3
1 Министерство здравоохранения РФ
2 Министерство образования и науки РФ
3 Институт механики Уральского отделения РАН
В клинических условиях проведено исследование динамики цвета и локальной температуры кожи после внутрикожных, подкожных и внутривенных инъекций растворов лекарственных средств у взрослых пациентов и искусственных кровоизлияний у здоровых добровольцев. Мониторинг цвета и температуры кожи проводился у них в области оголенного предплечья, бедра и спины. Исследования были проведены в видимом и инфракрасном спектрах излучения тканей. Первая серия наблюдений включала 60 пациентов (40 мужчин и 20 женщин терапевтического отделения и 20 родильниц родильного дома), у которых кровоподтеки возникали случайно после выполнения плановых внутривенных, подкожных и внутрикожных инъекций в области предплечий. Вторая серия наблюдений включала одного взрослого здорового добровольца и одного взрослого пациента, находящегося в коме вследствие повреждений внутренних органов, несовместимых с жизнью. Кровоподтеки в этой серии вызывались путем внутрикожных инъекций по 0,1 мл их собственной венозной крови. Третья серия наблюдений включала двух добровольцев, которым в коже предплечий производились щипки кожи. При этом кожа прищипывалась вплоть до кровоизлияния и появления яркого красного цвета из-за пропитывания кровью. Показано, что собственная венозная кровь имеет темно-вишневый цвет и не обладает местным раздражающим действием, поэтому кровоизлияние, вызванное ранением подкожной вены рабочим концом инъекционной иглы, или инъекцией венозной крови, не вызывает локальное воспаление мягких тканей, но окрашивает кожу в синий цвет и поэтому формирует «холодный» кровоподтек синего цвета. «Родившийся» синяк с первых минут своего появления увеличивается в размерах во все стороны практически равномерно, но окрашенные в синий цвет ткани при этом не воспаляются, поэтому «не болят». С другой стороны, раздавливание кожи и подкожно-жировой клетчатки вплоть до ее покраснения вызывает появление красного, болезненного и «горячего» кровоподтека, который имеет относительно стабильные размеры по сравнению с кровоподтеком синего цвета. Следовательно, прокалывание инъекционными иглами поверхностных вен способно вызывать кровоизлияния и холодные кровоподтеки синего цвета. Отсутствие в них локальной гипертермии, гиперемии, отечности, болезненности и нарушения функции доказывает их безопасность для здоровья пациента. Снаружи такие постинъекционные кровоизлияния и кровоподтеки представляют собой невоспаленные участки кожи синего цвета. Кожа окрашивается в них кровью, которая играет роль натурального лекарства «от ранений».
кровоизлияние
кровоподтек
воспаление
инъекционная болезнь кожи
1. Витер В.И., Ураков А.Л., Поздеев А.Р., Козлова Т.С. Оценка постинъекционных осложнений в судебно-медицинской практике // Судебная экспертиза. – 2013. – № 1 (33). – С. 79 – 89.
2. Ураков А.Л., Уракова Н.А. Постинъекционные кровоподтеки, инфильтраты, некрозы и абсцессы могут вызывать лекарства из-за отсутствия контроля их физико-химической агрессивности // Современные проблемы науки и образования. – 2012. – № 5; – С. 5 – 7; URL: www.science-education.ru/105-6812. (дата обращения: 10.03.2015).
3. Уракова Н.А., Ураков А.Л. Инъекционная болезнь кожи // Современные проблемы науки и образования. – 2013. – № 1. – С. 19 – 23; URL: https://www.science-education.ru/107-8171 (дата обращения: 22.01.2013).
4. Ураков А.Л., Уракова Н.А., Чернова Л.В., Фишер Е.Л. Отбеливатель кровоподтеков. Пат. 2539380 Рос. Федерация. 2015. Бюл. № 2.
5. Ураков А.Л., Никитюк Д.Б., Уракова Н.А., Сойхер М.И., Сойхер М.Г., Решетников А.П. Виды и динамика локальных повреждений кожи пациентов в местах, в которые производятся инъекции лекарств // Врач. – 2014. – № 7. – С. 56 – 60.
6. Ураков А.Л., Уракова Н.А., Чернова Л.В., Фишер Е.Л., Эль-Хассаун Х. Перекись водорода как лекарство для лечения кровоизлияний в коже и подкожно-жировой клетчатке// Международный журнал прикладных и фундаментальных исследований. – 2014. – № 12. (часть 2).- С. 278 – 282. URL: www.rae.ru/upfs/?section=content&op=show_article&article_id=6315 (дата обращения: 24.12.2014).
7. Уракова Н.А., Ураков А.Л. Разноцветная пятнистость кожи в области ягодиц, бедер и рук пациентов как страница истории «инъекционной болезни // Успехи современного естествознания. – 2013. – № 1. – С. 26 – 30.
8. Viter V.I., Vavilov A.Y., Urakov A.L., Chirkov S.V. Infrared thermometry for assessing the onset of mechanical trauma that resulted in bruises or abrasions in living persons// Thermology International. – 2014. – N 2. – P. 56 – 58.
9. Urakov A.L., Urakova N.A. Temperature of the site of injection in subjects with suspected «injection’s disease» // Thermology International. – 2014. – N 2.- P. 63 – 64.
10. Urakova N.A., Urakov A.L. Diagnosis of intrauterine newborn brain hypoxia using thermal imaging video// Biomedical Engineering. – 2014. – V. 48. – N 3. – P. 111 – 115.
Кровоизлияния и кровоподтеки давно считаются привычными исходами различных медицинских процедур [2,7]. Особенно часто они наблюдаются при внутривенных инъекциях [3,6]. Несмотря на то, что в местах кровоизлияний и кровоподтеков кожа и подкожно-жировая клетчатка на неделю теряет нормальную окраску, структуру, а иногда и функцию, официальная медицина до сих пор не признает эту патологию самостоятельным заболеванием [5]. Более того, медицинские работники не описывают в медицинских документах состояние кожи пациентов в местах инъекций лекарственных средств, не фиксируют наличие кровоподтеков, динамику состояния кожи и других мягких тканей в области кровоподтеков и не указывают причину появления этих изменений [3,5,7]. Даже при патологоанатомическом исследовании пациентов, смерть которых наступила после многочисленных инъекций лекарственных средств, сегодня прозектора не описывают состояние кожи и других мягких тканей в местах инъекций, не исследуют постинъекционные кровоизлияния и кровоподтеки в них и не выясняют их роль в наступлении смерти [1,8].
Поэтому на сегодняшний день отсутствуют и стандарт лечения кровоподтеков и специальные лекарственные средства, предназначенные для лечения кожи и других мягких тканей в области кровоподтеков [4, 5].
В то же время, в судебной медицине кровоподтеки традиционно рассматриваются как бесспорные следы травм и повреждений мягких тканей [1,8].
Цель исследования – исследовать взаимосвязь между кровоподтеком и локальным воспалением кожи при механических повреждениях.
Материалы и методы исследования
В клинических условиях проведено исследование динамики цвета и локальной температуры кожи после внутрикожных, подкожных и внутривенных инъекций растворов лекарственных средств у взрослых пациентов и искусственных кровоизлияний и кровоподтеках у 2-х здоровых добровольцев. С помощью фото и видеосъемки в видимом и в инфракрасном спектрах излучения тканей проведено исследование динамики цвета и локальной температуры кожи в местах кровоизлияний, кровоподтеков и закрытых повреждений мягких тканей. Температура регистрировалась с помощью тепловизора марки Thermo Tracer TH9100XX (NEC, USA) в диапазоне температур +25 – +36°C по общепринятой методике [9,10]. Мониторинг цвета и температуры кожи проводился у них в области оголенного предплечья, бедра и спины. Все исследования на живых людях были проведены внутри помещений при рассеянном искусственном освещении и температуре воздуха +25°С.
Проведено 3 серии наблюдений. Первая серия наблюдений включала 60 пациентов (40 мужчин и 20 женщин терапевтического отделения и 20 родильниц родильного дома), у которых кровоподтеки возникали случайно после выполнения плановых внутривенных, подкожных и внутрикожных инъекций в области предплечий. Вторая серия наблюдений включала двух взрослых здоровых добровольцев в возрасте 21 и 24 лет и одного взрослого пациента в возрасте 52 лет, находящегося 2 часа в состоянии комы вследствие повреждений внутренних органов, несовместимых с жизнью. Кровоподтеки в этой серии вызывались путем внутрикожных инъекций по 0,1 мл их собственной венозной крови. Третья серия наблюдений включала двух добровольцев, которым в коже предплечий производились щипки кожи пальцами рук. При этом кожа прищипывалась пальцами рук в 4-х местах на расстоянии около 8 см друг от друга вплоть до кровоизлияния и появления яркого красного цвета из-за пропитывания кожи добровольцев кровью.
Статистическая обработка результатов была проведена с помощью программы BIO по общепринятой методике.
Результаты исследования и их обсуждение
Полученные результаты выявили наличие существенной разницы в динамике цвета и температуры кожи при кровоподтеках, вызванных пропитыванием кожи кровью до и после значительного повреждения мягких тканей. Показано, что при госпитальном лечении пациентов терапевтических отделений и родильных домов в городе Ижевске врачи ежедневно назначают пациентам в виде инъекций до 30 растворов лекарственных средств, многие из которых вводятся 3 раза в день. Подсчитано, что из всех лекарств, назначаемых врачами, 79 % лекарств вводится путем внутривенных инъекций и около 19 % – путем внутримышечных инъекций. Установлено, что в первый день госпитального лечения кожа пациентов в традиционных местах инъекций выглядит здоровой до первой инъекции у 97 % пациентов, а к концу госпитального лечения выглядит поврежденной у 100 % пациентов. При этом в местах инъекций на коже появляются участки воспалений и кровоподтеков различной величины и количества, вызванные проколами инъекционными иглами и различными колото-инфильтративными повреждениями кожи и подкожно-жировой клетчатки. Причем в день выписки пациентов из лечебных учреждений после госпитального лечения кровоподтеки в местах инъекций встречаются практически у каждого второго пациента.
Установлено, что кровоподтеки у пациентов возникают чаще всего из-за проколов кровеносных сосудов, возникающих при введении в них инъекционных игл и внутрисосудистых катетеров. При этом выявленные нами постинъекционные кровоподтеки являлись по сути дела синяками в 2/3 случаев, поскольку кожа в их области имела синий или темно-вишневый цвет (рис. 1).
1 2
Рис. 1. Цвет кожи в предплечьях пациенток через 5 часов (1) и 5 дней (2) после внутривенных инъекций лекарственных средств
При исследовании динамики цвета и температуры кожи в области кровоподтеков у добровольцев и у одного пациента, находящегося в коме, удалось установить следующее. Оказалось, что в области кровоподтеков, вызванных инъекционным введением в кожу или под кожу венозной крови или кровоизлиянием из подкожной вены при прокалывании ее инъекционной иглой, кожа приобретает синий цвет, но ее температура остается нормальной.
С другой стороны, при исследовании у добровольцев динамики цвета и температуры кожи в области кровоподтеков, вызванных значительным повреждением мягких тканей, удалось установить, что кожа приобретает ярко красный цвет и нагревается.
В частности, в результате исследования динамики цвета и температуры кожи у добровольцев установлено, что на месте кровоизлияний, вызванных проколами подкожных вен и внутрикожными инъекциями собственной венозной крови, кожа тут же приобретает синий цвет. Однако температура кожи в области кровоподтека остается нормальной и достоверно не отличается от температуры соседних участков, в которых кожа сохраняет естественный нормальный цвет (рис. 2).
1 2
Рис. 2. Предплечье добровольца через 10 минут после внутрикожной инъекции 0,5 мл его венозной крови в видимом (1) и в инфракрасном (2) диапазоне спектра излучения тканей
Иными словами, пропитывание кожи венозной кровью ведет к формированию «холодный» кровоподтек синего цвета. Кожа в области такого синяка с первых минут имеет синий цвет и сохраняет обычную температуру.
Аналогичные данные получены нами у добровольцев и у одного пациента после внутрикожных и подкожных инъекций их собственной венозной крови. Указанные исследования были проведены у добровольцев в области предплечий, а у пациента – в области бедра. Полученные нами данные показали, что синяки обычно имеют округлую форму и быстро увеличиваются в своих размерах. В частности, через 10 минут после инъекционного прокола вены в области предплечья синяки представляли собой пятна в форме эллипсов, расположенных своими длинными осями параллельно оси предплечья. При этом пятна синяков имели максимальную длину 9,2 ± 0,4 см и ширину 8,3 ± 0,2 см (Р ≤ 0,05, n = 5). Через 10 минут после внутрикожных инъекций 0,5 мл крови в области предплечья участки кожи синего цвета также имели форму эллипсов, расположенных параллельно оси предплечья, с максимальным значением длины 10,7 ± 0,5 см и ширины 9,7 ± 0,4 см (Р ≤ 0,05, n = 5).
Через 10 минут после 4-х внутрикожных инъекций по 0,1 мл венозной крови в бедро у пациента, находящегося в коме, кровоподтеки также имели синий цвет. Однако синяки имели форму кругов с величиной диаметра 0,9 ± 0,01 см (Р ≤ 0,05, n = 4). Причем, кожа в области всех этих кровоподтеков сохраняла обычную температуру с первой минуты и вплоть до полного исчезновения синяков.
Совершенно иная динамика температуры оказалась при кровоподтеках, вызванных существенным механическим повреждением кожи и подкожно-жировой клетчатки. Кожа в области кровоподтеков, образованных щипками, теряла естественную окраску и приобретала ярко красный цвет. Кроме этого, температура кожи в области кровоподтека повышалась. В частности, через 2 и 5 минут после прищипывания кожи пальцами рук температура кожи в центре кровоподтеков превышала температуру кожи в здоровых участков на 1,23 ± 0,07°С и 3,65 ± 0,10°С (Р ≤ 005, n = 8) соответственно. Затем температура в зонах локальной гипертермии оставалась на этом уровне без существенных изменений в течение 30-60 минут (рис. 3).
Однако выраженная локальная гипертермия сохранялась в области закрытых повреждений мягких тканей недолго. Через 60 минут температура в области кровоподтеков, вызванных щипками кожи начинала медленно уменьшаться, приближаясь к нормальным значениям через 2 часа.
Другими словами, после внутрикожных инъекций или излияний в кожу венозной крови из проколотых вен появлялись синяки, поэтому казалось, что в области предплечья имеются ушибы мягких тканей. на глаз были четко видны кровоподтеки синего или темно-вишневого цвета и казалось, что они являются следствием повреждений кожи, подкожно-жировой клетчатки и других мягких тканей, поскольку кровоподтеки традиционно считаются в народе доказательством травм. Однако изображение этих участков на экране тепловизора показывало обратное, а именно – отсутствие участков локальной гипертермии
1 2
Рис. 3. Вид предплечья добровольца через 45 минут после прищипывания кожи пальцами рук в 4-х местах в видимом (1) и инфракрасном диапазонах спектра излучения тканей (2)
Парадоксально, но – факт. Наши результаты доказывают, что наличие кровоподтека не является однозначным диагностическим симптомом повреждения мягких тканей и критерием размера, выраженности и даже наличия их «ушиба твердым тупым предметом». Более того, кровоподтек (как и кровоизлияние) не относится к симптомам локального воспаления. Иными словами, кровоподтек и локальное воспаление – это два совершенно самостоятельных и независящих друг от друга процесса. Симптомами воспаления являются локальная гиперемия, гипертермия, припухлость, болезненность и нарушение функции воспаленного участка ткани. Поэтому отсутствие локальной гипертермии в области кровоподтека, вызванного инъекцией венозной крови, доказывает отсутствие симптомов раздражения, локального воспаления и, следовательно, отсутствие повреждения мягких тканей.
Следовательно, собственная венозная кровь является безопасным средством для внутрикожных инъекций. Инъекции собственной венозной крови внутрь кожи и под кожу не оказывают местное раздражающее действие.
Таким образом, безболезненные, плоские, синие и «холодные» постинъекционные кровоподтеки с нормальной функцией кожи в них НЕ ЯВЛЯЮТСЯ симптомами воспаления, а значит, не являются проявлениями СЕКРЕТНОЙ БОЛЕЗНИ КОЖИ. Именно поэтому пациенты, имеющие такие постинъекционные кровоподтеки в местах инъекций, не проявляют жалобы на боль, припухлость, покраснение, гипертермию и нарушение функции кожи в местах инъекций (не путать с наличием постинъекцинных воспалений, «инфильтратов» и абсцессов !). Наличие таких кровоподтеков в местах инъекций является неизбежным следствием проколов и ранений кровеносных сосудов и вытекания из них крови, которая, как следует из наших данных, НЕ ОБЛАДАЕТ МЕСТНЫМ РАЗДРАЖАЮЩИМ ДЕЙСТВИЕМ ! Бог создал кровь безопасной для наших тканей, поэтому пропитывание их нашей собственной кровью – это не преступление, а благо. Скорее всего, такие кровоподтеки – это проявление гипер-защитной реакции нашего организма на ранения. Но истинное их значение предстоит еще изучить.
Выражаю благодарность профессору РАЕ Касаткину Антону Александровичу и студентам Ижевской государственной медицинской академии Черновой Лейсан Вячеславовне, Фишеру Евге?
