Показания к шунтированию сосудов

При ряде заболеваний, поражающих сосудистое русло, на повреждённом участке нарушается кровообращение. Это состояние развивается в результате выраженного стеноза просвета кровеносных сосудов и со временем приводит к ишемии органов и тканей. Современная медицина предлагает способы борьбы с этим опасным недугом. Один из них – это операция, которая называется шунтирование сосудов.
Шунтирование – что это такое
Один из самых эффективных методов восстановления кровотока имеет чёткое определение. Шунтирование – это способ оперативного лечения заболеваний, приводящих к стенозу сосудистого просвета и нарушению кровообращения в органных структурах, которые кровоснабжаются за счёт поражённых сосудов. Его суть заключается в создании дополнительного пути кровотока, который «обходит» повреждённый участок сосудистой сети. Это значит, что хирург использует специальный трансплантат, который называется шунтом. Выделяют постоянное и временное шунтирование сосуда.

Техника проведения операции довольно сложная. Вмешательство проводят две бригады хирургов. Сосуды для шунтирования берут сосудистые хирурги, они же занимаются их подготовкой. Нейрохирургическая бригада выполняет шунтирование артерий головного мозга, кардиохирурги делают аорто-коронарное шунтирование. Подобные вмешательства проводят при запущенном кальцинозе сосудистой стенки, облитерирующем эндартериите, атеросклерозе и его осложнениях.
Операции на желудке выполняют бариартрические хирурги. Через руку этих врачей проходят люди, которые не могут самостоятельно распрощаться с избыточным весом. После операции масса тела пациентов быстро нормализуется.
Показания для проведения шунтирования
Для проведения шунтирующих оперативных вмешательств имеются чёткие показания. К ним относятся:
- атеросклероз (отложение липидов на эндотелии приводит к сужению просвета сосудистого русла);
- ишемическая болезнь сердца (нарушение кровотока в венечных артериях, кровоснабжающих сердце, становится причиной инфаркта миокарда);
- нарушение кровотока в сосудах головного мозга (изменение проходимости участков мозговой сосудистой сети вызвано, как правило, их обтурацией кровяным тромбом, оторвавшейся жировой бляшкой или наличием на их стенках липидных наростов);
- ожирение (люди с избыточной массой тела, как правило, имеют растянутый желудок, а его шунтирование помогает решить эту проблему).
Показания к операции определяет врач-хирург. Для этого он тщательно опрашивает пациента, детализирует все его жалобы, направляет на прохождение полного обследования. В сомнительных случаях решение принимается консилиумом хирургических специалистов.
Виды шунтирования
Шунтирующие операции бывают нескольких видов. Выбор разновидности вмешательства зависит от зоны поражения. Бывают случаи, когда патологический процесс охватывает несколько анатомических областей.
Аорто-коронарное шунтирование (АКШ)
Это метод лечения атеросклеротического поражения венечных артерий. Операция выполняется в запущенных случаях, когда другие способы излечения не приносят желаемого результата. Цель этого оперативного вмешательства – наложение обходного сосудистого анастомоза между аортой и ишемизированным участком сердечной мышцы. АКШ имеет чёткие показания, а именно: стеноз венечных сосудов на 70% и более, неизлечимая стенокардия, невозможность выполнения стентирующих операций, постинфарктная ишемия участка сердечной мышцы. Для точного определения показаний к АКШ пациент должен пройти весь комплекс обследований.

➜ Подробнее о шунтировании сердца
За 2-3 дня перед оперативным вмешательством пациент поступает в клинику. В условиях стационара он проходит предоперационную подготовку: прекращает принимать дезагреганты, проходит осмотр анестезиолога. На усмотрение лечащего доктора возможно прохождение дополнительных исследований, сдача недостающих анализов.
Современная медицина владеет двумя способами проведения АКШ. Из открытого доступа – выполняется стернотомия (разрез грудины). После такого вмешательства на груди у больного останется рубец. Из закрытого доступа (эндоскопический метод) – вмешательство проводится через маленькие проколы грудной клетки. По мере надобности сердце пациента останавливают. Вместо него кровь перекачивает аппарат искусственного кровообращения (АИК). Открытое вмешательство длится от 4 до 7 часов, закрытое не более 2 часов. Если послеоперационный период протекает без осложнений, пациента выписывают из стационара уже через неделю.
Читайте также: Баллонная ангиопластика — операция по восстановлению проходимости сосудов
Аорто-бедренное шунтирование (АБШ)
Это оперативный метод лечения синдрома Лериша, а также других заболеваний, при которых нарушается проходимость подвздошных артерий. Аорто-бедренное бифуркационное шунтирование выполняется с целью восстановления кровообращения в сосудистой сети нижних конечностей. Его проведение показано при хромоте перемежающегося характера в совокупности с нарушениями трофики тканей, болевых ощущениях без физической активности, снижением потенции.
Чтобы избрать верную тактику проведения операции, специалист направляет больного на прохождение обследования. В него входит доплерометрическое исследование аорты и сосудов ног, ангиографическое исследование, определение пульса на нижележащих артериях. Наложение шунтов способствует восстановлению кровотока, исчезновению ишемических проявлений. Иногда пациенты жалуются врачам: «Прошло уже полгода после операции, а я чувствую боль». Такие жалобы могут свидетельствовать о закупорке шунта. Чтобы подтвердить или исключить это осложнение, врач направляет больного на обследование.

Читайте также: Шунтирование или стентирование? Что эффективней и безопаснее?
Шунтирование сосудов головного мозга
Нарушение мозгового кровотока не редкость в нынешнее время. Некоторые клинические случаи требуют проведения операции шунтирование мозга. А точнее — сосудов питающих этот жизненно важный орган. Мозговое кровообращение нарушается на фоне атеросклеротического повреждения сосудистого русла, тромботических осложнений. Также причиной могут быть злокачественные и доброкачественные новообразования, локализующиеся на труднодоступных участках мозга.

Если меры вовремя не предприняты, мозговая ткань ишемизируется и отмирает. Это приводит к утрате некоторых функций или летальному исходу. Создание коллатерального кровотока способствует возобновлению перфузии тканей мозга. Существуют чёткие показания к этой операции:
- наличие сосудистого аневризматического мешка;
- новообразования, сдавливающие каротидные сосуды (выполняется сонно-подключичное шунтирование);
- нарушение перфузии мозга, которое не лечится медикаментозно;
- водянка мозга (гидроцефалия).
Избыточная выработка ликвора в желудочках мозга и нарушение его оттока может быть как у взрослых (опухоли, травмы), так и у детей. При наличии такого заболевания выполняется желудочково-брюшинное шунтирование. В желудочек мозга устанавливается титановый шунт, нижний конец которого открывается в полость живота. Там избыток ликвора всасывается брюшиной. Отсюда и название метода. При нарушении мозгового кровотока шунтами выступают собственные сосуды пациента. Обычно их берут из оболочки мозга. Для этого на голове делается разрез, от которого впоследствии останется рубец.
Читайте также: Атеросклероз головного мозга — полное описание заболевания. Методы лечения и диагностики
Шунтирование сосудов ног
Наложение шунтов на сосудах нижних конечностей выполняются при стенозе или избыточной дилатации их просвета. Эти изменения — причина недостаточности кровообращения в мягких тканях ног. Оперативное лечение показано при отсутствии эффекта от медикаментозной терапии, а также лицам с высоким риском развития гангрены.
Чтобы восстановить адекватный кровоток в сосудах ног, врачи используют протезирующие шунты или накладывают анастомозы между полноценно функционирующими участками сосудистого русла. Чаще всего выполняется подвздошно-бедренное шунтирование. В тяжелых случаях хирурги берутся за микрохирургическое тибиальное шунтирование. Эта «ювелирное» вмешательство восстанавливает кровоток на повреждённых участках сосудистого русла стоп и пальцев нижних конечностей.

Шунтами выступают искусственные протезы из медицинских материалов или собственные сосуды пациента (подкожная бедренная вена). Длительность стандартного вмешательства не превышает 3 часов. Микрохирургические операции могут затягиваться до 5 часов. Если все прошло без осложнений, пациент покидает клинику уже через неделю.
Шунтирование желудка
Такой вид хирургической коррекции показан лицам, страдающим ожирением, которые не могут снизить массу тела с помощью консервативных методов. Эта операция призвана приносить пациенту быстрое насыщение, а соответственно избавление от лишних килограммов. Хирургическим путём желудок пациента делится на два отдела – большой и малый. Просвет меньшей части желудка сшивается с просветом двенадцатиперстной кишки. Таким образом, большая часть органа перестаёт функционировать. «Новый» желудок не может вместить большой объём пищи, поэтому человек наедается небольшим количеством пищи (около 100 мл).

Оперативное вмешательство осуществляется под общим наркозом. Уменьшение объема желудка проводится как из открытого доступа (верхнесрединная лапаротомия), так и из закрытого (эндоскопическая операция). Длительность манипуляций хирургов обычно не превышает двух часов. При достижении удовлетворительного результата, пациент может покинуть клинику уже через несколько дней. Если выполнялась лапаротомия, нахождение больного на стационарном лечении увеличивается до одной недели.
Читайте также: Ангиография — современный метод диагностики состояния сосудов
Источник
Шунтирование сердца — это радикальная методика восстановления нормального кровотока в миокарде, в процессе операции врачи создают обходные пути, чтобы обеспечить трофику тканей и предотвратить смертельно опасные осложнения.
Процедура трудная, в среднем у команды врачей и персонала в 8-10 человек уходит около 3-4 часов.
Есть и другое название этой методики — коронарное шунтирование сосудов сердца. Это равнозначные наименования.
Выбор способа, определение тактики хирургического лечения, вообще целесообразность такой терапии. Все эти вопросы решает кардиохирург после полного обследования.
При правильной подготовке, нормальном состоянии здоровья и достаточной квалификации врачей-специалистов риски минимальные.
Суть и виды операции
Чтобы понять, что собой представляет коронарное шунтирование, нужно разобраться в анатомии.
Сердце, его мышечный слой или миокард требует огромного количества ресурсов. Это понятно, учитывая, какая нагрузка ложится на орган. Питание и клеточное дыхание обеспечивается через две крупных ветви, отходящие от аорты. Они называются коронарными артериями.
В свою очередь, правый и левый стволы разделяются на еще более мелкие структуры, а те в свою очередь на дополнительную сеть. Так происходит трофика всего сердца.
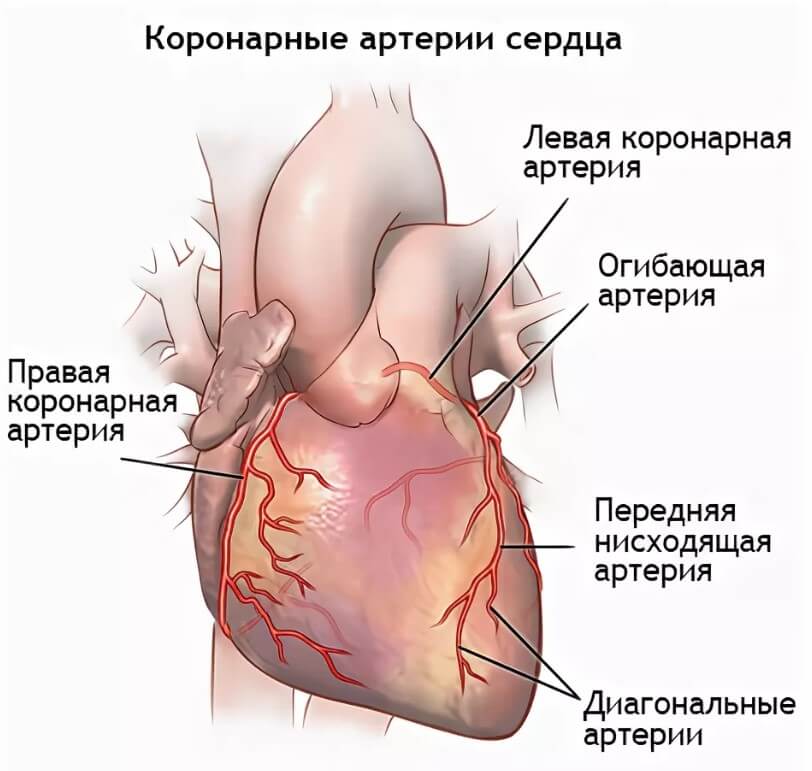
При некоторых заболеваниях, например, атеросклерозе, сосуды уже не могут выполнять свою работу и перегонять кровь к нужному месту. В описанном случае причина в том, что на стенках артерий откладываются холестериновые бляшки. Это механические препятствия.
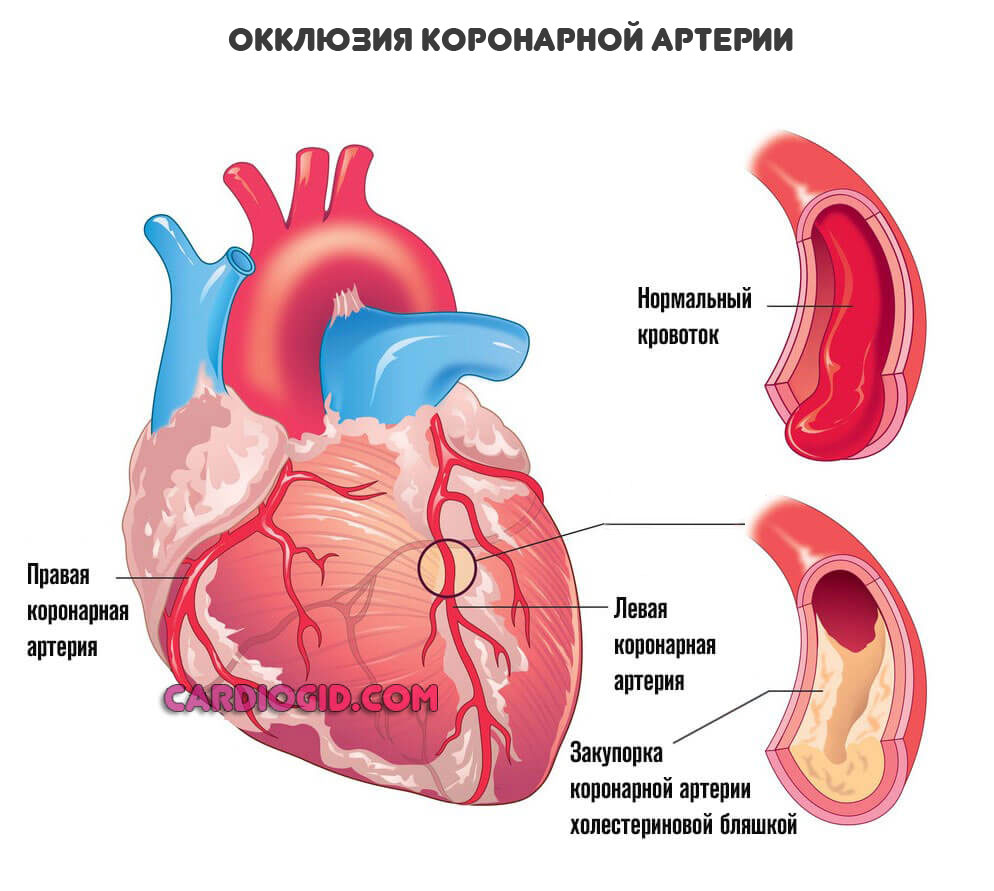
Чем больше образование, наслоение жиров — тем меньшее количество полезных веществ и кислорода в единицу времени получит орган.
Конечный итог — ишемическая болезнь сердца. Также возможна стенокардия. Процессы разные, а суть примерно одна: недостаточный кровоток, нарушение питания и дыхания, постепенное отмирание функциональных тканей самого мышечного слоя, который как раз и обладает сократимостью, перекачивает кровь.
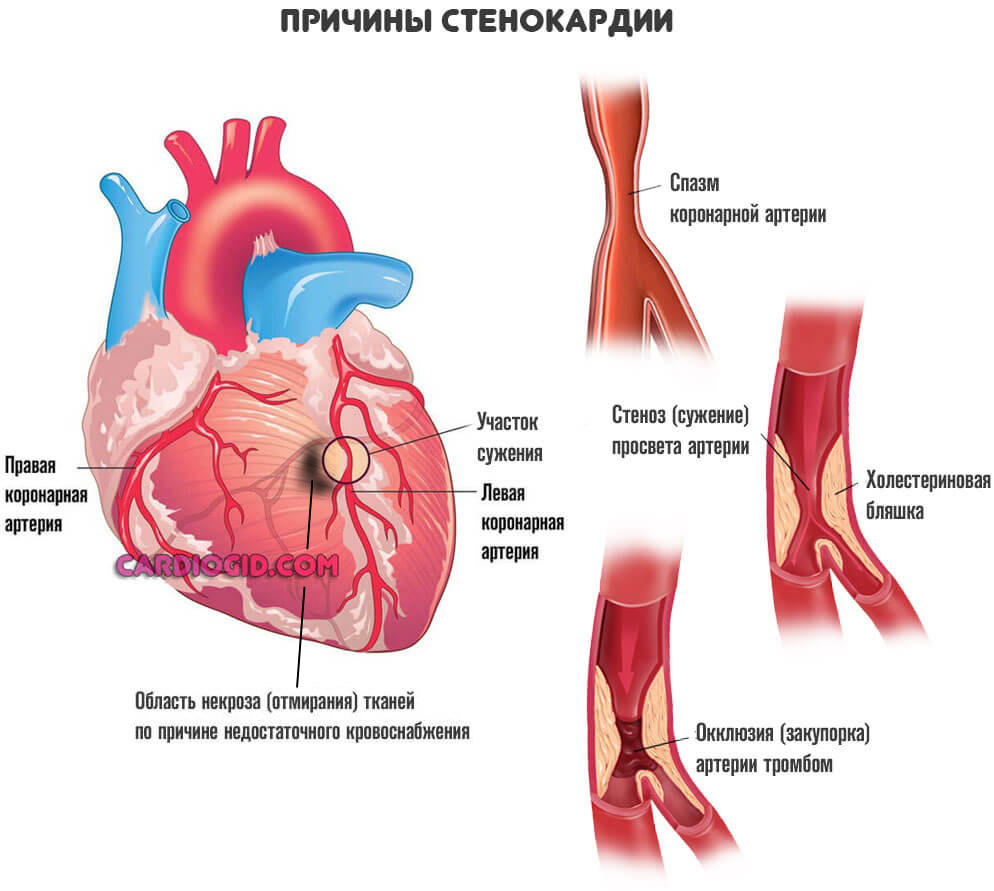
Возможны и другие виновники ишемии. Например, врожденные аномалии развития или тромбы. При условии, что нельзя устранить механические препятствия другими методами (стентированием, баллонированием, то есть расширить участок), прибегают к шунтированию сердца.
Суть можно описать несколькими пунктами:
- Определиться, какой путь может быть основным для обхода. Предстоит соединять коронарную артерию и здоровый сосуд.
- Выбрать вену или другую структуру, которая по размерам, калибру и свойствам могла бы стать шунтом.
- Найти область, которая перекрыта механически или иным образом изменена.
- Создать обходной путь от сосуда-донора до места, куда кровь из-за механического препятствия уже не поступает. Ключевых варианта, какая область может стать источником всего два (см. ниже).
Тем самым, врачи создают искусственную коллатераль. Обходной путь для нормального кровотока.
Существует 3 вида кардиошунтирования. Классификацию проводят по сосуду, который становится донором. Это довольно сильно влияет и на эффективность в разных случаях, и на технику самой операции.
Всего можно назвать три ключевых подхода:
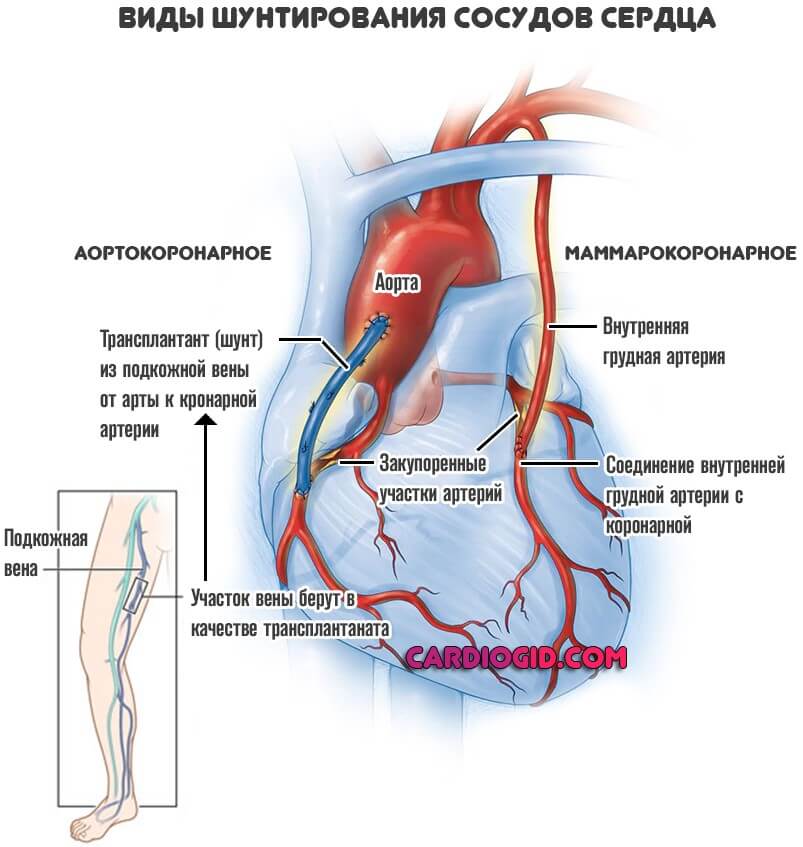
- Аортокоронарное шунтирование (АКШ). Классическая методика. В этом случае кровоток к миокарду поступает напрямую из аорты. Чтобы создать такой обходной путь, нужен довольно крупный фрагмент сосуда. Например, участок вены ноги.
- Маммарокоронарное шунтирование (МКШ). Его используют реже. В основном к методики прибегают, если неэффективной оказалась предыдущая. Также такая операция возможна, когда есть противопоказания: тромбозы, аномалии сосудов.
Суть процедуры заключается в соединении внутренних грудных артерий и собственно миокарда, чтобы обеспечить обходной путь. Если поражены сразу обе коронарные структуры, можно создать двойной шунт.
- При незначительных объемах поражения сердца, врачи прибегают к микроинвазивному шунтированию. Это не самый лучший выбор, если имеются атеросклеротические изменения.
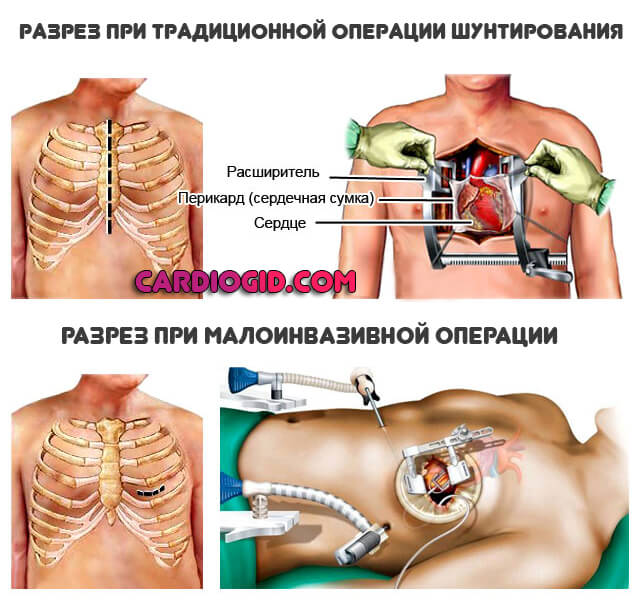
Классифицировать операцию можно и по другому основанию — состояние сердца в момент процедуры. Соответственно, выделяют еще два вида:
- Вмешательство на работающем сердце. Считается куда более трудной методикой терапии, поскольку во время процедуры орган бьется, сокращается. Однако снижаются риски послеоперационных осложнений, реабилитационный период становится куда короче.
- Вмешательство на неработающем сердце. В этом случае пациента приходится подключать к аппарату искусственного кровообращения. В целом, остановка кардиальной деятельности не нормальна и не сулит пациенту ничего хорошего.
После процедуры выше вероятность осложнений, в том числе вторичной ишемии, внезапной остановки сердца. Также возможен отек легких, острые тяжелые воспалительные процессы, которые разрушают миокард.
Тромбозы, в том числе отдаленные, локализованные в сосудах головного мозга — еще один неприятный сюрприз. Вариантов много и все они опасные.
Поэтому долгое время пациент находится в стационаре, а затем под присмотром кардиолога.
Внимание:
Срок восстановления больше в 1.5-2 раза.
Аортокоронарное шунтирование (АКШ) считается золотым стандартом хирургического лечения. Отступать от него или нет, насколько, в какую сторону — зависит от случая. Решение остается за кардиохирургом.
Показания к операции
Оснований для такого лечения довольно мало. Они жесткие, поскольку и сама операция несет огромные риски. Просто так, без четкого понимания, никто не назначает шунтирование. Среди основных показаний:
Развитая стенокардия
Речь идет о процессе, при котором сосуды сужаются резко в ответ на напряжение. Изменение температуры среды, погодных условий. Также при физических нагрузках. Это патологическое состояние называется стенокардией напряжения.
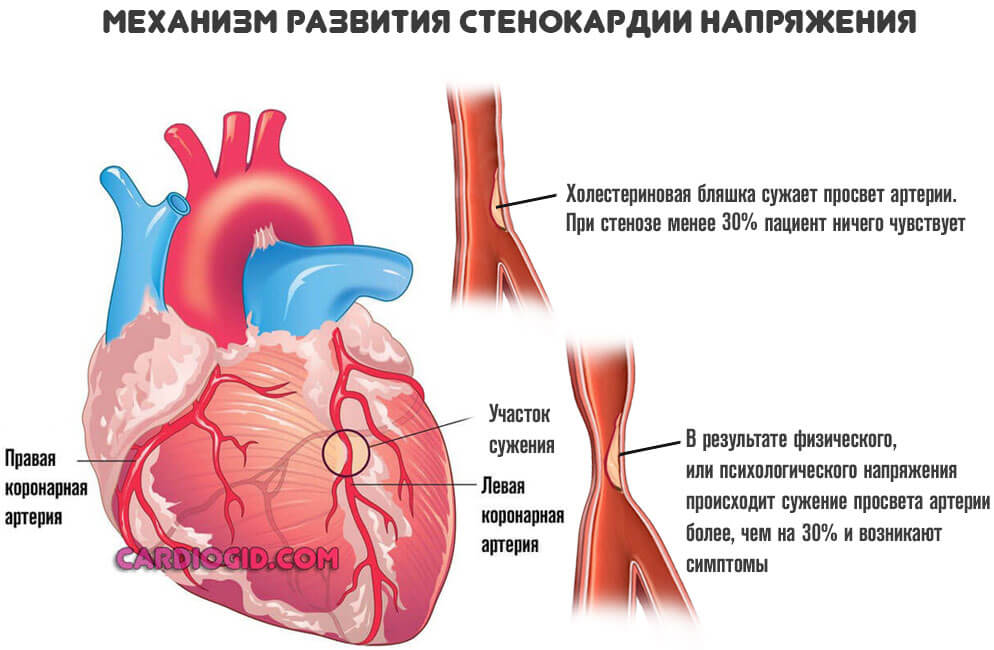
Процесс нестабилен. Его справедливо считают предвестником инфаркта. Как быстро разовьется неотложное состояние, никто заранее не скажет. Поэтому врачи работают в превентивном порядке.
Ишемическая болезнь сердца
Обобщенное наименование для процесса, сопряженного с нарушением местного кровотока. Мышечный орган недополучает кислорода, также полезных соединений.
Поскольку трофика ослабевает, начинаются дистрофические процессы. Ткани сердца отмирают. Но не как при инфаркте — резко, а постепенно.
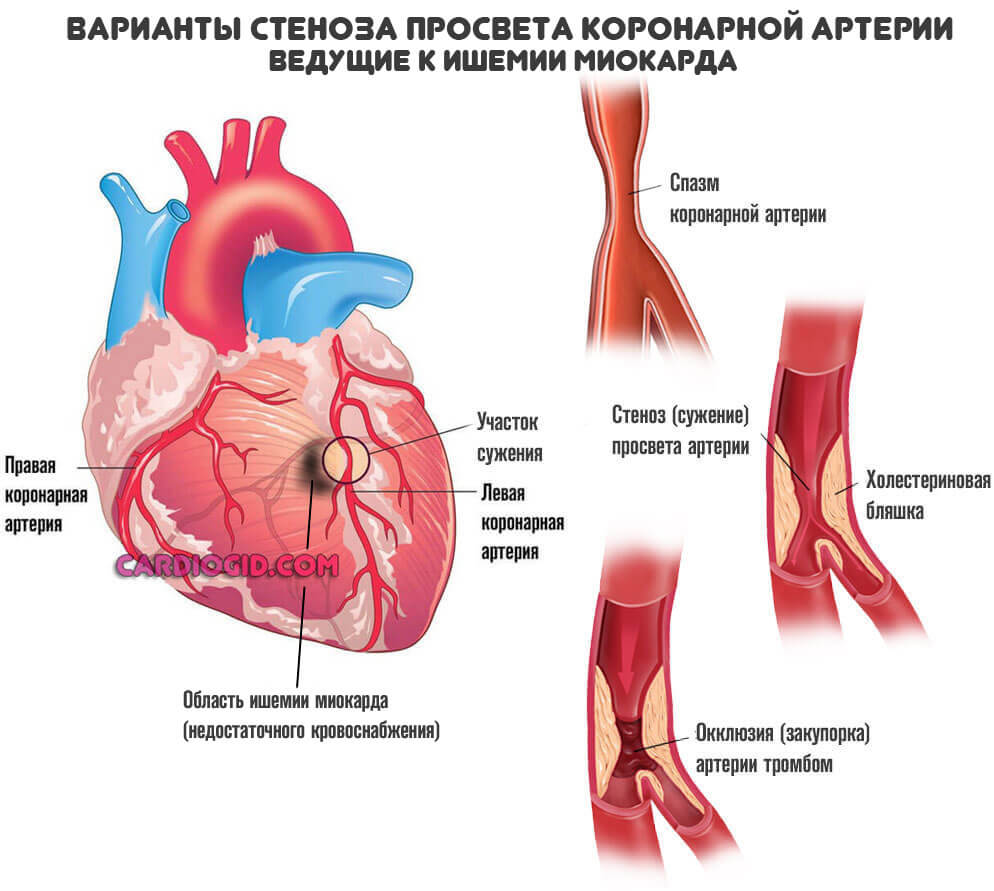
Результат примерно тот же. Снижение выносливости, сократительная способность миокарда падает, начинаются критически опасные осложнений со стороны внутренних органов, мозга.
В конечном итоге наступает инфаркт или инсульт. Чтобы этого не допустить назначают коронарное шунтирование.
Невозможность стентирования или баллонирования
Эти операции тоже направлены не то, чтобы восстановить кровоток в мышечном органе. В то же время, суть совсем иная. Заключается в механическом расширении просвета пораженной артерии. Например, при стентировании используется специальный металлический сетчатый каркас (подробнее об операции читайте в этой статье).
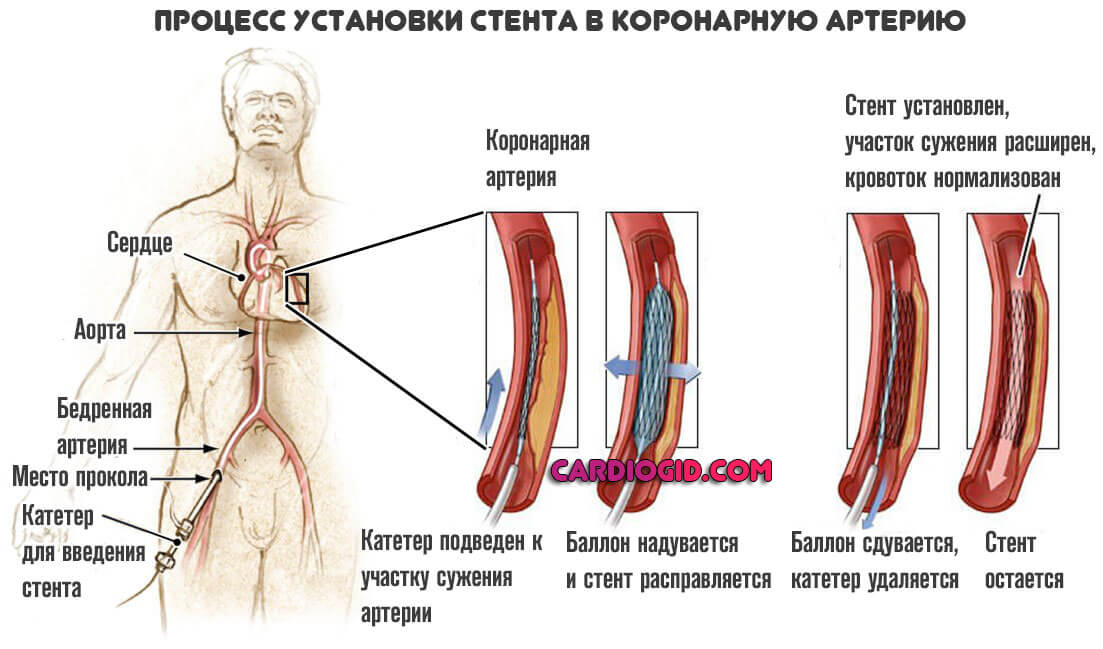
В некоторых случаях смысла в таких мерах нет. Например, если имеет место приобретенный или врожденный порок артерий. Аномальное развитие. В этих случаях необходимо только шунтирование.
Аневризма сосудов сердца
Представляет собой стеночное выпячивание. С одной (мешкоообразное) или сразу двух сторон. Как правило, пораженная артерия уже не способна работать как прежде.
Аневризму нужно удалить, но структура сосуда не позволяет выполнять функции. Потому создают вспомогательный путь. Коллатераль.
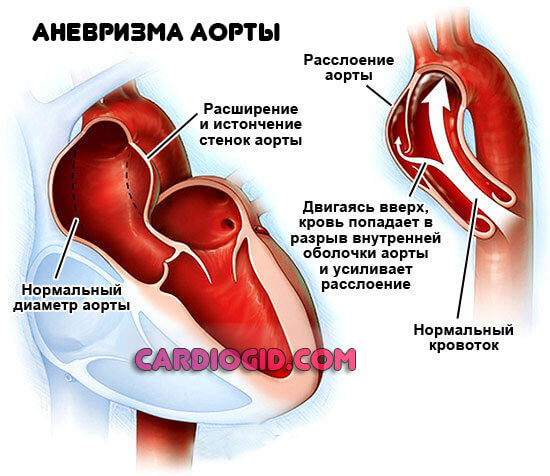
Показаний к шунтированию сосудов сердца не много. На свое усмотрение, врач может назначить операцию в других случаях. Например, при врожденных пороках и прочих состояниях.
Ожидаемые эффекты
Эффективность процедуры разнится, зависит от исходных данных. Как правило, после оперативного лечения пациент может рассчитывать на значительное улучшение состояния.
- Количество приступов стенокардии после шунтирования коронарных артерий падает до нуля. Нет не болевых ощущений, ни прочих симптомов. Это серьезно сказывается на уровне жизни. В положительном ключе.
- Вероятность инфаркта также становится существенно меньше. По разным оценкам, успешное шунтирование сосудов сердца снижает вероятность острого нарушения кровообращения в миокарде в 3-4 раза. Риски выравниваются и становятся примерно такими же, как у здоровых людей.
- Повышается физическая выносливость, переносимость нагрузок. Это результат адекватного питания самого миокарда, мышечной, нервной ткани. Пациент может самостоятельно ходить, в том числе без проблем поднимается по лестницам.
Однако, больным с шунтом все же не рекомендуется превышать допустимую, рекомендуемую норму. Как часто, с какой интенсивностью можно заниматься физической активностью, лучше уточнить у своего кардиохирурга.
- Количество препаратов постепенно уменьшается. Нет необходимости принимать лекарства в прежнем объеме. Хотя определенный минимум все-таки сохраняется. Это поддерживающая мера.
- Риск внезапной смерти также становится ниже.
- Пациент может работать. Выполнять обязанности по дому.
Операция устраняет все возможные риски. Позволяет вернуться к здоровой жизни.
Противопоказания
Оснований для отказа довольно много. Это связано с общей травматичностью и тяжестью операции. Среди них можно назвать:
- Декомпенсированный сахарный диабет. Вызывает генерализованные нарушения работы всех органов и систем. Сосуды страдают чуть ли не в первую очередь. Отсюда повышенная вероятность тромбозов и осложнений. В том числе встречаются и обратные явления. Коагулопатии. Когда свертываемость крови падает.
- Острые инфекционные процессы. Относительное противопоказание. Операцию нельзя делать до тех пор, пока состояние не минует. После лечения и полного восстановления можно прибегнуть к вмешательству. Контролируют динамику по результатам клинических, лабораторных тестов.
- Заболевания легких с декомпенсированой дыхательной недостаточностью. То же самое, пока процесс не отойдет на второй план. Делать операцию пациентам с пульмонологическими болезнями опасно, поскольку резко возрастает вероятность отека легких. Также возможна пневмония после проведенного вмешательства.
- Опухоли, рак. Злокачественные процессы в принципе исключают хирургическое лечение не по профилю. Это большие и совершенно напрасные риски. Поэтому ограничиваются менее радикальными методами. По крайней мере, до тех пор, пока онкологию не устранят или не переведут в стойкую полноценную ремиссию.
- Поражения почек и печени. Суб- и декомпенсированные формы дисфункций. Например, на фоне запущенного нефрита, цирроза.
- Сужение конечных участков коронарных артерий. В этом случае большого смысла от лечения не будет. Нужны другие пути. Хотя формально противопоказаний к шунтированию нет.
- Обширный инфаркт. Опасно вмешиваться, поскольку можно спровоцировать остановку сердца. Или как минимум рецидив неотложного состояния.
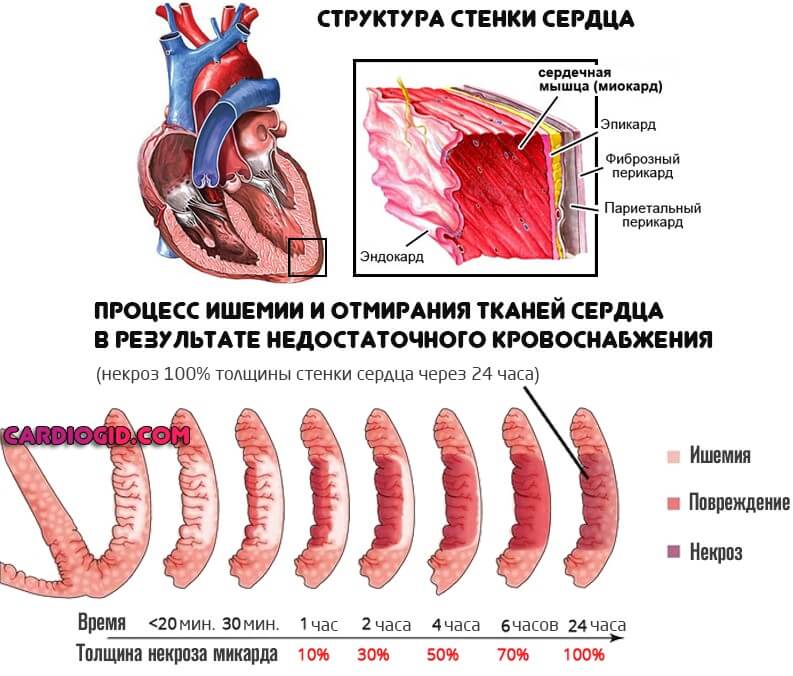
- Выраженный кардиосклероз. Замещение функциональной активной ткани, миоцитов, на рубцовую. Она не способна сокращаться. Операция в этом случае бесполезна, поскольку восстановить кровоток невозможно из-за органических изменений миокарда.
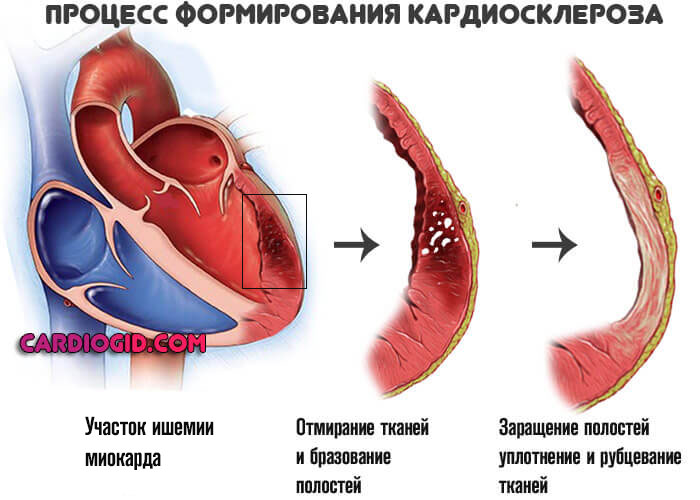
- Декомпенсированная сердечная недостаточность. На запущенных стадиях операция несет слишком большие риски. Потенциальная польза куда меньше вероятных осложнений.
Противопоказания к шунтированию коронарных артерий в основном связаны с общим тяжелым состоянием пациента. Риском, что он не выдержит вмешательство. Потому перед началом проводят полную всестороннюю диагностику.
Подготовка
Обследование — это основа. Правильные мероприятия снижают риск опасных осложнений после операции.
Какие процедуры назначают:
- ЭХО. УЗИ-методика, задача — оценить органическое состояние сердца, миокарда.
- ЭКГ. По результатам строит график, на основании которого можно сделать выводы о функциональных нарушениях со стороны мышечного органа. Назначается в паре с эхокардиографией.
- Коронарография. Обязательная методика. По своей сути — это рентген с контрастным усилением. Позволяет подробно рассмотреть сосуды сердца, исследовать участки сужения и прочие аномалии. Используется в первоочередном порядке.
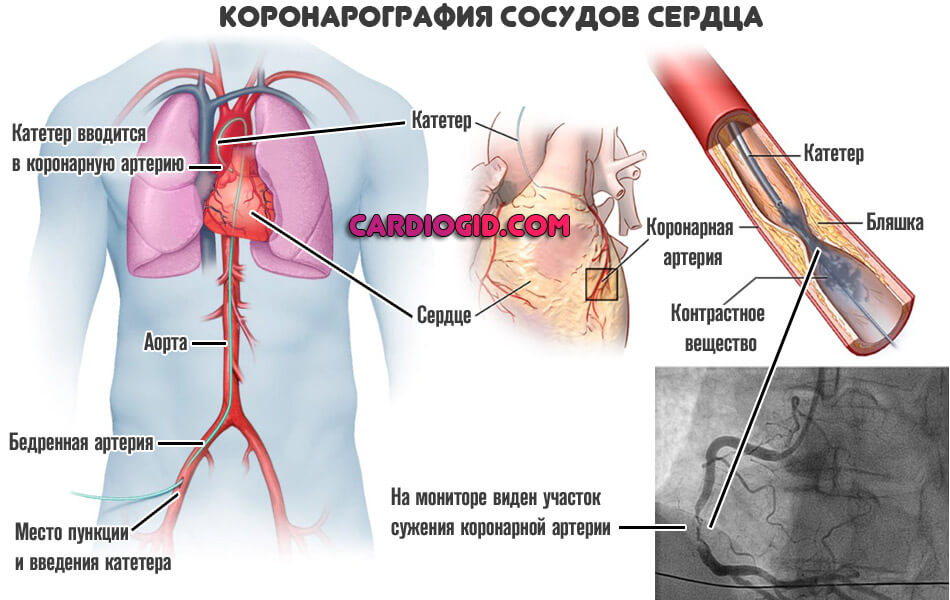
- ФВД. Функция внешнего дыхания. Ее проводят, чтобы оценить качество работы легких. В том числе при повышенной нагрузке. Это важно, чтоб представлять в каком состоянии дыхательная система.
- Анализ крови общий, биохимия. Чтобы исключить воспалительные процессы.
Исследование мочи. С той же самой целью. - Специальные тесты на инфекционных возбудителей. Реакция Вассермана, анализы на ВИЧ и прочие.
- Консультация анестезиолога. Поскольку предстоит длительный наркоз, нужно ответить на вопросы специалиста. Желательно подробно, не упуская ничего. От этого зависит безопасность.
За сутки до операции пациент отказывается от пищи. Также за несколько дней до начала лечения или даже больше отменяют препараты. Антикоагулянты, прочие опасные. Но строго по усмотрению специалиста. Это нужно, чтобы свести к минимуму риски кровотечений, аритмий.
Выполнение коронарного шунтирования
Операцию по коронарному шунтированию сосудов сердца делают в кардиохирургическом стационаре. Алгоритм процедуры отработан и хорошо известен:
- Пациента вводят наркоз.
- Далее нужно взять участок неповрежденного сосуда, который и будет тем необходимым обходным путем (шунтом). Для этих целей годятся грудная, лучевая артерии или вена ноги. Вопрос решает врач еще до начала мероприятия.
- Следующий шаг — вскрытие грудной клетки, мобилизация тканей, сердца. Создают собственно сам шунт. Если участков сужения или прочего поражения несколько, то больше одной искусственной коллатерали. Как правило, в качестве нового «донора» используют аорту или грудные артерии.
- Шунт проверяют, рану ушивают. Процедуру можно считать оконченной.
Операция длится 3-4 часа. Редко больше. Далее начинается сложный восстановительный период.
Реабилитация
На раннем этапе восстановления пациент находится в реанимации от 2-х до 10 суток. Плюс-минус по потребности. Все это время врачи обрабатывают швы.
- На период до полугода пациенту запрещены тяжелые физические нагрузки. Максимум 3-4 кг без наклона, распределяя вес на обе руки. Поскольку кости грудины только срастаются. Не стоит создавать себе дополнительные проблемы. Чтобы облегчить состояние можно надевать специальные бандажи.
- Ходить нужно, но перетруждаться — запрещено. Медленный шаг. При этом, чтобы избежать венозно-лимфатического застоя рекомендуется надевать специальные компрессионные чулки.
- В течение пары месяцев нужна диета с высоким содержанием железа, витаминов и белка, но переедание исключено, это повышенная нагрузка на сердце.
Внимание:
Пока человек находится в больнице, не может нормально передвигаться, рекомендована дыхательная гимнастика. Так пациент предотвратит воспаление легких.
- После выписки физические нагрузки повышают постепенно. Как только кости грудины срастутся, можно заниматься ЛФК.
Реабилитация продолжается после выписки в специальном центре. Раз в год пациенту рекомендуется посещать санаторий.
Риски и возможные осложнения
Последствия операции, если она сделана правильно, встречаются довольно редко, в среднем, в 5-7% случаев. Зависит от конкретной проблемы.
- Инсульт или инфаркт. Расстройство питания головного мозга и самого сердца соответственно.
- Нарушение процесса сращения грудных костей. Потребует дополнительной медицинской помощи.
- Тромбозы.
- Кровотечения. Обычно на начальной стадии реабилитации. Сразу после операции.
- Болевые ощущения. От них никуда не деться.
- Проблемы с почками.
- Остановка сердца. В результате острого нарушения питания миокарда.
К счастью, действительно серьезные проблемы встречаются редко и польза операции значительно превышает вероятные риски.
Прогнозы и сроки службы шунтов
Перспективы в целом благоприятные. Вероятность инфаркта снижаются в 2-4 раза, то же касается внезапной смерти.
Если сердце не изменено, можно вернуться к полноценной жизни с небольшими ограничениями в физических нагрузках. Операция никак не влияет на ее продолжительность, а уменьшает риски неотложных состояний.
Шунт в идеальных условиях служит около 10-15 лет. Но существуют погрешности. Поэтому стоит рассчитывать на сроки в 7-8 лет или около того.
После ― вновь возникают показания к операции по шунтированию сосудов сердца и нужна вспомогательная терапия.
Источник
