Пороки развития сердца и сосудов у человека

Термин «порок сердца» объединяет группу патологий с нарушением анатомии сердечных клапанов или перегородок. Проявляется сбоем кровообращения во всем организме с различной степенью гипоксии органов и тканей. В зависимости от этиологии может встречаться как у детей, так и у взрослых, отличаясь при этом степенью тяжести и прогнозом на будущее.
Что такое порок сердца?
Сердце разделено на две половины. Одна из них питает малый круг кровообращения, в котором венозная кровь насыщается кислородом, а другая – большой круг кровообращения, который питает все ткани и органы. Срединная перегородка не дает венозной и артериальной крови смешиваться. Каждая половина имеет в своем составе предсердие и желудочек, а также систему клапанов. Вместе этот комплекс обеспечивает упорядоченное поступательное движение крови в выбранном направлении. Достаточно появиться повреждению в одной из упомянутых структур, и вся отработанная система кровообращения будет нарушена. Ткани и органы будут получать недостаточно кислорода и питания.
Классификация
По типу повреждений пороки бывают:
- с дефектом перегородки;
- с дефектом клапана.
По своей обширности нарушения структуры сердца могут быть простыми, сложными и комбинированными, а по уровню гипоксии – белыми, когда снабжение клеток кислородом поддерживается на достаточном уровне, и синими (с цианозом). В последнем случае, во избежание смертельного исхода или непоправимого разрушения мозговых структур, проводят срочное хирургическое вмешательство.
Классификация, предложенная Нью-Йоркской ассоциацией кардиохирургов выделяет 4 класса сложности сердечных пороков:
- Первый класс – порок имеется, но серьезные изменения анатомии сердца отсутствуют. Операция не требуется.
- Второй класс – изменения со стороны отделов сердца обратимы, другие повреждения организма, вызванные пороком, отсутствуют. Вероятность успеха после хирургического вмешательства – 100%.
- Третий класс – необратимые отклонения анатомии сердца и обратимые нарушения в других органах.
- Четвертый класс – все изменения со стороны сердца и внутренних органов носят необратимый характер. Высокий риск смертельного исхода.
Кроме того, все пороки сердца условно можно разделить на 2 группы:
- Врожденные – формируется в результате генетических мутаций или как следствие нарушений внутриутробного развития. Диагностируются в детском возрасте.
- Приобретенные – проявляются в изначально здоровом организме в течение жизни. Часто являются результатом осложнений после болезни, перенесенной травмы.
Врожденные патологии сердца (ВПС)
Причиной ВПС могут являться:
- различные генные и хромосомные мутации – синдром Патау, синдром Дауна;
- хронические заболевания матери – сахарный диабет, системные патологии соединительной ткани, повышенная свертываемость крови;
- внутриутробное инфицирование плода от беременной матери ветрянкой, краснухой, цитомегаловирусом;
- злоупотребление никотином, алкоголем, наркотиками во время беременности;
- интоксикация организма приемом тератогенных лекарств, проживанием в экологически неблагоприятном регионе;
- воздействие ионизирующего излучения.
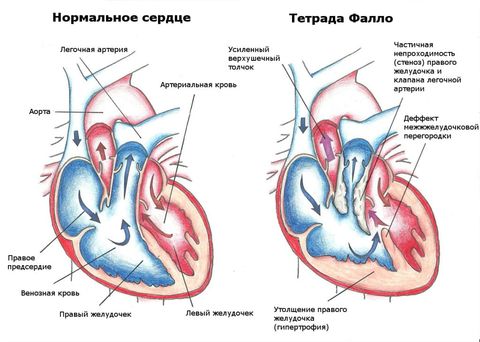
Распространенные виды врожденных пороков сердца:
- дефект межжелудочковой перегородки с повреждением только слизистого или с вовлечением мышечного слоя;
- открытый артериальный проток;
- аномалии клапанной системы;
- транспозиции сосудов.
Приобретенные пороки сердца (ППС)
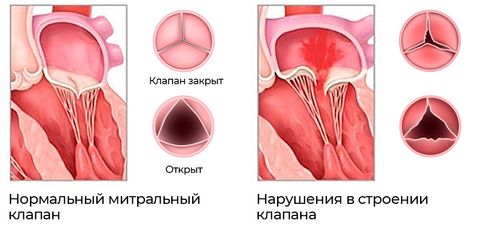
В отличие от врожденных пороков, среди приобретенных чаще встречаются нарушения структуры клапанного аппарата. Основные виды отклонений: стеноз (сужение отверстия клапана) и недостаточность (неполное закрытие). Подобному воздействию могут подвергаться все основные виды клапанов сердца: аортальный, митральный, трехстворчатый, клапан легочной артерии. Самый распространенный вид стеноза – аортальный. На него приходится до 80% случаев.
Наиболее вероятные причины развития ППС:
- Осложненное течение ревматизма – ревматическая болезнь сердца может поражать его внутренние структуры, в том числе клапаны.
- Осложнение инфекционных заболеваний в виде инфекционного эндокардита, где источником заражения может стать банальный кариозный зуб.
- Атеросклеротические изменения сосудов с распространением поражения на клапанную систему.
- Различные осложненные варианты сердечно-сосудистых патологий – ишемическая болезнь сердца, гипертензия, кардиомиопатии – часто становятся причиной патологического расширения камер сердца (предсердий, желудочков). Сердечная мышца растягивается и тянет за собой изменения клапанного аппарата. Развивается клапанная недостаточность, которая является одной из разновидностей порока сердца.
Диагностика

Базовый комплекс диагностических процедур при выявлении порока сердца:
- опрос на предмет жалоб и сбор анамнеза;
- осмотр пациента с пальпацией, прослушиванием и простукиванием грудной клетки;
- ЭКГ сердца;
- эхокардиография – ультразвуковое обследование;
- рентген грудной клетки.
Для новорожденных с пороком сердца характерна малая масса тела, низкая физическая активность, характерное посинение носогубного треугольника.
При обследовании на порок сердца, симптомы у взрослых пациентов достаточно специфичны:
- затрудненное дыхание, особенно в положении лежа;
- быстрая утомляемость при низкой физической активности;
- постоянная сонливость, головокружения, возможны обмороки;
- отеки тканей, наиболее выраженные в области ног;
- частые приступы стенокардии;
- проблемы с печенью – возможны боли в правом подреберье;
- частые инфекции;
- синдром барабанных палочек – крайние фаланги пальцев рук имеют характерную закругленно-утолщенную форму (признак хронического нарушения кровообращения в организме).
Помимо общих симптомов порока сердца существуют и специфические для отдельных его форм симптомы:
- ярко выраженный румянец на фоне общей бледности лица – при митральном стенозе;
- ложный атлетизм с нормально развитой верхней частью тела и ослабленной мускулатурой нижних конечностей – при коарктации (сужении) аорты;
- «сердечный горб» (выпячивание грудной клетки) – при дефектах сердечной перегородки.
Лечение
Вылечить порок сердца с помощью консервативных методов невозможно, однако многие ППС можно компенсировать приемом медикаментов:
- антибактериальная терапия;
- иммунная терапия;
- ингибиторы АПФ – для стабилизации повышенного давления;
- бета-адреноблокаторы – снижают ЧСС, стабилизируют АД, повышают устойчивость миокарда к кислородному голоданию и т.п.;
- мочегонные препараты – для устранения отеков;
- антиаритмические препараты;
- антикоагулянтные средства.
Когда медикаментозное лечение не в состоянии компенсировать имеющиеся патологии, назначают хирургическую операцию по протезированию или реконструкции клапанов. Для этого используют механические или биологические протезирующие структуры.
На заметку! В отношении ВПС есть одно исключение – открытый артериальный проток можно полностью ликвидировать медикаментозным путем, но только если начать лечение в первые сутки после рождения ребенка. Все остальное лечат только с помощью хирургических вмешательств.
Профилактические меры
Профилактика приобретенных пороков заключается в здоровом образе жизни. Он позволяет не только укрепить защиту организма от инфекций, но и усилить его регенеративные возможности в случае травматических повреждений. Основные рекомендации:
- Придерживайтесь правильного рациона питания с достаточным количеством витаминов, микроэлементов, ПНЖК – употребляйте больше свежих овощей , фруктов, зелени, нежирной рыбы, круп грубого помола.
- Регулярно практикуйте умеренные физические нагрузки – кардиотренировки в тренажерном зале, скандинавская ходьба и даже просто прогулки на свежем воздухе постепенно укрепят сердечную мышцу. При наличии патологий опорно-двигательного аппарата можно заняться плаванием и аквааэробикой.
- Контролируйте уровень артериального давления. Вовремя купируйте его скачки специально подобранными препаратами.
- Отслеживайте функциональную активность внутренних органов и систем – в первую очередь щитовидной железы, почек, печени.
- По возможности, избегайте стрессов, формируйте вокруг себя комфортную в психологическом плане среду – интересная работа, увлекательное хобби, приятные люди.
Профилактика врожденных пороков касается в первую очередь будущих родителей. Перед зачатием ребенка, а также все время беременности (особенно опасен первый триместр) будущей матери следует придерживаться следующих правил подготовки:
- Откажитесь от курения не только в качестве активного курильщика, но и в виде пассивного вдыхания дыма – пребывание в задымленных табачным дымом помещениях может оказаться для будущего малыша столь же опасно.
- Прекратите прием алкоголя в любом его проявлении – крепкие напитки, алкогольсодержащие продукты, а также лекарства на основе спирта могут оказывать тератогенный эффект на плод.
- Пройдите обследование на предмет хронических инфекций – герпеса, токсоплазм, цитомегаловируса и т.п. и при необходимости пройдите курс лечения.
- Перед тем, как забеременеть, сделайте вакцинацию от таких заболеваний, как краснуха (наиболее опасна), ветряная оспа, паротит, корь, гепатит В, полиомиелит, а также дополнительно от дифтерии и столбняка. Если вы уже переболели одной из детских инфекций, список можно сократить. Ни в коем случае не делайте прививки уже во время беременности – для плода вакцина не менее опасна, чем полноценный вирус.
- Если вы принимаете потенциально опасные для плода лекарственные препараты, проконсультируйтесь с врачом и замените их на время беременности на более щадящие.
В случае приема наркотических средств может потребоваться дополнительный курс лечения и восстановительной терапии. Беременность на фоне наркотической зависимости несет прямую угрозу нормальному развитию ребенка.
Источник
Малые аномалии развития сердца — это группа врожденных или приобретенных структурных нарушений миокарда и прилегающих к нему магистральных сосудов, которые не приводят к явным нарушениям гемодинамики, но иногда провоцируют развитие патологических состояний в течение жизни. Могут осложняться внезапной кардиальной смертью, бактериальным эндокардитом, митральной, трикуспидальной недостаточностью, разрывом хорд. При значимых отклонениях внутрисердечной гемодинамики от нормы отмечается цианоз кожи, одышка, быстрая утомляемость, редкие загрудинные боли. Лечение чаще консервативное, по показаниям осуществляются кардиохирургические операции.
Общие сведения
Малые аномалии сердца (МАС) широко распространены, представляют собой разнородную группу патологических состояний, обусловленных изменениями соединительной ткани сердца. Рассматриваются как частный случай висцеральных соединительнотканных дисплазий, нередко сочетаются с дисплазией кожи, костно-мышечной системы, других внутренних органов. В 96-99% случаев не обнаруживаются при осмотре, остаются недиагностированными или выявляются случайно при обследовании по поводу другой патологии. Встречаемость у новорожденных колеблется от 40 до 69%. Чаще страдают мальчики – 58% от общего числа детей с установленными нарушениями. Самыми часто диагностируемыми отклонениями от нормы являются дефект межпредсердной перегородки (26%) и функционирующий артериальный проток (6%).
Причины
В настоящее время МАС рассматриваются как полиэтиологическое состояние, которое возникает под действием различных факторов и приводит к стойким анатомическим или функциональным дефектам соединительнотканных структур, являющихся основой сердечного каркаса. Большинство подобных дефектов обусловлено дисплазией соединительной ткани (ДСТ). Основными причинами развития МАС считаются:
- Недифференцированная ДСТ. Является обширной группой состояний, не укладывающихся в картину определенных наследственных болезней. Отличается полиморфностью проявлений. Наряду с поражением сердца часто обнаруживается гипермобильность суставов, вегето-сосудистые расстройства, нарушения со стороны внутренних органов различной степени выраженности.
- Наследственные заболевания. Включают группу генных и хромосомных патологий, характеризующихся нарушением дифференцировки клеток соединительной ткани, изменением их нормальной структуры, снижением функции, дефицитом энзимов, каркасных белков и гликопротеинов. Примерами являются синдромы Марфана, Элерса-Данлоса.
- Патология беременности. Отклонения от нормы возникают на этапе внутриутробного развития, обычно связаны с нарушением закладки органов на ранних сроках — до 8 недели. Доступные исследования не позволяют диагностировать отклонения ввиду малого их размера. Предрасполагающими факторами кардиальной патологии становятся употребление будущей матерью алкоголя и наркотиков, курение.
- Экзогенные влияния. Нерезко выраженные малые патологии миокарда могут формироваться у детей, имеющих изначально здоровое сердце. Особое значение в этом случае отводится неблагоприятному состоянию окружающей среды, воздействию вредоносных химических соединений, инфекционным заболеваниям. Патологические состояния, как правило, диагностируются в возрасте до трех лет, имеют скудную симптоматику. С возрастом возможно ухудшение самочувствия.
Патогенез
Малые аномалии связаны с дефектами структуры интерстициальной ткани сердца. Основным типом клеточной патологии, лежащим в основе повреждения, является дисплазия. Соединительнотканные структуры играют роль кардиального «скелета», составляют основу клапанного аппарата, сосудов. Дисплазия становится причиной нарушения дифференцировки, пролиферации, микроструктуры, метаболизма клеток в этих структурах, развитию неправильной гистоархетиктоники с формированием разнообразных отклонений строения, способных привести к нарушению функциональности органа. Нередко малые кардиальные аномалии сочетаются с патологией иных систем и тканей.
Классификация
Малые аномалии представляют собой патологии собственно сердечной мышцы и прилегающих магистральных артерий. Нарушения систематизируют по локализации дефекта с последующим уточнением наличия гемодинамических нарушений и степени их выраженности. Выделяют шесть основных групп изменений миокарда и сосудов, которые определяются с помощью ультразвукового исследования сердца:
- Аномалии предсердия, межпредсердной перегородки. Включают открытое овальное окно, образующее прямое сообщение между предсердиями, увеличенную евстахиеву заслонку (более 10 миллиметров), дисфункциональный клапан нижней полой вены, дополнительные трабекулы.
- Аномалии левого желудочка, межжелудочковой перегородки. В данных локациях могут выявляться небольшие аневризмы межжелудочковой стенки, изменения выносящего пути левого желудочка, трабекулы. Обычно хирургическую коррекцию таких дефектов осуществляют в детском возрасте.
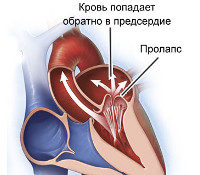
- Аномалии аорты. К этой локализации относят пороки строения как самого сосуда, так и его клапана. Выделяют узкое или широкое основание аорты, дилатацию синусов Вальсальвы, наличие только двух (в норме три) створок клапана либо его асимметрию, пролапс.
- Аномалии легочной артерии. В зоне ствола и бифуркации сосуда диагностируют субкомпенсированное расширение просвета, пролапс клапана.
- Аномалии трикуспидального клапана. У пациентов определяется опущение створок в пространство правого желудочка до 12 мм, подклапанные сужения (высокие, низкие, трубчатые).
- Аномалии митрального клапана. Может обнаруживаться пролапс, низкое крепление хорд створок, дополнительные или аномально расположенные сосочковые мышцы, врожденные стеноз и недостаточность.
Симптомы
У 96% пациентов система кровообращения и организм в целом никак не страдают от стромальных дефектов, клиническая симптоматика отсутствует. При значимом поражении различных кардиальных отделов могут определяться неспецифические проявления: цианоз кожи, особенно – в области носогубного треугольника, быстрая утомляемость, одышка, незначительные редко возникающие кардиальные боли. Чаще всего малые аномалии манифестируют в период гормональной перестройки (подростковый период, беременность). Наблюдается тахикардия, аритмии, давящие ощущения за грудиной, тошнота, снижение физической выносливости, головные боли и головокружения. Возможно появление признаков вегетососудистой дистонии, в том числе субфебрильное повышение температуры тела.
У новорожденных патология может проявляться частым глубоким дыханием, ускорением сокращений сердца при кормлении, купании. Существуют симптомы, характерные для отдельных дефектов. Добавочные хорды левого желудочка становятся этиологическим фактором синусовой тахикардии. Регургитация крови из-за неплотного смыкания трикуспидального клапана или ее нефизиологическая циркуляция при открытом овальном окне могут приводить к застойным явлениям в малом круге кровообращения, что сопровождается выраженной одышкой даже при незначительной физической активности.
Осложнения
Несмотря на отсутствие прямого патологического влияния, малые аномалии снижают общую резистентность миокарда к воздействию повреждающих факторов, что повышает риск формирования сердечно-сосудистых патологий. К примеру, на фоне пролапса митрального клапана развивается до 30% всех инфекционных эндокардитов, вероятность внезапной смерти при массивной регургитации повышается в 50 раз, особенно у молодых людей обоих полов. У отдельных пациентов возникают фатальные нарушения ритма, проводимости, наблюдается образование аневризм аорты и коронарных артерий с их последующим разрывом. Дегенерация клапанных структур становится предрасполагающим фактором атеросклероза и кальциноза, которые сопровождаются сужением просвета отверстий (стенозом) между полостями сердца и/или сосудами.
Диагностика
Иногда врачу-кардиологу удается заподозрить наличие малых аномалий при проведении первичного осмотра, однако это происходит только при обнаружении характерной достаточно выраженной симптоматики, сопутствующих состояний. Патология сердца, обусловленная соединительнотканной дисплазией, у детей раннего возраста часто сопровождается грыжами, врожденными вывихами суставов, их повышенной мобильностью, удлиненными конечностями и пальцами на руках, ногах, деформациями грудной клетки. Аускультативно изменения миокарда проявляют себя шумами во время систолы или определением нескольких звуковых феноменов одновременно. В качестве дополнительных методов исследования обычно используются:
- Эхокардиография. ЭхоКГ является основным методом диагностики дефектов строения миокарда. При расширении основания аорты или легочной артерии отмечаются специфические признаки нарушения структуры и внутрисердечной гемодинамики, в частности – существенная разница гидростатического давления в аорте и полости левого желудочка. При открытом сообщении между предсердиями наблюдается прерывание сигнала в области перегородки, допплерография выявляет нарушения линейного тока крови вплоть до турбулентного характера. При наличии пролапса клапанов устанавливается его степень в миллиметрах и примерный объем регургитации. Эхо-КГ хорошо визуализирует дополнительные хорды, их эктопическое крепление.
- Электрокардиография. При малых аномалиях ЭКГ назначается главным образом для диагностики аритмий и определения их генеза. Большое значение имеют тесты с использованием физической нагрузки, позволяющие оценить резервные способности миокарда, выявить скрытые патологии проводящей системы. Обнаружить аномальные пути проведения импульсов помогает чрезпищеводная электрокардиостимуляция.
- Рентгенография. Рентген ОГК выполняется для визуализации сердца и крупных сосудов. С помощью рентгенологического исследования можно определить признаки увеличения камер, реже – дилатации восходящей аорты, уточнить состояние других сосудов, подтвердить наличие патологических образований, например, аневризм, оценить их смещаемость. Методика дает возможность заподозрить пороки клапанов.
Лечение малых аномалий сердца
Лечение патологии необходимо лишь в тех случаях, когда диспластические явления в сердце влияют на его работу, функционирование магистральных сосудов. При отсутствии симптоматики рекомендуется общая профилактика сердечно-сосудистых заболеваний с ежегодным посещением кардиолога для консультации и проведения УЗИ. Выделяют несколько направлений коррекции состояния пациентов:
- Немедикаментозная терапия. Из-за выраженности вегетативных проявлений существенную роль в улучшении состояния больного играют мероприятия по нормализации образа жизни. Пациенту или его родителям разъясняют важность соблюдения режима труда и отдыха в соответствии с возрастными особенностями, необходимость исключить переутомление, стрессы и чрезмерные физические нагрузки, обеспечить здоровое сбалансированное питание. Дополнительно назначают массаж, лечебную гимнастику, водные процедуры, по показаниям – консультации психолога.
- Медикаментозное лечение. Требуется при существенных нарушениях внутрисердечной циркуляции крови или множественных аномалиях органа. Обычно применяют препараты калия и магния, медикаменты, улучающие доставку и потребление миокардом кислорода (убихинон, цитохром С, карнитин), витамины (В1, В2, В3, РР), кардиопротекторы (триметазидин, таурин, никорандил). При аритмиях, нарушениях проводимости используют антиаритмические средства (амиодарон, бета-адреноблокаторы, прокаинамид).
- Хирургические методы. Показаны, если у пациента выявляются массивные гемодинамические нарушения с потенциальным развитием жизнеугрожающих осложнений. Аномалии межжелудочковой, межпредсердной перегородки оперируют в условиях искусственного кровообращения, гипотермии. Небольшие дефекты ушивают, крупные закрывают искусственным барьером из синтетических или биоорганических материалов. При стенозах, пролапсах клапанов выполняют их протезирование.
Прогноз и профилактика
Поскольку малые аномалии в большинстве случаев никак не сказываются на состоянии здоровья больного, прогноз почти всегда благоприятный. При наличии нарушений оперативное вмешательство позволяет полностью устранить последствия дисплазии и предупредить развитие осложнений. Общая летальность при применении хирургических методик не превышает 1%. Первичная профилактика предусматривает исключение вредных влияний на плод и ребенка в первые годы жизни, вторичная заключается в предупреждении возможных осложнений, включает регулярные (1-2 раза в год) осмотры кардиолога с проведением инструментальных исследований. Рекомендуется соблюдение здорового образа жизни, отказ от вредных привычек, дозирование физических нагрузок, правильное питание с большим количеством овощей и фруктов, ограничением жиров и соли, избегание стрессовых ситуаций.
Источник