Пороки сердца и сосудов
Врожденные пороки сердца – группа заболеваний, объединенных наличием анатомических дефектов сердца, его клапанного аппарата или сосудов, возникших во внутриутробном периоде, приводящих к изменению внутрисердечной и системной гемодинамики. Проявления врожденного порока сердца зависят от его вида; к наиболее характерным симптомам относятся бледность или синюшность кожных покровов, шумы в сердце, отставание в физическом развитии, признаки дыхательной и сердечной недостаточности. При подозрении на врожденный порок сердца выполняется ЭКГ, ФКГ, рентгенография, ЭхоКГ, катетеризация сердца и аортография, кардиография, МРТ сердца и т. д. Чаще всего при врожденных пороках сердца прибегают к кардиохирургической операции – оперативной коррекции выявленной аномалии.
Общие сведения
Врожденные пороки сердца – весьма обширная и разнородная группа заболеваний сердца и крупных сосудов, сопровождающихся изменением кровотока, перегрузкой и недостаточностью сердца. Частота встречаемости врожденных пороков сердца высока и, по оценке различных авторов, колеблется от 0,8 до 1,2% среди всех новорожденных. Врожденные пороки сердца составляют 10-30% всех врожденных аномалий. В группу врожденных пороков сердца входят как относительно легкие нарушения развития сердца и сосудов, так и тяжелые формы патологии сердца, несовместимые с жизнью.
Многие виды врожденных пороков сердца встречаются не только изолированно, но и в различных сочетаниях друг с другом, что значительно утяжеляет структуру дефекта. Примерно в трети случаев аномалии сердца сочетаются с внесердечными врожденными пороками ЦНС, опорно-двигательного аппарата, ЖКТ, мочеполовой системы и пр.
К наиболее частым вариантам врожденных пороков сердца, встречающимся в кардиологии, относятся дефекты межжелудочковой перегородки (ДМЖП – 20%), дефекты межпредсердной перегородки (ДМПП), стеноз аорты, коарктация аорты, открытый артериальный проток (ОАП), транспозиция крупных магистральных сосудов (ТКС), стеноз легочной артерии (10-15% каждый).
Врожденные пороки сердца
Причины врожденных пороков сердца
Этиология врожденных пороков сердца может быть обусловлена хромосомными нарушениями (5%), генной мутацией (2-3%), влиянием факторов среды (1-2%), полигенно-мультифакториальной предрасположенностью (90%).
Различного рода хромосомные аберрации приводят к количественным и структурным изменениям хромосом. При хромосомных перестройках отмечаются множественные полисистемные аномалии развития, включая врожденные пороки сердца. В случае трисомии аутосом наиболее частыми пороками сердца оказываются дефекты межпредсердной или межжелудочковой перегородок, а также их сочетание; при аномалиях половых хромосом врожденные пороки сердца встречаются реже и представлены, главным образом, коарктацией аорты или дефектом межжелудочковой перегородки.
Врожденные пороки сердца, обусловленные мутациями единичных генов, также в большинстве случаев сочетаются с аномалиями других внутренних органов. В этих случаях сердечные пороки являются частью аутосомно-доминантных (синдромы Марфана, Холта-Орама, Крузона, Нунана и др.), аутосомно-рецессивных синдромов (синдром Картагенера, Карпентера, Робертса, Гурлер и др.) или синдромов, сцепленных с Х-хромосомой (синдромы Гольтца, Аазе, Гунтера и др.).
Среди повреждающих факторов внешней среды к развитию врожденных пороков сердца приводят вирусные заболевания беременной, ионизирующая радиация, некоторые лекарственные препараты, пагубные привычки матери, производственные вредности. Критическим периодом неблагоприятного воздействия на плод являются первые 3 месяца беременности, когда происходит фетальный органогенез.
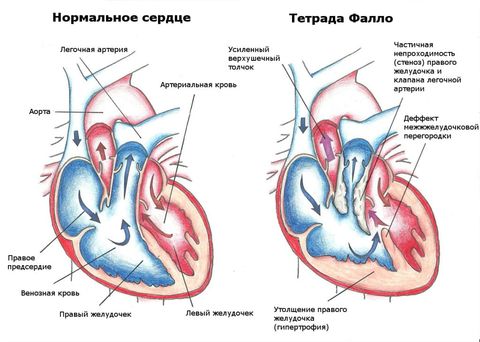
Внутриутробное поражение плода вирусом краснухи наиболее часто вызывает триаду аномалий – глаукому или катаракту, глухоту, врожденные пороки сердца (тетраду Фалло, транспозицию магистральных сосудов, открытый артериальный проток, общий артериальный ствол, клапанные пороки, стеноз легочной артерии, ДМЖП и др.). Также обычно имеют место микроцефалия, нарушение развития костей черепа и скелета, отставание в умственном и физическом развитии.
Кроме краснухи беременной, опасность для плода в плане развития врожденных пороков сердца представляют ветряная оспа, простой герпес, аденовирусные инфекции, сывороточный гепатит, цитомегалия, микоплазмоз, токсоплазмоз, листериоз, сифилис, туберкулез и др.
В структуру эмбриофетального алкогольного синдрома обычно входят дефекты межжелудочковой и межпредсердной перегородки, открытый артериальный проток. Доказано, что тератогенное действие на сердечно-сосудистую систему плода оказывает прием амфетаминов, приводящий к транспозиции магистральных сосудов и ДМЖП; противосудорожных средств, обусловливающих развитие стеноза аорты и легочной артерии, коарктации аорты, открытого артериального протока, тетрады Фалло, гипоплазии левых отделов сердца; препаратов лития, приводящих к атрезии трехстворчатого клапана, аномалии Эбштейна, ДМПП; прогестагенов, вызывающих тетраду Фалло, другие сложные врожденные пороки сердца.
У женщин, страдающих преддиабетом или диабетом, дети с врожденными пороками сердца рождаются чаще, чем у здоровых матерей. В этом случае у плода обычно формируются ДМЖП или транспозиция крупных сосудов. Вероятность рождения ребенка с врожденным пороком сердца у женщины с ревматизмом составляет 25 %.
Кроме непосредственных причин, выделяют факторы риска формирования аномалий сердца у плода. К ним относят возраст беременной младше 15-17 лет и старше 40 лет, токсикозы I триместра, угрозу самопроизвольного прерывания беременности, эндокринные нарушения у матери, случаи мертворождения в анамнезе, наличие в семье других детей и близких родственников с врожденными пороками сердца.
Классификация врожденных пороков сердца
Существует несколько вариантов классификаций врожденных пороков сердца, в основу которых положен принцип изменения гемодинамики. С учетом влияния порока на легочный кровоток выделяют:
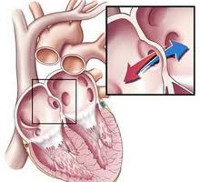
- врожденные пороки сердца с неизмененным (либо незначительно измененным) кровотоком в малом круге кровообращения: атрезия аортального клапана, стеноз аорты, недостаточность легочного клапана, митральные пороки (недостаточность и стеноз клапана), коарктация аорты взрослого типа, трехпредсердное сердце и др.
- врожденные пороки сердца с увеличенным кровотоком в легких: не приводящие к развитию раннего цианоза (открытый артериальный проток, ДМПП, ДМЖП, аортолегочный свищ, коарктация аорты детского типа, синдром Лютамбаше), приводящие к развитию цианоза (атрезия трехстворчатого клапана с большим ДМЖП, открытый артериальный проток с легочной гипертензией)
- врожденные пороки сердца с обедненным кровотоком в легких: не приводящие к развитию цианоза (изолированный стеноз легочной артерии), приводящие к развитию цианоза (сложные пороки сердца – болезнь Фалло, гипоплазия правого желудочка, аномалия Эбштейна)
- комбинированные врожденные пороки сердца, при которых нарушаются анатомические взаимоотношения между крупными сосудами и различными отделами сердца: транспозиция магистральных артерий, общий артериальный ствол, аномалия Тауссиг-Бинга, отхождение аорты и легочного ствола из одного желудочка и пр.
В практической кардиологии используется деление врожденных пороков сердца на 3 группы: пороки «синего» (цианотического) типа с веноартериальным шунтом (триада Фалло, тетрада Фалло, транспозиция магистральных сосудов, атрезия трехстворчатого клапана); пороки «бледного» типа с артериовенозным сбросом (септальные дефекты, открытый артериальный проток); пороки с препятствием на пути выброса крови из желудочков (стенозы аорты и легочной артерии, коарктация аорты).
Нарушения гемодинамики при врожденных пороках сердца
В результате выше названных причин у развивающего плода может нарушаться правильное формирование структур сердца, что выражается в неполном или несвоевременном закрытии перепонок между желудочками и предсердиями, неправильном образовании клапанов, недостаточном повороте первичной сердечной трубки и недоразвитии желудочков, аномальном расположении сосудов и т. д. После рождения у части детей остаются открытыми артериальный проток и овальное окно, которые во внутриутробном периоде функционируют в физиологическом порядке.
Ввиду особенностей антенатальной гемодинамики, кровообращение развивающегося плода при врожденных пороках сердца, как правило, не страдает. Врожденные пороки сердца проявляются у детей сразу после рождения или через какое-то время, что зависит от сроков закрытия сообщения между большим и малым кругами кровообращения, выраженности легочной гипертензии, давления в системе легочной артерии, направления и объема сброса крови, индивидуальных адаптационных и компенсаторных возможностей организма ребенка. Нередко к развитию грубых нарушений гемодинамики при врожденных пороках сердца приводит респираторная инфекция или какое-либо другое заболевание.
При врожденных пороках сердца бледного типа с артериовенозным сбросом вследствие гиперволемии развивается гипертензия малого круга кровообращения; при пороках синего типа с веноартериальным шунтом у больных имеет место гипоксемия.
Около 50% детей с большим сбросом крови в малый круг кровообращения погибают без кардиохирургической помощи на первом году жизни от явлений сердечной недостаточности. У детей, перешагнувших этот критический рубеж, сброс крови в малый круг уменьшается, самочувствие стабилизируется, однако постепенно прогрессируют склеротические процессы в сосудах легких, обусловливая легочную гипертензию.
При цианотических врожденных пороках сердца венозный сброс крови или ее смешение приводит к перегрузке большого и гиповолемии малого круга кровообращения, вызывая снижение насыщения крови кислородом (гипоксемию) и появление синюшности кожи и слизистых. Для улучшения вентиляции и перфузии органов развивается коллатеральная сеть кровообращения, поэтому, несмотря на выраженные нарушения гемодинамики, состояние больного может длительное время оставаться удовлетворительным. По мере истощения компенсаторных механизмов, вследствие длительной гиперфункции миокарда, развиваются тяжелые необратимые дистрофические изменения в сердечной мышце. При цианотических врожденных пороках сердца оперативное вмешательство показано уже в раннем детском возрасте.
Симптомы врожденных пороков сердца
Клинические проявления и течение врожденных пороков сердца определяется видом аномалии, характером нарушений гемодинамики и сроками развития декомпенсации кровообращения.
У новорожденных с цианотическими врожденными пороками сердца отмечается цианоз (синюшность) кожных покровов и слизистых оболочек. Синюшность усиливается при малейшем напряжении: сосании, плаче ребенка. Белые пороки сердца проявляются побледнением кожи, похолоданием конечностей.
Дети с врожденными пороками сердца обычно беспокойные, отказываются от груди, быстро устают в процессе кормления. У них появляется потливость, тахикардия, аритмии, одышка, набухание и пульсация сосудов шеи. При хроническом нарушении кровообращения дети отстают в прибавлении веса, росте и физическом развитии. При врожденных пороках сердца обычно сразу поле рождения выслушиваются сердечные шумы. В дальнейшем обнаруживаются признаки сердечной недостаточности (отеки, кардиомегалия, кардиогенная гипотрофия, гепатомегалия и др.).
Осложнениями врожденных пороков сердца могут стать бактериальный эндокардит, полицитемия, тромбозы периферических сосудов и тромбоэмболии сосудов головного мозга, застойные пневмонии, синкопальные состояния, одышечно-цианотические приступы, стенокардитический синдром или инфаркт миокарда.
Диагностика врожденных пороков сердца
Выявление врожденных пороков сердца осуществляется путем комплексного обследования. При осмотре ребенка отмечают окраску кожных покровов: наличие или отсутствие цианоза, его характер (периферический, генерализованный). При аускультации сердца нередко выявляется изменение (ослабление, усиление или расщепление) сердечных тонов, наличие шумов и пр. Физикальное обследование при подозрении на врожденный порок сердца дополняется инструментальной диагностикой – электрокардиографией (ЭКГ), фонокардиографией (ФКГ), рентгенографией органов грудной клетки, эхокардиографией (ЭхоКГ).
ЭКГ позволяет выявить гипертрофию различных отделов сердца, патологическое отклонение ЭОС, наличие аритмий и нарушений проводимости, что в совокупности с данными других методов клинического обследования позволяет судить о тяжести врожденного порока сердца. С помощью суточного холтеровского ЭКГ-мониторирования обнаруживаются скрытые нарушения ритма и проводимости. Посредством ФКГ более тщательно и детально оценивается характер, длительность и локализация сердечных тонов и шумов. Данные рентгенографии органов грудной клетки дополняют предыдущие методы за счет оценки состояния малого круга кровообращения, расположения, формы и размеров сердца, изменений со стороны других органов (легких, плевры, позвоночника). При проведении ЭхоКГ визуализируются анатомические дефекты перегородок и клапанов сердца, расположение магистральных сосудов, оценивается сократительная способность миокарда.
При сложных врожденных пороках сердца, а также сопутствующей легочной гипертензии, с целью точной анатомической и гемодинамической диагностики, возникает необходимость в выполнении зондирования полостей сердца и ангиокардиографии.
Лечение врожденных пороков сердца
Наиболее сложной проблемой в детской кардиологии является хирургическое лечение врожденных пороков сердца у детей первого года жизни. Большинство операций в раннем детском возрасте выполняется по поводу цианотических врожденных пороков сердца. При отсутствии у новорожденного признаков сердечной недостаточности, умеренной выраженности цианоза операция может быть отложена. Наблюдение за детьми с врожденными пороками сердца осуществляют кардиолог и кардиохирург.
Специфическое лечение в каждом конкретном случае зависит от разновидности и степени тяжести врожденного порока сердца. Операции при врожденных дефектах перегородок сердца (ДМЖП, ДМПП) могут включать пластику или ушивание перегородки, рентгенэндоваскулярную окклюзию дефекта. При наличии выраженной гипоксемии детям с врожденными пороками сердца первым этапом выполняется паллиативное вмешательство, предполагающее наложение различного рода межсистемных анастомозов. Подобная тактика улучшает оксигенацию крови, уменьшает риск осложнений, позволяет провести радикальную коррекцию в более благоприятных условиях. При аортальных пороках выполняется резекция или баллонная дилатация коарктации аорты, пластика аортального стеноза и др. При ОАП производится его перевязка. Лечение стеноза легочной артерии заключается в проведении открытой или эндоваскулярной вальвулопластики и т. д.
Анатомически сложные врожденные пороки сердца, при которых радикальная операция не представляется возможной, требуют выполнения гемодинамической коррекции, т. е. разделения артериального и венозного потоков крови без устранения анатомического дефекта. В этих случаях могут проводиться операции Фонтена, Сеннинга, Мастарда и др. Серьезные пороки, не поддающиеся оперативному лечению, требуют проведения пересадки сердца.
Консервативное лечение врожденных пороков сердца может включать в себя симптоматическую терапию одышечно-цианотических приступов, острой левожелудочковой недостаточности (сердечной астмы, отека легких), хронической сердечной недостаточности, ишемии миокарда, аритмий.
Прогноз и профилактика врожденных пороков сердца
В структуре смертности новорожденных врожденные пороки сердца занимают первое место. Без оказания квалифицированной кардиохирургической помощи в течение первого года жизни погибает 50-75% детей. В периоде компенсации (2-3 года) смертность снижается до 5%. Ранее выявление и коррекция врожденного порока сердца позволяет существенно улучшить прогноз.
Профилактика врожденных пороков сердца требует тщательного планирования беременности, исключения воздействия неблагоприятных факторов на плод, проведения медико-генетического консультирования и разъяснительной работы среди женщин групп риска по рождению детей с сердечной патологией, решения вопроса о пренатальной диагностике порока (УЗИ, биопсия хориона, амниоцентез) и показаниях к прерыванию беременности. Ведение беременности у женщин с врожденными пороками сердца требует повышенного внимания со стороны акушера-гинеколога и кардиолога.
Источник

Термин «порок сердца» объединяет группу патологий с нарушением анатомии сердечных клапанов или перегородок. Проявляется сбоем кровообращения во всем организме с различной степенью гипоксии органов и тканей. В зависимости от этиологии может встречаться как у детей, так и у взрослых, отличаясь при этом степенью тяжести и прогнозом на будущее.
Что такое порок сердца?
Сердце разделено на две половины. Одна из них питает малый круг кровообращения, в котором венозная кровь насыщается кислородом, а другая – большой круг кровообращения, который питает все ткани и органы. Срединная перегородка не дает венозной и артериальной крови смешиваться. Каждая половина имеет в своем составе предсердие и желудочек, а также систему клапанов. Вместе этот комплекс обеспечивает упорядоченное поступательное движение крови в выбранном направлении. Достаточно появиться повреждению в одной из упомянутых структур, и вся отработанная система кровообращения будет нарушена. Ткани и органы будут получать недостаточно кислорода и питания.
Классификация
По типу повреждений пороки бывают:
- с дефектом перегородки;
- с дефектом клапана.
По своей обширности нарушения структуры сердца могут быть простыми, сложными и комбинированными, а по уровню гипоксии – белыми, когда снабжение клеток кислородом поддерживается на достаточном уровне, и синими (с цианозом). В последнем случае, во избежание смертельного исхода или непоправимого разрушения мозговых структур, проводят срочное хирургическое вмешательство.
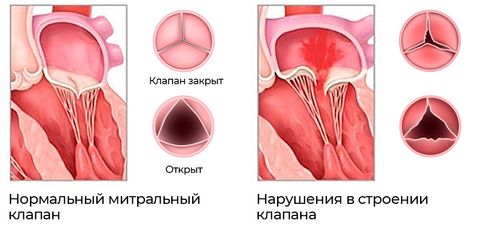
Классификация, предложенная Нью-Йоркской ассоциацией кардиохирургов выделяет 4 класса сложности сердечных пороков:
- Первый класс – порок имеется, но серьезные изменения анатомии сердца отсутствуют. Операция не требуется.
- Второй класс – изменения со стороны отделов сердца обратимы, другие повреждения организма, вызванные пороком, отсутствуют. Вероятность успеха после хирургического вмешательства – 100%.
- Третий класс – необратимые отклонения анатомии сердца и обратимые нарушения в других органах.
- Четвертый класс – все изменения со стороны сердца и внутренних органов носят необратимый характер. Высокий риск смертельного исхода.
Кроме того, все пороки сердца условно можно разделить на 2 группы:
- Врожденные – формируется в результате генетических мутаций или как следствие нарушений внутриутробного развития. Диагностируются в детском возрасте.
- Приобретенные – проявляются в изначально здоровом организме в течение жизни. Часто являются результатом осложнений после болезни, перенесенной травмы.
Врожденные патологии сердца (ВПС)
Причиной ВПС могут являться:
- различные генные и хромосомные мутации – синдром Патау, синдром Дауна;
- хронические заболевания матери – сахарный диабет, системные патологии соединительной ткани, повышенная свертываемость крови;
- внутриутробное инфицирование плода от беременной матери ветрянкой, краснухой, цитомегаловирусом;
- злоупотребление никотином, алкоголем, наркотиками во время беременности;
- интоксикация организма приемом тератогенных лекарств, проживанием в экологически неблагоприятном регионе;
- воздействие ионизирующего излучения.
Распространенные виды врожденных пороков сердца:
- дефект межжелудочковой перегородки с повреждением только слизистого или с вовлечением мышечного слоя;
- открытый артериальный проток;
- аномалии клапанной системы;
- транспозиции сосудов.
Приобретенные пороки сердца (ППС)
В отличие от врожденных пороков, среди приобретенных чаще встречаются нарушения структуры клапанного аппарата. Основные виды отклонений: стеноз (сужение отверстия клапана) и недостаточность (неполное закрытие). Подобному воздействию могут подвергаться все основные виды клапанов сердца: аортальный, митральный, трехстворчатый, клапан легочной артерии. Самый распространенный вид стеноза – аортальный. На него приходится до 80% случаев.
Наиболее вероятные причины развития ППС:
- Осложненное течение ревматизма – ревматическая болезнь сердца может поражать его внутренние структуры, в том числе клапаны.
- Осложнение инфекционных заболеваний в виде инфекционного эндокардита, где источником заражения может стать банальный кариозный зуб.
- Атеросклеротические изменения сосудов с распространением поражения на клапанную систему.
- Различные осложненные варианты сердечно-сосудистых патологий – ишемическая болезнь сердца, гипертензия, кардиомиопатии – часто становятся причиной патологического расширения камер сердца (предсердий, желудочков). Сердечная мышца растягивается и тянет за собой изменения клапанного аппарата. Развивается клапанная недостаточность, которая является одной из разновидностей порока сердца.
Диагностика

Базовый комплекс диагностических процедур при выявлении порока сердца:
- опрос на предмет жалоб и сбор анамнеза;
- осмотр пациента с пальпацией, прослушиванием и простукиванием грудной клетки;
- ЭКГ сердца;
- эхокардиография – ультразвуковое обследование;
- рентген грудной клетки.
Для новорожденных с пороком сердца характерна малая масса тела, низкая физическая активность, характерное посинение носогубного треугольника.
При обследовании на порок сердца, симптомы у взрослых пациентов достаточно специфичны:
- затрудненное дыхание, особенно в положении лежа;
- быстрая утомляемость при низкой физической активности;
- постоянная сонливость, головокружения, возможны обмороки;
- отеки тканей, наиболее выраженные в области ног;
- частые приступы стенокардии;
- проблемы с печенью – возможны боли в правом подреберье;
- частые инфекции;
- синдром барабанных палочек – крайние фаланги пальцев рук имеют характерную закругленно-утолщенную форму (признак хронического нарушения кровообращения в организме).
Помимо общих симптомов порока сердца существуют и специфические для отдельных его форм симптомы:
- ярко выраженный румянец на фоне общей бледности лица – при митральном стенозе;
- ложный атлетизм с нормально развитой верхней частью тела и ослабленной мускулатурой нижних конечностей – при коарктации (сужении) аорты;
- «сердечный горб» (выпячивание грудной клетки) – при дефектах сердечной перегородки.
Лечение
Вылечить порок сердца с помощью консервативных методов невозможно, однако многие ППС можно компенсировать приемом медикаментов:
- антибактериальная терапия;
- иммунная терапия;
- ингибиторы АПФ – для стабилизации повышенного давления;
- бета-адреноблокаторы – снижают ЧСС, стабилизируют АД, повышают устойчивость миокарда к кислородному голоданию и т.п.;
- мочегонные препараты – для устранения отеков;
- антиаритмические препараты;
- антикоагулянтные средства.
Когда медикаментозное лечение не в состоянии компенсировать имеющиеся патологии, назначают хирургическую операцию по протезированию или реконструкции клапанов. Для этого используют механические или биологические протезирующие структуры.
На заметку! В отношении ВПС есть одно исключение – открытый артериальный проток можно полностью ликвидировать медикаментозным путем, но только если начать лечение в первые сутки после рождения ребенка. Все остальное лечат только с помощью хирургических вмешательств.
Профилактические меры
Профилактика приобретенных пороков заключается в здоровом образе жизни. Он позволяет не только укрепить защиту организма от инфекций, но и усилить его регенеративные возможности в случае травматических повреждений. Основные рекомендации:
- Придерживайтесь правильного рациона питания с достаточным количеством витаминов, микроэлементов, ПНЖК – употребляйте больше свежих овощей , фруктов, зелени, нежирной рыбы, круп грубого помола.
- Регулярно практикуйте умеренные физические нагрузки – кардиотренировки в тренажерном зале, скандинавская ходьба и даже просто прогулки на свежем воздухе постепенно укрепят сердечную мышцу. При наличии патологий опорно-двигательного аппарата можно заняться плаванием и аквааэробикой.
- Контролируйте уровень артериального давления. Вовремя купируйте его скачки специально подобранными препаратами.
- Отслеживайте функциональную активность внутренних органов и систем – в первую очередь щитовидной железы, почек, печени.
- По возможности, избегайте стрессов, формируйте вокруг себя комфортную в психологическом плане среду – интересная работа, увлекательное хобби, приятные люди.
Профилактика врожденных пороков касается в первую очередь будущих родителей. Перед зачатием ребенка, а также все время беременности (особенно опасен первый триместр) будущей матери следует придерживаться следующих правил подготовки:
- Откажитесь от курения не только в качестве активного курильщика, но и в виде пассивного вдыхания дыма – пребывание в задымленных табачным дымом помещениях может оказаться для будущего малыша столь же опасно.
- Прекратите прием алкоголя в любом его проявлении – крепкие напитки, алкогольсодержащие продукты, а также лекарства на основе спирта могут оказывать тератогенный эффект на плод.
- Пройдите обследование на предмет хронических инфекций – герпеса, токсоплазм, цитомегаловируса и т.п. и при необходимости пройдите курс лечения.
- Перед тем, как забеременеть, сделайте вакцинацию от таких заболеваний, как краснуха (наиболее опасна), ветряная оспа, паротит, корь, гепатит В, полиомиелит, а также дополнительно от дифтерии и столбняка. Если вы уже переболели одной из детских инфекций, список можно сократить. Ни в коем случае не делайте прививки уже во время беременности – для плода вакцина не менее опасна, чем полноценный вирус.
- Если вы принимаете потенциально опасные для плода лекарственные препараты, проконсультируйтесь с врачом и замените их на время беременности на более щадящие.
В случае приема наркотических средств может потребоваться дополнительный курс лечения и восстановительной терапии. Беременность на фоне наркотической зависимости несет прямую угрозу нормальному развитию ребенка.
Источник
