Порозность стенок сосудов это

Ломкость сосудов на ногах – распространенное явление. Подобная патология может развиться, не только в зрелом, но и в молодом возрасте. Существует несколько факторов, провоцирующих это заболевание.
Фото: normaven.ru
Причины возникновения патологии
Основной фактор ломкости сосудов связан с атеросклерозом. Стенки капилляров покрываются холестериновыми бляшками, под их давлением утрачивают тонус и начинают трескаться.
Сосудистую ломкость провоцируют:
- Повышенное давление, создающее большую нагрузку на стенки.
- Недостаток физической активности чреватый застоем крови, что негативно отражается на состоянии капилляров.
- Повышенный уровень сахара. При сахарном диабете сосуды поражаются кристаллами сахара, что ведет к их хрупкости.
- Стрессовые ситуации и избыточный вес. Неравное напряжение чревато сосудистыми спазмами, а лишний вес созданием дополнительной нагрузки. Происходит растяжение мышечных волокон, увеличивается риск развития аневризмы.
Фото: yandex.ua
Существуют еще дополнительные факторы, провоцирующие развитие данной патологии. Они связаны с нарушением метаболизма, заболеваниями сердечно-сосудистой системы, варикозным расширением вен, гормональными нарушениями, нехваткой витаминов Р и С, отягощенной наследственностью, неконтролируемым приемом препаратов для разжижения крови.
Негативные последствия
Сосудистая сеточка на поверхности кожи и маленькие кровоподтеки – это не просто эстетический недостаток, а явление, указывающее на серьезные нарушения в работе организма. От здоровья капилляров зависит состояние внутренних органов.
При утрате сосудами эстетичности нарушается кровоснабжение и питание тканей, что приводит к патологическим изменениям. При разрывах истонченных стенок капилляров возникают кровотечения. Небольшие гематомы под кожей указывают на ломкость сосудов. Отсутствие своевременного лечения чревато разрывом больших артерий, дело может закончиться инсультом. На фоне сосудистой ломкости нередко развиваются заболевания сердца.
Фото: yandex.ua
Профилактика в домашних условиях
Чтобы избежать ломкости сосудов, грамотно составляйте рацион питания. В меню должны присутствовать продукты, богатые витамином С и рутином. Налегайте на цветную капусту, гречку, щавель. Исключите из рациона пищу, которая расширяет сосудистые стенки: острые блюда, кофе, алкогольные напитки. Регулярно выполняйте физические упражнения, ежедневно совершайте пешие прогулки, главное, не переусердствуйте – нагрузки должны быть дозированными.
При тяжелых случаях, сопровождающихся сильными головокружениями и обмороками, носовыми кровотечениями, следует обращаться к врачу-терапевту. Самолечение чревато серьезными осложнениями, не стоит рисковать своим здоровьем.
Понравилась статья? Напишите, чтобы вы хотели чаще видеть на нашем канале.
Вам также может быть интересно
????♀️Стучит в висках, а тонометра нет? Определяем признаки высокого и низкого давления
???? Как обуздать свой аппетит: 5 способов борьбы с перееданием
????7 дней без шоколада, хлеба и на одном завтраке. Испытано на себе
Подписывайтесь на наш канал чтобы своевременно получать ценные рекомендации по ЗОЖ. Лайкам и комментариям мы тоже всегда рады!
Источник
- 5.1 Лекарственные препараты и витаминотерапия
- 5.2 Правила питания
- 5.3 Народные средства
От здоровья кровеносных сосудов зависит состояние всех органов. Если они теряют эластичность, под кожей проступает сетка капилляров, возникают кровоподтеки. Ломкие сосуды становятся причиной нарушения кровоснабжения и питания тканей, провоцируют их патологические изменения. Разрыв истонченных сосудистых стенок приводит к кровотечению. Незначительные подкожные гематомы свидетельствуют о ломкости капилляров. Если вовремя не начать лечение, разрыв крупных артерий и вен может привести к инсульту.
Причины нарушения
Главным фактором ломкости сосудов считается атеросклероз. Сосудистые стенки не выдерживают веса холестериновых наростов, теряют тонус и трескаются.
На состояние капилляров и вен влияет несколько патологий, таких как:
- Гипертония. Повышение АД провоцирует сильную нагрузку на стенки сосудов, что становится причиной их ломкости. Устранить патологию позволяет стабилизация АД.
- Гиподинамия. Низкая физическая активность приводит к застою крови, что негативно влияет на состояние сосудистых стенок.
- Сахарный диабет. Патология отличается поражением сосудов кристаллами сахара, что делает их слабыми и хрупкими.
- Стрессы и избыточная масса тела. Из-за нервного перенапряжения сосуды спазмируются, и лишний вес обеспечивает нагрузку на организм. При этом мышечные волокна сосудов растягиваются, и повышается вероятность образования аневризмы.
Дополнительные факторы
Причиной ломкости капилляров может быть:

- нарушение обменных процессов,
- болезнь сердечно-сосудистой системы,
- варикоз,
- гормональный дисбаланс,
- отягощенная наследственность,
- недостаток витаминов Р и С,
- неконтролируемое применение контрацептивов или препаратов, разжижающих кровь.
Основные симптомы
Хрупкие сосуды имеют следующие проявления:
- головокружения и обмороки,
- потемнение в глазах из-за быстрой смены положения тела,
- пульсирующая боль в голове,
- чувство похолодания конечностей независимо от температуры окружающей среды,
- образование синяков после незначительных ударов,
- боль в суставах из-за ухудшения погоды,
- носовое кровотечение,
- проявление сетки капилляров на коже.
В чем опасность патологии?
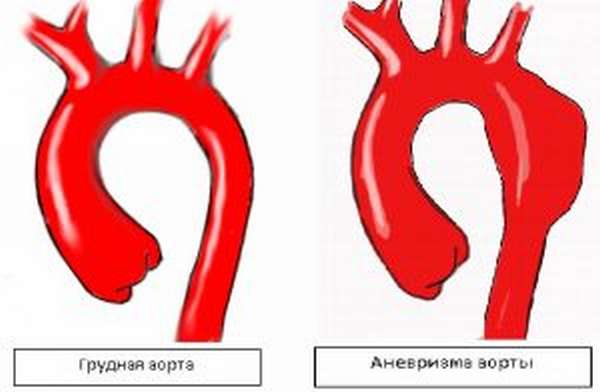
Образование сосудистой сетки на коже и небольшие кровоподтеки воспринимаются как эстетическое несовершенство, но это явление свидетельствует о серьезных изменениях в организме. Если нарушится целостность крупного сосуда, то начнется внутреннее кровотечение, от места локации и интенсивности которого зависит не только здоровье, но и жизнь человека. Чаще всего на фоне ломкости сосудов развиваются болезни сердечно-сосудистой системы. Такие патологии, как инфаркт, инсульт и аневризма аорты способны привести к внезапной смерти. Поэтому при обнаружении любых симптомов хрупкости сосудов нужно проконсультироваться с врачом и пройти курс терапии.
Диагностика
На начальном этапе развития патологии хрупкость капилляров провоцирует мелкие кровоизлияния, которые по мере прогрессирования болезни перерастают в крупные кровоподтеки и кровотечения.
Чтобы подтвердить ломкость капилляров, врачом применяются следующие способы диагностики:
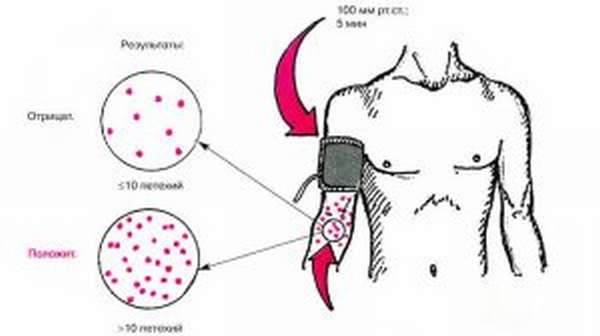
- Симптом щипка. Доктор захватывает кожу на межреберном пространстве пациента и несколько растирает между пальцами. Если на месте щипка образовался кровоподтек, то симптом признают положительным.
- Наложение жгута. На среднюю часть плеча накладывает жгут так, чтобы не нарушился ток крови. Давление нужно сохранять в течение 4―5 мин. Если после устранения жгута на коже появляется сыпь, говорят о хрупкости сосудов. Можно пережимать руку манжетой тонометра, нагнетая давление до диастолического.
- Симптом молоточка. Врач простукивает грудную клетку пациента так, чтобы это не вызывало неприятных ощущений. Если это провоцирует образование кровоподтеков, симптом положительный.
Лечение ломкости сосудов
Лекарственные препараты и витаминотерапия
Для восстановления тонуса сосудистых стенок назначают комплексы витаминов с обязательным содержанием микроэлементов. Это позволяет восстановить эластичность капилляров и предупредить развитие осложнений. Не стоит принимать витамины без предварительной консультации с врачом, так как неправильная концентрация ряда веществ в организме может ухудшить состояние пациента. Кроме витаминов, применяют лекарственные средства таких фармакологических групп, как:
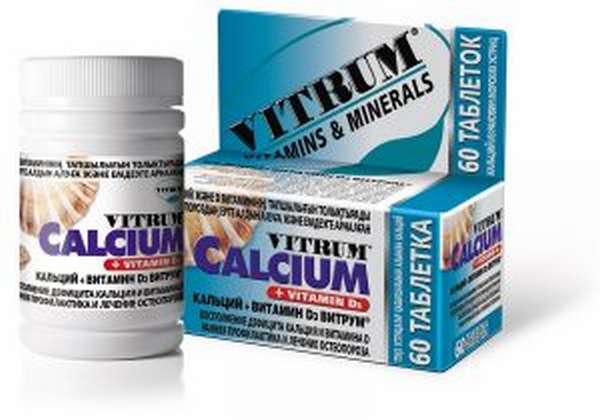
- Ангиопротекторы. Часто применяются при ломкости сосудов ног. Содержат в составе экстракт конского каштана.
- Венотоники. Нормализуют состояние капилляров и вен.
- Препараты кальция. Дополняют витаминотерапию. Применяемые средства должны содержать витамин D и магний.
- Статины. Назначаются, если у пациента диагностирован атеросклероз. Способствуют очищению сосудов от холестериновых отложений.
Правила питания
Повышенная ломкость сосудов требует соблюдения диеты. Пациентам рекомендуется ограничить потребление животных жиров, соли, сахара и кофеина. Рацион должен содержать рыбу, кисломолочные продукты, крупы, бобовые. Для укрепления капилляров важно употреблять в пищу гречку, говяжью печень, цитрусовые. Овощи нужно кушать в сыром виде, так как термическая обработка и замораживание уничтожают содержащиеся в них витамины.
Народные средства
Укрепить сосуды позволяет лечебная физкультура и ванны с минеральной водой.

При ломкости капилляров проводится фитолечение. Применяются такие травы, как:
- полевой стальник,
- горец перечный,
- листья и ягоды смородины,
- плоды аронии и шиповника.
Как избежать проблемы?
Чтобы предупредить ломкость сосудов следует придерживаться низкохолестериновой диеты, контролировать массу тела, избегать стрессов, переохлаждений и чрезмерных физических нагрузок. При возникновении инфекционных болезней нельзя пренебрегать лечением и допускать их перехода в хроническую форму. Рекомендуется бегать, совершать пешие прогулки, кататься на велосипеде.
Источник
Атеросклероз – это процесс изменения стенок сосудов, характеризующийся отложением в них холестерина и образованием бляшек. Атеросклероз приводит к снижению эластичности сосудистой стенки и сужению просвета сосуда, вследствие чего нарушается кровоснабжение органов и тканей.
Для формирования атеросклеротической бляшки необходимы следующие условия:
- Травматизация стенки сосуда и нарушение в ней нормальных процессов регуляции. Бляшки часто локализуются в местах разветвления, сужения и извитости сосудов, где течение крови имеет непрямолинейный характер и образуются турбулентные потоки, особенно в условиях постоянно повышенного артериального давления.
- Повышение вязкости крови. При повышении вязкости ток крови замедляется, что приводит к увеличению длительности воздействия на стенки сосудов биологически активных веществ, растворенных в ней.
- Нарушение обмена липидов в организме. Повышение уровня холестерина в плазме крови, а также нарушение соотношения «вредных», то есть, атерогенных, и полезных, антиатерогенных его фракций.
Таким образом, к развитию атеросклероза приводит комплекс сложных взаимодействий между сосудистой стенкой, током крови и форменных элементов (клеток крови) и содержанием в крови различных активных веществ.
Факторы риска атеросклероза
Факторы риска подразделяются на модифицируемые (то есть, те, на которые можно повлиять) и немодифицируемые. К последним относятся пол (мужской; женщины до наступления менопаузы имеют существенно более низкий риск вследствие защитного действия эстрогенов), возраст старше 60 лет, наследственность (заболевания сердечно-сосудистой системы у ближайших родственников).
Модифицируемые факторы риска – это факторы образа жизни: курение, низкая физическая активность, неправильное питание, избыточная масса тела, а также наличие заболеваний, ускоряющих развитие атеросклероза: сахарный диабет, гипертония, метаболический синдром.
Проявления атеросклероза
Проявления атеросклероза – это фактически вся группа наиболее распространенных сердечно-сосудистых заболеваний. Ишемическая болезнь сердца – это атеросклероз сердечных сосудов, цереброваскулярная болезнь (ишемическая болезнь мозга) – атеросклероз мозговых сосудов, перемежающая хромота – облитерирующий атеросклероз сосудов нижних конечностей.
Таким образом, симптомами атеросклероза могут быть боли в сердце стенокардитического характера и нарушения сердечного ритма, головные боли, головокружения, снижение памяти и быстроты мыслительных процессов, слуха и зрения, боли в ногах при ходьбе, зябкость стоп и уменьшение количества волос на теле, нарушение половой функции. Острыми осложнениями атеросклеротического процесса являются ишемический мозговой инсульт, инфаркт миокарда, острая окклюзия (закупорка) сосудов нижних конечностей, которая может привести к гангрене.
Лечение и профилактика
Лечение и профилактика атеросклероза прежде всего включают в себя воздействие на модифицируемые факторы риска. Пациент должен постараться отказаться от курения. Необходимо определить для него оптимальный объем и вид физических нагрузок с учетом его возраста, сопутствующих заболеваний и физических возможностей. Также необходима разработка индивидуальных диетических рекомендаций. Из медикаментозных методов важнейшее значение имеет подбор постоянной терапии для контроля артериального давления, уровня холестерина и его фракций, уровня сахара крови при сахарном диабете. Снижение массы тела также иногда требует назначения лекарств.
Кроме того необходим периодический курсовой прием различных препаратов для улучшения тонуса сосудов, состояния микроциркуляторного русла, мозгового кровотока, обменных процессов в различных органах и тканях, часто не только в таблетированном виде, но и в виде внутримышечных инъекций и внутривенных инфузий.
Записаться на прием к врачу кардиологу можно по телефонам, указанным на сайте “Твой доктор”
Обратите внимание на дополнительные услуги!
В нашем центре вы сможете, в течение одного рабочего дня, пройти медкомиссию и оформить справку в бассейн или справку в спортзал, справку на санаторно-курортное лечение, справку для предоставления в УФМС, справка в ГАИ.
Мы организовываем медицинский профосмотр на предприятиях, заключаем договора на комплексное медицинское обслуживание организаций.
Оригинал статьи размещен здесь: Атеросклероз
Понравилась статья, ставьте лайк, делитесь с друзьями и подписывайтесь на наш канал!
Источник
Атеросклероз код по МКБ 10 I70. Название хорошо известно “в народе”, но мало кто задумывается о последствиях. Название складывается из греческого ἀθέρος – “мякина, кашица” и σκληρός – “твёрдый, плотный”. По разным причинам в интиме сосудов происходит отложение холестерина в виде достаточно плотной кашицы (бляшка).
В результате просвет сосуда сужается вплоть до полной закупорки (облитерация) с прекращением прохождения крови. Есть похожая по симптомам патология – артериосклероз Менкеберга, однако в этом случае страдает средняя оболочка артерий, в которой откладываются соли кальция, холестериновые бляшки отсутствуют и развиваются аневризмы сосудов (не закупорка).
Атеросклероз поражает стенки сосудов, снижая их эластичность и создавая препятствие на пути движения тока крови. Вследствие этого происходит нарушение кровоснабжения внутренних органов.
Важно. Отрыв атеросклеротической бляшки опасен развитием таких грозных неотложных состояний, как инфаркт миокарда или инсульт.
На данный момент, атеросклероз сосудов уже не считается патологией людей преклонного возраста. Нездоровый образ жизни, малая физическая активность, курение, стрессы, чрезмерное употребление жирной пищи и алкоголя приводят к тому, что атеросклероз может развиваться уже к 30-35 годам.
Атеросклероз – что это такое
Атеросклероз – это хроническая сосудистая патология, появляющаяся из-за дисбаланса обмена жиров и белков в организме и сопровождающаяся накоплением липидов с последующим разрастанием соединительнотканных волокон в сосудистой стенке.
Прогрессирование атеросклероза сопровождается нарушением эластических свойств сосуда, его деформацией, сужением просвета, а, следовательно, и нарушением проходимости для тока крови.
Внимание. Главное коварство заболевания заключается в том, что первые стадии атеросклероза сосудов протекают бессимптомно, а яркая клиническая картина развивается только после возникновения необратимых изменений в сосудах и значимых нарушений кровоснабжения органов.
Следует также отметить, что многие пациенты не обращают внимания на первые неспецифические признаки атеросклероза и ишемии, такие как:
- снижение работоспособности,
- хроническую усталость,
- головокружение,
- ухудшение памяти,
- одышку,
- нарушение ритма сердца,
- тахикардию и т.д.
Большинство симптомов списывается на последствие тяжелой работы и недосыпа.
Чаще всего больные впервые обращаются к врачу только после того, как симптомы заболевания, возникшего из-за атеросклероза сосудов, начинают значительно осложнять им жизнь (невозможность подниматься по лестнице без тяжелой одышки, тахикардия и чувство нехватки воздуха в покое, невозможность самостоятельно передвигаться из-за болей в ногах и т.д.).
Справочно. В некоторых случаях пациенты узнают о том, что у них тяжелый атеросклероз после острого приступа стенокардии, инфаркта, транзиторной ишемической атаки (преходящая мозговая ишемия).
Хроническая церебральная ишемия может приводить к появлению шума в ушах, значительному снижению памяти, изменениям со стороны психики, нарушению походки и координации и т.д. Данный симптомокомплекс, чаще всего, игнорируют пожилые люди, списывая проявления церебральной ишемизации из-за атеросклероза сосудов на старческие изменения.
Причины атеросклероза
Справочно. Единой теории возникновения атеросклероза сосудов на данный момент не существует.
Спровоцировать развитие бляшек в сосудистой интиме могут:
- аутоиммунные заболевания (происходит первичная инфильтрация сосудистой стенки макрофагами и лейкоцитами);
- инфекции (вирусы, бактерии и.д.);
- нарушение антиоксидантных систем;
- гормональные сбои (гонадотропные и аденокортикотропные гормоны провоцируют усиление синтеза холестерина);
- врожденные дефекты сосудистых стенок;
- дисбаланс липопротеидов и накопление ЛПНП и ЛПОНП в стенках сосудов.
Справочно. Все эти факторы могут служить пусковыми механизмами развития атеросклероза, однако ведущая роль в патогенезе поражения сосудистой стенки остается за липидным дисбалансом.
Факторы риска развития атеросклероза сосудов:
Неконтролируемые факторы риска развития атеросклероза сосудов – это те, на которые нельзя повлиять. Они могут способствовать развитию атеросклерозов, но при отсутствии контролируемых факторов, не приводят к развитию заболевания.
Для развития атеросклероза сосудов необходимо сочетание нескольких факторов риска.
Это означает, что, даже имея наследственную предрасположенность к развитию атеросклероза, можно избежать серьезных осложнений, если:
- вести здоровый образ жизни (достаточный уровень физической активности, отказ от курения и приема спиртных напитков, диета с увеличенным количеством свежих фруктов, овощей, нежирной рыбы и ограничением приема жирного мяса, сладостей и т.д.);
- регулярно наблюдаться у лечащего врача;
- контролировать показатели липидного профиля (холестерин, ЛПВП, ЛПНП, ЛПОНП, триглицериды);
- принимать назначенное лечение по поводу фоновых патологий (сахарный диабет, гипертоническая болезнь и т.д.).
Факторы максимального риска
Любой из этих факторов может привести к появлению атеросклероза и патологий ССС:
Классификация атеросклероза
Как таковой, классификации атеросклероза не существует. Заболевание может разделяться по стадиям и локализации.
Наиболее распространенными локализациями атеросклеротических очагов являются:
- коронарные сосуды;
- грудной отдел аорты;
- шейные и мозговые сосуды (церебральный атеросклероз);
- сосуды почек;
- брюшной отдел аорты;
- артерии ног.
Атеросклероз грудного отдела аорты, в подавляющем числе случаев, сочетается с поражением венечных сосудов сердца, а атеросклероз брюшного отдела аорты, с ишемизацией нижних конечностей.
При отсутствии своевременного лечения и высоком уровне триглицеридов, а также «плохого» холестерина (липопротеидов НП и ОНП) возможен генерализованный атеросклероз. То есть, атеросклеротические бляшки различного размера поражают практически все сосуды.
По патологическим изменениям в сосудистой стенке, стадии атеросклероза разделяют на:
- стадию липидных пятен, состоящую из долипидного периода, липоидоза и последующего липосклероза;
- развитие атероматоза и возникновение фиброзных бляшек;
- появление осложнений атеросклероза (изъязвление, распад бляшек и т.д.);
- стадию атерокальциноза (кальцификацию атеросклеротических бляшек).
Изменения в стадии липидных пятен
В долипидную стадию атеросклероза, процесс очагового повреждения стенки только начинается. В первую очередь увеличивается мембранная проницаемость интимы, во внутренней оболочке сосуда начинают скапливаться белки, фибрин, тромбоциты (образуются пристеночные микротромбы).
Затем в очаге повреждения скапливаются гликозаминогликаны, холестерин, липопротеины НП и ОНП. В результате этого происходит разрыхление сосудистой стенки, создающее благоприятные условия для дальнейшего накопления ЛПНП и ЛПОНП, холестерина и т.д.
Из-за прогрессирующего воспаления, в сосудистой интиме начинают разрушаться эластические и коллагеновые волокна, отвечающие за эластические свойства сосуда.
В стадию липоидоза, инфильтрирование сосудистой стенки липидами и холестерином приводит к возникновению липидных полосок и пятен. Эти образования не выступают над интимой и, соответственно, не приводят к возникновению нарушений гемодинамики. Быстрее всего жировые (липидные) полосы и пятна образуются в грудном отделе аорты и коронарных сосудах.
Внимание. Следует отметить, что стадия липоидоза еще не является атеросклерозом как таковым. Подобные изменения могут отмечаться даже у подростков при наборе веса, курении или после тяжелых инфекционных заболеваний.
Изменения в эту стадию являются полностью обратимыми и при нормализации образа жизни могут полностью исчезать, не приводя к формированию атеросклероза.
При прогрессировании нарушения липидного баланса, липоидоз переходит в липосклероз.
Что такое липосклероз
Липосклероз – это стадия фибробластной пролиферации, разрушения макрофагов и активного разрастания в интиме соединительнотканных волокон. Именно в стадию липосклероза начинают формироваться фибринозные атеросклеротические бляшки – уплотненные, круглые образования, выделяющиеся над поверхностью интимы. Фиброзные бляшки приводят к нарушению гемодинамики, создавая препятствия на пути тока крови.
При прогрессировании липосклероза, атеросклеротическая бляшка разрастается, вызывая ишемию органов и тканей. Основная клиническая картина зависит от того, где находится очаг атеросклероза (венечные сосуды, почечные артерии, церебральные, брюшной отдел аорты и т.д.).
На данном этапе бляшки нестабильные и могут быть полностью растворены. Однако на этой стадии существует высокий риск развития осложнений, так как бляшки нестабильны, они могут в любой момент оторваться и привести к эмболии.
Важно. Стенка сосуда в период липосклероза подвергается значительным патологическим изменениям. Она перестает быть эластичной, в ней появляются трещины и участки изъязвления.
Все это создает благоприятные условия для прогрессирования нарушений гемодинамики и ишемии, а также активации свертывания крови и активного тромбообразования.
Стадия атероматоза
В ходе стадии атероматоза начинается активный распад липидов, расположенных внутри бляшки. Также, деструкции подвергаются волокна коллагена и эластина, расположенные в стенке сосуда.
Распавшиеся массы отграничиваются от просвета сосуда покрышкой атеросклеротической бляшки (зрелая гиалинизированная соединительная ткань).
Важно. При прогрессировании атеросклероза крышка разрывается и содержимое атеросклеротической бляшки попадает в общий кровоток, приводя к развитию осложнений.
Стадия атеросклеротических осложнений
Помимо основного осложнения атеросклероза – разрыва бляшки или отрыва ее участка, приводящего к острому ИМ, инсульту или гангрене нижних конечностей, могут развиваться, так называемые, атероматозные язвы.
Внимание. Такие язвы приводят к некрозу сосудистой стенки и формированию в ней аневризмы, в которой активно накапливаются тромбы.
Атероматозная язва может осложниться разрывом аневризмы, тромбозом или эмболом (при вымывании из язвы током крови тромба или содержимого атеросклеротической бляшки).
Развитие атерокальциноза
Справочно. Стадия кальциноза характеризуется активным накоплением в атеросклеротической бляшке солей кальция.
Такие бляшки становятся плотными, стенка сосуда вокруг них полностью теряет эластичность. Пораженный сосуд деформируется.
На этом этапе наблюдается тяжелейшая ишемия органов.
Важно. Кальцифицированная бляшка продолжает расти и может привести к инфаркту или гангрене, за счет полного прекращения кровоснабжения органа.
Симптомы атеросклероза
Начальные стадии атеросклероза протекают бессимптомно. После формирования фиброзных атеросклеротических бляшек симптомы зависят от того, какой орган подвергается ишемии.
При атеросклерозе церебральных сосудов, хроническая ишемизация головного мозга приводит к развитию структурных изменений головного мозга и нарушению его функций.
Развитие клинической симптоматики и ухудшение состояния больных происходит постепенно, по мере сужения просвета сосуда и нарастания ишемии.
Первые симптомы являются неспецифическими, появляются:
- головные боли,
- тяжесть в голове,
- боли,
- шум в ушах,
- повышенная утомляемость,
- нарушения сна,
- депрессии,
- эмоциональная нестабильность,
- ухудшение памяти и способности концентрировать внимание.
По мере прогрессирования атеросклероза и ишемии головного мозга появляются:
- глазодвигательные расстройства,
- нарушение речи,
- расстройства координации движений,
- нарушение походки,
- возможно появление транзиторных ишемических атак (прединсультное состояние, сопровождающееся переходящей выраженной ишемией головного мозга).
В дальнейшем присоединяются:
- тяжелые расстройства психики,
- обмороки,
- возможно недержание мочи,
- тремор конечностей,
- нарушение речи,
- снижение интеллекта,
- падения на ровном месте,
- тяжелые изменения походки,
- нарушение кожной чувствительности,
- развитие ишемического инсульта.
Симптомы ишемии нижних конечностей и поражения брюшного отдела аорты
Справочно. Симптомы поражения брюшной аорты и артерий нижних конечностей зависят от локализации сужения сосуда, протяженности атеросклеротического очага и длительности ишемии.
При поражении брюшного отдела аорты могут появляться боли или дискомфорт в животе, снижение аппетита, постоянное чувство тяжести и вздутия живота, отрыжки, запор. После употребления пищи характерно возникновение ноющих болей, которые стихают через несколько часов.
При прогрессировании атеросклероза и увеличении протяженности поражения сосудов, присоединяются:
- мышечная слабость,
- появление болей при ходьбе,
- похолодание ступней,
- ощущение мурашек и покалывания в пальцах ног,
- отсутствие пульсации при пальпировании пульса на стопах и под коленями,
- у мужчин характерно появление половой дисфункции.
При тяжелой ишемизации нижних конечностей характерна бледность и мраморность кожи ног (возможны также отек и гиперемия), появление трещин и язв на коже, болей в ногах в покое и ночью.
При остром прекращении кровообращения возникает гангрена ноги.
Дифференциальная диагностика атеросклероза нижних конечностей:
Симптомы поражения сердца
Важно. Атеросклероз грудного отдела аорты и коронарных сосудов является ведущей причиной появления ишемической болезни сердца.
Заболевание проявляется одышкой, усиливающейся при физической активности (ходьба, подъем по лестнице и т.д.), а затем и в покое, болями за грудиной, стенокардическими приступами.
Симптомы атеросклероза почечных артерий
Основными симптомами будут:
- гипертония (повышение давления будет стойким и плохо купируемым антигипертензивными препаратами);
- боли в пояснице;
- боли в животе;
- появление белка в моче;
- возможно появление эритроцитов в моче;
- развитие почечной недостаточности (уменьшение, а потом отсутствие диуреза, отеки, кровь в моче, симптомы интоксикации и т.д.).
Диагностика атеросклероза
Для выставления диагноза исследуется анамнез заболевания, жалобы пациента, наличие факторов риска, данные осмотра, а также
лабораторных и инструментальных исследований.
Из лабораторных показателей в обязательном порядке оценивают:
- общий анализ крови;
- общий анализ мочи, суточный белок в моче;
- коагулограмму;
- биохимию крови;
- липидный профиль (уровень липопротеидов ВП, НП и ОНП, уровень общего холестерина и триглицеридов) и коэффициент атерогенности;
- сахар крови;
- по показаниям может быть рекомендовано обследование гормонального профиля (гормоны щитовидной железы, эстрадиол, тестостерон и т.д.).
Также выполняется ЭКГ, ЭХО-КГ, суточное холтеровское мониторирование, УЗИ органов малого таза и брюшной полости, допплерография сосудов головы, шеи, сосудов ног, почечных артерий и т.д.
Может быть рекомендовано проведение магнитно-резонансной томографии с расчетом коронарного кальция (Са индекс).
При необходимости показана консультация:
- офтальмолога (оценка состояния глазного дна);
- невролога (выявление неврологических нарушений);
- ангиохирурга (при тяжелых поражениях, для определения необходимости оперативного лечения) и нейрохирурга (если поражены интракраниальные артерии);
- кардиолога (для подбора терапии или коррекции уже назначенного лечения);
- эндокринолога (при выявлении фоновых эндокринологических патологий);
- гематолога (для коррекции показателей коагулограмм и профилактирования тромбообразования за счет подбора антиагрегантной терапии).
Лечение атеросклероза
Терапия атеросклероза разделяется на немедикаментозную, медикаментозную и хирургичекую.
К немедикаментозной относят:
- соблюдение строгой гиполипидемической диеты;
- отказ от курения и приема спиртных напитков;
- увеличение физической активности;
- нормализация режима дня, отдыха и сна;
- контроль избыточного веса и постепенное похудение до индивидуальной нормы;
- регулярные профилактические осмотры у врача с контролем липидного профиля и т.д.
Внимание. Необходимо понимать, что базовые рекомендации по коррекции образа жизни являются обязательными. Без соблюдения основных принципов немедикаментозного лечения, даже прием гиполипидемических средств будет не эффективным.
Объем медикаментозной терапии зависит от тяжести заболевания. При отсутствии тяжелых гемодинамических нарушений и симптоматики рекомендовано:
При значительных нарушениях липидного баланса назначают этиологическую терапию, направленную на снижение уровня триглицеридов, ЛПНП и ЛПОНП (гиполипидемическая терапия), а также дезагрегантные средства, с целью профилактики тромбообразования и развития атеротромбоза.
Из гиполипидемических средств показано использование секвестратов ЖК (желчные кислоты), фибратов, статинов (симвастатинов и аторвастатинов).
Из дезагрегантных препаратов рекомендовано применение ацетилсалициловой кислоты и клопидогреля.
В обязательном порядке назначается лечение сопутствующих фоновых патологий (лечение артериальной гипертензии, аритмий, коррекция терапии сахарного диабета и т.д.).
По показаниям, при атеросклерозе могут назначать:
- препараты, нормализирующие микроциркуляцию и ангиопротекторные средства;
- бета-блокаторы (пропранолол, бисопролол и т.д.);
- антикоагулянты (гепарин);
- нестероидные противовоспалительные средства (как правило, они показаны при выраженном болевом синдроме у пациентов с ишемией нижних конечностей).
Справочно. При неэффективности медикаментозного лечения или при развитии острых неотложных состояний (осложнения, связанные с отрывом бляшки, разрывом аневризмы и т.д.) показано хирургическое лечение.
Оперативное вмешательство при атеросклерозе проводится с целью восстановления кровотока в ишемизированноом органе, удаления тромба или эмбола, проведения шунтирования и т.д.
Профилактические мероприятия
Основой профилактики атеросклероза являются:
- строгое соблюдение низкохолестериновой диеты,
- отказ от курения и приема алкоголя,
- контроль массы тела,
- контроль уровня сахара в крови,
- контроль артериального давления,
- полноценная физическая активность.
Внимание. Особенно для людей из зоны риска следует регулярно наблюдаться у врача (с контролем липидного профиля) и соблюдать назначенное лечение по поводу фоновых патологий (сахарный диабет, артериальная гипертензия и т.д.).
Видео: рекомендации доктора
Источник
