После эмболизации сосудов головного мозга
 Эмболизация аневризм – современный метод высокотехнологичного лечения патологического выпячивания сосудов. Аневризмы – это мешковидное или веретенообразное расширение сосуда с истончением его стенки. Тонкая сосудистая стенка может разорваться и вызвать большое кровотечение, которое без помощи хирургов, вероятно убьёт пациента. Аневризму можно вырезать, отключить или закрыть. Преднамеренная окклюзия (закрытие) просвета кровеносного сосуда с помощью специально введённого в лечебных целях вещества (эмбола) , называется эмболизацией.
Эмболизация аневризм – современный метод высокотехнологичного лечения патологического выпячивания сосудов. Аневризмы – это мешковидное или веретенообразное расширение сосуда с истончением его стенки. Тонкая сосудистая стенка может разорваться и вызвать большое кровотечение, которое без помощи хирургов, вероятно убьёт пациента. Аневризму можно вырезать, отключить или закрыть. Преднамеренная окклюзия (закрытие) просвета кровеносного сосуда с помощью специально введённого в лечебных целях вещества (эмбола) , называется эмболизацией.
Эмболизация — это малоинвазивная процедура, являющаяся альтернативой хирургии. Она показана в случаях, когда выполнение открытого оперативного вмешательства очень травматично или чревато осложнениями. В нейрохирургии эндоваскулярная эмболизация аневризмы головного мозга всё больше вытесняет операции с трепанацией черепа.
Цель эмболизации аневризмы заключается в предотвращении кровотока в аневризматическом мешке путём заполнения его полости специальными спиралями. Это должно предотвратить разрыв и кровотечение. Эндоваскулярная эмболизация аневризмы головного мозга не восстанавливает области уже повреждённого мозга.
Материалами для окклюзии служат спирали, специальные губки или гистоакрил. Для лечения аневризмы обычно используются спирали, либо эмболизирующее вещество.
Спирали бывают разной конфигурации, длины и диаметра. Структурные спирали изготавливают из платины, которая при введении в сосуд сворачивается в трёхмерную фигуру для заполнения полости аневризмы.
Могут потребоваться дополнительные устройства, такие как стент, чтобы помочь удержать спирали внутри аневризмы. Вмешательство с помощью стента подразумевает постоянное размещение его в сосуде, прилегающем к аневризме, для обеспечения поддержки, которая удерживает спирали внутри мешка. Самыми сложными технологиями пользуются для эмболизации аневризм сосудов головного мозга, потому что риски заболевания очень высоки, а доступ к ним, открытым методом очень затруднён.
Подготовка к лечению
- Не ешьте твёрдой пищи после полуночи в день операции. Питьё воды допускается утром в день процедуры, если не указано иное.
- Вы должны прекратить приём антикоагулянтов за 5 дней до процедуры. Эти препараты включают аспирин, плавикс и Варфарин.
- Если вы находитесь на инсулине, спросите своего врача о любых корректировках, которые могут потребоваться.
 Как проходит лечение
Как проходит лечение
После местной анестезии врач вставляет полую пластиковую трубку (катетер) в в бедренную артерию и продвигает его, используя ангиографию, до места аневризмы.
Используя направляющий катетер,спирали платиновой проволоки или маленькие латексные шарики проводят через катетер и вводят их в аневризму. Они заполняют аневризматический мешок, выключая его из кровообращения, вызывая образование сгустка крови (тромба), который полностью пломбирует полость аневризмы. Мягкость платины позволяет спирали соответствовать причудливой форме мешка. Для полного его заполнения требуется в среднем 5-6 спиралей.
Средняя продолжительность процедуры составляет 1-2 часа.
Когда шейка аневризмы слишком широка иногда требуется установить стент в основной сосуд, чтобы удерживать спирали внутри мешка. Поскольку стент действует как барьер между аневризмой и материнским сосудом, очень маловероятно, что из неё будут выступать катушки.
Возможные осложнения
Эмболизация как метод лечения имеет небольшой риск. Возможные осложнения включают в себя такие симптомы, как слабость в одной руке или ноге, онемение, покалывание, нарушения речи и проблемы со зрением. При эмболизации аневризм церебральных артерий может быть непродолжительная головная боль.
Серьёзные осложнения, такие как инсульт или смерть, встречаются редко. Курение, ожирение и высокое артериальное давление увеличивают шанс получения осложнений после процедуры.
Прогноз
Эффективны как открытая хирургия, так и эндоваскулярные методы. Выбор лечения зависит от ряда факторов: есть ли риск разрыва аневризмы, её размер, форма и местоположение. Как и все медицинские решения, наилучший вариант лечения следует обсудить с вашим врачом.
Процедуру иногда требуется выполнить несколько раз в течение жизни пациента.
Наблюдение после лечения
- После процедуры потребуется минимум 2 дня нахождения в стационаре.
- Сразу после эмболизации нужно будет соблюдать постельный режим на срок до восьми часов.
- Вернувшись домой, соблюдайте все инструкции, предписанные врачом. Не забывайте принимать лекарства.
- Для улучшения качества жизни и профилактики заболевания измените образ жизни: не курите, не пейте, соблюдайте диету и занимайтесь, разрешёнными вашим врачом, видами спорта.
Источник
Осложнения эмболизации аневризмы головного мозга. Ишемические и геморрагические
Существуют два основных типа осложнений эмболизации: ишемические и геморрагические. Наиболее тяжким осложнением является интраоперационное кровоизлияние. Кровоизлияние может произойти как осложнение манипуляции во время работы проводником или микрокатетером, в ряде случаев аневризма может разорваться при заведении жесткой или неправильно подобранной по размеру спирали или при слишком тугом заполнении аневризмы спиралями, возможен разрыв во время аневризмографии или баллон-ассистенции.
Иногда кровоизлияния развиваются по не зависящим от действий хирурга причинам, например, во время диагностической или этапной ангиографии, либо спонтанно, при неконтролируемом скачке артериального давления.
Независимо от причин разрыва аневризмы, при выявлении экстравазального распространения контраста необходимо соблюдать определенный алгоритм действий.
1. Ввести протамин для инактивации гепарина.
2. Интраоперационный разрыв всегда сопровождается повышением АД, поэтому при внезапном подъеме АД во время операции необходимо произвести ангиографию или ангиоскопию, чтобы разрыв аневризмы не остался незамеченным, затем попросить анестезиолога добиться снижения АД больного (до цифр среднего давления 60-70 мм рт. ст.).
3. Не останавливать манипуляцию и не удалять микрокатетер из аневризмы, а если разрыв произошел на этапе доступа, максимально быстро и атравматично завести микрокатетер в аневризму.
Если микрокатетер мигрировал в дефект аневризмы, не пытаться его вывести из зоны разрыва, так как иногда микрокатетер может прикрывать собой перфорацию и препятствовать кровотечению. В таком случае необходимо взять спираль максимальной длины, соответствующую диаметру аневризмы, и начать заведение спирали в субарахноидальное пространство, постепенно переводя ее в просвет аневризмы. Лучше выполнять эту манипуляцию на фоне баллон-ассистенции.
4. Начать или продолжить заведение спиралей, постараться максимально быстро произвести тотальную окклюзию аневризмы, так как это единственный метод надежной остановки кровотечения.
5. При проведении баллон-ассистенции или возможности быстрого заведения баллона следует раздуть баллон у шейки аневризмы и не опорожнять его вплоть до тотальной окклюзии аневризмы.
6. Наиболее опасным является пришеечный отрыв аневризмы либо диссекция несущего аневризму сосуда, которые могут произойти и при тотальной окклюзии аневризмы спиралями. При выявлении такого осложнения необходимо очень осторожно произвести временную окклюзию несущего аневризму сосуда баллоном. Если эта манипуляция на фоне пониженного давления и введения протамина не приводит к остановке кровотечения, то необходимо рассмотреть вопрос об установке графт-стента, постоянной окклюзии сосуда спиралями или баллоном при наличии надежных коллатералей, либо о проведении микрохирургической операции.
После завершения эндоваскулярной операции необходимо, не выводя пациента из наркоза, произвести контрольную компьютерную томографию, оценить степень выраженности кровоизлияния, при необходимости решить вопрос об удалении гематомы, установке вентрикулярного дренажа и датчика внутричерепного давления. Даже при отсутствии необходимости проведения микрохирургических манипуляций рекомендуется проведение лечебного наркоза, длительность которого обусловлена тяжестью кровоизлияния, состоянием больного. Далее необходимо лечить больного по протоколу лечения субарахноидального кровоизлияния.
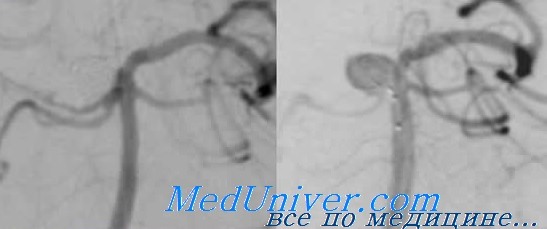
Для профилактики интраоперационного разрыва аневризмы необходимо соблюдать следующие рекомендации:
— при катетеризации аневризмы использовать мягкие атравматичные микропроводники диаметром 0.010, максимум 0.014 in, с формируемой дистальной частью;
— ограничивать манипуляции проводником в полости аневризмы;
— использовать мягкие атравматичные катетеры для катетеризации полости аневризмы, желательно использовать микрокатетеры pre-shaped, размером не более 0.017-0.018 in ID;
— не проводить аневризмографию через микрокатетер при наличии других возможностей визуализации положения дистальной части катетера, а если иначе оценить позицию катетера не представляется возможным, то проводить ее шприцом не менее 2 мл, и крайне осторожно;
— тщательно подбирать спирали по размеру аневризмы, не использовать в остром периоде разрыва аневризм жесткие спирали;
— производить болюсное введение гепарина только после заведения первой спирали;
— если не удается завести спираль в аневризму, необходимо ее удалить и взять более короткую или меньшую по диаметру спираль; вовремя остановиться при «упаковке» аневризмы спиралями, особенно в остром периоде разрыва;
— всегда иметь наготове ассистирующий баллон и быть готовым его применить.
Ишемические осложнения при эндоваскулярных операциях, как правило, развиваются по следующим причинам:
— усугубление вазоспазма в остром периоде разрыва аневризм;
— развитие манипуляционного спазма при работе гайд-катетером или микрокатетером;
— тромбоэмболия из гайд-катетера, из полости частично тромбированной аневризмы или при отрыве атеросклеротической бляшки во время катетеризации гайд-катетером или микрокатетером;
— стеноз или тромбоз несущей аневризму артерии при неадекватной эмболизации аневризмы, выключение одной из ветвей при эмболизации бифуркационной аневризмы;
— выпадение витков или даже целой спирали в просвет артерии, миграция выпавшей спирали в дистальные ветви;
— тромбоз стента.
Для профилактики ишемических осложнений необходимо соблюдать следующие условия:
— на всех этапах следует обеспечивать постоянную промывку гайд-катетера и микрокатетера;
— болюсное введение 5000 ЕД гепарина после заведения первой спирали, при длительных манипуляциях вводят 1000 ЕД гепарина каждый последующий час;
— гайд-катетер не должен перекрывать просвет артерии, не должно быть замедления кровотока или стоп-контраста в зоне установки гайд-катетера;
— при выявлении манипуляционного спазма необходимо сместить гайд-катетер проксимальнее и медленно ввести 0,4-0,8 мг нимотопа, разведенного в 20 мл физиологического раствора;
— следует проводить микрокатетер в режиме roadmap, предупреждая диссекцию атеросклеротических бляшек;
— частично тромбированные аневризмы предпочтительнее эмболизировать на фоне баллон- или стент-ассистенции, при гигантских частично тромбированных аневризмах предпочтительнее установка перенаправляющего поток стента;
— при «упаковке» аневризмы спиралями следует избегать стенозирования несущей аневризму артерии. После установки каждой спирали необходимо перед ее отделением проводить этапную ангиографию или ангиоскопию, визуализируя проходимость всех артериальных ветвей в зоне аневризмы. При отсутствии заполнения какой-либо ветви необходимо удалить спираль и завести спираль меньшего диаметра или длины;
— следует избегать выпадения витков спирали в артерию; если возник стеноз несущей артерии либо неконтролируемое выпадение витков, надо рассмотреть вопрос об установке стента;
— надо всегда стремиться к плотной «упаковке» аневризмы, что, как правило, предотвращает возможность миграции спиралей. Нельзя устанавливать одну спираль в аневризму с широкой шейкой. Нельзя ограничивать операцию армированием стенок аневризмы;
— при миграции отделенной спирали в артерию необходимо немедленно ее удалить при помощи ретривера;
— при развитии тромбоза либо тромбоэмболии какой-либо из артерий показано проведение тромбэкстракции либо суперселективного тромболизиса;
— при выявлении вазоспазма в остром периоде разрыва аневризмы показано проведение химической ангиопластики независимо от сроков кровоизлияния, при неэффективности химической ангиопластики следует рассмотреть вопрос о проведении баллонной ангиопластики.
– Также рекомендуем “Балонная и химическая ангиопластика аневризм головного мозга”
Оглавление темы “Нейрохирургия аневризм головного мозга”:
- Временное клипирование и умеренная гипотермия в нейрохирургии. Плюсы и минусы
- Глубокая гипотермия с остановкой кровообращения в нейрохирургии. Плюсы и минусы
- История эндоваскулярного лечения аневризм головного мозга. Этапы
- Показания к эндоваскулярной операции при аневризме мозга. Проблемы
- Ангиография перед эмболизацией аневризмы головного мозга. Доступ
- Техника эндоваскулярной эмболизации аневризмы головного мозга. Методы
- Баллон-ассистенция и стент-ассистенция при окклюзии аневризм головного мозга. Техника
- Перенаправляющие поток стенты при аневризме головного мозга. Особенности
- Осложнения эмболизации аневризмы головного мозга. Ишемические и геморрагические
- Балонная и химическая ангиопластика аневризм головного мозга
Источник
Артериовенозная мальформация (АВМ) — врожденная аномалия развития сосудистой системы головного мозга, которая представляет собой различной формы и величины клубки, образованные беспорядочным переплетением патологических сосудов. Функционально артериовенозная мальформация представляет собой прямое артерио-венозное шунтирование без промежуточных капилляров.
Основные механизмы патологического влияния артерио-венозной мальформации на головной мозг:
- Разрыв патологически изменённых сосудов клубка или аневризм артерий, питающих АВМ.
- Хроническая недостаточность кровообращения, вызванная артериовенозным шунтированием.
- Синдром прорыва нормального перфузионного давления.
Клинические проявления мальформаций:
- Внутримозговые, субарахноидальные и внутрижелудочковые кровоизлияния. Это наиболее частое проявление, встречается в 50% – 70% случаев. Возрастной пик 20 – 40 лет. В среднем ежегодный риск кровоизлияния составляет около 3%. В течение первого года после первого эпизода, риск повторного кровоизлияния составляет 6%. Наличие небольшого узла, единственной дренажной вены, наличие аневризм на питающих сосудах, наличие варикозного расширения на дренажной вене или, наоборот, сужение её, глубокая локализация мальформации – увеличивают риск кровоизлияния.
- Судорожные припадки примерно в 30% – 40% случаев.
- Прогрессирующий неврологический дефицит в связи с давлением на окружающие структуры или в связи с ишемическими нарушениями из-за синдрома “ обкрадывания“.
- Головная боль
Всё более широкое применение КТ и МРТ сканирования приводит к увеличению случаев обнаружения асимптоматичных АВМ.
Лечение артерио-венозных мальформаций
Основной задачей любого вида вмешательства является полная облитерация сосудистой сети мальформации. В настоящее время применяются следующие методы: хирургическое вмешательство, эндоваскулярная эмболизация, радиохирургия – по отдельности или в комбинации.
Хирургическое вмешательство – радикальная экстирпация АВМ с приемлемым риском неврологических осложнений поверхностных АВМ вне функционально значимых зон головного мозга. Удаление АВМ градации 4 – 5 по шкале Spetzler-Martin сопряжено с большими техническими сложностями, очень высоким риском глубокой инвалидизации и летального исхода. АВМ, расположенные в глубинных отделах, стволе мозга – недоступны.
Радиохирургия – возможна полная облитерация АВМ диаметром менее 3 см у 85% больных (на протяжении 2 лет). На протяжении этого периода сохраняется риск кровоизлияния.
Эндоваскулярные операции (эмболизации) – малоинвазивные; величина и локализация АВМ не влияют на риск процедуры.
Технологический прогресс в последние годы привёл к тому, что эндоваскулярный метод стал методом выбора при лечении АВМ
Риск осложнений – менее 3%, что меньше, чем годовой риск кровоизлияния.
Процедура проводится под общим наркозом. Производится прокол бедренной артерии, мягкий катетер вводится в сосуды, кровоснабжающие головной мозг. Микрокатетер проводится по питающему сосуду в сосуды узла АВМ. Под радиологическим контролем производится иньекция эмболизирующего материала. После заполнения узла АВМ, микрокатетер удаляется, и производится контрольная ангиография.
При сложном строении АВМ – большая, состоящая из нескольких узлов – процедура может быть разбита на 2 – 3 этапа.
В настоящее время существует возможность выполнения данной операции бесплатно, по федеральной квоте. Можно получить квоту на высокотехнологичное лечение как по месту жительства, так и через комиссию при нашей клинике. Главным основанием для получения квоты является наличие выполненной в течение последнего года ангиографии, или 64-срезовой МСКТ (мультиспиральной компьютерной томографии) артерий с контрастом, на которой выявлены значимые поражения. Далее полученную информацию на CD- или DVD-диске пациент пересылает в нашу клинику и хирурги принимают решение о возможности выполнения операции. Затем пациент собирает необходимый пакет документов и ждет получения квоты. Для более полной информации – звоните по тел.:
Ординаторская: 8 (495) 441-92-11
Зав. отделением: 8 (985) 146-06-96 Шелеско Андрей Анатольевич
Источник
Эмболизация — малоинвазивная процедура, которая может дополнять хирургическое лечение или использоваться самостоятельно. Хирург через прокол в бедренной артерии проводит специальный катетер в артерии, непосредственно питающие опухоль и через него закрывает их специальными частицами — эмболами, которые перекрывают кровоток. В ряде случаев используют эмболы, способные выделять химиопрепарат в ткань опухоли — такое вмешательство называется химиоэмболизация.

Эмболизация применяется для лечения многих заболеваний. С начала XXI века эта процедура получает все более широкое применение и в онкологии, в первую очередь из-за своей эффективности и малоинвазивности — эмболизации безболезненны, не требуют наркоза, инструмент вводится через пункцию артерии, т. е. нет никакой операционной раны.
Эмболизация у онкологических пациентов
Эмболизация артерий для лечения опухолей и их метастазов помогает решить следующие задачи:
- в качестве самостоятельного метода лечения — эмболизация (чаще всего в варианте химиоэмболизации) может приводить к ишемии ткани опухоли и ее гибели. Для некоторых заболеваний, например, ряд опухолей печени, этот лечения может приводить к полной ремиссии без хирургического лечения.
- в сочетании с хирургическим лечением эмболизация используется как вспомогательная технология — чаще всего для уменьшения кровотечения во время операции за счет деваскуляризации (обескровливания) новообразования;
- в ряде случаев эмболизация, выполненная перед операцией, дает возможность проведения более радикальной операции за счет предварительного уменьшения опухоли;
- эмболизация также может применяться для борьбы с симптомами и осложнениями онкологических заболеваний — это в первую очередь остановка опасных кровотечений, которые угрожают жизни пациента, кроме того — облегчение боли, вызванной злокачественным новообразованием; еще одним эффектом является уменьшение объема и замедление роста опухоли.
Виды эмболизации артерий у онкологических больных:
- предоперационная — выполняется в качестве первого этапа хирургического вмешательства;
- в качестве самостоятельного метода лечения — чаще всего при опухолях печени, почек и ряде других опухолей
- в качестве паллиативного метода лечения — для остановки кровотечений, уменьшения болевого синдрома, уменьшения объемов и темпа роста опухоли.
Как проводится эмболизация артерий?
Эмболизация выполняется врачами-рентгенохирургами в специально оборудованной ангиографической операционной. Перед эмболизацией всегда проводят ангиографию. В сосуды вводят рентгенконтрастное вещество, в ходе чего записывают рентгеновское изображение в цифровом видеоформате. Это помогает врачу оценить расположение и анатомию сосудов, определить, из каких артерий осуществляется кровоснабжение опухоли.
Чаще всего эмболизацию выполняют под местной анестезией. В редких случаях приходится использовать общую анестезию (наркоз). За 4–5 часов до процедуры пациента просят ограничить прием пищи, иногда дают успокоительные препараты.
В большинстве случаев доступ к нужному сосуду получают через бедренную артерию, это самый типичный доступ для всех ангиографических исследований и вмешательств, но могут использовать и другие артерии в других местах (лучевую на запястье, плечевую в области локтевого сгиба и т. п.). Врач обрабатывает кожу антисептиком и делает небольшой прокол, вводит в артерию специальный катетер размером не более 1,5 мм и продвигает его до тех пор, пока не достигнет нужного сосуда. Через катетер в сосуд вводят эмболы, которые перекрывают его просвет.
Существуют разные виды эмболов:
- Поливинилалкоголь (PVA) представляет собой частицы размером от 50 до 1000 мкм. Это относительно недорогой и простой в применении препарат, однако, в настоящее время он считается устаревшим. Сейчас чаще всего применяют сферические эмболы, например, Bead Block и Embozene.
- Спирали из платины и нержавеющей стали. После установки в просвете сосуда на них быстро образуется тромб, который перекрывает кровоток. Иногда такие спирали применяют вместе с желатиновыми губками: сначала устанавливают спираль, а затем через катетер вводят губку — ее частички оседают между витками. Их применяют только для остановки кровотечений, обусловленных опухолями.
- Химиоэмболизация — введение в просвет сосуда эмболов, содержащих химиопрепарат. Таким образом, с одной стороны происходит закупорка сосудов, кровоснабжающих опухоль, а с другой химиопрепарат поступает непосредственно в ткань опухоли и не оказывает побочные эффекты, которые возникают при его введении в вену. При этом в самой опухоли создаются очень высокие концентрации препарата, невозможные при обычном введении. Мы применяем самые современные препараты для химиоэмболизации: DC Beads (Terumo, Япония) и Hepaspheres (Merit Medical, США)., которые высвобождают химиопрепарат в течение длительного времени, в стабильной дозировке.
- Радиоэмболизация — введение эмболов, содержащих радиоактивные изотопы. Эта процедура еще называется внутренней лучевой терапией, так как в опухоль изнутри вводят дозу радиации, разрушающей ее клетки. Для этого обычно используют изотоп Иттрий-90.
Эмболизация артерий в онкологии
К эмболизации артерий наиболее часто прибегают при следующих онкологических заболеваниях:
- В качестве самостоятельного метода лечения: Первичные и метастатические опухоли печени, почек, легких и других локализаций.
- В комбинации с хирургическими методами: Первичные и метастатические опухоли печени, почек, легких, костей, позвоночника, матки, простаты, мочевого пузыря и т. д.
- Для остановки кровотечений при опухолях: малого таза, легких, прямой кишки, толстой кишки, печени, матки, простаты, опухолях головы и шеи. Т. е. практически при любой локализации с целью прекращения кровотечения.
Эмболизация также широко применяется для лечения заболеваний, не связанных с онкологией:
- Миома матки. Эмболизация маточных артерий — наименее травматичный способ лечения миомы матки, обладающий высокой эффективностью — около 98,5% женщин, перенесших эту процедуру, не нуждаются в дополнительном лечении.
- Аденома простаты. Эмболизация – эффективный, малоинвазивный способ лечения аденомы предстательной железы, который сегодня становится все более распространен в развитых странах.
- Варикоцеле — наименее инвазивная альтернатива хирургическому лечению, выполняется амбулаторно за 20–30 минут.
- Сосудистые мальформации различной локализации.
- Аневризмы — в первую очередь аневризмы головного мозга, способные вызвать геморрагический инсульт.
Насколько безопасна эмболизация?
Цель эмболизации в онкологии — не только прекратить приток крови к патологическому очагу, но и сохранить при этом кровообращение в соседних здоровых тканях. Современная техника эмболизации с использованием микрокатетеров позволяет обеспечить необходимую точность эмболизации.
Для того чтобы обеспечить точность в ходе эмболизации всегда проводят ангиографию. Врач внимательно изучает сосудистую сеть, кровоснабжение опухоли и определяет, в какой сосуд должны быть введены эмболы. Эмболы вводятся только после детального изучения сосудистой анатомии опухоли в ходе вмешательства. Перед эмболизацией вам также могут назначить УЗИ, КТ, МРТ и другие исследования.
Существует ряд противопоказаний к проведению эмболизации, но все они являются относительными, то есть процедура, как правило, все же может быть проведена при соблюдении некоторых условий. Например, у пациента с нарушением функции почек должно быть нормализовано артериальное давление, водно-солевой баланс, а во время ангиографии нужно использовать минимальное количество контрастного вещества.
В Европейской клинике с каждым пациентом работают индивидуально. Врач оценивает общее состояние больного, учитывает сопутствующие заболевания, размеры и расположение опухоли, особенности ее кровоснабжения.
Врачи-специалисты Европейской клиники имеют огромный опыт проведения эмболизации артерий при различных видах опухолей. Мы используем значительный собственный и опыт коллег из ведущих зарубежных клиник. Некоторые процедуры, которые мы предлагаем пациентам в Европейской клинике (например, эмболизация при аденоме простаты), даже в Европе, США и Израиле являются прерогативой крупных университетских клиник из-за необходимости иметь хирургов самого высокого уровня.
Нашими врачами были выполнены первые в России эмболизации миомы матки, артерий простаты, мы первыми стали работать с самыми современными препаратами для эмболизации — Bead Block, Embozene, DC Bead и др.
Источник
