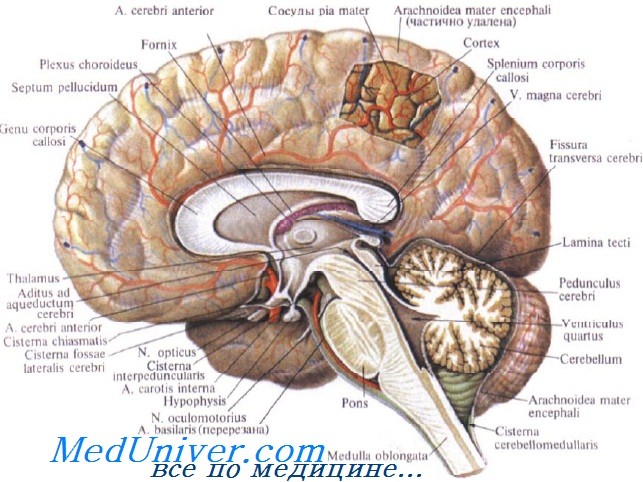
При гиперкапнии сосуды мозга
Биохимическая регуляция мозгового кровотока. Влияние углекислого газа и кислородаКровеносные сосуды мозга сужаются или расширяются в ответ на изменения парциального давления СО2 (РаСО2). Эффект СО2 реализуется через изменение pH ликвора. Изменение рН влияет на тонус сосудов напрямую, посредством изменения концентрации кальция в гладкомышечных клетках сосудов или через систему вторичных посредников, что, в конечном счете, ведет к изменению концентрации таких медиаторов сосудистого тонуса как простагландины, окись азота, циклические нуклеотиды, активности калиевых каналов и внутриклеточного кальция. • При РаСО2 выше 10-11 кПа мозговой кровоток более не способен увеличиваться из-за максимальной вазодилатации. • В нормальных условиях РаСО2 в головном мозге немного выше, чем в артериальной крови, а рН и уровень бикарбоната несколько ниже.
• В течение 6-12 часов после длительной гипокапнии внеклеточный уровень рН мозга восстанавливается практически полностью. Это влияет на тонус мозговых сосудов и восстановление церебрального кровотока и внутричерепного объема крови. • У новорожденных в реакции на гиперкапнию важную роль играют выделяемые эндотелием сосудов вазодилатирующие простагландины. Реакция мозгового кровотока на изменение концентрации кислорода в крови проявляется в виде вазодилатации в ответ на гипоксию: Изменения мозгового кровотока и метаболизма функционально взаимосвязаны между собой. Местное повышение метаболизма быстро вызывает усиление кровотока и увеличение поступления субстрата и наоборот. В нормальных условиях местный кровоток может изменяться, но общий объем мозгового кровотока остается неизменным. Повышение активности в одной зоне мозга сопровождается снижением ее в других и происходит перераспределение кровотока. При состояниях, вызывающих общее повышение уровня церебрального метаболизма, таких как лихорадка или судорожная активность, наступает соответствующее повышение мозгового кровотока. Напротив, анестетики, гипотермия или кома вызывают снижение церебрального метаболизма и кровотока. – Также рекомендуем “Вегетативная регуляция мозгового кровотока. Влияние реологии крови” Оглавление темы “Нервная система с точки зрения анестезиолога”:
|
Источник
Кровоток в мозговых сосудах. Влияние углекислого газа на кровоток в головном мозгеИзвестна высокая чувствительность мозговых сосудов к увеличению парциального давления СО, и снижению рН крови. Воздействие этих факторов приводит к уменьшению периферического сосудистого сопротивления и увеличению перфузии мозга. Интересен тот факт, что сосудорасширяющему влиянию гиперкапнии и гипоксии в мозге не противодействует вазоконстрикторная реакция с хеморецепторов, что значительно повышает мозговой кровоток. Величина прироста кровотока на вдыхание газовой смеси с повышенным содержанием С02 рассматривается как функциональный резерв мозгового кровообращения (Хилько В.А. с соавт., 1989; Куликов В.П., 1997; Ringelstein et al., 1992; Visser et al., 1999). Увеличение парциального давления С02 в альвеолярном воздухе на 1 мм рт.ст. согласно нашим исследованиям вызывает прирост мозгового кровотока в среднем на 1,8-2% от исходный значений, что соответствует литературным данным (Шмидт Е.В. и соавт., 1976).
Установлено, что у больных с нарушениями мозгового кровообращения реакция сосудов мозга на вдыхание С02 снижена или отсутствует. Как правило, это свидетельствует о том, что резерв дмлатации уже израсходован частично или полностью, и дальнейшее расширение сосудов ограничено, либо уже невозможно. Реакция мозговых сосудов на С02 и другие вазодилататоры при нарушениях мозгового кровообращения лежит в основе одного важного феномена. Расширение здоровых сосудов, окружающих очаг ишемии, в ответ на вдыхание С02 или введение сосудорасширяющих препаратов ведет к “отвлечению” крови, т.е. уменьшению кровотока в патологически измененном участке (Symon, 1968; Browley, 1968; Lassen, Palvolgyi, 1968; Wullenweber, 1968; Fieschi et ah, 1969; Faraci, Heistad, 1999). Этот синдром ухудшения местного мозгового кровотока при общих воздействиях, вызывающих в нормальных условиях увеличение мозгового кровотока, Lassen (1968) предложил обозначить как синдром внутримозгового обкрадывания (intracerebral steal syndrome). Оказалось, что у больных, перенесших инсульт, синдром внутримозгового обкрадывания встречается все же нечасто, поскольку сосуды в области ишемии редко полностью теряют чувствительность к С02 и вазодилататорам. Чаще наблюдается только снижение этой чувствительности. Учитывая возможность развития синдрома внутримозгового обкрадывания в некотором проценте случаев, считается нецелесообразным применение вазодилататоров у больных с нарушениями мозгового кровообращения (Ганнушкина И.В., 1975). При гипервентиляции и вызываемой ею гипокапнии и гипероксии, а также при введении сосудосуживающих препаратов может увеличиваться кровоснабжение больного участка за счет “выжимания” крови из окружающих областей. Этот феномен было предложено обозначать как извращенный синдром внутримозгового обкрадывания (Lassen, Palvolgyi, 1968) или синдром Робин Гуда, поскольку при этом происходит улучшение кровоснабжения “бедных” участков мозга за счет “богатых”. – Также рекомендуем “Ауторегуляция мозгового кровообращения. Нервная и гуморальная регуляция сосудов головного мозга” Оглавление темы “Допплерография мозговых сосудов”: |
Источник

Гиперкапния — содержание углекислого газа в крови. Провоцируют ее развитие:
- внутренние факторы (вдыхание воздуха с содержанием углекислого газа, нарушение режима при искусственной вентиляции легких, высокая температура воздуха, глубоководное погружение, пожар);
- внешние факторы (инородные предметы в трахее, бронхах, спазм, бронхиальная астма, бронхит, пневмония, операция на легких, туберкулез и прочие);
- внелегочные факторы (наркотики, анестезия, черепно-мозговая травма, инсульт и т.д.);
- вторичные встречаются при массивном кровотечении, падении АД, шоковом состоянии, тромбоэмболии легочной артерии, нарушении системного и пульмонального кровообращения.
Главное последствие избытка углекислоты – это закисление крови (ацидоз). В результате могут развиться: проблемы с дыханием, нарушение проникновения кислорода через альвеолы, расширение системных и периферических сосудов, повышение внутричерепного давления и в легочных артериях, снижение температуры тела, усиление притока крови к сердцу, увеличение кровотока в голове, при высокой концентрации – судорожный синдром и наркотический эффект.
Симптомы патологии не отличаются специфичностью и постоянством, хронические формы бывают бессимптомными. При остром отравлении отмечают: тошноту, рвоту, головную боль и головокружение, одышку, потливость, посинение кожи и нарушение зрения, депрессию, сонливость, общую слабость. При прогрессировании может привести к остановке дыхания, смерти.
Отмечают 4 стадии, третья (гиперкапническая кома) и четвертая (терминальная) требуют немедленных реанимационных действий. По видам выделяют альвеолярную, пермиссивну, острую и хроническую.
Гипокапния отличается от гиперкапнии низким содержанием углекислоты в крови, провоцировать могут истерики, паника, ныряние, надувание плавательных средств. Хроническая сопутствует психическим расстройствам и поражениям головного мозга. Проявляется головной и сердечной болью, тахикардией, нарушением пищеварения и болями в животе. Возможно затуманивание сознания или обморок.
Третья стадия (гиперкапническая кома)
Диагностика включает анализы крови, спирографию, рентген грудной клетки, капнографию при помощи анализатора углекислоты выдыхаемого воздуха.
Лечение начинают с исключения факторов-провокаторов, выводе человека из помещения, устранения препятствия для дыхания, кислородную и терапию основного заболевания. При коматозном состоянии – вентиляция легких.
Подробнее о причинах гиперкапнии, ее видах и проявлениях, методах лечения узнайте из этой статьи.
Причины развития гиперкапнии
Избыток углекислоты в крови могут вызывать внешние и внутренние факторы. К первой группе относятся:
- вдыхание воздуха с повышенным содержанием углекислого газа (закрытые изолированные помещения, пребывание в шахтах, автономных водолазных скафандрах);
- нарушение режима при искусственной вентиляции легких;
- производства с высокой температурой воздуха – пекари, сталевары;
- глубоководное погружение;
- пребывание на пожаре.
Глубокое погружение
Внутренние причины гиперкапнии чаще всего связаны с заболеваниями легких:
- проникновение инородного тела в трахею, бронхиальные ветви;
- спазм гортани;
- приступ бронхиальной астмы;
- усиленная секреция мокроты при бронхите;
- пневмония;
- травма грудной клетки;
- обширные операции на легких;
- туберкулез;
- уплотнение легочной ткани при профессиональных болезнях (пылевые бронхиты, пневмокониоз), пневмосклероз.
Пневмония
К внелегочным внутренним причинам относится угнетение дыхания под действием наркотиков, средств для общей анестезии. Гиперкапния встречается при черепно-мозговой травме, инсульте, внутримозговой опухоли. Нарушение дыхания также может провоцировать паралич дыхательных мышц при ботулизме, миастении, столбняке и полиомиелите, массивном введении миорелаксантов при хирургических операциях.
Вторичные дыхательные расстройства встречаются при массивном кровотечении, падении артериального давления, шоковом состоянии, тромбоэмболии легочной артерии, нарушении системного и пульмонального кровообращения.
Рекомендуем прочитать статью о гипоксемии и гипоксии. Из нее вы узнаете о причинах возникновения гипоксемии, классификации патологии, симптомах, диагностике и лечении данного заболевания.
А здесь подробнее о лечении легочной гипертензии.
Влияние на организм
Главное последствие избытка углекислоты – это закисление крови (ацидоз). На клеточном уровне в мембранах нарушается движение ионов – хлор переходит в эритроциты, а калий выходит их них в плазму крови. Снижается способность гемоглобина к присоединению кислорода, а следовательно, и его содержание в крови (гипоксемия).
К последствиям гиперкапнии относятся:
- активизация дыхания (после повышения до 70 мм рт. ст. – угнетение);
- нарушение проникновения кислорода через альвеолы даже при повышенной концентрации его в воздухе;
- увеличение потребления кислорода тканями, а затем уменьшение;
- расширение системных и периферических сосудов;
- повышение давления в системе легочных артерий;
- рост внутричерепного давления;
- снижение температуры тела;
- усиление венозного притока крови к сердцу;
- увеличение мозгового и коронарного кровообращения с последующим угнетением кровотока при тяжелой гиперкапнии.
Рост внутричерепного давления
На нервную систему углекислота оказывает преимущественно тормозящее действие – снижается возбудимости и проводимость нервных импульсов после период краткой активизации. При высокой концентрации углекислого газа появляется судорожный синдром, а позже наступает наркотический эффект.
Симптомы патологии
В зависимости от концентрации углекислого газа в воздухе у человека возникают такие изменения в организме:
- примесь от 1 до 3% (в норме 0,04%) – через несколько дней почки задерживают бикарбонат, увеличивается образование эритроцитов. Без потерь работоспособности человек может работать при 1% месяц и более, с 2-3% – несколько дней;
- после 6% состояние ухудшается, свыше 10% нарушается сознание через 5 минут.
Клинические признаки гиперкапнии не отличаются специфичностью и постоянством. У каждого человека имеется индивидуальная реакция на повышение углекислого газа крови.
Хронические формы при незначительных отклонениях от нормы бывают бессимптомными, так как организм легко адаптируется к нарушениям обмена. При остром отравлении симптоматика включает:
- тошноту, рвотные позывы;
- головную боль, головокружение;
- одышку даже в состоянии покоя;
- потливость;
- посинение кожи;
- нарушение зрения;
- депрессивное состояние;
- сонливость, снижение способности к концентрации внимания;
- оглушенность;
- общую слабость.
При нарастании гиперкапнии частое дыхание сменяется на редкое, а затем возможна полная его остановка. Повышенное давление снижается, уменьшается сердечный выброс. Нередко возникают аритмии в виде одиночных или парных экстрасистол. Почечный кровоток не изменяется при умеренном повышении углекислого газа в крови, по мере прогрессирования отравления падает количество выделяемой мочи (олигурия).
Стадии
Повышение концентрации углекислоты и нарастание ацидоза характеризуется стадийностью течения.
Стадии течения гиперкапнии | Симптоматика |
Первая стадия | Затрудненное дыхание возникает периодически, повышается давление одновременно с нарастанием гиперкапнии, возрастает выделение пота, нарушается мочевыделение, отмечается апатия или агрессивность, возбужденность, появляется бессонница. На этой стадии возможно полное выздоровление при ликвидации причины патологии |
Вторая стадия | Дыхание становится редким и поверхностным, в бронхах повышается выделение слизи, имеется интенсивная потливость, артериальная гипертензия, правожелудочковая недостаточность, возможны приступы агрессии или бред, постепенное развивается кома. Проведение кислородной терапии частично ликвидирует цианоз. Срочные реанимационные мероприятия обычно успешны |
Гиперкапническая кома (третья стадия) | Отсутствуют рефлексы, редкое дыхание, респираторный ацидоз, кислородное голодание тканей (гипоксия). При быстром развитии нарушается кровообращение, так как для миокарда сочетание гиперкапнии и гипоксии токсично |
Терминальная стадия | Остановка кровообращения, дыхательных движений, расширение зрачка, без интенсивной терапии – смертельный исход. Провести эффективную реанимацию на этой стадии не всегда удается |
Виды гиперкапнии
В зависимости от механизма развития и длительности действия повреждающего фактора выделено несколько разновидностей гиперкапнии.
Альвеолярная
Наиболее распространенная форма гиперкапнии. Она возникает при снижении вентиляции в альвеолах легких. Встречается при травмах, нарушении проходимости дыхательных путей, снижении функционирующей легочной ткани при воспалении, эмфиземе, пневмосклерозе, отеке или застое в легких. Ее вызывает и угнетение дыхания на фоне наркоза или лекарственной, наркотической интоксикации, повреждении головного мозга.
Пермиссивная
Такая гиперкапния создается умышленно при проведении искусственной вентиляции легких (ИВЛ) для того, чтобы предотвратить чрезмерное растяжение легких, ограничить амплитуду движения пораженных участков. При ней уровень углекислоты (35-45 мм рт. ст. в норме) повышают до 50-120 единиц.
Допустимая (пермиссивная) гиперкапния используется в реанимационной практике для взрослых и новорожденных, так как контролируемое повышение углекислого газа вызывает такие реакции в организме:
- стимулирует расширение бронхов;
- приводит к раскрытию дополненных путей вентиляции;
- способствует образованию поверхностно-активного вещества – легочного сурфактанта, который не дает спадаться альвеолам (не развит у недоношенных детей);
- улучшает проникновение кислорода в кровь.
Пермиссивная гиперкапния
Пермиссивная гиперкапния противопоказана при декомпенсированном ацидозе, высоком внутричерепном давлении, выраженной артериальной гипертензии и гипотонии, острой почечной недостаточности и сепсисе.
Острая и хроническая
Острое развитие гиперкапнии отмечается при внезапном прекращении дыхания. Его может вызывать удушение, утопление, сдавление грудной клетки при компрессионной травме, удар электрического тока, нарушение работы вентиляционных систем в закрытых шахтах, на подводных лодках, неисправность аппарата для ИВЛ. В таких случаях симптоматика нарастает на протяжении минут и при отсутствии экстренной помощи пациент впадает в кому со смертельным исходом.
При хроническом нарушении избыток углекислоты может быть компенсирован организмом за счет усиления дыхания и задержки бикарбонатов почками. Такие формы бывают скрытыми, но при продолжающемся воздействии повреждающего фактора могут перейти в острые с выраженной клинической симптоматикой.
Чем отличается гиперкапния от гипокапнии
Низкое содержание углекислоты в крови называется гипокапнией. Такие состояния приводят в легких случаях к головокружению, а более тяжелые – к потере сознания. Возникает при панике, истерических реакциях, которые сопровождаются частым и глубоким дыханием. Форсированные вдохи бывают при нырянии, надувании плавательных матрасов. Низкая двигательная активность и возрастные изменения также бывают причиной гипокапнии.
Хроническая усиленная вентиляция легких (гипервентиляционный синдром) сопутствует психическим расстройствам и поражениям головного мозга. Проявляется головной и сердечной болью, тахикардией, нарушением пищеварения и болями в животе. Возможно затуманивание сознания или обморок.
Диагностика состояния
Гиперкапнию возможно заподозрить по жалобам пациента, а также на основании обстоятельств их появления. Наиболее надежным критерием является определение газового состава крови и кислотно-основного равновесия. При этом обнаруживают респираторный (дыхательный) ацидоз в декомпенсированной форме. В дальнейшем его компенсация происходит за счет обменного ощелачивания крови с участием гемоглобинового буфера, работы почек и легких.
Для определения причин развития и течения патологии пациентам назначают:
- анализ крови общий, электролитный состав;
- спирографию;
- рентгенологическое исследование органов грудной клетки;
- капнографию при помощи анализатора углекислоты выдыхаемого воздуха.
Принцип работы анализатора углекислоты выдыхаемого воздуха
Лечение гиперкапнии
В первую очередь пациенту нужно обеспечить приток свежего воздуха, вывести его из атмосферы с высоким содержанием углекислого газа, устранить препятствия для дыхания. При коматозном состоянии срочно подключается аппарат искусственной вентиляции легких. Кислородную терапию преимущественно используют при внешних факторах развития гиперкапнии.
Внутренние причины требуют лечения заболевания, которое вызывало нарушение газового состав крови. Кислород используют с большой осторожностью, особенно при угнетении дыхания на фоне наркотического отравления, при обострении дыхательной недостаточности на фоне болезней легких. Оксигенотерапия у таких пациентов ухудшает состояние, так как еще больше подавляет активность дыхательного центра.
Профилактика
Предупредить внешнюю гиперкапнию возможно при соблюдении правил безопасности при работе в герметичных помещениях, подводном плавании, обеспечении достаточного поглощение углекислого газа фильтрами, а также следует контролировать исправность аппаратов для наркоза и ИВЛ.
Для профилактики хронических форм патологии рекомендуется:
- частое пребывание на свежем воздухе;
- проветривание производственных и жилых помещений;
- лечение заболеваний дыхательных путей;
- ежедневная лечебная и дыхательная гимнастика;
- повышение тренированности организма при помощи плавания, бега, ходьбы.
Рекомендуем прочитать статью о пульсоксиметрии. Из нее вы узнаете о принципе неинвазивного метода, что представляет собой датчик, от чего зависит точность измерения, а также о показателях в норме и отклонениях.
А здесь подробнее о поляризующей смеси.
Гиперкапния возникает при заболеваниях легких, угнетении дыхания или повышении концентрации углекислого газа во вдыхаемом воздухе. Хроническая форма может быть бессимптомной, при острых и тяжелых отравлениях проявляется коматозным состоянием. Пермиссивную гиперкапнию используют в лечебных целях.
Для постановки диагноза исследуют газовый состав крови. При лечении с осторожностью применяют кислород, основные усилия направлены на ликвидацию причины повышения содержания углекислоты в крови.
Полезное видео
Смотрите на видео о кислотно-щелочном равновесии:
Источник