При отрыве сосудов почки
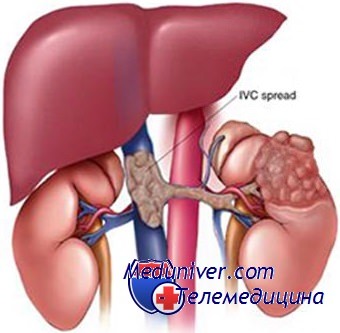
Отрыв сосудов почек у ребенка. Разрывы мочевого пузыря у детей
При отрыве сосудов почки наблюдаются тяжелейший шок и болезненность в области почки, появляется большая припухлость, в моче кровь обычно отсутствует.
Боль, болезненность, напряжение мышц поясницы и местное припухание сопровождают все травмы почечной области; их интенсивность до некоторой степени соответствует тяжести повреждения.
Шоковое состояние всегда свидетельствует о тяжести травмы. Если оно держится долго или появляется повторно, то показана диагностическая операция: ревизия области почек (разрезом Федорова) или диагностическая лапаротомия.
Наиболее постоянным симптомом, указывающим на повреждение паренхимы почки, является макро- и микроскопическая гематурия. Однако отрыв мочеточника и сосудов почки может не сопровождаться гематурией. Длительная или профузная гематурия является грозным симптомом: если она не прекращается через 4 суток после травмы, то показана оперативная ревизия (Meissner).
Цистоскопия, особенно хромоцистоскопия, позволяет уточнить сторону повреждения, наличие функции почек одной и другой стороны. Ретроградную пиелографию производят только по ограниченным показаниям, так как имеется опасность усиления инфекции.
По данным внутривенной нисходящей, экскреторной пиелографии судят о наличии и функции другой почки. Сама поврежденная почка плохо или совсем не выделяет контрастного вещества.
Закрытые повреждения мочевыводящих путей относительно редки, встречаются при тяжелых травмах.
Отрывы мочеточников в единичных случаях бывают при ушибах области почек. Симптомы соответствуют закрытым повреждениям почек.
Разрывы пузыря отмечены при тяжелых переломах таза или прп ударе в области пузыря (особенно при его наполнении). Разрыв может быть внебрюшинный и внутрибрюшинный, полный и неполный.
Внебрюшинные разрывы возникают при переломах таза. Для них характерны боль и сильный позыв к мочеиспусканию, часто невыполнимому. Вскоре скапливающаяся в околопузырной клетчатке моча вызывает припухание, присоединяется инфекция, развиваются мочевой затек, тазовая флегмона, уросепсис.
При подозрении на разрыв пузыря предлагают помочиться. Отсутствие примеси крови в моче и свободная микция (мочеиспускание) позволяют исключить повреждение пузыря.
При невозможности самостоятельно помочиться вводят резиновый катетер, но непосредственно перед намечаемым оперативным вмешательством. Если моча отходит в достаточном количестве и без примеси крови, то повреждение стенки мочевого пузыря исключается. При разрыве пузыря моча через катетер не выделяется. Иногда в очень большом количестве выделяется жидкость с примесью крови, состоящая в основном из экссудата брюшной полости после разрыва пузыря (симптом Зельдовича).
Ретроградная уретрография или цистография стерильным 15% раствором сергозина с пенициллином позволяет проследить распространение контрастного вещества в предпузырной и околопузырной клетчатке или в брюшной полости.
Закрытые повреждения уретры проявляются болевым синдромом. Боли нерезкие при травме висячей части уретры, резкие и иррадиирующие при повреждении бульбарной и перепончатой частей. Кровь выделяется при повреждении слизистой оболочки. В окружающих тканях характерны местные изменения: кровоизлияние на промежности типа «бабочки», подкожная гематома мошонки.
Закрытые повреждения органов живота комбинируются не только между собой; иногда бывает одновременное повреждение органов грудной клетки, переломы ребер, таза и других частей тела. Пострадавшие обычно находятся в тяжелейшем шоковом состоянии. Это вначале затрудняет правильную оценку каждого повреждения в отдельности.
Однако симптомы каждого повреждения сопровождаются своими особенностями, но они четко выявляются после выведения пострадавшего из шока.
Особое место занимают закрытые комбинированные повреждения органов брюшной и грудной полости. При этом наблюдается накопление крови (гемоторакс) или крови и воздуха (гемопневмоторакс) в плевральной полости.
– Также рекомендуем “Аномалии желудочно-кишечного тракта у детей. Развитие кишечника”
Оглавление темы “Грыжи и травмы у детей”:
1. Некроз подкожной клетчатки новорожденных. Наружные грыжи живота у ребенка
2. Пупочная грыжа у ребенка. Паховые грыжи у детей
3. Ущемление пупочной грыжи у ребенка. Бедренная грыжа у детей
4. Закрытые травмы живота у детей. Симптомы закрытых травм живота у ребенка
5. Разрывы тонкого кишечника у детей. Повреждения полых органов у ребенка
6. Повреждения брыжейки у детей. Повреждения паренхиматозных органов у ребенка
7. Разрыв печени у детей. Разрыв селезенки у ребенка
8. Двухфазные поздние разрывы селезенки у ребенка. Повреждения почек у детей
9. Отрыв сосудов почек у ребенка. Разрывы мочевого пузыря у детей
10. Аномалии желудочно-кишечного тракта у детей. Развитие кишечника
Источник
Операция при повреждении почечной артерии, вены. ТактикаЕсли в боковом отделе забрюшинного пространства имеется гематома, то можно заподозрить повреждение почечной артерии, почечной вены или всей сосудистой ножки, а также самой почки. Большинству пациентов с проникающей травмой живота выполняется лапаротомия до детального обследования; однако у отдельных пациентов, которые остались гемодинамически стабильными после проникающего ранения в бок, можно выполнить КТ для обнаружения изолированных небольших повреждений почки и тем самым избежать операции. Напротив, при обнаружении околопочечной гематомы во время лапаротомии следует вскрыть гематому и ревизовать раневой канал. Если не происходит быстрого расширения гематомы, и нет свободной крови в брюшной полости, некоторые хирурги берут ипсилатеральную почечную артерию на держалку, выделив ее по средней линии, у основания брыжейки ободочной кишки. Левую почечную вену можно взять на держалку в том же месте; однако проксимальное выделение правой почечной вены потребует мобилизации подковы двенадцатиперстной кишки и обнаружения устья почечной вены на нижней полой вене. Следует отметить, что создание такого проксимального сосудистого контроля перед ревизией околопочечной гематомы неоднозначно. В одном исследовании предварительное выделение сосудов действительно не влияло на частоту нефрэктомий, потребность в трансфузии и кровопотерю. Напротив, при активном кровотечении из почки через фасцию Герота или из забрюшинных тканей, покрывающих почечные сосуды, не следует получать доступ к проксимальным отделам почечных сосудов. Хирург должен просто открыть забрюшинное пространство латеральнее поврежденной почки и рукой вывихнуть почку непосредственно в рану. Проксимальнее ворот можно наложить большой сосудистый зажим, посередине слева или тотчас латеральнее нижней полой вены справа, чтобы остановить любое дальнейшее кровотечение. У пациентов, госпитализированных после закрытой травмы, может также быть повреждение сосудов или паренхимы почки. Однако в первом случае обычно имеются признаки окклюзии сосудов почки, что будет обсуждаться ниже. У пациентов с закрытой травмой живота, которым была выполнена предоперационная ВВП, почечная ангиография или КТ почек, продемонстрировавшая сохраненное кровоснабжение почек, и/или у которых повреждение имеет низкую степень по шкале повреждения органов, нет оснований для ревизии околопочечной гематомы в случае, если им по другому поводу показана экстренная лапаротомия. Повреждения сосудов почек трудно лечить, особенно когда затронута почечная артерия. Это сосуд среднего диаметра, расположенный глубоко в забрюшинном пространстве. Иногда небольшие отверстия в артерии, вызванные проникающими ранениями, можно закрыть путем боковой артериорафии или резекции с анастомозом «конец в конец». Вставочный трансплантат из большой подкожной вены или ПТФЭ показан только, когда есть обоснованная надежда на спасение почки. Заимствования артерий, такие как замена левой почечной артерии селезеночной или замена правой почечной артерии печеночной, используются редко, будучи нечасто показанными у гипотензивных пациентов с тяжелыми проникающими реноваскулярными ранениями. У этих пациентов и при множественных повреждениях органов живота или длительном периоде ишемии до операции, лучшим выбором может быть нефрэктомия, если интраоперационная пальпация подтверждает наличие нормальной контралатеральной почки. Выживаемость пациентов с повреждениями почечных артерий вследствие проникающих ранений в двух старых исследованиях была приблизительно 87%, при спасении почки только в 30-40% случаев. В трех более свежих сериях выживаемость достигала 65,1% (28/43).
Диагностика при закрытых травмах почечных артерий более трудна. Разрывы интимы в почечных артериях могут произойти из-за торможения при автокатастрофах, наездах на пешеходов и падениях с высоты. Это обычно приводит к вторичному тромбозу сосуда и к жалобам на боли в боку и верхних отделах живота, как отмечалось ранее. В одном старом обзоре литературы было указано, что всего 30% пациентов с разрывами интимы почечных артерий имели макрогематурию, 43% имели микрогематурию и у 27% не было крови в моче. Если ВВП или КТ фиксирует окклюзию почечной артерии, то хирург должен определиться с необходимостью операции. Время, начиная с момента травмы является наиболее критическом фактором спасения поврежденной почки. В одном исследовании была отмечена 80% вероятность восстановления некоторой функции почки через 12 часов, но этот показатель падал до 57% через 18 часов после возникновения окклюзии. В недавней серии, всего две из пяти почек были спасены после попытки реваскуляризации, при этом одно раннее спасение потребовало нефрэктомии через шесть месяцев по поводу тяжелой гипертензии, что привело к тому, что впоследствии оказалась спасенной одна почка (20%). Интересно, что у троих из семерых пациентов, у которых почка не подвергалась реваскуляризации, потребовалась поздняя нефрэктомия. Если выполняется операция, то широкая мобилизация поврежденной почечной артерии обычно позволяет выполнить ограниченную резекцию зоны разрыва интимы в 2-3 см от брюшной аорты с реконструкцией в виде анастомоза «конец в конец». Альтернативным подходом является нефрэктомия, перфузия почки раствором Евро-Коллинз и аутотрансплантация. Последний подход, очевидно, применим только у стабильных пациентов, в идеале с изолированным повреждением. Констатация успешного результата обычно невозможна, пока через несколько недель не разрешится острый канальцевый некроз. Небезынтересны описанные в литературе клинические случаи спонтанного восстановления или поздней успешной реваскуляризации одной или обеих почек после предполагавшегося тромбоза почечной артерии вследствие закрытой травмы.122 Авторы сообщения считают, что попытки поздней реваскуляризации могут иногда вознаграждаться, и полагают, что в ранней нефрэктомии нет нужды из-за низкой встречаемости хронической гипертензии в случаях тромбоза почечной артерии. Еще одним закрытым повреждением почечной артерии, обнаруживаемым при селективной почечной ангиографии, является дефект или отслойка интимы с сохранением притока к ипсилатеральной почке. Некоторые их этих повреждений заживают, тогда как другие могут привести к раннему тромбозу. Единственным современным подходом является введение эндоваскулярного стента через такое повреждение, особенно когда степень других повреждений не позволяет применять антикоагуляцию. В качестве вывода можно констатировать, что вследствие обсуждавшейся выше низкой частоты спасения почки после окклюзии почечной артерии в результате закрытой травмы, интерес к реваскуляризации почки падает, особенно при отсрочке диагноза или у пациентов с односторонним повреждением. Поэтому пациенты с повреждением одной почечной артерии должны рассматриваться с точки зрения реваскуляризации только если они стабильны и имеют короткий период теплой ишемии, в идеале, менее пяти часов. Других пациентов с предположительно нормально работающей контралатеральной почкой следует наблюдать. Очевидно, что пациентам с двухсторонним повреждением почечных артерий или тем, у кого травмирована единственная почка, обязательно требуется реваскуляризация. Помимо этого, во всех случаях показано длительное наблюдение, так как у некоторых из них разовьется гипертензия. Тактика при повреждении почечной веныХотя закрытые отрывные повреждения почечной вены могут привести к профузному кровотечению, пациенты с проникающими ранениями могут быть достаточно стабильными в результате ранее описанной забрюшинной тампонады. Для остановки кровотечения из раны почечной вены может использоваться прижатие пальцем или прямое наложение сосудистых зажимов. Боковая венорафия остается прекрасной техникой восстановления. Если для остановки кровотечения необходима перевязка правой почечной вены, то следует выполнить нефрэктомию, либо сразу же, либо при повторной операции, если потребовалась техника ограничения последствий повреждений. Медиальный отдел левой почечной вены можно перевязать, так как остаются интактными вена левого надпочечника и гонадная вена. При возможности желательно восстановить вену, так как в старых сериях, где применялась перевязка, была отмечена большая частота послеоперационных осложнений со стороны почки. Выживаемость пациентов с проникающими ранениями почечных вен колеблется от 42 до 88% в старой литературе, с различиями преимущественно из-за степени и числа сочетанных сосудистых и висцеральных повреждений. В трех недавних обзорах выживаемость была от 44,2 до 70% со средним значением 60,4% (58/96). – Также рекомендуем “Операция при повреждении подвздошных сосудов. Тактика” Оглавление темы “Травма сосудов живота”:
|
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Нарушение анатомической целостности – разрыв почки – с частичной или полной дисфункцией этого важнейшего внутреннего органа представляет собой угрожающее жизни состояние.
Код по МКБ-10
S37.00 Травма почки без открытой раны в брюшную полость
S37.01 Травма почки с открытой раной в брюшную полость
Эпидемиология
По статистике, повреждением почек сопровождаются не менее 10% всех значительных травм брюшной полости, а распространенность их разрыва составляет 3-3,25%. В 90-95% случаев почечная травма является закрытой тупой, причем ее наиболее частая причина (свыше 60%) – автомобильная авария.
Затем следует разрыв почки при кататравме (43%) и в результате различных спортивных травм (11%).
Согласно данным зарубежных источников, разрыв почки у детей в 30% случае происходит из-за ДТП (в 13% – в качестве пешеходов); в 28% – вследствие тупой травмы при падении во время езды на велосипеде; в 8% – при падениях и ушибах на детских и спортивных площадках.
Причины разрыва почки
Наиболее распространенные причины повреждения почки, приводящего к ее разрыву, связаны с закрытой травмой, в том числе спортивной: может случиться разрыв почки от удара (прямого тупого) по верхней части живота, боковой, средней или нижней части спины, нижней части грудной клетки; от удара при кататравме (падении с высоты); от гиперкомпрессионного воздействия при ДТП и др.
Травма может быть проникающей при колотом или огнестрельном ранении с профузным кровотечением, вызывая смерть от разрыва почки или несовместимого с жизнью повреждения других паренхиматозных органов.[1]
К ятрогенным причинам относятся осложнения хирургических вмешательств и процедур, в частности, биопсии почки и ударно-волновой литотрипсии (дробления почечных камней).
Атравматичный самопроизвольный или спонтанный разрыв почки происходит редко, и, как отмечают эксперты, спровоцировать его может разрыв любого новообразования в почке, например, прогрессирующей злокачественной гипернефромы, ангиолипома почки (доброкачественной мезенхимальной опухоли), [2] а также сопровождаемый геморрагией разрыв кисты почки. [3]
Факторы риска
Факторами, которые частично обусловливают повышенный риск разрыва почки, считаются:
- детский возраст (из-за более низкого расположения почек относительно ребер и незначительного объема окружающей почки жировой ткани);
- аномалии развития почек;
- нарушение положения органа – нефроптоз (опущение почки);
- наличие в почках новообразований;
- патологические изменения, связанные с большой одиночной кистой и поликистозом почек; [4], [5]
- целый ряд заболеваний и врожденных синдромов с осложнением в виде гидронефроза почки;
- мочекаменная болезнь, приводящая к обструкции мочевыводящих путей;
- аневризма артерий почки;
- аутоиммунные заболевания соединительной ткани. [6]
Патогенез
Ребра, брюшные мышцы и мышцы спины, а также система поддерживающих фасций и окружающая жировая ткань хорошо защищают почки. Но при этом их нижние полюса находятся ниже XII ребер, и это наиболее уязвимая область почек при ударе или падении.
Патофизиология разрывающего действия при таких травмах состоит в компрессии и смещении органа, а также силах замедления и ускорения. Они действуют по-разному, к примеру, силы ускорения могут вызвать смещение почки и ее «столкновение» с ребрами или поперечными отростками позвонков (T12-L3). Компрессионное воздействие при сдавлении почки обусловлено резким повышением давления – внутрипросветного и в системе накопления мочи. [7]
А при опухоли, кисте, камнях или гидронефрозе отмечаются частичная атрофия коркового вещества и деструктивные изменения паренхимы почки, истончение стенок почечной капсулы и ее растяжение.
Симптомы разрыва почки
Первые признаки разрыва почки проявляются гематурией (наличием в моче крови) и постоянной болью в спине – в области поясницы – с напряжением поясничных мышц. Боль локализована справа, если произошел разрыв правой почки, слева – разрыв левой почки. А ее интенсивность зависит от степени нарушение целостности органа.
Кроме того, появляются симптомы в виде прогрессирующей отечности (припухлости) в поясничной области (из-за околопочечного кровоизлияния и гематомы в забрюшинном пространстве); снижения артериального давления; общей слабости и головокружения; холодного пота и бледности кожных покровов; тошноты и рвоты; лихорадки; уменьшения или полного прекращения выделения мочи. [8]
Куда попадает моча при разрыве почки? Из-за нарушения целостности почечной лоханки и/или чашечек происходит вытекание мочи (экстравазация) за пределы почки и ее скопление в прилегающей области (в околопочечных тканях) и в забрюшинном пространстве. Попадание мочи в периренальную жировую ткань приводит к ее воспалению с гибелью клеток (липолизом) и заменой их фиброзной тканью. Формируется инкапсулированное образование в виде околопочечной псевдокисты – уриномы, которая тоже может вызывать боли и ощущение давления.
Тахикардия, выраженный цианоз, помутнение зрения и спутанность сознания на фоне падающего АД свидетельствуют о развитии шокового состояния.
По локализации повреждения специалисты выделяют такие виды разрывов, как:
- разрыв капсулы почки (capsula adiposa) – ее тонкой фиброзной оболочки с частичным повреждением коркового слоя (и образованием околопочечной гематомы);
- подкапсульный разрыв почки – не затрагивающий структуры системы накопления мочи (чашечно-лоханочного комплекса) разрыв паренхимы почки, то есть ее внутренних тканей;
- разрыв паренхимы почки с повреждением ее чашечек и лоханок, сопровождаемый тромбозом части почечной артерии;
- размозженный (тотальный) разрыв почки.
Осложнения и последствия
Разрыв почки может иметь осложнения и последствия в виде:
- вторичного артериального кровоизлияния из-за образования псевдоаневризмы или артериовенозного свища;
- образования мочевой или геморрагической кисты почки;
- мочевого свища;
- воспаления околопочечных тканей, которое может привести к абсцессу и пиелосепсису;
- очаговых рубцовых изменений (фиброза) паренхимы с развитием обструктивной нефропатии и тяжелой формы почечной недостаточности;
- посттравматического гидронефроза;
- ишемии почки с нефрогенной гипертонией;
- вторичного пиелонефрита с пионефрозом;
- формирования конкрементов.
Диагностика разрыва почки
Как при травматических, так и при спонтанных разрывах почек очень важна своевременная диагностика, основанная на визуализации органа.
Поэтому на первом месте – инструментальная диагностика: рентген почек и экскреторная урография; УЗИ почек и компьютерная томография (КТ) с контрастированием. [9]
Обычная ультрасонография почек имеет определенные ограничения, так как ее чувствительность в таких случаях не выше 22%, а повреждения паренхимы могут быть изоэхогенными. Разрыв почки на УЗИ показывает неоднородную эхогенность в месте повреждения паренхимы, гематому и скопление жидкостного компонента за пределами почки – в забрюшинном пространстве. Однако УЗИ не может точно дифференцировать кровь от мочи.
А вот чувствительность контрастно усиленного УЗИ при выявлении повреждений почек имеет чувствительность 63-69% и достаточно высокую специфичность (свыше 90%).
На сегодняшний день при острых травмах почки с ее разрывом более полную анатомическую и физиологическую информацию дает компьютерная томография (мультиспиральная).
Магнитно-резонансная томография (МРТ) почек проводится, если травмы органов брюшной полости множественные или для введения контрастного вещества при КТ имеются противопоказания.
Необходимые анализы: анализ мочи и клинический анализ крови.
Дифференциальная диагностика
С помощью КТ Проводится дифференциальная диагностика с повреждениями других органов брюшной полости, в частности, селезенки, поджелудочной железы и печени.
Лечение разрыва почки
Тактика лечения разрыва почки определяется в зависимости от степени повреждения органа и состояния пациента, в том числе, уровня гематокрита.
Консервативное лечение проводится при незначительном повреждении паренхимы. Оно включает соблюдение постельного режима (в течение двух-трех недель) с мониторингом основных жизненных показателей и лабораторными исследования мочи и крови; прием кальция хлорида (перорально и инъекционно); в/в введение системных антибиотиков. Продолжающееся кровотечение требует переливания крови и плазмы.
При ухудшении общего состояния, и в случаях более продолжительной гематурии эффективно поведение ангиоэмболизации путем рентгеноваскулярной окклюзии и дренирования гематомы, а при экстравазации мочи – дренирование уриномы и, при необходимости, эндоурологическое стентирование. [10]
Изначально высокая степень повреждения почки (определяемая при поступлении пациента), а также гемодинамическая нестабильность и наличие признаков внутреннего кровотечения – показания к неотложному хирургическому вмешательству: проводится операция по восстановлению почки (путем ушивания разрывов), хирургическое удаление нежизнеспособной части почки (резекция) либо – при неповрежденной второй почке – нефрэктомия (удаление), частота которой, по некоторым данным, составляет от 3,5 до 9%. [11]
Больше информации в материале – Травмы и повреждения почек
Профилактика
Мерами профилактики разрыва почки можно считать предупреждение травм, приводящих к нарушению анатомической целостности данного органа, а также выявление и лечение заболевания, которые повышают риски повреждения почек.
Прогноз
В каждом конкретном случае прогноз зависит от степени повреждения почки при ее разрыве и от своевременного оказания адекватной медицинской помощи.
Источник
