При повышении температуры тела сосуды
В нашей коже присутствуют тысячи рецепторов, следящих за общей температурой тела.
Эти датчики определяют изменения в окружающей среде и предупреждают об этом мозг, который, в свою очередь, стимулирует дрожь или потение тела для поддержания гомеостаза.
Механизм охлаждения

Температура тела обычно выше температуры окружающего воздуха. Таким образом, тепло уходит в окружающую среду в результате излучения и конвекции, когда потоки воздуха проходят над поверхностью кожи.
Однако если тело становится слишком теплым благодаря высокой наружной температуре или внутреннего жара, тепловые датчики отправляют нервные импульсы в гипоталамус, и мозг инициирует меры по охлаждению.
Кровяные капилляры вблизи поверхности кожи расширяются, поток крови увеличивается, и больше тепла уходит через кожу наружу.
Потовыделение также увеличивает теплоотдачу: по мере того как жидкость, выделяемая потовыми железами, испаряется, это создает охлаждающий эффект для кожи. В сухом воздухе потовыделение работает очень эффективно: в условиях сухого воздуха человек может выдерживать температуру до 65° С в течение нескольких часов. Однако если воздух влажный, пот не может легко испаряться, и тело перегревается гораздо быстрее.
Расширение сосудов
Расширение сосудов – ключевой механизм для удержания и выделения тепла.
При высокой температуре кровеносные сосуды расширяются, позволяя теплу выделяться, в результате чего на коже проступает румянец. Степень расширения кровеносных сосудов контролируется нервами, которые называются вазомоторными волокнами и контролируются мозгом.
Сужение сосудов
В холодных условиях сфинктерные мышцы сокращаются, в результате чего кровь обходит капилляры, и это предотвращает ее приток к поверхности. Кожа при этом выглядит бледнее, чем обычно.
При низкой температуре предкапиллярные артериолы в верхних слоях кожи могут сужаться. Это уменьшает кровообмен и снижает потери тепла.
Жар и гипотермия
Жар, поднимающий температуру тела, может возникать в результате инфекции. Химические вещества, называемые цитокинами, выделяются белыми клетками крови и разрушают тканевые клетки. Эти химические вещества побуждают гипоталамус вырабатывать простагландины (гормоны, расширяющие кровеносные сосуды), которые, в свою очередь, «заново запускают» механизм термостатического контроля гипоталамуса для более высокой температуры.
В результате включаются вырабатывающие тепло механизмы; даже при температуре тела 40° С пациент может испытывать озноб. Температура тела остается высокой до очищения организма от инфекции.
В этот момент восстанавливаются обычные «настройки» гипоталамуса и включаются охлаждающие механизмы.
Пациент потеет и покрывается румянцем в результате расширения кровеносных сосудов в коже. Исследования показывают, что жар одновременно усиливает действие иммунной системы тела и замедляет рост микроорганизмов.
В этот момент восстанавливаются обычные «настройки» гипоталамуса и включаются охлаждающие механизмы.
Гипотермия возникает, когда температура внутри тела опускается ниже 35° С. Это происходит в результате воздействия на тело холода, и оно теряет способность поддерживать нормальную температуру. Ей более всего подвержены младенцы, пожилые и больные люди. Гипотермия обычно является результатом сочетания плохого питания и недостатка одежды в холодных условиях.
Разнообразные методики массажа от высококлассных специалистов. СПб.
← вернуться назад
Источник
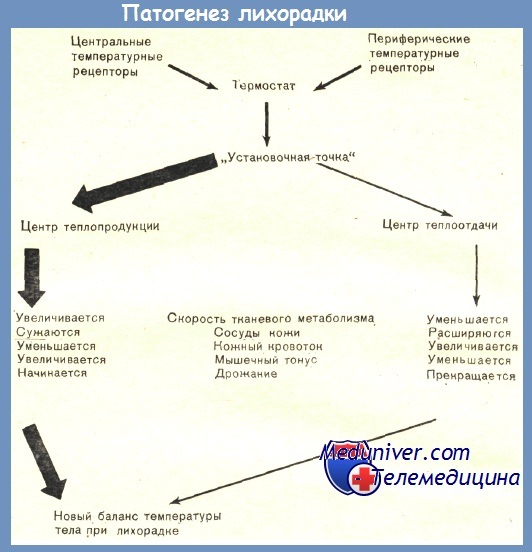
Механизм развития лихорадки – патогенезПовышение температуры тела является распространенным клиническим симптомом, отмечается при самых различных заболеваниях и возникает разными путями. Понимание основ патофизиологии важно для рационального лечения детей с высокой температурой тела. Различают два типа повышения температуры тела — лихорадку и тепловые заболевания. Лихорадка — это состояние, при котором центр терморегуляции стремится к увеличению температуры тела. Тепловые заболевания — это такие состояния, при которых температура тела повышается в результате действия внутренних или внешних факторов вопреки попыткам центра терморегуляции удержать нормальную температуру. Лихорадка как терморегуляторая реакция организмаВ клинической практике наиболее распространенным механизмом повышения температуры тела является увеличение референтной температуры «установочной точки», локализованной в преоптической области передней части гипоталамуса (ПОПГ). В этих условиях «установочная точка» настраивается на более высокую, чем в норме, температуру и воспринимает сущствующую температуру «ядра» как очень низкую, хотя на самом деле она является нормальной. «Установочная точка» дает команды на увеличение температуры тела путем повышения активности центра теплопродукции и снижения активности центра теплоотдачи. Строго говоря, только такое состояние, при котором центр терморегуляции сам активно стремится к более высокой, чем в норме, температуре тела, имеет право называться лихорадкой. Все другие состояния, протекающие с повышением температуры, правильно именовать как повышенная температура тела (также правомерно использовать термины: пирексия, гиперпирекоия, гипертермия, или тепловая болезнь). Хотя в настоящее время все типы повышения температуры тела, часто весьма неточно, обозначаются термином лихорадка, в этой книге мы проведем различие между лихорадкой и другими типами гипертермии. При лихорадке неверно программированная «установочная точка» заставляет препотическую область гипоталамуса функционировать таким образом, как если бы фебрильная температура была нормальной. При этом достигается новое равновесие между теплопродукцией и теплоотдачей уже на фоне повышенной температуры тела. Терморегуляторный контроль остается эффективным, но при более высоком, чем в норме, уровне. У собак при лихорадке отмечается избыточный термогенный ответ на холод и уменьшенный тер’молитический ответ на тепло. Животные реагируют на изменения окружающей температуры таким образом, чтобы удержать организм в равновесии с новой температурой «установочной точки». Cooper описал несколько интересных больных с исходной гипотермией, вызванной различными заболеваниями ЦНС или неизвестными причинами. Возможно, что у этих больных механизм терморегуляции не был поврежден, но была более низкая, чем в норме, температура «установочной точки». При введении пирогена у них отмечалось повышение температуры тела. Степень этого повышения была такой же, как у больных с нормальным исходным уровнем, однако температура, естественно, не достигала таких же абсолютных величин. Lipton сообщил о больном с саркоидозом ЦНС и глубокой гипотермией. У этого больного сохранялась способность к развитию лихорадки, что указывает на независимость механизма контроля температуры тела от механизма возникновения лихорадки. Stitt подчеркнул, что повышение температуры тела при лихорадке представляет собой центрально регулируемый ее подъем, который полностью направляется, контролируется и защищается функциональными терморегуляторными механизмами.
Механизм (патогенез) развития лихорадкиУвеличение температуры «установочной точки» преоптической области гипоталамуса. Повышение температуры «установочной точки» преоптической области гипоталамуса почти всегда возникает под влиянием эндогенного пирогена — вещества, выделяемого фагоцитирующими лейкоцитами и макрофагами. Эндогенный пироген является конечным общим звеном при подавляющем большинстве фебрильных заболеваний. Исключением является действие облучения ЦНС, яда скорпиона и ДДТ, которые прямым путем увеличивают температуру «установочной точки». Было предложено, что адреналин и норадреналин при передозировке могут прямым образом повышать температуру «установочной точки» преоптической области гипоталамуса. Некоторые виды опухолей выделяют эндогенные пирогены или эндогенные пирогеноподобные вещества. Повреждение мозга способно повлиять на «установочную точку», как и на другие области преоптической области гипоталамуса. Эндогенный пироген при развитии лихорадкиБактериальный эндотоксин при внутривенном введении вызывает лихорадку только после латентного периода, продолжающегося около 90 мин. Эндогенный же пироген при том же способе введения вызывает лихорадку в течение нескольких минут. Человеческая кровь после инкубации с бактериальным эндотоксином при ее введении добровольцам также быстро вызывает лихорадку, что подтверждает мнение о выделении эндогенного пирогенного вещества лейкоцитами. Большинство исследований показало, что введение эндотоксина непосредственно в преоптической области гипоталамуса неэффективно, в то время как инъекция даже минимальной дозы эндогенного пирогена в ту же область немедленно вызывает лихорадку. Однако в одной из работ описана лихорадка при прямом введении эндотоксина в желудочки или переднюю часть гипоталамуса мозга крыс. Первоначально предполагали, что только циркулирующие полиморфноядерные лейкоциты могут выделять эндогенный пироген. Поэтому развитие лихорадки у больных с гранулоцитопенией казалось загадкой. Однако впоследствии было доказано, что большинство, если не все, фагоцитирующих клеток, развивающихся из костномозговых предшественников, выделяют эндогенный пироген. Некоторые клетки, не происходящие из костного мозга, например фибробласты, фагоцитируют частицы латекса в культуре тканей, но они не выделяют эндогенный пироген. Продуцировать эндогенный пироген могут альвеолярные и перитонеальные макрофаги, а также ретикулоэндотелиальные клетки печени и селезенки. Эндотоксин, который быстро связывается с циркулирующими гранулоцитами, вызывает лихорадку прежде всего путем стимуляции выработки этими клетками эндогенного пирогена. С другой стороны, живые бактерии и вирусы элиминируются из крови главным образом ретикулоэндотелиальной системой и вызывают лихорадку путем стимуляции образования и освобождения эндогенного пирогена клетками этой системы в печени и селезенке. Хотя лимфоциты не образуют эндогенный пироген, они выделяют лимфокинин, который стимулирует продукцию и выделение эндогенного пирогена гранулоцитами и моноцитами. Освобождение эндогенного пирогена отмечается не только при инфекционных заболеваниях. Основным пусковым механизмом образования и выделения эндогенного пирогена является фагоцитоз микроорганизмов, комплексов антиген—антитело, погибших или поврежденных клеток, клеточных фрагментов. Например, при введении эритроцитов группы D больным с антителами против антигена D отмечаются озноб и лихорадка после латентного периода продолжительностью 90 мин, что подтверждает наличие промежуточного этапа в продукции эндогенного пирогена. Эндогенный пироген образуется при аллергических заболеваниях, болезнях соединительной ткани и воспалительных реакциях в ответ на опухоли. По-видимому, существует особый механизм развития лихорадки при травме и тканевой деструкции. Эндогенный пироген — это белок с низкой молекулярной массой. После того как он выделился фагоцитирующими клетками, он покидает кровоток и быстро проникает в преоптическую область гипоталамуса. Эндогенный пироген является чрезвычайно мощным веществом и способен вызвать лихорадку у лабораторных животных при внутривенном введении в нанограммовых количествах. В настоящее время считается, что эндогенный пироген не содержится как таковой в фагоцитирующих клетках, а образуется в них под воздействием соответствующих стимулов. Этот этап требует определенного времени, так как включает синтез новой информационной РНК. Секреция эндогенного пирогена не ведет к лизису или гибели фагоцитов. Нейромедиаторы, действующие в установочной точке при лихорадкеЕсть серьезные основания предполагать, что нейрохимическим медиатором, повышающим температуру «установочной точки» преоптической области гипоталамуса при воздействии эндогенного пирогена, является простагландин. Минимальные дозы простагландинов E1 и Е2 при инъекции их в мозг лабораторных животных быстро вызывают лихорадку. Парентерально введенные простагландины, как правило, являются пирогенными только в больших дозах, возможно, из-за их инактивации в легких. Однако лихорадочные реакции были отмечены у больных после инъекций простагландина Е2; описана выраженная пирексия после его внутривлагалищного введения. Увеличение концентрации простагландинов обнаружено в мозге лабораторных животных во время лихорадки. Ингибирование простагландинсинтетазы ЦНС (ацетилсалициловой кислотой или парацетамолом) ведет к снижению температуры тела при лихорадке, но не влияет на нормальную температуру. Это наблюдение подтверждает мнение о том, что значение простагландинов в преоптической области гипоталамуса ограничено повышением температуры «установочной точки» при лихорадке, а в нормальных условиях они не играют роли. Значение таких медиаторов, как циклический АМФ и моноамины, неясно . Развитие лихорадкиПроцесс развития лихорадки при повышении температуры «установочной точки» преоптической области гипоталамуса включает сложную серию эффекторных шагов. Нарастает метаболическая активность и повышается напряжение кислорода, вызванные в первую очередь увеличением мышечного тонуса, которое иногда может переходить в дрожание. Также отмечается общее увеличение скорости метаболизма, независимо от возрастания активности скелетной мускулатуры. После введения бактериального эндотоксина усиление метаболической активности является самым ранним термогенным эффектом . Вскоре после этого развивается вазоконстрикция сосудов кожи, что ведет к снижению ее температуры и уменьшению потерь тепла путем радиации, кон-дукции и конвекции. Это особенно заметно в конечностях. Замедление кожного кровотока также способствует снижению потоотделения. Пилоэрекция, служащая у современного человека больше символом, чем способом сохранения тепла, является рудиментарным отголоском далеко прошлого, когда волосяной покров был для человека эффективной теплозащитой. Снижение температуры кожи субъективно воспринимается как ощущение холода, и больной старается согреться, несмотря на рост внутренней температуры тела. Ребенок сворачивается калачиком, что ведет к уменьшению площади открытой поверхности тела, и плотно натягивает на себя одеяло. Охлаждение кожи также включает сенсорную обратную связь с преоптической областью гипоталамуса, что еще больше вызывает усиление теплопродукции. Нередко начало лихорадки, особенно внезапное, сопровождается ознобом — сильным ощущением холода в сочетании с интенсивным дрожанием. Хотя озноб считается типичным для гнойных инфекций и бактериемии, его диагностическое значение оказалось меньшим, чем ранее предполагалось. Озноб может наблюдаться при вирусных и бактериальных инфекциях, а также при неинфекционных заболеваниях, таких, как лимфома. Важно помнить, что жаропонижающие средства могут вызывать озноб при снижении температуры тела до нормального уровня. Такое побочное действие этих препаратов не следует путать с ознобом, обусловленным основным заболеванием. Температура тела нарастает до тех пор, пока она не достигнет референтной температуры «установочной точки». При этом теплопродукция снова приходит в равновесие с теплоотдачей, хотя и при более высокой, чем в норме, температуре. Больной ощущает прилив тепла или по крайней мере больше не страдает от холода. Кожная температура при этом повышается, что отражает высокую температуру «ядра» и возросшую скорость метаболизма. Дальнейшему росту температуры кожи также способствует резко усиленная теплопродукция скелетной мускулатуры, расположенной под кожей. В одном из исследований при клиническом осмотре было обнаружено, что кожа была горячей у 60% детей с лихорадкой. – Также рекомендуем “Каков верхний предел повышения температуры тела? Предел лихорадки” Оглавление темы “Повышение температуры тела у ребенка – лихорадка”:
|
Источник
Клетки человеческого организма способны функционировать нормально при колебаниях температуры тела лишь в небольших пределах. В то же время организм в целом может существовать в намного больших рамках колебаний температуры окружающей среды.
Это происходит благодаря способности организма поддерживать температуру тела на относительно постоянном уровне за счет регулирования процессов отдачи и выработки тепла.
Вообще, “температура тела” – понятие условное. Она не везде одинакова, в разных частях тела она колеблется, конечно, в определенных пределах. Тепло вырабатывают все ткани и органы человека, но в разной степени. Мышцы, печень, почки в этом смысле более активны, чем кости, хрящи. Отдача тепла интенсивнее в поверхностных тканях – коже, скелетных мышцах. Например, нормальная температура печени – 37,8 – 38 градусов С, а кожи – 29,5 – 33,9 и она в большей степени зависит от колебаний температуры внешней среды. Абсолютно постоянной остается только температура мозга.
Измеряем температуру
Обычно о температуре тела судят по ее величине после измерения в подмышке. У здорового человека это 36,5 – 36,9 градуса С. Иногда, особенно грудным детям, температуру измеряют в прямой кишке. Здесь она выше на 0,5 – 0,7 градуса и считается нормальной в пределах 37,2 – 37,5 градусов.
В подмышке термометр нужно держать 10 минут, в прямой кишке достаточно 5 – 7 минут.
Суточные колебания температуры тела составляют 0,5 – 0,7 градуса. Максимальной она бывает в 16 – 18 часов, минимальной – в 3 – 4 часа утра. Но у людей, работающих в ночную смену, все, конечно, наоборот.
Высокая температура – что это?
Итак, если вы измерили температуру, и она оказалась повышенной, значит что-то не в порядке. Но повышенная температура тела не всегда является признаком какого-либо заболевания. Температура может незначительно повышаться после физической или психо-эмоциональной нагрузки, а также после еды. В любом другом случае это или перегревание организма или жар (лихорадка).
Не путайте эти два состояния
Перегрев организма, или гипертермия, развивается в результате длительного действия высокой температуры внешней среды на организм человека. Какое-то время организм в таких условиях активно борется: усиливается отдача собственного тепла и тормозится его выработка. Но постепенно компенсаторные возможности организма истощаются, и температура тела все-таки повышается. Тем более что при температуре окружающей среды выше 35 градусов излучение телом человека тепла и его рассеивание в и так горячем воздухе становится невозможным. А если воздух еще и влажный, то и охлаждение с помощью испарения воды с поверхности тела (пот) и легких (выдыхаемый воздух) затруднено или вовсе не происходит. И наоборот, чем суше воздух, тем легче человек переносит жару. Например, если воздух совершенно сухой, можно находиться без вреда для организма 2 – 3 часа при температуре 50 – 55 градусов.
Самыми чувствительными к перегреванию, так же, как и к переохлаждению, являются новорожденные и, особенно, недоношенные дети. Они еще не способны поддерживать постоянство температуры тела, так как способность к терморегуляции развивается позже и постепенно. Поэтому жаркое помещение, слишком теплая одежда и даже такая физическая нагрузка, как продолжительный плач или крик малыша, приведут к повышению температуры его тела.
Жар
Хотя жар тоже проявляется повышением температуры, он является скорее противоположным перегреву состоянием. Объясняется это тем, что при перегревании организм противится повышению температуры до тех пор, пока не истощаются механизмы терморегуляции. А жар – это результат изменения, но не нарушения терморегуляции, когда механизмы, регулирующие температуру тела, работают с целью ее повышения.
Почему это происходит?
Человеческий организм можно сравнить с биологическим термостатом, который работает в установленном режиме и поддерживает ту температура, которая соответствует “точке регулирования” с минимальными по отношению к ней суточными колебаниями температуры. А контроль за этим выполняется специальным отделом головного мозга – гипоталамусом – главным центром терморегуляции.
Существуют вещества, называемые пирогенами, которые, попадая в организм или образуясь в нем, воздействуют на гипоталамус и повышают активность находящихся здесь нервных клеток, чувствительных к холоду. В результате нормальная температура тела – 36,6 градусов – начинает восприниматься организмом, как пониженная, и он “отдает приказ” нормализовать ее, то есть повысить. На этом новом уровне снова устанавливается равновесие между процессами образования и отдачи тепла, то есть организм старается поддерживать постоянную температуру тела, но уже на более высокой отметке. Этот процесс продолжается все время, пока пирогенные вещества циркулируют в крови и “вводят в заблуждение” центр терморегуляции.
Что же это за болезнь?
Высокая температура тела – это не болезнь, это симптом, дающий нам знать о наличии какого-либо заболевания, причем чаще всего инфекционного. Именно токсины и продукты жизнедеятельности бактерий и являются теми пирогенными веществами, которые вызывают жар. А вот вирусы такие вещества не вырабатывают, но в их присутствии пирогены начинают вырабатываться собственными лейкоцитами организма. Поэтому только по высокой температуре нельзя судить о том, бактериальная это или вирусная инфекция. Хотя при некоторых инфекционных болезнях температура изменяется особым, характерным, образом, что помогает установить диагноз.
Кроме того, жар может быть вызван неинфекционными причинами: злокачественными опухолями, аллергией, некрозом тканей (например, при инфаркте), кровоизлияниями, массивным разрушением клеток крови при переливании крови чужой группы и др.
Диагноз без термометра
Когда температура повышается, происходит сужение периферических сосудов. Кожа становится бледной, ногти синюшными. Потоотделение прекращается, чтобы уменьшить отдачу тепла через испарение. Поэтому кожа и слизистые оболочки становятся сухими. При контакте с сухой, горячей слизистой оболочкой носа вдыхаемый воздух воспринимается как холодный.
Во рту тоже сухо, чувствуется неприятный привкус, язык обложен. Появляется ощущение холода, а “гусиная кожа” и озноб (мышечные сокращения с целью выработки тепла) – тому доказательство. Появляется какое-то неясное чувство беспокойства, слабость. Пропадает аппетит. Голова становится тяжелой. Свет, громкие звуки начинают раздражать. Все эти признаки наводят нас на мысль о том, что температура продолжает повышаться.
Когда температура достигает максимального значения и перестает повышаться, начинается сосудорасширение. Появляется чувство жара, кожа становится горячей, лицо краснеет, глаза приобретают нездоровый блеск, дыхание становится поверхностным, пульс учащается.
Жар прошел – все нормально?
Не следует забывать о том, что нормализация температуры тела не является признаком выздоровления. Поэтому не спешите отказываться от постельного режима и назначенного лечения. Организм на самом деле может находиться на пути к выздоровлению: исчезают в крови пирогенные вещества, но это не означает, что причина болезни устранена, или что функция и структура пораженных тканей и органов восстановлены. На это нужно время, и в каждом отдельном случае, указывая продолжительность лечения, врач руководствуется и этими принципами.
Температура повышается не всегда
Но понижение температуры после длительного жара, или не очень высокое повышение, или вообще ее отсутствие при наличии какого-либо заболевания вовсе не означают благополучия. Некоторые инфекционные болезни, например, сифилис, туберкулез, СПИД, могут протекать вообще или временно без значительного повышения температуры тела, также как и различные новообразования. Впрочем, любое заболевание, для которого высокая температура – одно из проявлений, может протекать без нее, если речь идет об истощенном человеке, старике или маленьком ребенке. В этих случаях организм просто не в состоянии реагировать на присутствие попавших извне пирогенов или вырабатывать собственные лейкоцитарные пирогены для самозащиты.
Чем грозит высокая температура?
Высокая температура всегда сопровождается изменениями в работе внутренних органов и систем. Учащается пульс, повышается артериальное давление, в кровь выбрасывается большое количество адреналина. Для больных с заболеваниями сердечно-сосудистой системы это нелегкое испытание, также как и для страдающих заболеваниями щитовидной железы. Ведь при повышении температуры гормонов щитовидной железы высвобождается больше, а это ухудшает состояние больных и даже может вызвать опасный для жизни кризис при отсутствии адекватного лечения.
В принципе самым опасным является сочетание высокой температуры и интоксикации (отравления) организма, что сопровождает множество болезней. Тогда жар – это дополнительная нагрузка для подвергшихся токсическому воздействию органов, и он очень опасен, особенно, если поражены жизненно важные органы. Например, просто высокая температура вызывает бессонницу, головные боли, усталость, плохое настроение. А при сопутствующей интоксикации она грозит потерей сознания, бредом, галлюцинациями, конвульсиями и т. д.
Иногда резкие перепады или резкое снижение температуры представляют большую опасность для организма, чем сам жар. Сердце, надпочечники могут не выдержать таких перепадов. Резкое расширение сосудов может вызвать опасный для жизни коллапс, а токсические вещества быстро и в больших количествах разносятся во все ткани и органы. Исход может быть смертельным.
Поскольку высокая температура всегда сопровождает какую-либо болезнь, то возможные повреждения в большей степени будут зависеть именно от заболевания.
Защитная реакция организма
Совершенно неверно считать, что высокая температура наносит только вред здоровью. Она оказывает и положительное воздействие, являясь защитной реакцией организма. Высокая температура помогает ему бороться с инфекцией. Она препятствует развитию многих патогенных организмов. При 40˚С резко тормозиться размножение вируса полиомиелита. И хотя при этой температуре многие другие микроорганизмы могут размножаться, их устойчивость и невосприимчивость к медицинским препаратам снижается. Например, восприимчивость туберкулезной бактерии к стрептомицину при 42˚С в сто раз выше, чем при тридцати семи.
Температура также способствует повышению иммунитета. Усиливается фагоцитоз (поглощение чужеродных частиц специальными клетками), стимулируется образование антител и интерферона.
Когда температуру нужно сбивать
По возможности скорее следует нормализовать температуру тела тогда, когда она опасна. Когда организм ослаблен, при болезнях сердца, сосудистой недостаточности, при тяжело протекающих инфекционных заболеваниях, особенно если они сопровождаются интоксикацией организма. Помимо этих случаев жаропонижающие препараты показаны, конечно, в соответствующих дозах:
грудным детям, если температура тела выше 38˚С;
детям старше года и взрослым, если она достигает 39˚С. Но если в прошлом бывали судороги, то при 38˚С;
если жар длится 2-3 дня;
а также, если повышенная температура очень беспокоит больного, причиняя ему сильный дискомфорт.
Несколько интересных фактов о температуре
• Относительно небольшая двигательная активность усиливает вырабатывание тепла на 50-80%, а тяжелый физический труд на 400-500%.
• Озноб может усилить образование тепла в 3 раза.
• Некоторые гормоны способны повысить температуру тела на 0,4-0,9 градуса (гормоны щитовидной железы, половые гормоны)
Обмен веществ и образование тепла усиливается, если температура внешней среды падает ниже 18-20 градусов для легко одетого человека или ниже 28 градусов для обнаженного.
“Гусиная кожа” – это рефлекс, аналогичный распушиванию шерсти или перьев у животных и птиц, чтобы согреться за счет задержки тепла воздухом, находящимся между ними.
Источник
