Причина лопнувших сосудов на руках

Сосуды являются неотъемлемой частью кровеносной системы. Именно от их функционирования зависит кровоток, осуществляемый в организме. Некоторые патологии характеризуются разрывом сосудов. В таком случае могут появляться самопроизвольные гематомы. Они возникают либо при травмировании, либо из-за внутренних нарушений.
Нужно понимать, что при первых проявлениях подобной проблемы следует сразу обращаться к врачу. У здорового человека изредка под воздействием каких-либо факторов могут лопаться сосуды. Однако это явление нечастое и проявляется лишь синяками. Если гематомы возникают из-за непонятных причин постоянно, то нужно посетить врача. Лечением таких проблем занимается флеболог.

Причины возникновения
Многих интересует, как выглядит лопнувший сосуд на руке. Проявляется данный процесс синяками. Ломкость кровеносных путей чаще всего наблюдается в пожилом возрасте. Это связано с накоплениями солей, холестерина и липидов. Соответственно, сосуды изнашиваются, их функциональность начинает ухудшаться, появляются проблемы с эластичностью. Важно обратиться к врачу сразу же при возникновении первых симптомов, так как иначе можно дождаться развития неприятных последствий.
Многие задаются вопросом, как бороться с тем, что лопнул сосуд на руке. Причины – важнейший фактор, который влияет на дальнейшее лечение. Различают внешние и внутренние провоцирующие условия.
К первым нужно отнести следующий перечень:
- чрезмерные нагрузки;
- попадание в организм химических средств;
- тепловое воздействие;
- травмы;
- аллергия на косметические средства;
- прием медицинских препаратов, которые влияют на состояние сосудов;
- длительный стресс;
- малоподвижный образ жизни.
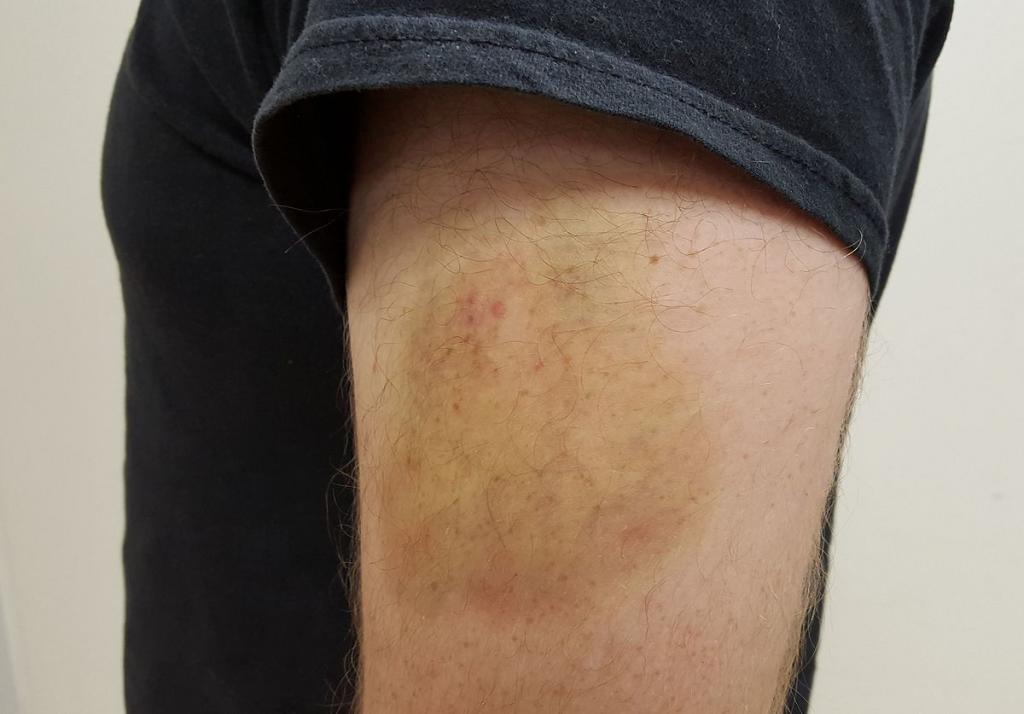
К внутренним причинам относятся:
- нарушения со стороны эндокринной системы;
- проблемы с почками и печенью;
- пожилой возраст;
- высокое давление, которое наблюдается слишком часто;
- стресс;
- гормональный сбой (или прием гормональных препаратов);
- ВИЧ;
- инфекции, которые влияют на состояние сосудов;
- аллергия на лекарства;
- красная волчанка;
- лишний вес;
- онкология;
- авитаминоз;
- постоянные скачки давления;
- проблемы с кровообращением в мозгу.
Симптоматика
Если у человека лопаются сосуды на руках и появляются синяки, то следует обратить внимание на свое состояние в целом. Нередко могут беспокоить кровотечения из носа. Если подобная проблема наблюдается в теплое время года, то возникает цианоз кожи и появляется чувство озноба.
Для любого больного жаркий день будет приносить только испытания. Пациент жалуется на головокружение, боли в сосудах, ломоту, тахикардию и потерю сознания. Могут наблюдаться проблемы с вестибулярным аппаратом. На коже можно заметить сосудистые звездочки. Они появляются из-за того, что капилляры разрываются.
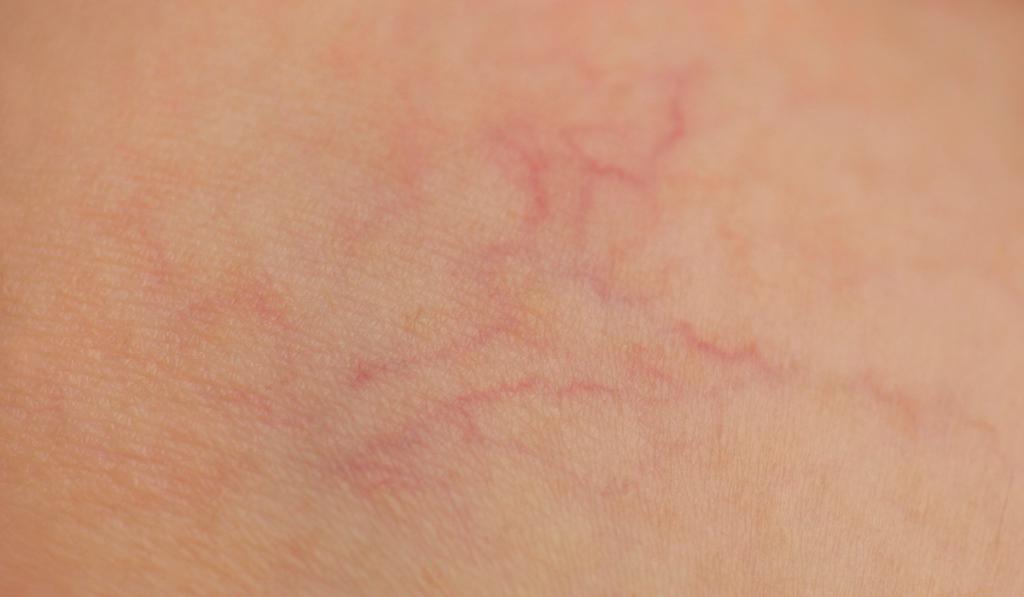
Если у человека возникают подкожные гематомы на руках, то нужно сразу обращаться к врачу. Он сможет назначить эффективное лечение.
Методы диагностики
Для того чтобы подобрать грамотную терапию, необходимо выполнить все меры диагностики. Данный этап считается достаточно важным. Рассмотрим наиболее эффективные тесты:
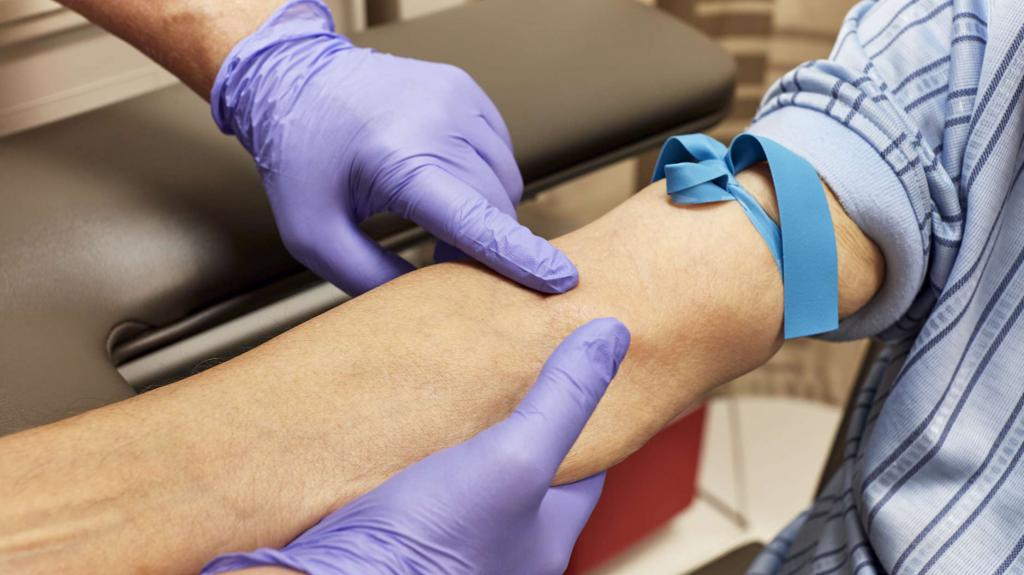
- Необходимо взять резиновый жгут и завязать выше локтя. Через пять минут его нужно снять. Если появился синяк, значит следует начинать срочное лечение.
- При наличии проблем с сосудами несильные удары молоточком по груди вызовут возникновение гематом.
- Метод щипка используется чаще всего. Возле ключицы необходимо собрать в складку кожу, вывернуть ее на 90 градусов и немного сдавить. Если у пациента нет проблем с сосудами, то синяк не появится.
Тем больным, у кого слабые капилляры, советуется сдать дополнительно анализ крови и мочи. Особенно важно проверить на коагулограмму. Не лишними будут ЭКГ и капилляроскопия. Благодаря им можно понять, насколько хорошо передвигается кровь по сосудам. За счет современных технологий получится выявить состояние каждого капилляра по отдельности.
Методы лечения
Если причиной разрыва сосудов стала травма, то срочно действовать необязательно. Кровоизлияние со временем прекратится. Главное, правильно оказать неотложную помощь.
В том случае если лопнули сосуды на запястье или на другой части руки из-за воздействия химикатов, нужно уменьшить влияние последних на организм. Следует использовать индивидуальные средства защиты, что позволит капиллярам восстановиться. При длительном воздействии таких веществ сосуды начинают истончаться и становятся ломкими.
В терапевтический курс следует ввести массаж, закаливание. Нужно отказаться от всех вредных привычек. Также врач обязан назначать медикаменты и витамины. Лечение должно быть направлено не только на устранение первопричины, но и на усиление стенок сосудов. Важную роль здесь играет рацион больного.
Диета
Любой человек сможет заметить, что у него лопнул сосуд на руке. Что делать? Обязательно, кроме медицинского лечения, следует соблюдать диету. В рацион нужно добавить больше витаминов. Следует употреблять мясо курицы, кролика, коровы. Неплохо сказывается на организме и рыба. Следует максимально обогатить рацион овощами и фруктами. Не помешают орехи и бобовые. Кисломолочные продукты также оказывают хороший эффект.
Маринованные овощи, мучное, хлеб, копченое, алкоголь, кофе и газировку употреблять запрещено.
Медикаменты
Врач будет назначать те препараты, которые снимают отек и воспаление сосудов. Отличным средством является “Супрастин”. Он позволяет избавиться от ломкости капилляров, если она стала результатом аллергии. “Энап” и “Каптоприл” используют при повышенном давлении, которое повлияло на состояние кровеносных путей. “Троксевазин” необходим всем больным вне зависимости от того, почему лопнул сосуд на пальце руки или в другом месте. Он позволит укрепить стенки капилляров.
Иногда врачи используют инструментальные методы лечения. Применяется лазер, а также импульсный свет. Эффективной является и микросклеротерапия. Если случай чересчур сложный и медикаментами не корректируется, то врачи могут назначать хирургическое вмешательство, в ходе которого сосуд будет удален.
Народные методы
Некоторые методы народной медицины могут помочь, если появились лопнувшие сосуды на руках.
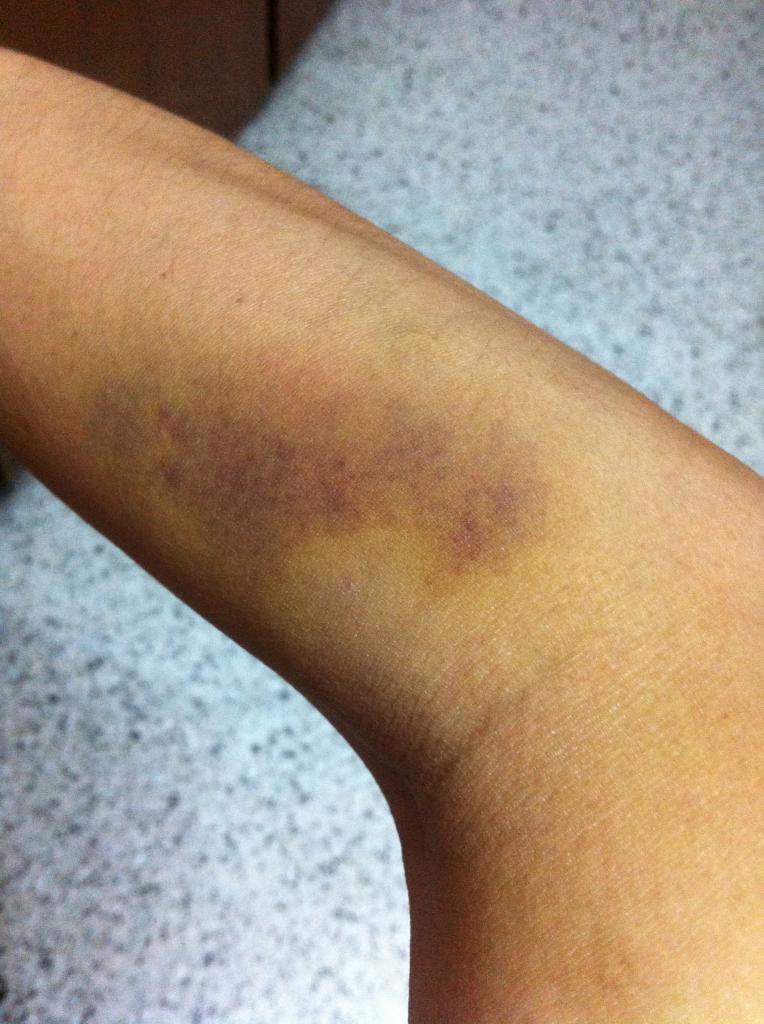
Чеснок является наиболее популярным средством. Следует употреблять в пищу по 2 зубчика в день. Тогда сосуды станут прочными и упругими. Также можно использовать любые отвары из лимонного сока, черной смородины, рябины, шиповника, грецкого ореха. Все они обогащены большим количеством витаминов, что отлично влияет на состояние человека и его сосудов в отдельности. Однако нужно помнить, что некоторые средства имеют противопоказания. Перед тем как использовать тот или иной отвар, следует посоветоваться со своим лечащим врачом.
Гель “Бадяга Форте”
Данный препарат помогает бороться с синяками и гематомами. Поэтому, если из-за лопнувших сосудов на самом видном месте появилось неприятное пятно, можно убрать его при помощи этого средства.
Основным “ингредиентом” геля является бадяга. Это губка пресноводного типа. Ее вылавливают в водоемах. Как правило, она скапливается на корягах и на камнях. Ее пересушивают и далее растирают в порошок. Данный гель при нанесении на кожу вызывает раздражение поверхности. Из-за этого сосуды расширяются и начинают быстрее перегонять кровь. Также средство оказывает рассасывающее и бактерицидное действия.

Состав геля
Кроме вышеописанной губки, в гель “Бадяга Форте” также входит тысячелистник и подорожник. Благодаря им заживляются раны и увлажняется кожа. Подорожник быстро снимает воспаление. В нем есть витамины, аскорбиновая кислота, каротин и некоторые другие соединения. Тысячелистник способен тонизировать, обезболивать, заживлять. Также оказывает антигистаминное воздействие.
Приобрести гель можно за 200 рублей.
Какое действие оказывает гель?
В инструкции к препарату описан эффект, к которому приводит использование геля. Он будет отличным методом для борьбы с синяками из-за лопнувших сосудов. На руках гематомы скрыть легко, однако иногда они способны вызывать сильную боль. Гель сможет ее ликвидировать. Он также справляется с зудом. Способен повышать свойства иммунной системы, нормализовать кровообращение, что важно, восстанавливать кожные покровы, бороться с активной работой сальных желез. Гель разрешается использовать и при отшелушивании поверхностей, так как он тонизирует и регенерирует их.
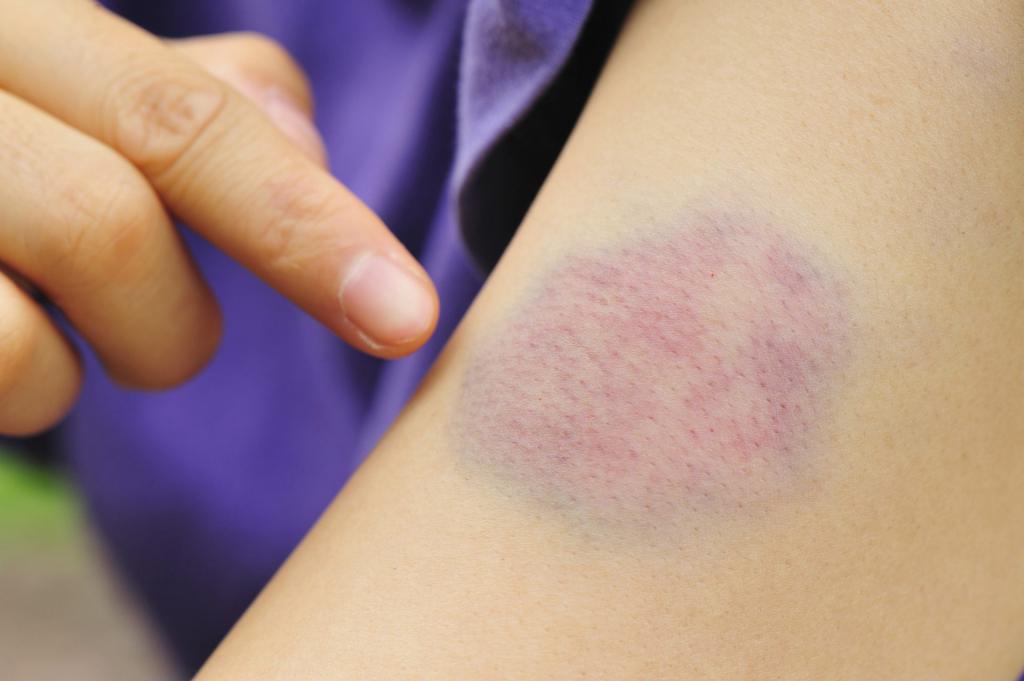
Многие применяют описываемое средство при отечности. Также гель способен разогревать кожу. За счет того, что в его состав входят эфирные масла, препарат борется с омертвевшими клетками. Можно использовать гель для омоложения, однако держать его больше 20 минут не рекомендуется.
Правила применения геля
Гель следует наносить только на очищенную кожу. Также она должна быть обезжиренной. Намазывается он тонким слоем. При этом нужно осуществлять массирующие движения. После процедуры не следует сразу же выходить на солнечные лучи. Перед применением нужно немного нанести геля на локоть, чтобы проверить, нет ли на него аллергической реакции. Если нет жжения или же сыпи, то данное средство можно использовать.
В сутки разрешается наносить гель не более трех раз. Втирать его следует до полного впитывания. На кожу нажимать сильно не стоит, иначе это может привести к большим разрывам сосудов или же к боли. После процедуры пораженное место следует прогреть. Можно просто покрыть его шарфом или полотенцем. На открытых ранах лучше всего средство не применять, иначе возникнет зуд, боль и покраснение.
Отзывы о геле
При синяках средство помогает в 100 % случаев. Нет ни одного негативного комментария о том, что гематома не рассосалась. Кровоподтек при применении геля исчезнет быстро. Для того чтобы восстановить поврежденные сосуды, средство специально увеличивает их. Это также позволяет кровотоку осуществляться быстрее и эффективнее.
Профилактические меры
Для того чтобы предотвратить появление описываемой проблемы, нужно отказаться от вредных привычек. Чаще всего лопнувшие сосуды на руках наблюдаются у тех больных, которые курят. Из-за табака капилляры начинают сужаться, нагрузка на них повышается. Это влечет за собой снижение пропускной способности. В итоге сосуды попросту не выдерживают и деформируются. Если основной причиной появления такого недуга является курение, то при совершении терапии без отказа от вредной привычки она может не принести желаемый эффект.
Регулярные посещения врача также считаются важной профилактической мерой. Особенно это касается людей, находящихся в пожилом возрасте. Чаще всего ломкость сосудов в таких случаях вызвана естественными изменениями в организме. Больные, у которых имеется гипертония, находятся в группе риска. Всем, у кого давление чересчур повышенное, нужно хотя бы один раз в год обследоваться у флеболога.
Итоги
Если человек заметил на руках лопнувшие сосуды, то сразу же нужно обращаться в медицинское учреждение. Игнорировать симптомы ломкости и хрупкости капилляров не стоит. Если человек сразу же пройдет диагностику и получит лечение, то шансы на выздоровление у него будут высоки. Если игнорировать терапию, можно дождаться возникновения серьезных осложнений, которые в дальнейшем способны привести к оперативному вмешательству или смерти.
Для быстрого избавления от гематом можно использовать вышеописанный гель, созданный на основе бадяги. Он позволит расширить сосуды, ликвидирует застой крови и на небольшой промежуток времени избавит от проблемы. Однако это не значит, что к врачу обращаться не нужно. Чем быстрее пациент начнет лечение, тем скорее недуг будет ликвидирован.
Следует соблюдать меры профилактики. Необходимо помнить, что проблему легче предотвратить, чем вылечить.
Источник
Дата публикации 25 ноября 2020Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Купероз – это заболевание кожи, которое развивается из-за хрупкости капиллярных стенок и локального нарушения кровообращения. Сопровождается нарушением цвета кожи, потерей её эластичности и появлением телеангиэктазий – сосудистых звёздочек или сеточек [1].
Как правило, купероз не является самостоятельной болезнью. Это симптом, который сопутствует основному заболеванию.
Расширение и ломкость сосудов сосудов происходят по ряду причин. Ими могут быть как внутренние, так и внешние факторы.
Внутренние факторы:
- розацеа – основная причина развития купероза;
- физиологические гормональные изменения – в подростковом возрасте, во время беременности, климакса или при приёме гормональных контрацептивов;
- заболевания яичников, щитовидной и поджелудочной железы;
- заместительная терапия эндокринной патологии [5];
- сердечно-сосудистые заболевания (артериальная гипертензия и атеросклероз);
- заболевания пищеварительной системы (гастрит, дисбактериоз кишечника, болезни печени и поджелудочной железы);
- склеродермия и наследственные аутоиммунные заболевания (болезнь Стерджа – Вебера, синдром Луи – Бар, болезнь Рандю – Ослера).
При гормональных нарушениях обособленные частички гормонов вступают во взаимодействие с рецепторными клетками, образуя биологически активные биологические соединения. Эти соединения влияют на стенки сосудов, уменьшают их упругость и эластичность, делая их ломкими.
Во время беременности происходит серьёзная гормональная перестройка организма. Сосуды могут не выдержать такую нагрузку и расшириться. Так как такая перестройка временная, в течение 2-3 месяцев после родов сосуды обычно восстанавливаются. Но из-за развития других заболеваний (например, гипертонии) сужение сосудов после родов может и не произойти.
При наследственных аутоиммунных заболеваниях количество нитевидного белка, придающего упругость и эластичность сосудистым стенкам, уменьшается и сосуды становятся ломкими. Склеродермия сопровождается отторжением соединительной ткани. Это также сказывается на сосудах.
При розацеа поражаются сальные железы, волосяные луковицы и капилляры кожи лица. За счёт стойкого расширения сосудов и прилива крови появляются телеангиэктазии.
Внешние факторы:
- вредные привычки (курение, злоупотребление алкоголем);
- неправильное питание (употребление большого количества кофе, шоколада, острой и горячей пищи);
- перепады температуры;
- ультрафиолетовое облучение.
Курение влияет на сосуды, разрушая баланс липидов в крови. Липиды – это жиры, которые влияют на обмен веществ у человека. Разрушенные частицы из липидного баланса оседают на сосудистых стенках, закупоривая их просвет. Сердце с возросшей нагрузкой проталкивает кровь по сосудам, в результате в сосудах с венозной и артериальной кровью образуется разное давление, что приводит к расширению капиллярной сети.
Чрезмерное употребление алкоголя также способствует скоплению жиров в сосудистых стенках, а этанол расширяет капилляры. Он снижает давление крови за счёт расслабления сосудистых стенок, тем самым эластичность сосудов теряется и они остаются расширенными.
Люди с чувствительной и светлой кожей наиболее подвержены развитию купероза, особенно под влиянием перепадов температуры и ультрафиолетового излучения. Такая кожа быстро реагирует на внешние факторы, что способствует повреждению стенок сосудов.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы купероза
Купероз может проявляться на любых участках кожи, например на ногах, спине или грудной клетке, но чаще – на лице: в области крыльев носа, лба, подбородка и щёк [9]. Это обусловлено эластичностью и небольшой толщиной кожи.
Из-за нарушения целостности сосудистой стенки образуются небольшие кровоизлияния, которые становятся заметны невооружённым глазом. Вначале появляются розово-красные или тёмно-фиолетовые сосудистые звёздочки и сеточки. Их цвет зависит от степени поражения и диаметра сосудов (от 1-2 мм до 4-5 см).
Боль не характерна, но может возникнуть чувство жжения или зуда. При расширении вен на ногах появляется мышечная слабость, тяжесть в конечностях при ходьбе.
На фоне поражения печени может появится зуд. Такой печёночный зуд возникает под влиянием желчных кислот. Они формируются из холестерина в печёночных клетках, после транспортируются вместе с током желчи в желчный пузырь и двенадцатиперстную кишку. При нарушении транспортировки желчных кислот они попадают в кровоток. Кислоты накапливаются в организме, что и приводит к зуду кожи.
При наследственных аутоиммунных заболеваниях соединительной ткани расширение капилляров сопровождается поражением сосудов и неспецифическим воспалительным процессом, который возникает под влиянием множества внешних и внутренних факторов.
Если не заняться лечением, симптомы купероза начинают прогрессировать. Капилляры значительно расширяются, кровь в них застаивается, из-за чего сосуды становятся синюшно-фиолетового цвета. На других участках кожи нарушается приток крови и выработка коллагена, кожа тускнеет, теряет эластичность, становится более дряблой.
Патогенез купероза
Кожу кровоснабжают поверхностные и глубокие сосудистые сплетения: капилляры, прекапиллярные сосуды, артерии и вены. Поверхностная сосудистая сеть находится в сосочковом слое дермы, глубокая – в нижних слоях дермы и гиподерме (подкожно-жировой клетчатке). Сообщаются эти сплетения при помощи анастомозов – соединений между кровеносными сосудами [2].
Под влиянием различных факторов образуется большое количество вазоактивных веществ, влияющих на тонус и диаметр сосудов. Среди них эндотелин, простагландины, простациклины и оксид азота [2]. Процесс сужения и процесс расширения сосудов находятся в своеобразном балансе и уравновешивают друг друга. Однако при постоянном воздействии провоцирующих факторов этот баланс нарушается и смещается в сторону расширения сосудов. Вначале развивается временный, а затем постоянный эритроз – покраснение кожи в области щёк и носа. В дальнейшем стойкий эритроз приводит к появлению телеангиэктазий. Если в среднем диаметр нормальных мелких сосудов составлял 5-10 микрон, то при куперозе они расширяются до 100 микрон – их диаметр увеличивается в 10 раз.
Телеангиэктазии могут быть единичными и множественными, локальными или распространёнными, мелкими и крупными, бледно-розовыми и синюшно-фиолетовыми. Красные тонкие сосудистые звёздочки, не выступающие над поверхностью кожи, развиваются из капилляров и артериол. Более широкие, синеватые телеангиэктазии, выступающие над поверхностью кожи, формируются из венул.
Внешний вид повреждённого капилляра может меняться: если первоначально он был тонким и красным, то затем становится синим. Это происходит из-за хронически повышенного гидростатического давления в капиллярах со стороны венозной крови. Гидростатическое давление – это явление, при котором на артериальном конце капилляра давление больше, чем на венозном. Приток крови становится больше, чем надо, и стенки венозных капилляров расширяются.
Классификация и стадии развития купероза
В рамках розацеа выделяют четыре стадии купероза:
- I стадия – начало болезни. Отмечается периодические ощущения “приливов”. Кожа краснеет на щеках, иногда на туловище, руках и кистях [6]. На этой стадии сосуды ещё эластичны, могут полностью сократиться. Поэтому интенсивность красноты постепенно уменьшается и исчезает самостоятельно, не оставляя никаких следов. На фоне покраснения наблюдается сухость кожи и не больше 2-3 расширенных капилляров.
- II стадия. Наблюдается более стойкое покраснение в области щёк при любом прикосновении к коже лица, даже во время умывания. Появляется сосудистый рисунок в виде сосудистых звездочек, жжение, покалывание, незначительный зуд.
- III стадия. Также отмечается стойкое покраснение и сосудистая сеточка. Сосуды расширились, потеряли тонус и эластичность, не сокращаются. Усиливается сухость кожи, что приводит к развитию воспалительной реакции.
- IV стадия. В процесс вовлекаются почти все сосуды лица. Из-за спазмирования сосудов появляются бледные участки кожи.
Осложнения купероза
Единственное осложнение купероза – преждевременное старение кожи. Из-за нарушенного кровоснабжения она недополучает кислорода и питательных веществ [8]. В результате становится тусклой, дряблой, сухой, а видимые сосуды кожи вызывают эстетический дискомфорт.
Однако не стоит забывать, что купероз может быть проявлением сердечно-сосудистых, эндокринных, гастроэнтерологических или наследственных аутоиммунных заболеваний. Поэтому чтобы не допустить развития осложнений основной болезни, важно обратиться к врачу при первых признаках купероза.
Диагностика купероза
Распознать купероз по клиническим проявлениям не оставляет труда. Однако самостоятельно поставить правильный диагноз невозможно: купероз может быть проявлением начальной стадии наследственного аутоиммунного заболевания, патологии соединительной ткани и других болезней. Поэтому за помощью необходимо обратиться к врачу. Только доктор сможет установит причину купероза и подобрать правильное лечение.
При сборе анамнеза врач уточняет, какие факторы могли повлиять на развитие болезни: есть ли у пациента жалобы на щитовидную железу или яичники, были ли у него заболевания, связанные с нарушением гормонального фона [3].
Для лучшей визуализации поражения кожи во время осмотра используют дерматоскоп. Он позволяет разглядеть тонкие паутинки расширенных сосудов, которые не видны невооружённым глазом.
Далее врач назначает необходимые лабораторные и инструментальные исследования, чтобы выявить основное заболевание, ставшее причиной развития купероза:
- общий анализ мочи (ОАМ) – делается для определения функции почек;
- общий анализ крови (ОАК) с лейкоцитарной формулой – позволяет выяснить, какие нарушения есть в организме;
- биохимический анализ крови – также позволяет выявить изменения в организме, например в пищеварительном тракте или печени;
- анализы на свободный тироксин (Т4), тиреотропный гормон (ТТГ), прогестерон, тестостерон – обнаруживает гормональные нарушения;
- УЗИ щитовидной железы;
- УЗИ органов брюшной полости.
Все эти анализы обязательны, особенно для пациентов с тонкой чувствительной кожей. Они дают полную картину и позволяют назначить правильное лечение.
Лечение купероза
Лечение купероза должно быть направлено не только на устранение косметического дефекта, но и на борьбу с основным заболеванием, которое привело к поражению капилляров. Поэтому оно может потребовать участия не только дерматолога, но и других специалистов: эндокринолога, кардиолога, гастроэнтеролога или ревматолога.
В настоящее время существует много методов, которые помогают избавиться от купероза. Только врач может назначить то, что непосредственно подойдёт пациенту.
На ранних стадиях заболевания (I и II стадии) возможно амбулаторное лечение в виде мазей с флавоноидами (например, Троксевазин), таблеток Аскорутин, а также витаминов группы С, Р. Они укрепляют стенки сосудов и препятствуют развитию рецидива [5].
На III-IV стадиях болезни показано удаление расширенных сосудов при помощи аппаратных методов лечения. К ним относятся: электрокоагуляция, фототерапия, лазеротерапия и озонотерапия [10].
- Электрокоагуляция – удаление повреждённых сосудов под воздействием электрического тока. Процедура безболезненная, её повторяют от 3 до 5 раз.
- Фототерапия – восстановление сосудов при помощи фотовспышек. Процедура выполняется с помощью аппарата, излучающего интенсивный импульсный свет (IPL).
- Лазеротерапия – сужение сосудов под воздействием лазерного луча [4]. Наиболее эффективным при куперозе является неодимовый лазер. Не повреждая кожу, он нагревает гемоглобин крови, тем самым как бы “запаивает” сосуд, и сосудистые звёздочки буквально исчезают.
- Озонотерапия – введение озоно-кислородной смеси в просвет повреждённого сосуда. Данная смесь обладает выраженным лечебным действием, улучшает кровообращение и ускоряет восстановление тканей.
Во время беременности лечение купероза проводят при необходимости, но только после 12-й недели, так как до 12-й недели идёт формирование плода [1]. Опасность связана с внешним и психологическим состоянием будущей мамы. Из-за постоянных стрессов понижается и без того ослабленный иммунитет. На этом фоне обостряются хронические нарушения, которые могут повлиять на формирование и развитие плода.
Беременным и кормящим противопоказана электрокоагуляция, фото- и лазеротерапия. Если во время беременности купероз возник на фоне розацеа, то не рекомендуется принимать изотретиноин и тетрациклин, так как эти препараты негативно влияют на плод [11].
Прогноз. Профилактика
Обращая внимание на кожу, зная симптомы заболевания, можно на ранних стадиях обратиться к специалисту и вовремя устранить купероз.
Прогноз зависит от причин, вызвавших расширение и ломкость сосудов. Если развитие купероза связано с хроническими заболеваниями, особенно розацеа, лечение будет наиболее длительным. Оно требует постоянного наблюдения у специалиста. При прекращении лечения или воздействии любого фактора риска возможны периоды обострения.
Чтобы не допустить развитие купероза, необходимо придерживаться несложных правил:
- отказаться от вредных привычек;
- придерживаться правильного питания;
- пересмотреть свой образ жизни;
- правильно ухаживать за кожей;
- избегать прямых солнечных лучей;
- использовать кремы с солнцезащитным фактором;
- летом с 12:00 до 17:00 не находиться на солнце;
- зимой использовать питательные кремы, которые противостоят воздействию внешних неблагоприятных факторов [5].
При очищении кожи лица рекомендуется использовать специальные мягкие очищающие средства, которые предохраняют кожу от обезвоживания. Пользоваться мыльными пенками и мылом не желательно, так как они разрушают липидный слой, который защищает кожу от испарения молекул воды. Также нужно отказаться от использования губки, спонжа, щёточек, кисточек, пилингов, скрабов и средств, содержащих спирт. Они будут раздражать и сушить кожу [10].
Умываться нужно только тёплой водой. Для снятия декоративной косметики с сухой кожи желательно использовать специальные сливки или молочко. В их составе содержатся масла, которые питают и увлажняют кожу.
Крема, в которых есть ланолиновая кислота, витамины группы С, К, Е, также питают кожу и укрепляют стенки кровеносных сосудов. Перед сном можно обработать кожу успокаивающей сывороткой.
Немаловажную роль в профилактике купероза играет питание. Еда должна быть богата витаминами:
- витамин Р содержится в моркови, гречке, красном болгарском перце, спарже и петрушке;
- витамин К – в шпинате, белокочанной капусте, петрушке, спарже, брокколи, сушеных специях, водорослях и листьях одуванчика;
- витамин С – в луке, цитрусовых, чёрной смородине и квашеной капусте;
- витамин D – в молочных продуктах;
- Омега-3 – в рыбных продуктах, особенно в рыбьем жире.
Пищу желательно готовить на пару или запекать. Также рекомендуется соблюдать водный режим: выпивать 1,5-2,0 литра воды в день. Можно пить зеленый чай. Вода должна быть негазированной, так как газированная вода усиливает кислотность слизистой желудка и рефлекторное расширение сосудов лица. То же самое происходит и при употреблении острой, солёной пищи, кофе и шоколада [10].
Источник
