Приводящий сосуд в легком
Оглавление темы “Дыхательная система ( systema respiratorium ).”:
1. Трахея. Топография трахеи. Строение трахеи. Хрящи трахеи.
2. Кровоснабжение трахеи. Иннервация трахеи. Сосуды и нервы трахеи.
3. Бронхи. Главные бронхи. Строение бронхов.
4. Легкие. Анатомия легкого.
5. Строение легких. Разветвление бронхов. Макро-микроскопическое строение легкого.
6. Функции ( функция ) легких.
7. Кровообращение в легких. Кровоснабжение легких. Иннервация легких. Сосуды и нервы легких.
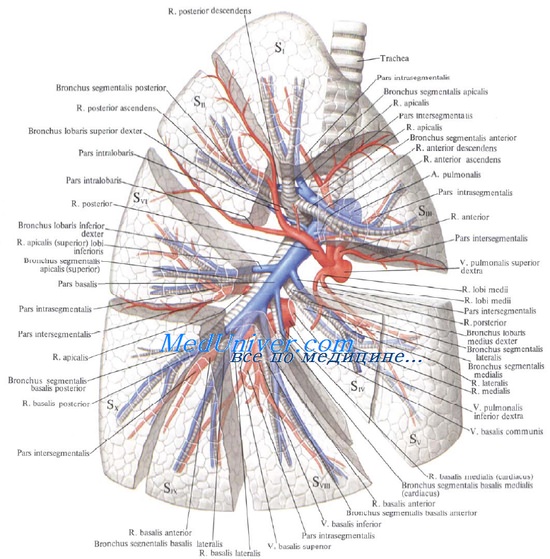
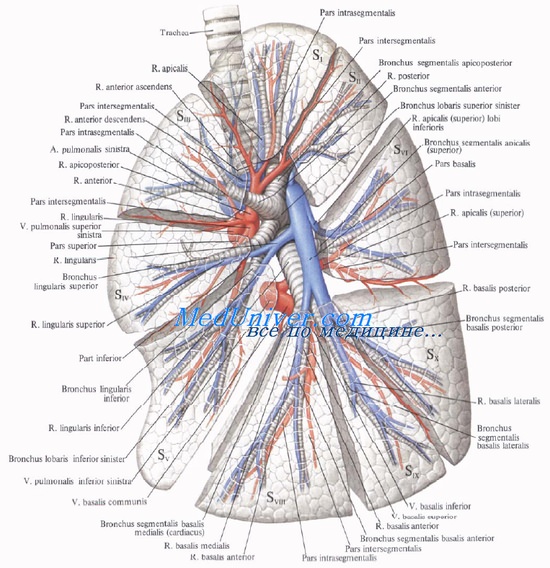
8. Сегментарное строение легких. Сегменты легкого.
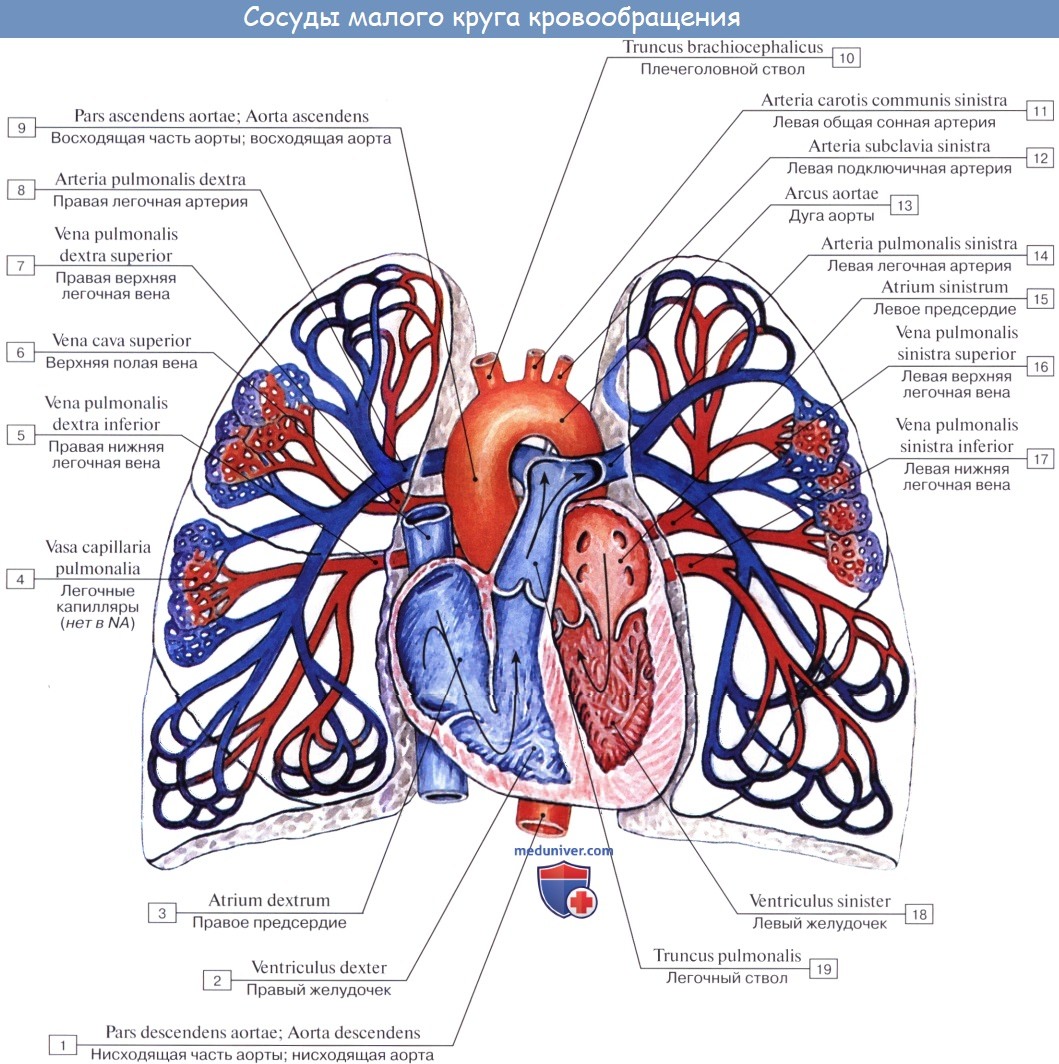
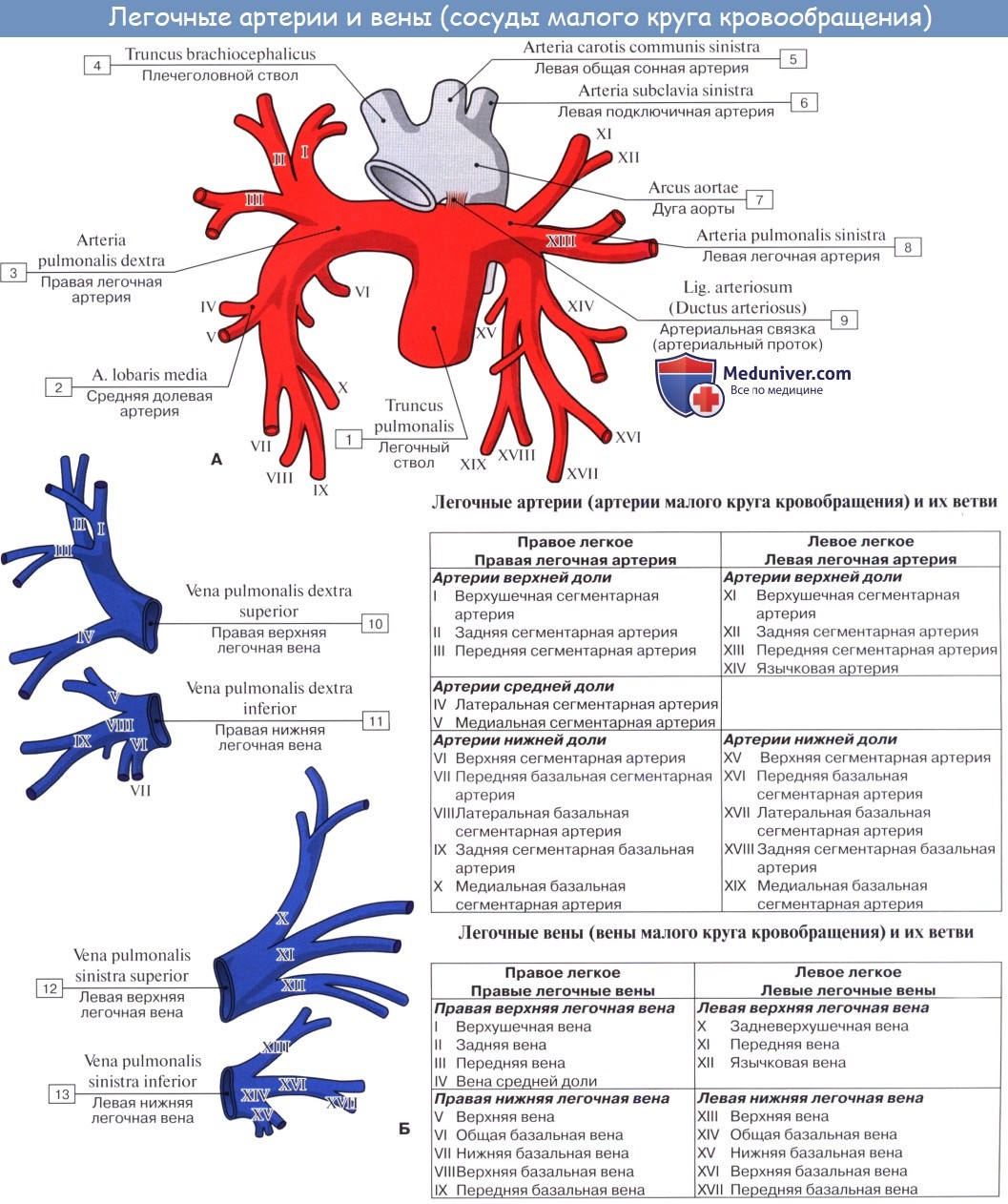
В связи с функцией газообмена легкие получают не только артериальную, но и венозную кровь. Последняя притекает через ветви легочной артерии, каждая из которых входит в ворота соответствующего легкого и затем делится соответственно ветвлению бронхов.
Самые мелкие ветви легочной артерии образуют сеть капилляров, оплетающую альвеолы (дыхательные капилляры). Венозная кровь, притекающая к легочным капиллярам через ветви легочной артерии, вступает в осмотический обмен (газообмен) с содержащимся в альвеоле воздухом: она выделяет в альвеолы свою углекислоту и получает взамен кислород. Из капилляров складываются вены, несущие кровь, обогащенную кислородом (артериальную), и образующие затем более крупные венозные стволы. Последние сливаются в дальнейшем в vv. pulmonales.
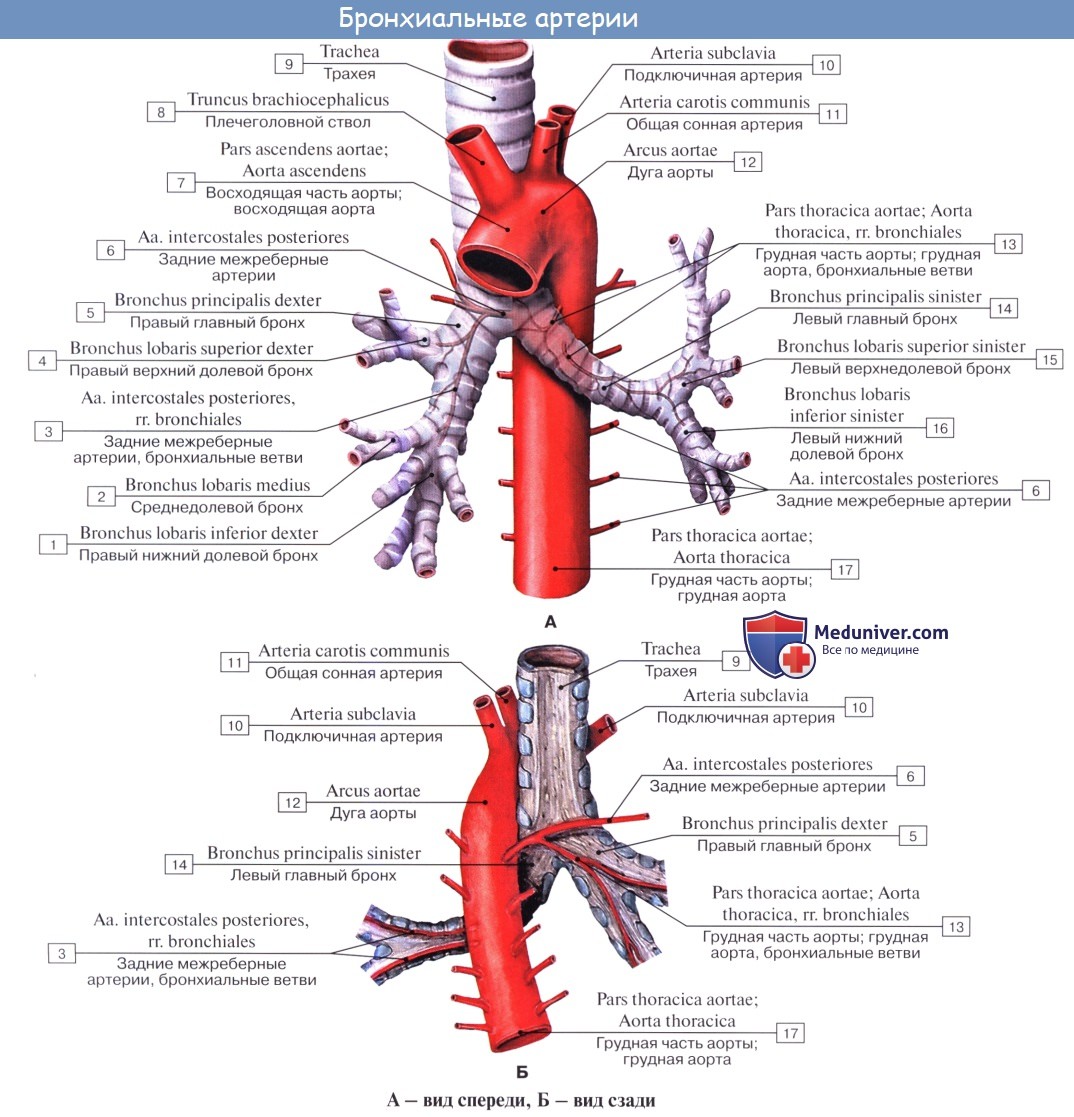
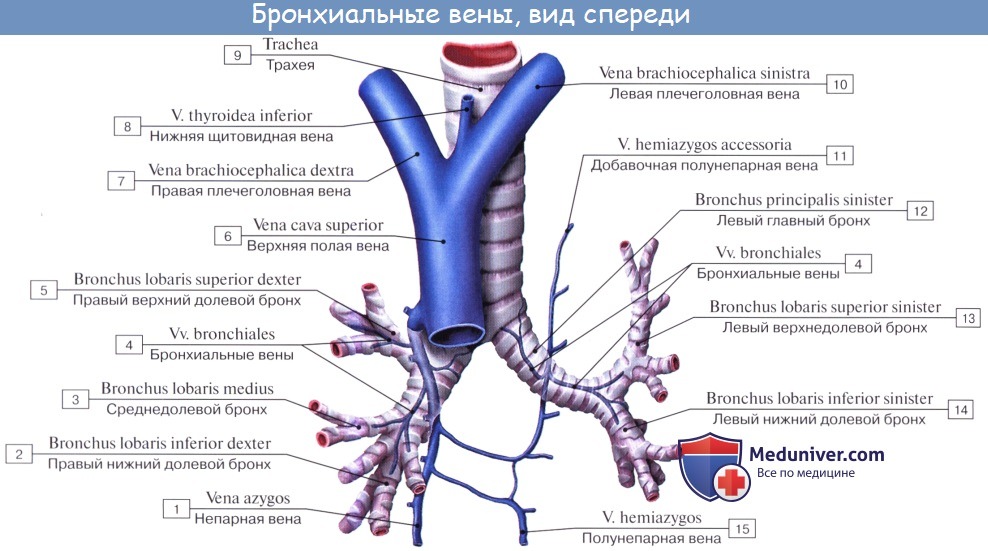
Артериальная кровь приносится в легкие по rr. bronchiales (из аорты, аа. intercostales posteriores и a. subclavia). Они питают стенку бронхов и легочную ткань. Из капиллярной сети, которая образуется разветвлениями этих артерий, складываются vv. bronchiales, впадающие отчасти в vv. azygos et hemiazygos, а отчасти — в vv. pulmonales. Таким образом, системы легочных и бронхиальных вен анастомозируют между собой.

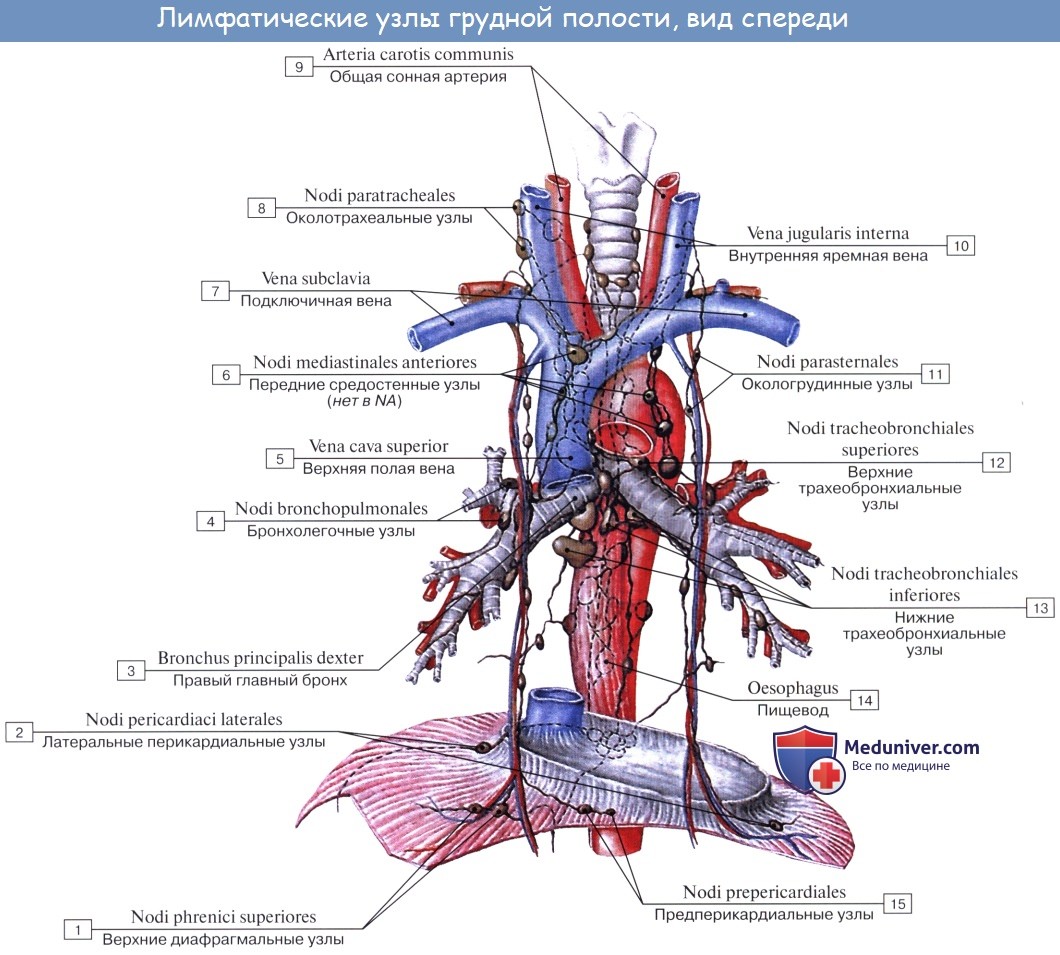
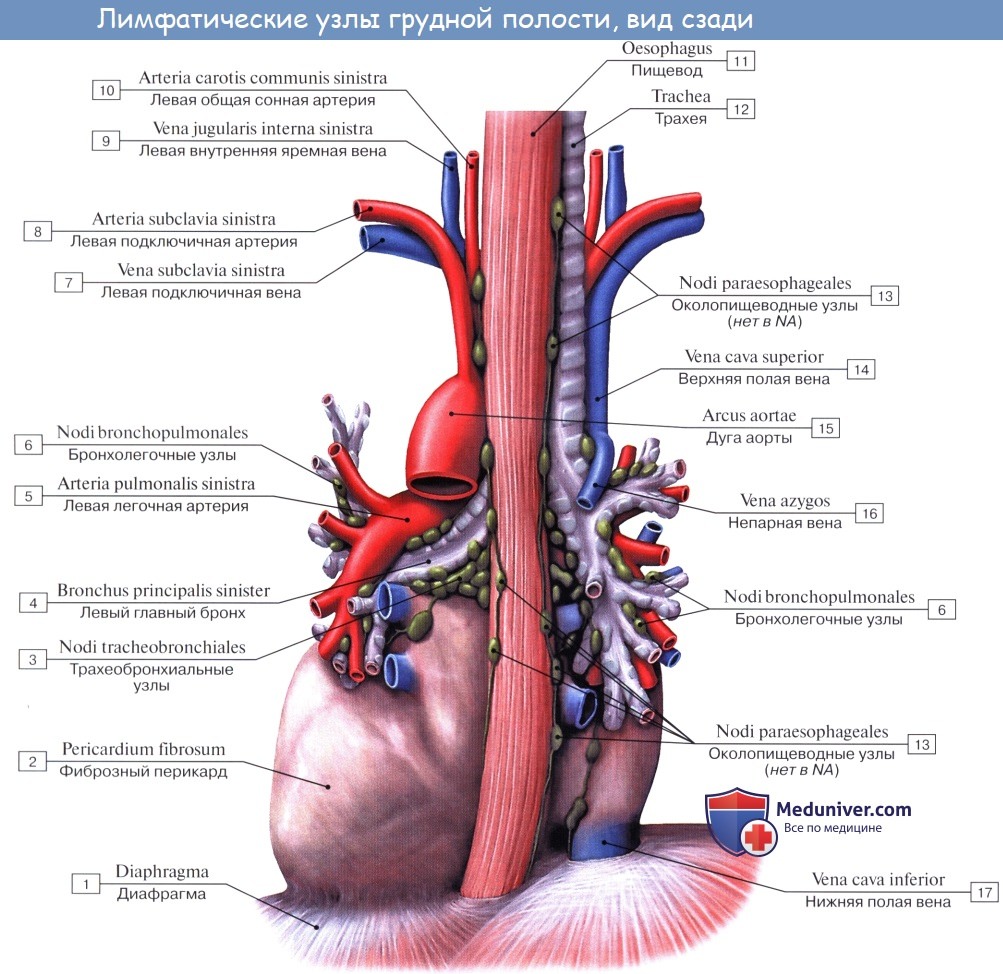
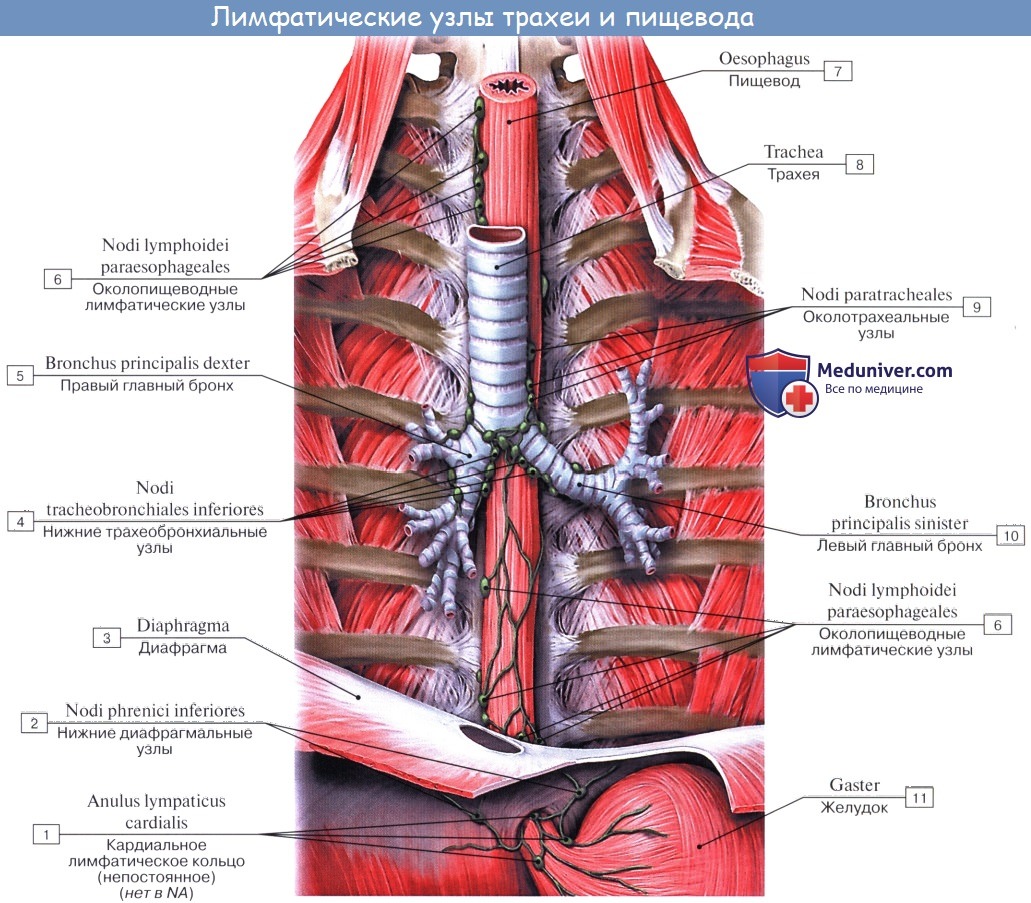
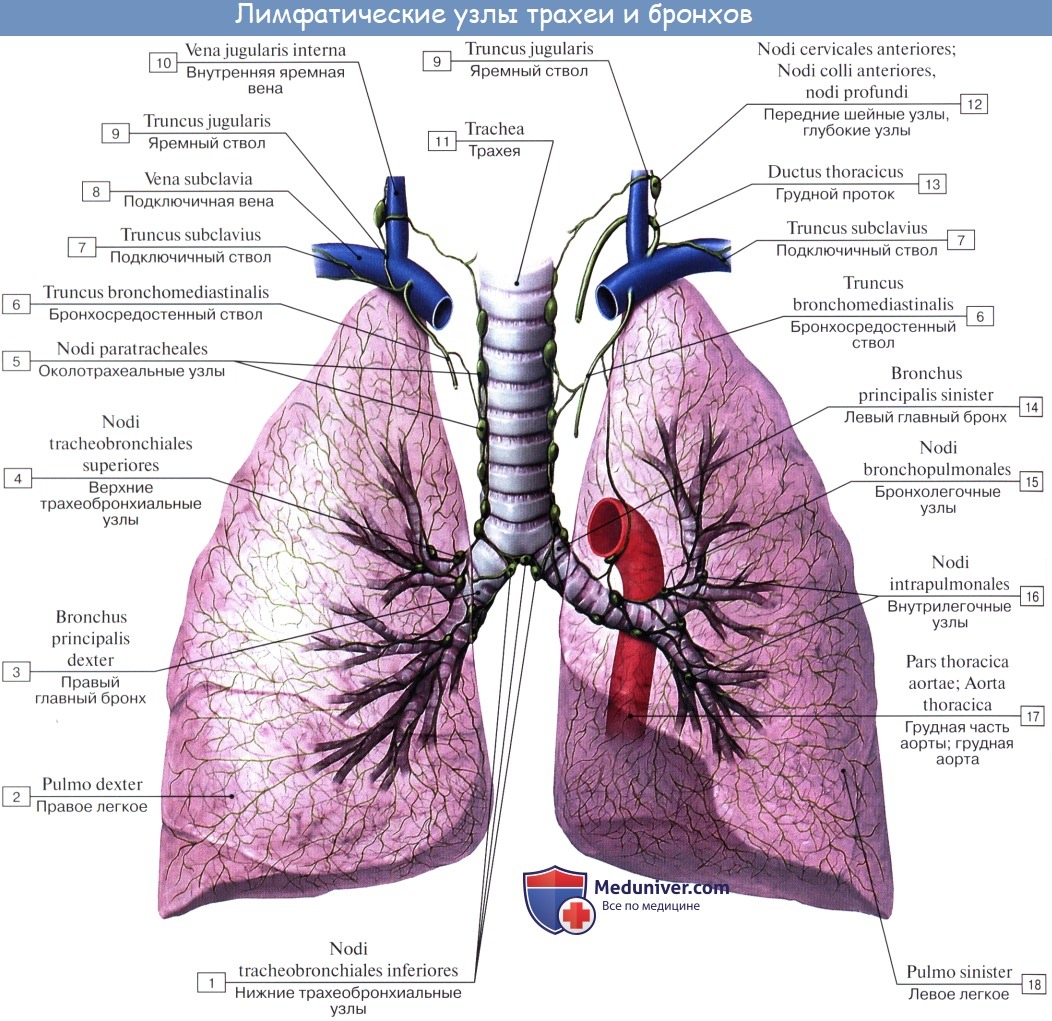
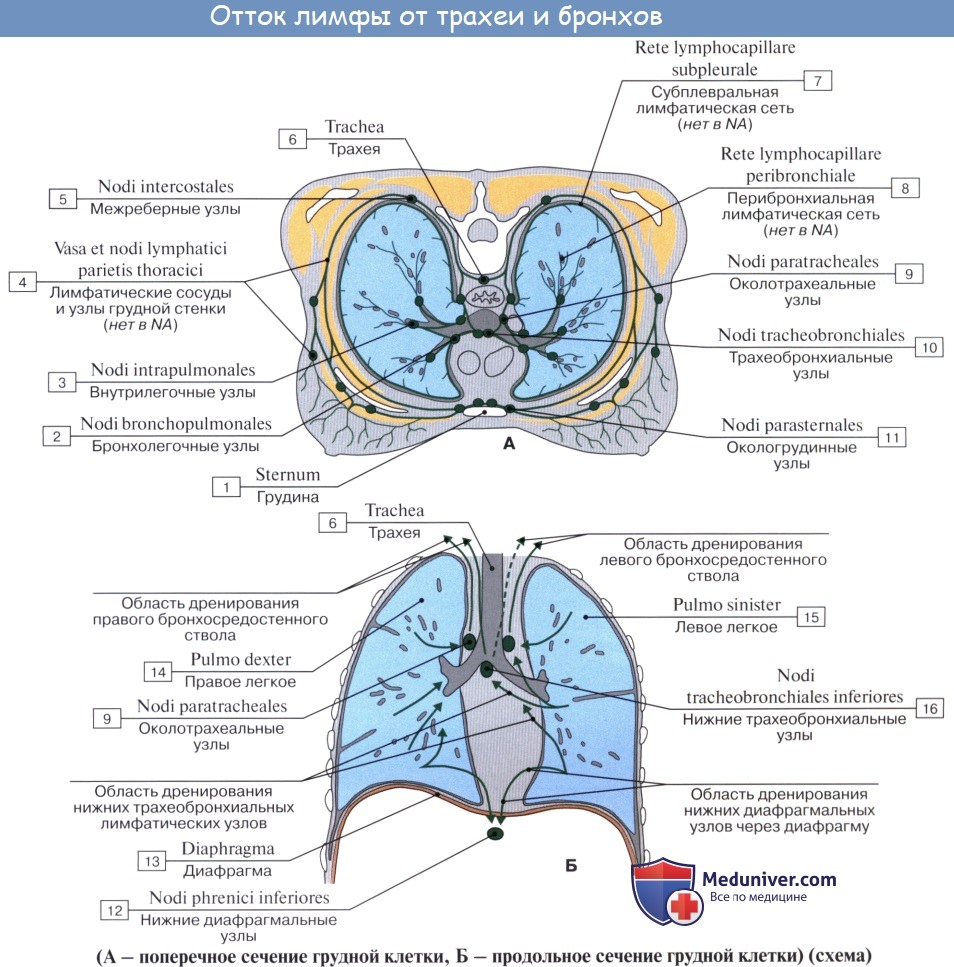
В легких различают поверхностные лимфатические сосуды, заложенные в глубоком слое плевры, и глубокие, внутрилегочные. Корнями глубоких лимфатических сосудов являются лимфатические капилляры, образующие сети вокруг респираторных и терминальных бронхиол, в межацинусных и междольковых перегородках. Эти сети продолжаются в сплетения лимфатических сосудов вокруг ветвлений легочной артерии, вен и бронхов.
Отводящие лимфатические сосуды идут к корню легкого и лежащим здесь регионарным бронхолегочным и далее трахеобронхиальным и околотрахеальным лимфатическим узлам, nodi lymphatici bronchopulmonales et tracheobronchiales.
Так как выносящие сосуды трахеобронхиальных узлов идут к правому венозному углу, то значительная часть лимфы левого легкого, оттекающая из нижней его доли, попадает в правый лимфатический проток.
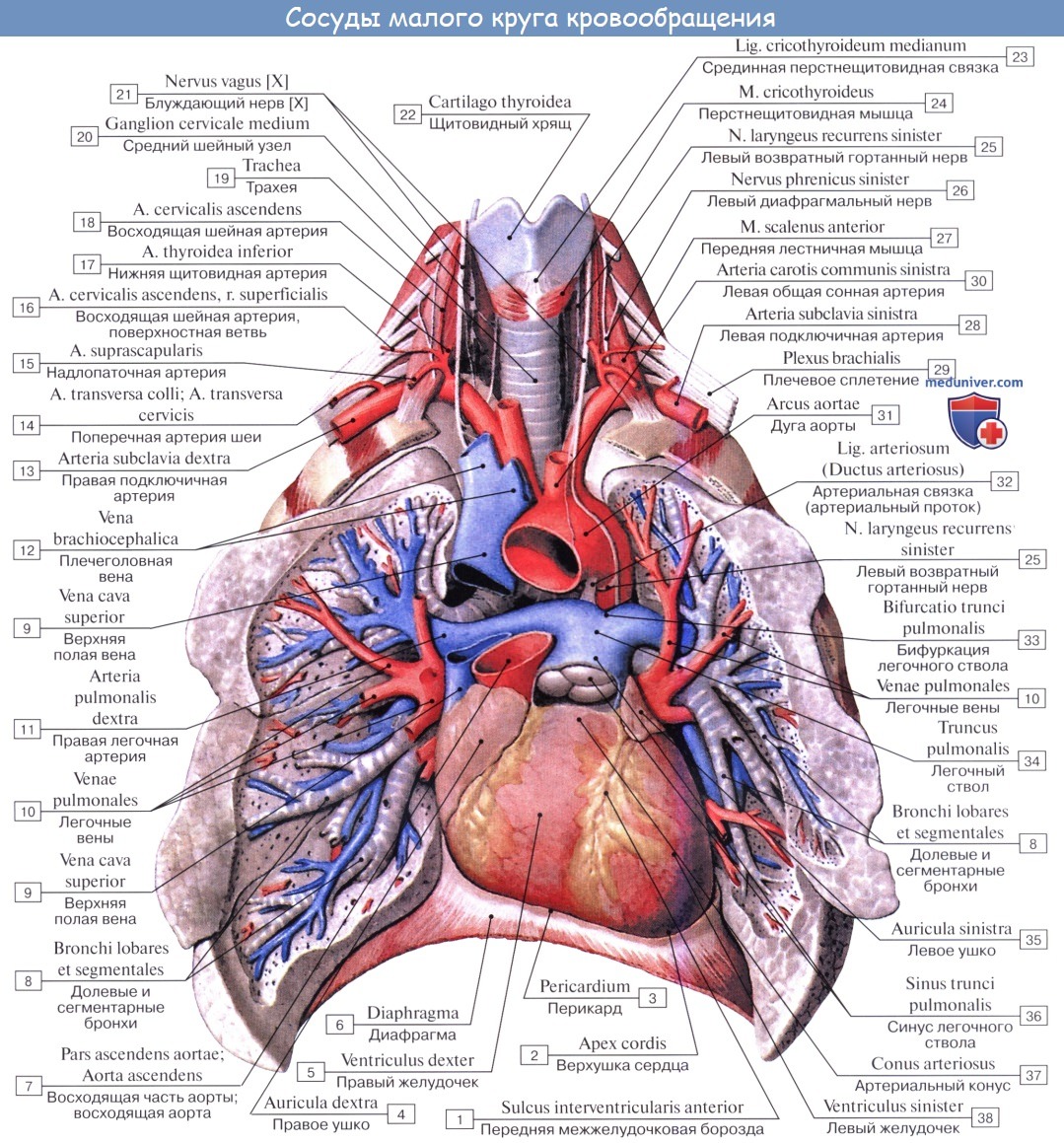
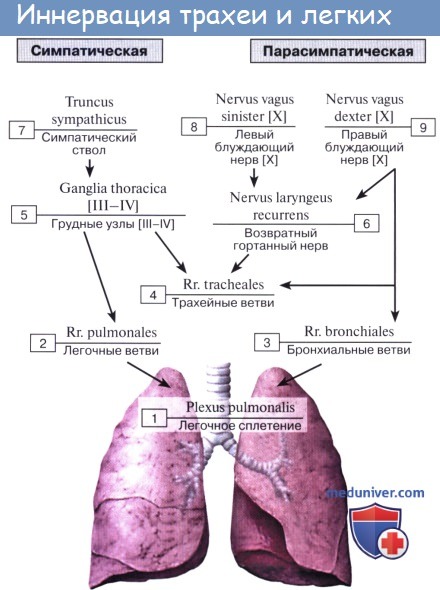
Нервы легких происходят из plexus pulmonalis, которое образуется ветвями n. vagus et truncus sympathicus.
Выйдя из названного сплетения, легочные нервы распространяются в долях, сегментах и дольках легкого по ходу бронхов и кровеносных сосудов, составляющих сосудисто-бронхиальные пучки. В этих пучках нервы образуют сплетения, в которых встречаются микроскопические внутриорганные нервные узелки, где переключаются преганглионарные парасимпатические волокна на постганглионарные.
В бронхах различают три нервных сплетения: в адвентиции, в мышечном слое и под эпителием. Подэпителиальное сплетение достигает альвеол. Кроме эфферентной симпатической и парасимпатической иннервации, легкое снабжено афферентной иннервацией, которая осуществляется от бронхов по блуждающему нерву, а от висцеральной плевры — в составе симпатических нервов, проходящих через шейно-грудной узел.
Учебное видео анатомии легких
Другие видео уроки по данной теме находятся: Здесь.
– Также рекомендуем “Сегментарное строение легких. Сегменты легкого.”
Редактор: Искандер Милевски. Дата последнего обновления публикации: 31.8.2020
Источник
14 февраля 2018424,6 тыс.
Содержание
- Характеристика и механизм формирования патологии
- Классификация
- Причины
- Симптомы
- Изменения, происходящие в организме под влиянием ЛГ
- Диагностика
- Лечение
Легочная гипертензия – состояние, возникающее в результате повышения кровяного давления в системе легочных артерий. В основном не является самостоятельным заболеванием, а появляется как следствие патологии сердечно-сосудистой или дыхательной системы. Характеризуется постепенным прогрессирующим течением и в конечном итоге приводит к развитию патологических изменений в правых отделах сердца. На поздних стадиях формируется правожелудочковая недостаточность, которая может привести к летальному исходу. Жизнеугрожающим осложнением, требующим неотложной помощи, является развитие тромбоэмболии легочной артерии.
Характеристика и механизм формирования патологии
Диагноз легочной гипертензии выставляется пациентам, у которых наблюдается повышение давления в системе легочной артерии выше 25 мм рт. ст. в покое и больше 35 мм рт. ст. во время нагрузки.
Женщин данное заболевание поражает в 4 раза чаще, чем мужчин.
Как самостоятельная патология легочная гипертензия развивается крайне редко, и причины в данном случае неизвестны. Основными факторами, провоцирующими развитие данного недуга, являются проблемы с сердечно-сосудистой и дыхательной системой.
В механизме развития патологии выделяют четыре основных звена:
- Вазоконстрикция – сужение сосудов.
- Редукция сосудистого русла легких.
- Уменьшение эластичности сосудов.
- Облитерация кровеносных сосудов легких.
На первом этапе происходит нарушение соотношения между сосудосуживающими и сосудорасширяющими медиаторами (высокоактивными веществами). Это приводит к значительному сужению сосудов. В дальнейшем из-за выработки специфических повреждающих агентов возникает разрушение клеток внутреннего слоя капилляра. Места повреждений начинают покрываться соединительной тканью с формированием фиброза и уменьшением просвета сосудов.
Из-за недостатка поступления крови к паренхиме легкого происходит атрофия межальвеолярных перегородок (редукция сосудистого русла легких). На этом этапе в патологический процесс вовлекаются все слои сосудистой стенки, что значительно уменьшает ее эластичность. Для того чтобы предотвратить возникновение кровотечения из поврежденных капилляров и альвеол, в сосудах формируется тромбоз и облитерация.
Все вышеперечисленные процессы приводят к трансформации микроциркуляторной системы легочной артерии и формируют замкнутый круг. Чем большее количество альвеол и капилляров повреждается, тем выше поднимается давление в малом круге кровообращения, которое, в свою очередь, ускоряет прогрессирование разрушения.
Классификация
Существует множество классификаций легочной гипертензии, которые различают ЛГ на основе этиологии, уровня артериального давления в малом круге и выраженности симптоматики. Вначале заболевание делится на две большие группы:
- Первичная ЛГ- встречается крайне редко и передается по наследству, характеризуется быстрым развитием и в короткие сроки приводит к летальному исходу.
- Вторичная ЛГ – возникает как следствие других патологий.
В зависимости от степени увеличения давления в сосудах легких выделяют три степени легочной гипертензии:
- ЛГ 1-й степени. Характеризуется увеличением легочного давления в малом круге кровообращения выше 25-45 мм рт. ст.
- 2-й степени. Давление в системе легочных артерий достигает значений, находящихся в пределах от 45 до 65 мм рт. ст.
- 3-й степени. Артериальное давление довольно высокое, превышает 65 мм рт. ст.
В зависимости от выраженности клинической картины легочную гипертензию разделяют на четыре класса:
- Первый. Характеризуется незначительным повышением давления в сосудах легких, при этом общее состояние больных удовлетворительное. Появление одышки, головокружения, боли в грудной клетке, слабости происходит только при выраженной физической активности.
- Второй. Включает пациентов, у которых в состоянии покоя симптомы патологии не проявляются, а при умеренной физической нагрузке развиваются одышка, слабость, головокружение и другие симптомы.
- Третий. У больных появляется значительное ухудшение самочувствия, даже незначительная нагрузка приводит к развитию негативной симптоматики.
- Четвертый. Характеризуется появлением симптомов заболевания даже в состоянии покоя.
В зависимости от течения легочная гипертензия бывает острой и хронической, это во многом определяет исход болезни для пациента. Острые состояния приводят к тяжелой гипоксии и отеку легких, что часто заканчивается летальным исходом.
Причины
Первичная легочная гипертензия в основном имеет семейный характер и крайне редко развивается спорадически (случайно). Объясняется появление патологии тем, что у пациентов имеется мутация гена специфического белка типа 2 (BMPR2).
Считается, что провоцирующим фактором развития этих изменений является заражение вирусом герпеса 8 типа и наличие нарушений в транспортировке медиатора серотонина.
Чаще всего регистрируется вторичная легочная гипертензия. Она может возникать вследствие различных патологий. Так, причинами острой ЛГ в основном являются:
- Тромбоэмболия легочной артерии (ТЭЛА).
- Астматический статус.
- Острая левожелудочковая недостаточность.
- Респираторный дистресс-синдром.
Эти состояния вызывают резкое повышение давления в легочной артерии, что приводит к развитию глубокой гипоксии (недостаточности кислорода) и нарушению функций всех органов и систем. В первую очередь страдает центральная нервная система, которая без кислорода живет не больше 5 минут.
Хроническая легочная гипертензия развивается вследствие:
- Врожденных пороков развития сердца и сосудов – дефект межпредсердной и/или межжелудочковой перегородки, открытый артериальный проток.
- Повышения давления в левых отделах сердца из-за образования внутрипредсердного тромба или приобретенных пороков двустворчатого клапана (митральный стеноз).
- Стеноза аортального клапана.
- Хронической левожелудочковой недостаточности.
- Приема некоторых лекарственных средств.
- Хронической тромбоэмболии легочной артерии с рецидивами.
- Системных васкулитов.
- Диффузных заболеваний соединительной ткани.
- Хронического обструктивного заболевания легких.
- Веноокклюзионной болезни.
- Высотной гипоксии.
Симптомы
На начальных этапах заболевание не имеет характерных симптомов, первые признаки развиваются при увеличении давления в 2 или более раз по сравнению с нормой.
Манифестация заболевания начинается с появления:
- беспричинной одышки;
- повышенной утомляемости;
- снижения веса;
- охриплости голоса;
- сердцебиения и кашля.
Вследствие нарушения сердечного ритма и гипоксии ЦНС у больных отмечаются частые обмороки, головокружения, потемнение в глазах.
На поздних стадиях болезни развиваются кровохарканье, боль за грудиной, отеки нижних конечностей. При появлении такого осложнения, как правожелудочковая сердечная недостаточность, у пациентов усиливается отечный синдром, проявляется нарушение ритма в виде мерцательной аритмии.
В тяжелых случаях развивается тромбоэмболия легочной артерии.
Симптоматика заболевания достаточно неспецифична, в основном ЛГ диагностируют вторично, после установки основного диагноза. В случае же первичной ЛГ выявить наличие патологии достаточно трудно, и у большинства пациентов ее определяют уже на поздних стадиях.
При острой легочной гипертензии возникает отек легких. Чаще всего это происходит в ночное время и характеризуется развитием тяжелой одышки – вплоть до удушья, кашля с мокротой, психомоторного возбуждения и кровохарканья. После ликвидации острых явлений отека легких происходит выделение большого количества мочи низкой плотности и светлого цвета, развивается непроизвольная дефекация.
У детей легочная гипертензия протекает более тяжело и чаще приводит к летальным исходам, чем у взрослых. Это связано с недостаточностью компенсаторных механизмов организма ребенка и с большей потребностью в кислороде в период роста. У детей быстрее развивается легочное сердце, и за короткие сроки возникает тяжелая правожелудочковая недостаточность.
Изменения, происходящие в организме под влиянием ЛГ
При легочной гипертензии в первую очередь страдает сердечно-сосудистая система. В зависимости от течения ЛГ различают острое и хроническое легочное сердце. В первом случае возникает резкая недостаточность правого желудочка, что в большинстве случаев приводит к мгновенной смерти больных.
При хроническом течении ЛГ в организме происходят изменения, выраженность которых зависит от стадии и степени болезни. Правый желудочек выбрасывает кровь через легочный ствол в малый круг кровообращения. При легочной гипертензии развивается сопротивление выбросу, так как в артерии слишком высокое давление. Это значительно увеличивает нагрузку на правые отделы сердца. В результате длительной ЛГ формируется гипертрофия миокарда правого желудочка, а затем и предсердия. Уменьшаются сердечный выброс и ударный объем.
На последних стадиях болезни (декомпенсации) происходит расширение полостей правых отделов, и возникает прогрессирующая сердечная недостаточность – хроническое легочное сердце.
Вышеперечисленные процессы приводят к тому, что кровь в легких не обогащается кислородом в достаточном объеме, и весь организм страдает от его недостаточности. А так как дыхательная система выполняет еще и фильтрационную функцию, органы и ткани страдают от интоксикации.
Диагностика
Основная жалоба, с которой пациенты впервые обращаются к врачу, – это одышка. При осмотре больного определяется синюшность кожных покровов. На фоне длительно существующей легочной гипертензии возникает гипоксия, которая приводит к деформации пальцев кисти в виде “барабанных палочек”, ногтей в форме “часовых стекол”. Это крайне важные диагностические признаки, указывающие на наличие хронической недостаточности кислорода в организме человека.
При диагностике легочной гипертензии необходимо проводить обследование больных совместно с кардиологом и пульмонологом.
Из инструментальных методов используют следующие:
- Электрокардиография – с ее помощью можно выявить наличие гипертрофических изменений в миокарде правых отделов сердца.
- Эхокардиография (ЭхоКГ) – проводится для визуального осмотра полостей сердца и сосудов и определения скорости тока крови по ним.
- Компьютерная томография – с ее помощью можно определить изменения в сосудах легких и выявить сопутствующие заболевания дыхательной и сердечно-сосудистой системы.
- Рентгенография – позволяет определить выпячивание ствола легочной артерии и расширение ее ветвей. С помощью данного можно косвенно выявить наличие легочной гипертензии при других болезнях сердца и легких.
- Катетеризация – проводится для точного определения систолического и диастолического давления в легочных артериях и правых отделах сердца. Прокол делают в области яремной вены и вводят зонд в правое предсердие и желудочек. После этого измеряют давление в камерах сердца, а при дальнейшем продвижении датчика – и в легочных артериях.
- Ангиопульмонография – это исследование, суть которого заключается во введении рентгеноконтраста парентерально (обычно внутривенно). Вещество распределяется в системе артерии, и делается рентгеновский снимок органов грудной клетки. С помощью ангиопульмонографии можно определить состояние крупных и мелких сосудов легких. Этот метод достаточно опасный, требует определенных мер предосторожности и специального оснащения кабинетов диагностики, так как рентгеноконтрастные вещества часто вызывают тяжелые аллергические реакции и легочно-гипертонический криз.
Лечение
Основой терапии ЛГ является устранение причины первичной патологии. Далее терапевтические мероприятия направлены на снижение кровяного давления в малом круге до нормы и предупреждение возможных осложнений.
Согласно клиническим рекомендациям больным с ЛГ в первую очередь назначают сосудорасширяющие препараты, такие как Нифедипин, Празозин. Они расслабляют гладкие мышцы сосудов, тем самым увеличивая их просвет. Недостатком является то, что эффективность данных лекарственных средств выражена только на начальных стадиях болезни. На этапах окклюзии и облитерации они уже недостаточно действенны, поэтому не используются.
На поздних стадиях терапии назначают препараты из группы антикоагулянтов и антиагрегантов. Они снижают вязкость крови, тем самым улучшая ее реологические свойства. С этой целью используют Варфарин, ацетилсалициловую кислоту, Дипиридамол и другие.
При выраженной одышке и гипоксии пациентам назначают ингаляционную терапию с чистым кислородом. Этот метод чаще всего используют при острых состояниях.
Мочегонные препараты назначают при острой и хронической легочной гипертензии. Особенно они показаны при отеке легкого. Диуретики уменьшают пред- и постнагрузку на сердце и снижают проявления сердечной недостаточности.
Лечить легочную гипертензию народными средствами нельзя: это крайне опасное состояние, которое способно приводить к серьезным осложнениям. Альтернативные методы лечения могут быть использованы с целью поддержания и укрепления общего самочувствия пациента и в составе комплексной терапии основного заболевания.
При развитии легочного сердца и тяжелой сердечной недостаточности показана трансплантация сердца и легких.
Прогноз у пациентов с легочной гипертензией неблагоприятный. Без лечения больные с ЛГ живут в среднем до 2,5 года. Современные методы терапии позволяют приостановить прогрессирование заболевания при условии ликвидации первопричины патологии.
Источник
Анатомия сосудов легких. Легочная артерияПредметом изучения в настоящей статье являются сосуды, катетеризируемые и контрастируемые при ангиопульмонологическом исследовании. К ним относятся сосуды малого круга кровообращения (легочная артерия и ее ветви, легочные капилляры и легочные вены), бронхиальные артерии, безымянные и верхняя полая вены, непарная и полунепарная вены. Легочная артерия. Общая легочная артерия (по PNA — легочный ствол) начинается от артериального конуса правого желудочка и располагается внутриперикардиально спереди и слева от восходящей аорты. Длина общей легочной артерии варьирует в пределах 4—6 см, диаметр ее составляет в среднем 2,5—3,5 см (Н. П. Бисенков, 1956; Д. Надь, 1959). Общая легочная артерия у взрослых несколько шире аорты, отличаясь от последней более тонкой и растяжимой стенкой. На ангиопульмонограммах общая легочная артерия проецируется на уровне 6—7-го грудных позвонков слева от средней линии. Проецируется она на уровне тела 7-го грудного позвонка. Верхняя ветвь правой легочной артерии делится на две или три сегментарных ветви, идущие к 1, 2 и 3-му сегментам верхней доли. Последний в большинстве случаев получает сегментарную ветвь также из нижней (междолевой) ветви правой легочной артерии.
Левая легочная артерия может разделяться на две ветви — верхнюю и нижнюю, аналогично правой (Е. С. Серова, 1962), но, по данным В. Я. Фридкина (1963), Д. Надя (1959) и других, в большинстве случаев общий ствол, идущий к верхней доле, отсутствует и сегментарные ветви к верхней доле, включая язычковые сегменты, отходят от общего ствола левой легочной артерии. Разветвления легочных артерий в основном соответствуют сегментарному строению легких, и сегментарные и субсегментарные артерии обычно следуют за соответствующими бронхами и носят те же наименования. При этом индивидуальные различия в форме ветвления легочных артерий весьма различны (Н. П. Бисенков, 1955). По гистологическому строению артерии легких относятся к сосудам мышечно-эластического типа, тогда как в мелких артериях (диаметром менее 1 мм) мышечные волокна преобладают. В артериолах мышечный слой представляется неполным, а в прекапиллярах он полностью отсутствует. Легочные капилляры образуют густую ячеистую сеть, располагающуюся в межальвеолярных перегородках. Протяженность легочного капилляра составляет 60—250 микрон, диаметр — около 10 микрон. На ангиопульмонограммах отдельные капилляры не контурируются и капиллярная сеть имеет вид равномерного затемнения с четкими границами.
– Также рекомендуем “Легочные вены. Бронхиальные артерии, безымянные вены и верхняя полая вена” Оглавление темы “Исследование сосудов легких и камер сердца”: |
Источник