Признаки дистонии сосудов головного мозга с наклонностью к вазоспазму
Клинические синдромы спазма артерий головного мозга (церебрального вазоспазма)
Клинически выраженный спазм артерий (церебральный вазоспазм) проявляется симптоматикой, относящейся к тому или иному бассейну кровоснабжения головного мозга определённой артерии. При вовлечении ствола или основных ветвей средней мозговой артерии у пациента развиваются:
- слабость мышц половины туловища с противоположной от внутримозгового кровоизлияния стороны (контралатеральный гемипарез)
- расстройство речи (дисфазия) при спазме артерий доминантного полушария головного мозга
- расстройство узнавания (анозогнозия, апроктогнозия) при спазме артерий недоминантного полушария головного мозга
Выраженный вазоспазм у пациента может не проявляться неврологическими симптомами ишемии. Это результат того, что в головном мозге формируется достаточный коллатеральный кровоток через сращения (анастомозы) зон смежного мозгового кровоснабжения.
Сужение артерий головного мозга (церебральный вазоспазм) часто возникает в ответ на субарахноидальное кровоизлияние.
Ишемия в бассейне передней мозговой артерии проявляется абулией:
- больной находится в бодрствующем состоянии
- лежит с открытыми или закрытыми глазами
- реагирует на инструкции с запаздыванием
- не может активно вести беседу, но отвечает короткими фразами, произносимыми шёпотом
- длительно пережёвывает пищу и часто удерживает её между щекой и дёснами
Выраженный спазм задней мозговой артерии может сопровождаться односторонними (гомонимными) дефектами полей зрения. Сильный спазм основной или позвоночных артерий иногда вызывает симптомы очаговой ишемии ствола мозга.
Все очаговые неврологические симптомы в результате спазма артерий мозга (церебрального вазоспазма) у пациентов развиваются на протяжении нескольких дней или могут возникать внезапно, достигая максимальной выраженности в течение нескольких минут или часа.
Если ишемии или инфаркту подвергается вся территория мозга в бассейне средней мозговой артерии, то развивается его отёк, который может привести к повышению внутричерепного давления с летальным исходом. Ранняя магниторезонансная (МРТ) или компьютерная томография (КТ) головного мозга позволяют предсказать подобный исход, если обнаруживается крупный сгусток крови в просвете сильвиевой щели и/или сильвиевой цистерне и второй значительный сгусток в базальной фронтальной межполушарной щели. Одновременное присутствие свернувшейся крови в этих областях сочетается с выраженным симптоматическим спазмом средней и передней мозговых артерий. В подобной ситуации поверхностные коллатерали в коре головного мозга от передней мозговой артерии не в состоянии компенсировать ишемию в бассейне средней мозговой артерии.
Лечение при спазме артерий головного мозга (церебральном вазоспазме)
Медикаментозная профилактика и лечение клинически выраженного спазма артерий мозга (церебрального вазоспазма) на фоне субарахноидального кровоизлияния неэффективно. Безрезультатны назначение резерпина и канамицина с целые снижения уровней серотонина в сыворотке крови, изопротеренола и аминофиллина для опосредованного увеличения циклического АМФ, а также нитропруссида для прямого расширения артерий.
Следующим этапом подбора лекарственных средств при спазме артерий мозга (церебральном вазоспазме) стал поиск профилактических медикаментов, способных предотвратить или значительно уменьшить проявления спазма. Было сообщение о благоприятном влиянии нимодипина (Nemodipine) – препарата Нимотоп. Нимодипин (Нимотоп) блокируюет кальциевые каналы артерий мозга. Но симптоматический вазоспазм развивается как у пациентов, получивших этот препарат, так и у больных не получающих его.
В настоящее время ведутся исследования по подтверждению этих данных и работы по апробации других сосудорасширяющих препаратов. Поскольку у больных при спазме артерий мозга (с церебральным вазоспазмом) отмечается увеличение объёма крови и у многих из них – отёк паренхимы головного мозга, то даже незначительное увеличение внутричерепного объёма, происходящее при воздействии вазодилататоров, может усугубить неврологические расстройства. Поэтому, если у пациента установлен выраженный симптоматический церебральный вазоспазм, применять вазодилататоры не рекомендуется.
Распространённым вариантом лечения при симптоматическом церебральном вазоспазме является увеличение мозгового перфузионного давления путём повышения среднего артериального давления. Достигается это увеличением объёма плазмы и назначением вазопрессорных средств (фенилзфрин, допамин). Допамин применяют в дозах 3-6 мкг/кг в 1 минуту. Лечение, направленное на увеличение перфузионного давления, приводит к улучшению картины неврологического статуса у некоторых больных, но высокое артериальное давление сопряжено с риском повторного кровоизлияния из разорвавшейся аневризмы. При назначении данного метода лечения требуются данные о давлении церебральной перфузии и минутном сердечном выбросе. Так же необходимо прямое исследование центрального венозного давления (ЦВД). В тяжёлых случаях у пациента измеряют внутричерепное давление и давление заклинивания лёгочной артерии.
Развитие массивного отёка паренхимы головного мозга у больных с симптоматическим церебральным вазоспазмом может привести к повышению внутричерепного давления. Возможно последующее резкое снижение мозгового артериального кровоснабжения у пациента. При отёке мозга требуется увеличение осмоляльности сыворотки крови с помощью введения осмотического диуретика маннитола при поддержании адекватного внутрисосудистого объёма и среднего артериального давления. Расчёт введения осмотического диуретика – 125 мл 20% раствора маннитола назначают каждые 4 ч до тех пор, пока осмоляльность плазмы не возрастёт до 300-310 мосм/л. В крайнем случае, для снижения внутричерепного давления используется барбитуратная кома. Хотя у некоторых больных она снижает внутричерепное давление, не доказано, что этот метод имеет существенное клиническое преимущество.
Нужно помнить, что пока нет эффективного медикамента для предупреждения и лечения симптоматического церебрального вазоспазма после субарахноидального кровоизлияния. Дальнейшие исследования могут показать, возможно ли при помощи МРТ или КТ головного мозга дать достоверный прогноз о том, для кого из больных существует риск развития церебрального вазоспазма. Если возможно, то потребуется более тщательное изучение проведённых ранее операций по удалению сгустков свернувшейся крови, провоцирующих спазм артерий мозга, а также профилактического использования вазодилататоров и агонистов простагландина.
Источник
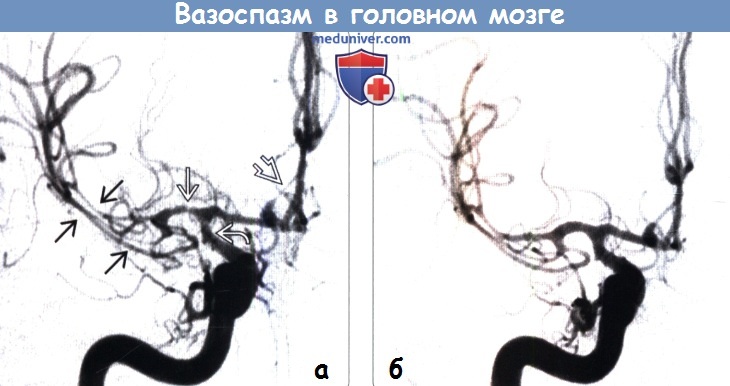
Диагностика вазоспазма сосудов головного мозга по КТ, МРТ, УЗИ, ангиограммеа) Терминология: 1. Синонимы: • Вазоспазм при субарахноидальном кровоизлиянии (САК) 2. Определение: • Воздействие продуктов распада крови → обратимый стеноз внутричерепных артерий: о Сокращение гладких мышечных клеток сосудов о Гистологические изменения стенки сосуда б) Визуализация: 1. Общие характеристики вазоспазма сосудов головного мозга: • Лучший диагностический критерий: о Сегментарный стеноз (КТ-/МР-ангиография/ЦСА): – Как правило, возникает в течение 4-14 дней после САК • Локализация: о Любые интрадуральные (субарахноидальные) артерии о Наиболее выраженный вазоспазм обычно отмечается в области разрыва аневризмы (максимальная выраженность САК) 2. Рекомендации по визуализации вазоспазма сосудов головного мозга: • Лучший инструмент визуализации: о ЦСА является золотым стандартом (100% чувствительный, но неспецифичный метод): – Может применяться при внутриартериальной (ВА) терапии о ТКД полезна в качестве прикроватного мониторинга/инструмента скрининга • Советы по протоколу исследования: о Типично мультитерриториальное сосудистое вовлечение о Исследуйте обе сонные артерии, доминантную позвоночную артерию
(б) Бесконтрастная КТ, проведенная через 10 дней, когда у пациента развился гемипарез, аксиальный срез: в области правой лобной доли определяется участок пониженной КТ -плотности, соответствующий участку инфаркта мозговой ткани. Кроме того, определяется нечеткость границ между смежными с участком инфаркта белым веществом и глубоким серым, а также корой. 3. КТ при визуализации вазоспазма сосудов головного мозга: • Бесконтрастная КТ: о Возможна визуализация остаточного САК о В ином случае-отсутствие изменений (в случаях, кроме ишемии/инфаркта) о Гиподенсная зона в бассейне кровоснабжения вовлеченного сосуда может являться предвестником ишемии/инфаркта о Дифференциация от ретракционного отека: – В области, смежной с хирургической клипсой – Не ограничивается областью бассейна артериального кровоснабжения • КТ-ангиография: о Инструмент скрининга для выявления вовлечения в процесс крупных сосудов – Виллизиев круг, М1 сегмент СМА, основная артерия о Повышение КТ-плотности/стеноз артерий – Как правило, мульти-территориальный, но асимметричный о Нечувствителен для более мелких судов (например, М2 сегмент СМА, дистальные отделы) • Перфузионная КТ (пКТ) о Гипоперфузия: – ↑ времени до пика (ТТР), ↑ среднего времени циркуляции (МП) – ↓ скорости мозгового кровотока (CBF) – Сохранение объема мозгового кровотока (cerebral blood volume, CBV) может указывать на адекватность коллатерального кровотока о При пКТ, ограниченной двумя срезами, возможно пропустить дистальный вазоспазм: – Рекомендуется пКТ всего головного мозга 4. МРТ при визуализации вазоспазма сосудов головного мозга: • ДВИ: о Наиболее чувствительный метод для выявления осложнений вазоспазма: – При переходе ишемии в инфаркт • МР-ангиография: о Обычно не используется для скрининга о У пациентов в отделении интенсивной терапии при САК наиболее доступно проведение КТ о Стеноз сосудов → потеря сигнала при МР-ангиографии в режиме ТОР – Зависит от степени выраженности вазоспазма 5. УЗИ при визуализации вазоспазма сосудов головного мозга: • Транскраниальная допплерография (ТКД): о Закон Пуазейля: ↑ средней скорости кровотока происходит при ↓ площади поперечного сечения артериального просвета вследствие вазоспазма/стеноза о Для исследования артерий большего калибра, расположенных у основания мозга используется низкочастотный преобразователь о Транстемпоральное окно отсутствует у 10% пациентов о Точность > 80% для обнаружения вазоспазма при: – Средней скорости кровотока в СМА > 120 см/с, основной артерии > 70 см/с – Отношение Lindegaard (средняя скорость кровотока в СМА к скорости в экстракраниальном отделе ВСА) > 3 о Чувствительность – 60% (оператор-зависима) о Специфичность > 95% (у больных с известным САК) о Тенденция к повышению при оценке средних скоростей кровотока может быть более показательным признаком вазоспазма, чем абсолютные значения 6. Ангиография при визуализации вазоспазма сосудов головного мозга: • Неравномерность/неровность просвета артерии • Равномерный стеноз артерии на относительно большом протяжении: о Несколько артерий, обычно вовлекаются артерии, относящиеся к > одному бассейну
(б) MPT, DTI, аксиальный срез: в области правой лобной доли определяется крупная зона ишемии/инфаркта. Совокупность визуализированных признаков в сочетании с отложенным клиническим ухудшением через 10 дней после документированного САК позволяет считать вазоспазм наиболее вероятной причиной того состояния. (б) ЦСА правой ВСА после инфузии 25 мг верапамила: определяется значительное увеличение калибра всех спазмированных отделов артерий. В последующие дни пациенту было проведено лечение, включающее дополнительное в/а введение верапамила. Рецидив вазоспазма после химической ангиопластики ожидаем, что отличает данный метод от более надежной баллонной ангиопластики. в) Дифференциальная диагностика: 1. Менингит: • Контрастирование борозд/цистерн 2. Острая гипертоническая энцефалопатия (СЗОЭ): • Задняя > передняя циркуляция 3. Синдром обратимой церебральной вазоконстрикции (СОЦВ), мигрень: • Переходящий характер, могут выглядеть идентично вазоспазму 4. Васкулит: • Может выглядеть идентично вазоспазму, СОЦВ; стеноз, как правило, короткой протяженности/сосудытипа нити бусин при васкулите • Типично отсутствие САК при бесконтрастной КТ (вторичный по отношению к васкулиту САК наблюдается редко) о При бесконтрастной КТ подострое САК может быть изо-/гиподенсным; анализ СМЖ может помочь в выявлении продуктов распада крови • Воспалительные маркеры в сыворотке, СМЖ часто повышены 5. Атеросклероз: • Обычно пациенты пожилого возраста • Стеноз артерий на коротком > большом протяжении • Часто поражаются кавернозные/экстракраниальные отделы ВСА, позвоночных артерий г) Патология: 1. Общие характеристики вазоспазма сосудов головного мозга: • Этиология: о САК-ассоциированный вазоспазм чаще всего развивается при разрыве аневризмы: – Другие причины САК (например, травма, разрыв АВМ) также могут вызывать вазоспазм – При диффузном неаневризматическом САК возможно потенциальное развитие вазоспазма, схожего с таковым при аСАК, но о Точные патофизиологические механизмы неизвестны: – Вероятнее всего имеет место мультифакторный генез – Покрытие сосудистых стенок продуктами распада крови (например, окси-Hb) → высвобождение свободных радикалов из сосудистой стенки – Высвобождение факторов, включая серотонин, ангиотензин, простагландины, тромбоксан, протеинкиназу С, фосфолипазы С и А2 – Возможная роль ↓ активности эндотелиального оксида азота, ↑ активности эндотелина-1 2. Стадирование и классификация вазоспазма сосудов головного мозга: • КТ классификация по Фишеру соответствует риску развития вазоспазма: о 1: нет САК о 2: маловыраженное САК, вертикальные слои < 1 мм о 3: обширное САК, вертикальные слои > 1 мм о 4: внутрижелудочковое кровоизлияние (ВЖК) 3. Микроскопия: • Длительное воздействие продуктов распада крови на стенки сосуда → утолщение медии, интимальный отек, субинтимальная клеточная пролиферация миоцитов и фибробластов д) Клиническая картина: 1. Проявления вазоспазма сосудов головного мозга: • Наиболее частые признаки/симптомы: о У большинства пациентов с вазоспазмом течение бессимптомное о Вазоспазм является важной причиной заболеваемости и смертности у пациентов с САК о Отсроченный ишемический неврологическийдефицит(ОИНД): типично развитие в течение одной недели после САК о Очаговый неврологический дефицит(ы): моторные функции, речь, зрение • Другие признаки/симптомы: о Измененное психическое состояние, ↓ уровня сознания 2. Демография: • Возраст: о Любой возраст; чаще встречается у молодых пациентов • Эпидемиология: о В США САК отмечается у 30000 человек в год о У 70% пациентов после аневризматического САК развивается вазоспазм в некоторой степени, выявляемый при ЦСА; только 30% из них являются симптоматическими 3. Течение и прогноз: • Динамические изменения характера САК-ассоциированного вазоспазма: о 3-4-й день: начало развития вазоспазма о 7-10-й день: пик вазоспазма о 14-21-й день: разрешение вазоспазма • Острейший вазоспазм встречается у 10% больных (начало < 48 часов от развития САК) • Агрессивное лечение/профилактика у пациентов с САК может предотвратить инсульт, смерть от ишемических осложнений 4. Лечение: • Тактика лечения: о Терапия «три Г» = гипертензия, гемодилюция, гиперволюмия о Пероральный прием или в/в введение антагонистов Са++ (например, нимодипин) о Магний • Эндоваскулярное вмешательство: о Химическая ангиопластика: в/a инфузия антагониста Са++ заменила введение папаверина: – Меньшая техническая сложность по сравнению с баллонной ангиопластикой; возможно воздействие на более мелкие дистальные сосуды – Продолжительность эффекта может достигать 24 часа; могут потребоваться дополнительные в/a инфузии – Относительно низкий риск: побочный эффект = гипотензия, которая может усугубить гипоперфузию о Баллонная ангиопластика: – Постепенная дилатация более крупных базальных артерий: интрадуральные отделы ВСА и позвоночных артерий, основной артерии, СМА(М1 + М2 сегменты), ПМА (А1 сегмент), ЗМА (Р1 сегмент) – Риск разрыва сосуда со смертельным исходом, тромбоэмболического инсульта, расслоения сосуда составляет 1 % о Интрацистернальная тромболитическая терапия: – В ходе нескольких клинических испытаний был показан умеренный успех этого метода, но он не получил широкого признания – Инфузия рекомбинантного тАП через вентрикулостому с целью лизиса крови в субарахноидальных пространствах → ↓ ee распада до окси-Hb → предотвращение вазоспазма е) Диагностическая памятка вазоспазма сосудов головного мозга: 1. Обратите внимание: • Рассматривайте вазоспазм как причину клинического ухудшения, ишемических изменений, выявляемых при бесконтрастной КТ в течение 4-14 дней после развития аневризматического САК 2. Советы по интерпретации изображений: • NRL нечувствительна к изменениям в сосудах за пределами интрадуральных отделов ВСА, М1, А1 сегментов среднемозговых и переднемозговых артерий соответственно, а также основной артерии: о При подозрении на вазоспазм более дистальных сосудов необходимо проведение ЦСА (например, разрыв перикаллозной аневризмы, неаневризмальное САК) ж) Список литературы:
– Также рекомендуем “Системная красная волчанка головного мозга на МРТ, ангиограмме” Редактор: Искандер Милевски. Дата публикации: 17.3.2019 Оглавление темы “Лучевая диагностика инсульта.”:
|
Источник

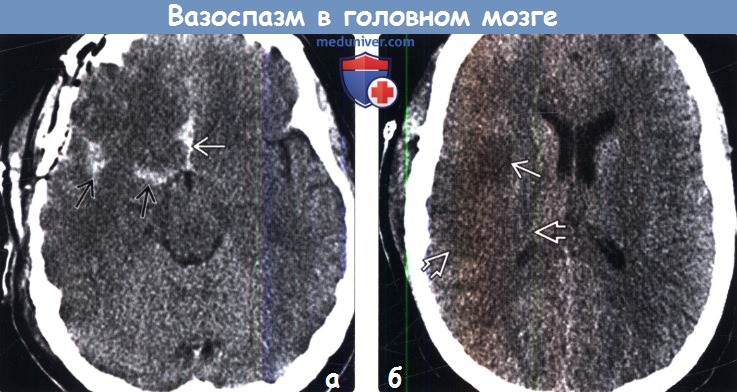 (а) Бесконтрастная КТ, аксиальный срез: у пациента после резекции менингиомы гребня клиновидной кости, осложненной выраженным интраоперативным кровоизлиянием, в правой сильвиевой щели и переднем отделе межполушарной борозды определяется САК.
(а) Бесконтрастная КТ, аксиальный срез: у пациента после резекции менингиомы гребня клиновидной кости, осложненной выраженным интраоперативным кровоизлиянием, в правой сильвиевой щели и переднем отделе межполушарной борозды определяется САК.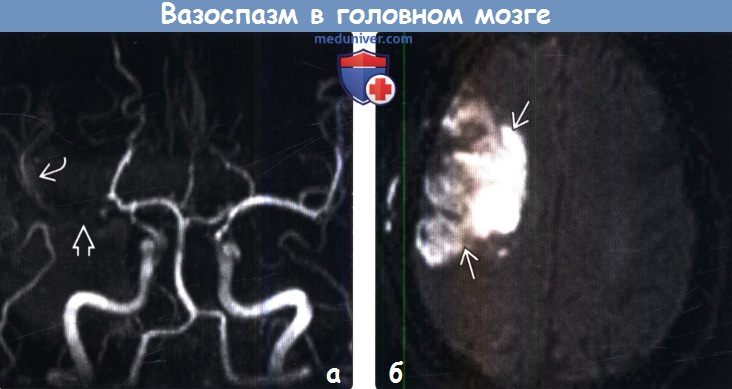 (а) Времяпролетная МР-ангиография, проекция максимальной интенсивности: у этого же пациента определяется отсутствие сигнала от М1 сегмента правой СМА. Отмечается понижение сигнала от сосудов М2 сегмента той же артерии по сравнению елевой СМА, что предполагает редукцию кровотока.
(а) Времяпролетная МР-ангиография, проекция максимальной интенсивности: у этого же пациента определяется отсутствие сигнала от М1 сегмента правой СМА. Отмечается понижение сигнала от сосудов М2 сегмента той же артерии по сравнению елевой СМА, что предполагает редукцию кровотока.