Прямые доступы к сосудам
5. Обнажение плечевой артерии в средней трети плеча
(15 мин). Общая подготовка к операции та же. Обсуждаютпреимущества
окольного доступа (предупреждение сращения нервов с кожным рубцом). По общим
правилам вскрывают фасциальное влагалище двуглавой мышцы и оттягивают ее
латералыю. В футляр просвечивающегося сосудисто-нервногопучка вводят
10,0—15,0 мл 0,5% раствора новокаина (снижение патологических рефлексов на
травму, гидравлическое препарирование рыхлых тканей), выделяют артерию.
Уточняют особенности коллатерального кровообращения при разных уровнях
перевязки артерии. Перевязывают плечевую артерию ниже места отхождения глубокой
артерии плеча. Для этого выше и ниже предполагающегося места перевязки
накладываются зажимы. Артерию пересекают. На дистальную часть артерии
накладывают лигатуру, после завязывания первого узла зажим снимают с
сосуда и на «расправленной» артерии завязывают второй и третий узлы.
Проксимальный участок артерии требует наложения двух лигатур, желательно,
чтобы одна из них (дистальная) была «прошивной». Рану ушивают.
6. Обнажение подмышечной артерии окольным доступом (10 мин.).После подготовки к операции
обсуждают суть прямого и окольного доступов. Послойно рассекают ткани,
обнаженную клювоплечевую мышцу оттягивают латерально, оберегая мышечно-кожный
нерв. По зонду вскрывают фасциальный футляр сосудисто-нервного пучка,
ориентируются в положении его элементов и выделяют по общим правилам артерию,
осторожноотводя срединный нерв. Преподаватель указывает на уровень
артерии наиболее неблагоприятный для развития коллатерального кровообращения
при окклюзиях. Шов раны.
7. Обнажение бедренной артерии в бедренном треугольнике (15
мин). Преподавательраспределяет обязанности операционной бригады.Придают
необходимое положение конечности,намечают проекционную линию артерии
(Кена). Отграничиваютоперационное поле. Послойно обнажают артерию,
обращая внимание на уровень отхождения глубокой артерии бедра. Уточняют
оптимальный уровень перевязки сточки зрения развития окольных путей
кровообращения.
8. Временное протезирование и сосудистый шов бедренной артерии
(10 мин.). Определение понятия «благоприятные» и «неблагоприятные» уровни перевязки.
Обсуждают показания ксосудистому шву и временному протезированию
артерий. На выделенную артерию накладывают турникеты и затем пересекают ее в
поперечном направлении. В центральный и периферический концы артерии вводят
силиконовую трубку соответствующего диаметра, которую надежно фиксируют в
просвете сосуда. Устно рассматривают варианты установки временного шунта,
обсуждают возможные осложнения иисходы операции. Разбирают по таблицам
основные этапы наложения сосудистого шва по Каррелю. Устно рассматривают другие
способы соединения сосудов. Демонстрируют сосудосшивающий аппарат и кольца
Донецкого.
9. Обнажение задней большеберцовой артерии в средней трети
голени (15 мин). Новая хирургическая бригада придает необходимое положение
конечности. Используя костно-мышечныеориентиры, определяют проекционную
линиюсосуда. Послойно окольным доступом обнажают заднюю большеберцовую
артерию. Обсуждают показания для прямого доступа, его недостатки. Обращают
внимание науровень отхождения малоберцовых сосудов, особенности
пересечения камбаловидной мышцы.
10. Обнажение подколенной артерии (10 мин). Меняют
хирургическую бригаду. Обсуждают возможность обнажения артерии прямым и
окольным (через Жоберову ямку) доступами. Труп переворачивают на живот.
Конечности придают положение, необходимое для прямого доступа. Намечают линию
разреза по Пирогову и послойно обнажают подколенную артерию, предохраняя отповреждений
большеберцовый нерв и подколенную вену. Используя рентгенограммы обращают
внимание на уровень отхождения верхних артерий колена. Обсуждают особенности
коллатеральногокровообращения. На препарате и таблице изучают доступ к
артерии через Жоберову ямку. Оценивают преимущества и недостатки обоих доступов.
Источник
Занятие 5. Операции
на сосудах конечностей.
Общие принципы
перевязки магистральных артерий.
1. Перевязку сосудов
производят в ране или на протяжении –
т.е. на некотором расстоянии от места
повреждения сосуда.
2. Доступ к сосудам
бывает прямой – непосредственно в
проекционной линии сосуда и окольный
– отступя от проекционной линии на 1-2
см.
3. Лигатуру подводят
под артерию с помощью лигатурной иглы
Дешана.
4. При перевязке
сосудов дистально накладывают одну
лигатуру, проксимально – две, после чего
пересекают.
5. Перевязка
магистральной артерии всегда опасна,
так как коллатеральный кровоток имеется
у 8% людей.
6. Проекционная
линия подмышечной артерии проходит от
границы внутренне и средней трети
ключицы до медиального края
клювовидно-плечевой мышцы.
7. Проекционная
линия плечевой артерии соответствует
медиальной борозде плеча. Доступ к
артерии окольный, через влагалище
двуглавой мышцы плеча.
8. Перевязку плечевой
артерии осуществляют через продольный
разрез вдоль медиальной двуглавой
борозды, отступя от борозды на 1см
кпереди.
9. При перевязке
плечевой артерии сначала тупо выделяют
весь сосудисто-нервный пучок, а затем
и артерию. При манипуляциях на артерии
нужно помнить об интимном расположении
плечевой артерии и срединного нерва.
10. Проекционная
линия лучевой артерии проходит от
середины расстояния между надмыщелками
плечевой кости до шиловидного отростка
лучевой кости (пульсовой точке). Доступ
к артерии – прямой, так как нерва рядом
нет.
11. Проекционная
линия локтевой артерии проходит от
медиального надмыщелка плечевой кости
до гороховидной кости. В средней и нижней
трети предплечья доступ к артерии
окольный, так как рядом лежит локтевой
нерв.
12. Проекционная
линия бедренной артерии (линия Кена)
проходит от середины расстояния между
передней верхней остью подвздошной
кости и лонным сочленением до медиального
надмыщелка бедренной кости. Доступ
прямой, через влагалище портняжной
мышцы.
13. Проекционная
линия подколенной артерии соответствует
середине расстояния между надмыщелками
бедра.
14. Проекционная
линия передней большеберцовой артерии
проходит от середины расстояния между
головкой малоберцовой кости и бугристостью
большеберцовой до середины расстояния
между лодыжками. Доступ прямой, через
влагалище передней большеберцовой
мышцы.
15. Проекционная
линия задней большеберцовой артерии
проходит от точки, расположенной на 1
см кнутри от внутреннего края большеберцовой
кости до середины расстояния между
медиальной лодыжкой и Ахилловым
сухожилием.
Сосудистый шов.
16. Этапы наложения
сосудистого шва: выделение сосуда из
окружающих тканей, резекция концов
сосуда и наложение кругового шва.
17. Для пережатия
сосудов используют сосудистые клеммы
Карреля, Г-образные зажимы или зажимы
«Бульдоги». Главное не допустить
перекрута сосуда вокруг своей оси.
18. Для наложения
кругового шва обязательно наложение
2-х держалок. 3 держалки по Каррелю
неудобны т.к. окружность не удобно делить
на 3 части.
19. Сначала сшивают
переднюю стенку сосуда, затем переворачивают
клеммы и сшивают заднюю стенку сосуда.
20. Детям при
сосудистом шве накладывают только
отдельные швы.
21. Вкол и выкол
иглы от края сосуда – 1 мм. Расстояние
между стежками – 0,7 мм.
22. Сосудистый шов
накладывают проленом и завязывают 3 –
5 узлов. Чем тоньше нить, тем больше
узлов. Моноволокно легко развязывается.
23. Скрепки для
сосудистого шва сегодня не используют.
24. Сшивают сосуды
диаметром, начиная с 1 мм. Это диаметр
сосудов пальца. Сосуды меньшего диаметра
вырастают сами.
25. Снимают сначала
клемму с периферического конца артерии
или вены, а затем только с центрального
конца артерии или вены.
Тромбэктомия.
26. Тромбэктомия
относится к экстренным операциям,
которую нужно выполнять не позже 6-8
часов от начала окклюзии.
27. Типичной
локализацией тромбоэмболий являются:
бедренная артерия, наружная подвздошная
артерия, подколенная артерия, подмышечная
артерия, плечевая артерия.
28. Существует
прямое удаление тромба из сосуда, т.е.
разрез сосуда непосредственно над
тромбом и непрямое – удаление тромба с
помощью катетера Фогерти.
29. При флеботромбозе
развивается тромбофлебит.
Флебэктомия.
30. Почти 20 % оттока
крови от нижних конечностей происходит
через подкожные вены.
31. Перед флебэктомией
обязательно проводят допплерографию
для определения целостности и проходимости
глубоких вен нижней конечности.
32. Содержанием
флебэктомии является удаление расширенных
подкожных вен, перевязка коммуникантных
вен.
33. Показатель
качества флебэктомии – отсутствие
рецидивов.
Кроме оперативных
методов флебэктомии может быть применена
склеротерапия, вводимыми в подкожные
вены.
34. Операция
флебэктомии включает 3 этапа: перевязка
у места впадения большой подкожной
вены, непосредственно удаление большой
подкожной вены и субфасциальная перевязка
коммуникантных вен.
35. Перевязку большой
подкожной вены выполняют у самого места
впадения в бедренную вену (операция
Троянова-Тренделенбурга), чтобы исключить
рецидив.
36. Удаление большой
подкожной вены (операция Бэбкока)
производят зондом Бэбкока. Зонд с оливой
на конце вводят через отдельный разрез
в области медиальной лодыжки, проводят
его кверху по току крови, чтобы клапаны
не мешали. Зонд завязывают на вене
вверху. Затем извлекают зонд вниз вместе
с подкожной веной.
37. При извлечении
вены отрываются коммуникантные вены,
соединяющие глубокие вены с подкожной
веной. Через несколько маленьких
отдельных разрезов такие вены перевязывают,
и обязательно зашивают отверстие в
фасции, через которое проходила вена
(операция Линтона).
Источник
Сосудистые доступы. Венозный доступ – венепункция
Большинство наиболее часто применяемых на практике инвазивных процедур выполняются посредством того или иного сосудистого доступа — от простой венепункции до реанимационных мероприятий, с диагностической целью (от забора крови до введения контрастных веществ в коронарные артерии), при проведении трансфузионной и инфузионной терапии.
Трансфузия может быть произведена в зависимости от состояния и степени тяжести больного в венозную систему, артериальную систему и костный мозг. В повседневной клинической практике наиболее часто применяется и поэтому лучше освоен врачами венозный доступ. Трансфузия в артериальную систему обычно используется в реанимационной практике при крайне тяжелом состоянии больного в порядке чрезвычайной срочности. Интрамедуллярные переливания применяются в основном в педиатрии в силу физиологических особенностей детского организма.
Венозный доступ. В зависимости от характера патологии и объема интенсивной терапии используются различные способы пункции и катетеризации периферических и магистральных сосудов:
• чрескожная пункция периферических вен (венепункция);
• чрескожная пункция и катетеризация периферических вен;
• чрескожная пункция и катетеризация магистральных вен;
• пункция и катетеризация вен открытым способом;
• венесекция.

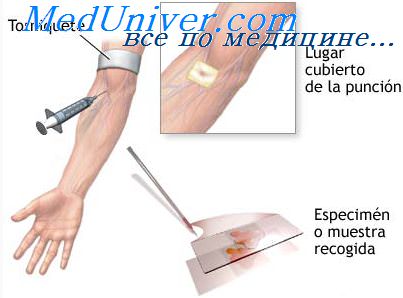
Венепункция (от лат. vena — вена и punctio — прокол) — манипуляция, представляющая собой чрескожный прокол стенки вены с последующим введением иглы в просвет сосуда.
Венепункцию применяют для взятия крови с диагностической и лечебной целями, для введения лекарственных веществ, при непродолжительной инфузионной терапии.
Венепункция осуществляется преимущественно на верхних конечностях. Обычно местом пункции служат поверхностные вены локтевого сгиба. При их недостаточной выраженности (особенности анатомического строения, спадение при шоке, коллапсе) можно провести пункцию на тыле стопы или в области внутренней лодыжки. При необходимости инфузионной терапии в течение 2—3 дней производят или венесекцию, или чрескожную катетеризацию вен большего диаметра, так как крупные вены менее подвержены воспалительным изменениям. Кроме того, периферическая вена не всегда может обеспечить достаточную объемную скорость введения трансфузионных сред. Обычно катетеризацию центральных вен проводят в отделении реанимации и интенсивной терапии.
Освоение артериального и венозного доступа необходимо врачам всех специальностей. Навыки подобных манипуляций приобретаются уже на рабочем месте. Однако венозная система чрезвычайно вариабельна в силу конституционных особенностей, различных анатомических вариантов, развития подкожно-жировой клетчатки. Кроме того, при пункции некоторых вен имеется риск повреждения жизненно важных структур. Многие инфекционные заболевания передаются через кровь, среди которых такие опасные болезни, как СПИД, гепатиты, сифилис и т. д. Это диктует необходимость обеспечения безопасности инвазивных процедур не только для больного, но и для медицинского персонала. Поэтому практикующий врач нуждается в четких методических рекомендациях для проведения подобных манипуляций, что позволит ему приобрести нужные знания без риска и опасностей, связанных с их изучением.
– Также рекомендуем “Осложнения венепункции. Воздушная эмболия”
Оглавление темы “Венозный доступ в трансфузиологии”:
1. Показания к парентеральному питанию в хирургии. Состояния требующие парентерального питания
2. Сосудистые доступы. Венозный доступ – венепункция
3. Осложнения венепункции. Воздушная эмболия
4. Тромбофлебит при венепункции. Обработка места венопункции
5. Вены руки для венопукнции. Доступ к венам руки
6. Показания к пункции подключичной вены. Ход пункции подключичной вены
7. Внутренняя яремная вена. Показания к пункции внутренней яремной вены
8. Доступ к внутренней яремной вены. Показания к пункции наружной яремной вены
9. Пункция бедренной вены. Пункция вен лодыжек и стопы
10. Пункция вен тыла кисти. Венесекция
Источник
Хирургические доступы к подключичной артерии – техникаЧто касается специальных доступов именно к первой зоне шеи, то в литературе существует единая точка зрения, заключающаяся в том, что для всех вариантов повреждений первой зоны и верхней грудной апертуры универсального доступа не существует. В литературе известно около десятка предложений. В частности, вследствие сложной топографии подключичных сосудов (верхнее средостение, затем первая зона шеи, затем подкрыльцовая ямка) доступы к различным их отделам должны быть разными. К. L. Mattox и соавт. при повреждении подключичной артерии справа рекомендуют использовать срединную стернотомию. При повреждении проксимальных отделов артерии слева — переднебоковую торакотомию в третьем межреберье, а при ранениях дистальных отделов — поперечный доступ по верхнему краю ключицы. В ряде случаев достаточно пересечь ключицу, чтобы на протяжении 4-5 см обнажить подключичные сосуды в их средней трети. Естественно, что в ходе операции в этой зоне необходимо соблюдать осторожность, чтобы не травмировать плечевое сплетение. Доступы с резекцией части ключицы или грудины создают удобные условия для хирургической операции [Петровский Б. В., Рихтер Г. А.], но приводят к инвалидизации пациентов. Поэтому некоторые хирурги, стремясь избежать опасностей, связанных с пересечением или резекцией ключицы, находят выход в том, что используют комбинацию из над- и подключичных доступов. Доступ к подключичной артерии выше ключицыПри доступе к подключичной артерии выше ключицы, голову раненого отклоняют в противоположную сторону, под лопатки подкладывают валик, а ключицу и плечо отводят книзу, для чего руку оттягивают вниз. Горизонтальный разрез кожи начинают от яремной вырезки до переднего края трапециевидной мышцы, отступя на 1,5-2 см от верхнего края ключицы. После рассечения платизмы обнажают и пересекают между двумя лигатурами наружную яремную вену. Пройдя через глубокую фасцию шеи и отодвинув латерально и вверх лопаточно-подъязычную мышцу (при необходимости ее можно и пересечь), тупым путем проходят в более глубокие слои и пальпаторно обнаруживают бугорок Лисфранка — место прикрепления передней лестничной мышцы к первому ребру. Рядом, латеральнее бугорка расположена подключичная артерия. Пересекающая операционное поле и служащая помехой поперечная вена лопатки может быть пересечена после лигирования.
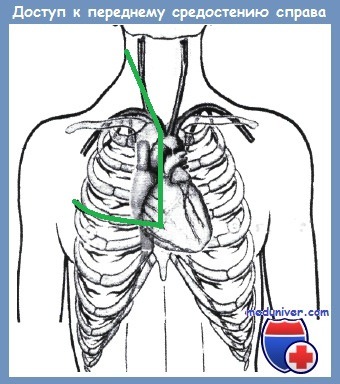
Доступ к подключичной артерии ниже ключицыДоступ к подключичной артерии ниже ключицы более сложен, так как артерия залегает здесь гораздо глубже. В отличие от доступа к проксимальным отделам артерии, пострадавшего укладывают так, чтобы плечо сместилось вверх, для чего валик подкладывают непосредственно под плечевой сустав. Разрез кожи производят от середины ключицы до клювовидного отростка, отступя 1,5-2 см от нижнего ее края. При рассечении кожи и поверхностной фасции необходимо сохранять латерально расположенную v. cephalica. Разрез кожи можно продлить вниз, по латеральному краю большой грудной мышцы, при необходимости надсекая ее в поперечном направлении. После рассечения клювовидно-плечевой фасции тупым путем проникают между дельтовидной, подключичной и большой грудной мышцей, обнажая сосуди-сто-нервный пучок. Подключичная артерия расположена здесь между нервным сплетением и подключичной веной (медиально от нервного сплетения). В других случаях хирурги вместо пересечения ключицы используют ее вычленение в грудино-ключичном сочленении, с пересечением хрящей ребер до уровня третьего межреберья и переходом на переднюю торакотомию на этом уровне, в результате чего открывается доступ в плевральную полость, к подключичным сосудам снизу и к переднему средостению на стороне доступа. Однако осмотр медиальных отделов подключичных сосудов и плечеголовного ствола требует выполнения стернотомии: или полной продольной стернотомии, или частичной продольной стернотомии с переходом по третьему межреберыо в сторону ранения. Полная продольная стернотомия, получившая широкое распространение как универсальный доступ в плановой кардиохирургии, обладает тем не менее рядом существенных недостатков. Частота осложнений при ней, по данным литературы, достигает 11-13% [Cohen М. и др.], а при возникновении остеомиелита и гнойного медиастинита летальность (по источникам, относящимся к последней четверти XX в.) колеблется от 25 до 50% [Serry С. et al.]. Высокая частота осложнений, с нашей точки зрения, связана прежде всего с недостаточно прочной фиксацией краев стернотомической раны, что приводит к их дигисценции (отхождения друг от друга и патологической подвижности) с резким замедлением или невозможностью консолидации. Патологическая подвижность в условиях нарушенного кровоснабжения тела грудины и наличие множества инородных тел в виде металлических проволок, скрепляющих грудину, способствуют развитию воспалительного процесса, а при присоединении микрофлоры — гнойного остеомиелита грудины. При распространении гнойного процесса за пределы внутренней пластины грудины возникает гнойный медиастинит. У рассматриваемого нами контингента пациентов ситуация усугубляется тем, что перечисленные выше процессы протекают на фоне массивной кровопотери и первичного инфицирования тканей в результате ранения.
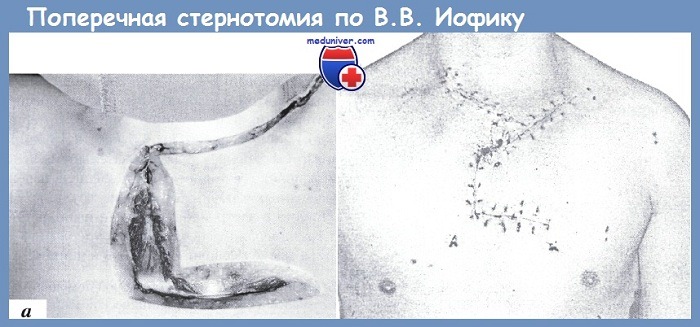
Частичная стернотомия до некоторой степени лишена перечисленных выше недостатков полной продольной стернотомии и нашла достаточно широкое применение как составная часть сложных комбинированных доступов к структурам верхнего средостения. В англоязычной литературе они именуются «Trap-door access», в отечественной — лоскутными доступами. С учетом перечисленных выше аспектов, заслуживает внимания модификация поперечной стернотомии с пересечением первых ребер и ключиц, разработанная в НИИ скорой помощи им. Н. В. Склифосовского В. В. Иофиком. Суть её состоит в создании бокового лоскута с сохранением кровоснабжения за счет мышечных ветвей верхних межреберных артерий, а также внутренней грудной и боковой грудной артерии. Осуществляется она следующим образом. В положении пострадавшего на спине производят строго горизонтальный разрез кожи в поперечном направлении, начиная от границы латеральной и средней трети левой ключицы до медиальной трети правой ключицы, затем продолжая его вертикально вниз до уровня второго межреберья, после чего ведут разрез кожи поперек грудины, наклоняя его на 2°-3° каудальнее, до левой среднеключичной линии. Послойно рассекают подкожную жировую клетчатку, грудную фасцию, пучки правой большой грудной мышцы. Левую ключицу пересекают в середине ее наружной трети, правую ключицу — в середине медиальной трети. Необходимо подчеркнуть, что при выполнении этого этапа следует соблюдать осторожность, чтобы не повредить подключичные вены. Затем проволочной пилой пересекают правое I ребро у места его прикрепления к рукоятке грудины. Далее поперечно перепиливают грудину таким образом, чтобы линия ее пересечения проходила по сочленению рукоятки и тела грудины Затем тупым путем разделяют ткани позади грудины. Хрящевую часть левого I ребра легко переламывают в месте соединения с костной частью при отведении рукоятки грудины проведенной под нее ладонью. При этом образуется хорошо кровоснабжаемый лоскут на широкой кожно-мышечной ножке. После препаровки, не встречающей затруднений в условиях раны размером 25-15 см, хирургическому действию становится доступным все верхнее средостение. Из этого доступа при необходимости, не используя добавочной препаровки или дополнительных разрезов, можно выполнить вмешательство на сосудах от дуги аорты до бифуркаций общих сонных артерий, оперировать на трахее, пищеводе, телах шейных позвонков. Дополнительно увеличить площадь вмешательства можно, отведя крючком верхний край раны.
Угол операционного действия превышает 90° для всех магистральных сосудов и приближается к 90° при работе на трахее и пищевода. Легко достижимы проксимальные отделы обеих позвоночных артерий — ситуация, невозможная при использовании других видов оперативных подходов. Питание тела грудины при этом не нарушается, так как обеспечивается двумя межреберными артериями, а внутренняя грудная артерия, располагаясь на глубине от 0,6 до 1,5 см от заднего края рукоятки грудины, при выполнении доступа не может быть повреждена. Обязательными условиями хорошего заживления раны являются полное сопоставление и надежная иммобилизация обеих пересеченных ключиц и рукоятки грудины. Наиболее просто и доступно для хирурга в экстренной ситуации выполнение металлоостеосинтеза спицами Киршнера, обеспечивающего удержание отломков без их угловых смещений, а также смещений по длине и ширине. Больной Б., 29 лет. Доставлен в НИИ скорой помощи им. И. В. Склифосовского в крайне тяжелом состоянии, с клинической картиной геморрагического шока. За 1,5 ч до поступления от неизвестного лица получил колото-резаное ранение шеи. Над медиальной головкой правой ключицы, в первой зоне шеи, имеется прикрытая тромбом рана размером 4×1,5 см, пересекающаяся нижнюю треть правой грудино-ключично-сосцевидной мышцы. Выявлено интенсивное венозное кровотечение из глубины средостения, заподозрено ранение плечего-ловного ствола. Под эндотрахеальным наркозом выполнена лоскутная поперечная стернотомия. При ревизии обнаружено прохождение раневого канала из правой надключичной области, косо сверху вниз, справа — палево, спереди — назад, сквозь верхнее средостение с поперечным пересечением левой плечего-ловной вены на 2/3 диаметра и с проникновением раневого канала в левую плевральную полость. Левосторонний гемоторакс 2,5 л. Кровь из плевральной полости собрана для реинфузии. Рана левой плечеголовной вены ушита боковым непрерывным швом (пролен 5/0) на атравматической игле. Операция закончена дренированием левой плевральной полости по Бюлау, металлоостео-синтезом спицами ключиц и рукоятки грудины. Плевральный дренаж удален на 6-й день. На 7-е сутки, при нарушении режима у пациента произошла миграция кнаружи спицы, фиксировавшей отломки правой ключицы. Спица удалена, правая рука иммобилизована повязкой Дезо. На 9-й день после операции по поводу левостороннего гидроторакса выполнена плевральная пункция: эвакуировано 600 мл лизированной крови. При повторном ультразвуковом и рентгенологическом контроле выявлено минимальное количество жидкости в левом плевральном синусе без тенденции к увеличению, проходимость левой плечеголовной вены сохранена. Рана зажила первичным натяжением. В удовлетворительном состоянии пациент выписан на 20-й день после ранения. Таким образом, при глубоких ранениях шеи следует использовать стандартный доступ — переднюю продольную коллотомию. Необходимость ревизии таких крупных артерий, как подключичная и позвоночная, требует применения специальных доступов. Во всех доступах ограниченность и травматичность сочетаются в разной степени. Кроме того, следует учитывать и время, затрачиваемое на выполнение доступа. – Также рекомендуем “Техника операции при ранении сосудов шеи – хирургическая тактика” Оглавление темы “Хирургическая тактика при ранениях”:
|
Источник