Проблемы с периферическими сосудами

Заболевания периферических артерий ЗПА (PAD)
Заболевания периферических артерий ЗПА (PAD)
Данное заболевание возникает тогда, когда в артериях, несущих кровь к органам тела человека, образовывается бляшка. Это своеобразный налет внутри артерий может состоять из частиц жира, холестерина, кальция, волокнистой ткани и других веществ присутствующих в крови.
Состояние, при котором образуются бляшки в кровеносной системе, называют атеросклероз. Со временем, такой налет может твердеть и сужать артерии. Это сильно ограничивает поток крови богатой кислородом к мозгу человека и к остальным органам и частям тела.
ЗПА чаше всего влияет на артерии расположенные в ногах, но также может проявляться и в артериях переносящих кровь от сердца к голове, рукам, почкам, желудку.
Данная статья описывает, по большей части, ЗПА, которое влияет на приток крови к ногам.
Рис. Нормальная артерия и с бляшкой.
Заблокированный кровоток в ваших ногах может вызывать чувства боли и онемения. Также может повысится риск заражения пораженных конечностей. При данном заболевании, вашему организму, может быть трудно бороться с инфекциями.
Если кровоток заблокирован серьезно, это может спровоцировать развитие гангрены (смерть ткани), при дальнейшем развитии, может потребоваться ампутация конечности.
Если вы замечаете что у вас болят ноги при ходьбе или подъему по лестницам, не оставляйте это без внимания. Лучше вовремя обследоваться, чем потом бороться с серьезными последствиями.
Многие пожилые люди считают боли в ногах всего лишь признаком старения, тем не менее, эти боли могут быть признаком развития ЗПА.
Заболевания периферических артерий увеличивают риски развития ишемической болезни сердца, инфаркта, инсульта и транзиторной ишемической атаки (мини- инсульт). Не смотря на то, что данное состояние считается достаточно серьезным заболеванием, оно все же поддается лечению.
Если у вас обнаружено это заболевание, старайтесь регулярно посещать врача и лечить, основную причину, атеросклероз. Если вы начнете лечить ЗПА во время, и будите делать это правильно, вы существенно снизите риски дальнейшего развития болезни и возникновения серьезных осложнений.
Причины возникновения заболевания периферической артерии.
Причины возникновения заболевания периферической артерии.
Наиболее распространенной причиной является атеросклероз.
Атеросклероз- это заболевание, при котором в артериях образуется налет. Точная причина возникновения данного состояния до конца не изучена.
Данное состояние может возникать, когда некоторые факторы влияют на артерии и повреждают их, например:
- Курение,
- Большое количество определенных жиров и холестерина в крови,
- Высокое кровяное давление,
- Большое количество сахара в крови из-за инсулинорезистентности или диабета.
При малейших повреждениях в структуре артерий, тело человека старается их залечить самостоятельно. Такой процесс заживления и может привести к образованию налета в местах повреждений. В конечном итоге, излишки налета могут затвердевать, тем самым провоцируя разрыв, что приводит к образованию сгустка крови в этом месте. Накопление налета или сгустков крови может сильно сузить артерии или полностью их заблокировать.
Факторы риска развития заболеваний периферических артерий
Факторы риска развития заболеваний периферических артерий
.
От данного заболевания страдают миллионы людей по всему миру.
Курение.
Курение является основным фактором риска развития ЗПА. Риски возрастают со стажем курения. Также есть риски, если вы курили раньше. Однако отказ от этой пагубной привычки замедляет развитие ЗПА. Курильщики и люди с сахарным диабетом подвержены большему риску развития такого осложнения ЗПА как гангрена.
Возраст.
Пожилой возраст также является фактором риска накопления налета в артериях. В сочетании с другими факторами риска, риски и темпы развития ЗПА могут ускорится.
Болезни и условия.
Многие заболевания и состояния способны повысить риск развития ЗПА, в том числе:
- Сахарный диабет
- Высокое кровяное давление
- Высокий уровень холестерина в крови
- Ишемическая болезнь сердца
- Инсульт
- Метаболический синдром.
Скрининг и профилактика заболевания
Скрининг и профилактика заболевания
Принятие мер для контроля над вашими факторами риска может существенно помочь предотвратить или отсрочить заболевания периферических артерий и осложнений от них. Постарайтесь узнать, было ли у кого-то из ваших родственников данное заболевание, и обязательно сообщите об этом вашему лечащему врачу.
Контроль может включать:
- Поддержание физической активности
- Постоянный контроль состояния здоровья.
- Питание полезное для сердца и сосудов.
- Бросить курить
Если у вас избыточный вес или ожирение, постарайтесь проработать совместно со специалистами программу для постепенного снижения веса, не опасную для здоровья.
Эти меры помогут существенно понизить риски не только ЗПА, но и других серьезных состояний, таких как: сахарный диабет, ишемическая болезнь сердца, высокое кровяное давление, повышенный холестерин в крови и инсульт.
Признаки, симптомы, осложнения.
Признаки, симптомы, осложнения.
Многие люди, с данным заболеванием, могут не иметь ни каких явных признаков или симптомов.
Даже если у вас не наблюдается ни каких симптомов, уточните у врача, не следует ли вам пройти диагностику на выявление признаков ЗПА, если вы:
- В возрасте от 70 лет и старше
- В возрасте 50 лет и старше, при этом, курили в прошлом или курите, болеете диабетом
- Моложе 50 лет, но больны диабетом или присутствует один или несколько факторов риска развития атеросклероза.
Прерывистая хромота.
У людей с ЗПА часто встречаются симптомы, которые проявляются при ходьбе или подъеме по лестницам. Это могут быть боли, онемения, ощущение тяжести в ногах. Симптомы могут включать судороги в пораженной ноге и в ягодицах, бедрах, икрах и ступнях. Симптомы могут исчезать после небольшого отдыха. Такие симптомы и называются промежуточной хромотой.
Во время физических нагрузок, мышцы человека нуждаются в увеличении притока к ним крови. Если ваши кровеносные сосуды сужены или заблокированы, мышцы не получают достаточное количество крови, это и приводит к проявлению симптомов промежуточной хромоты. И, соответственно, в состоянии покоя, мышцам не требуется большее количество крови, поэтому и симптомы пропадают.
Другие признаки и симптомы.
- Слабые или отсутствующие импульсы в ногах или ступнях
- Раны и повреждения на ногах заживают медленно, или вовсе не заживают
- Бледный или голубоватый цвет кожи.
- Более низкая температура тела в одной ноге, по сравнению с другой
- Слишком медленный рост ногтей и волос на ногах
- Эректильная дисфункция, особенно у мужчин, страдающих диабетом.
Диагноз заболевания периферических артерий устанавливается на основании вашей личной и семейной истории заболеваний, физического обследования и результатов анализов.
Специалисты
Врачи первичной медико-санитарной помощи, такие как терапевты, могут лечить людей с ЗПА. Для более серьезных случаев могут привлекаться специалисты в области лечения кровеносных сосудов.
Кардиолог также может быть вовлечен в процесс лечения больных с ЗПА. Очень часто проблемы с сердцем, которыми занимаются кардиологи, могут пересекаться с причинами развития ЗПА.
Физический осмотр.
Во время визуального и физического осмотра врач должен искать признаки ЗПА. Он может проверить кровоток в ногах и ступнях на предмет слабых или отсутствующих импульсов.
Врач может проверить пульс в артериях на наличие ненормального свистящего звука, называемого «брут». Данный звук можно услышать при помощи стетоскопа. Брут может быть предупреждающим признаком суженой или заблокированной артерии.
Также врач может сравнить артериальное давление в обеих ногах и сравнить показатели на наличие расхождений.
Доктор должен осмотреть тело на наличие имеющихся ран, их состояние, а также, обратить внимание на рост волос и ногтей.
Диагностические тесты.
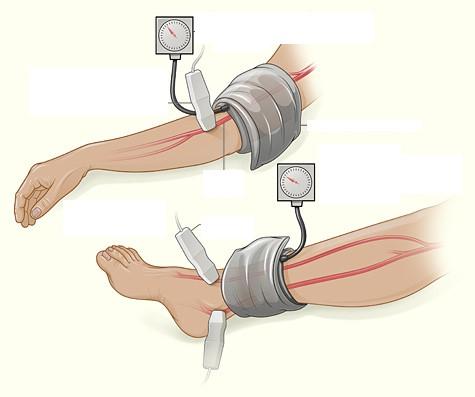
Лодыжечно—плечевой индекс
Простой тест (ABI), часто используемый для диагностики ЗПА. ABI сравнивает кровяное давление в лодыжке с кровяным давлением в вашей руке.
Этот тест показывает, насколько хорошо кровь течет по вашим конечностям.
ABI может указать на наличие у вас ЗПА, но не сможет указать на место, где артерия сужена или заблокирована.
Нормальный результат ABI составляет 1,0 или выше (в диапазоне от 0,90 до 1,30). Тест занимает 10-15 минут. Тест желательно проводить ежегодно и сравнивать показатели для выявления ухудшении в показателях.
Допплер УЗИ.
Ультразвуковая допплерография исследует кровоток в основных артериях организма и венах конечностей.
Во время этого теста при помощи портативного устройства, которое перемешают вперед-назад по поврежденной области и преобразования звуковых волн в картинку на компьютере, можно посмотреть на состояние кровотока внутри артерии.
Результаты этого теста могут указать на наличие ЗПА и степень его развития.
Тест на беговой дорожке.
Данный тест может показать серьезность симптомов и уровень физических нагрузок, который их вызывает.
ABI тест часто проводится до и после тестов на беговой дорожке.
Магнитно-резонансная ангиограмма.
МРА использует магнитную радиоволновую энергию для съемки ваших кровеносных сосудов. Это является одним из типов МРТ.
МРА может показать местоположение и степень развития заболевания. Если в вашем теле имеется кардиостимулятор, искусственный сустав, стент, хирургические зажимы, механический сердечный клапан или другие металлические устройства, использование данного вида диагностики может быть вам противопоказано.
Артериограмма.
Артериограмма покажет всю карту артерий. Этот тест используется для определения точного места блокировки артерии.
Для этого теста в вашу кровь вводится краситель. После этого делается рентгеновский снимок. Это укажет на место и степень блокировки сосуда.
Иногда могут быть использованы крошечные ультразвуковые камеры, которые снимают внутренности кровеносных сосудов. Такой метод называют внутрисосудистым ультразвуком.
Анализ крови.
Вам могут назначить сдать анализ крови на наличие факторов вызывающих развитие ЗПА. Например, анализы крови могут помочь диагностировать такие состояния, как диабет и высокий уровень холестерина в крови.
Лечение заболеваний периферических артерий.
Лечение заболеваний периферических артерий.
Общие цели лечения ЗПА включают снижение риска сердечного приступа и инсульта, снижение симптомов хромоты, улучшение мобильности и общего качества жизни, а также предотвращение осложнений.
Лечение должно быть основано исходя из ваших признаков и симптомов, факторах риска и результатах обследований.
Лечение способно замедлить или остановить прогрессирование заболевания и снизить риски осложнений. Без лечения ЗПА будет прогрессировать, что может привести к серьезным повреждениям ткани в виде язв или гангрены. В экстремальных случаях ЗПА, также называемой критической ишемией конечностей (CLI), может потребоваться удаление (ампутация) части ноги или ступни.
Изменения в образе жизни, полезные для сердца.
Лечение часто включает в себя внесение изменений в ваш образ жизни, положительно влияющих на ваше сердце, такие как:
- Физическая активность
- Отказ от вредных привычек
- Здоровое питание.
Хирургия и процедуры.
1. Обход.
Врач может порекомендовать шунтирующую операцию, если кровоток в вашей конечности заблокирован или почти заблокирован. Для этой операции используется кровеносный сосуд, взятый из другой части вашего тела или синтетическую трубку, в качестве трансплантата.
При помощи этого трансплантата удается обойти поврежденный участок к артерии и пустить кровоток по новому пути. Эта операция не излечит ЗПА, но сможет обеспечить нормальный кровоток к определенным органам.
2. Ангиопластика и размещение стента.
Врач может вам порекомендовать использовать агниопластику для восстановления кровотока через суженную или заблокированную артерию.
Во время этой процедуры в заблокированную артерию вводится катетер (тонкая трубка) с баллоном на конце. Затем баллон надувается и прижимает бляшку к стенке артерии. Что позволяет расширить артерию и нормализовать кровоток.
Во время этой процедуры в артерию может быть помещен стент (небольшая сетчатая трубка). Стент может помочь держать артерию открытой после ангиопластики. Некоторые стенты покрыты лекарством для предотвращения закупорки артерий.
3. Атерэтомия.
Это процедура, которая удаляет образование налета из артерий. Во время процедуры катетер используется для вставки небольшого режущего устройства в заблокированную артерию. Устройство используется для обрезания или срезания налета.
Частицы налета удаляются из организма через катетер или смываются в кровоток.
Врачи могут выполнять данную процедуру при помощи специального лазера.
Другие виды лечения.
Исследователи изучают клеточную и генную терапию для лечения ЗПА. Однако, эти методы еще не доступны вне клинических испытаний.
Жить с заболеванием периферических артерий.
Жить с заболеванием периферических артерий.
Если у вас ЗПА, у вас, скорее всего, также развивается ишемическая болезнь сердца, инфаркт, инсульт, и транзиторная ишемическая атака. Тем не менее, вы можете принять определенные меры по лечению и контролю над заболеванием и снизить риски осложнений.
Если вы чувствуете боли в икроножных мышцах или мышцах бедра после ходьбы. Попробуйте сделать перерыв, до того момента как боль отступит, и попробуйте пройти еще. Со временем, это может помочь вам увеличить расстояние, которое вы сможете проходить без болей.
Поговорите со своим лечащим врачом о применении и использовании специальных упражнений.
Регулярно проверяйте ступни и пальцы ног на наличие язв и возможных инфекций.
Носите удобную обувь. Соблюдайте гигиену стопы и проведите профессиональное лечение мозолей.
Лучше вас, о вас, ни кто не позаботится.
Просмотров 1 591, за сегодня 2
Источник
Инфаркт, инсульт, ишемическая болезнь сердца, атеросклероз и другие сердечно-сосудистые заболевания – десятилетия занимают первое место среди причин смерти в мире. ВОЗ считает, что 80% ранних смертей можно предотвратить, если действовать вовремя. О первых признаках сосудистых заболеваний, о том, почему обследовать сосуды стоит ежегодно и как это делать рассказал кардиолог ЛДЦ «Кутузовский» Андрей Пиленицын.
Сосудистые патологии – что это
Кровеносная система – это артерии, вены и более мелкие кровеносные сосуды.Здоровые сосуды – эластичные, с гладкой внутренней поверхностью и хорошим внутренним просветом. С возрастом и по ряду других причин в них происходят:
- Воспаления стенок;
- Образование холестериновых бляшек, тромбов и сужение просвета вплоть до полной закупорки;
- Расслоение, растяжение стенок и деформация сосуда;
- Разрывы и кровоизлияния.
Кровь застаивается в расширенных венах, нарушается работа сосудистых клапанов, образуются тромбы (главное, что нужно знать о тромбах мы рассказывали здесь). Все это приводит к нарушениям кровообращения внутренних органов, кислородному голоданию, кровоизлияниям, инфаркту и некрозу тканей при полном нарушении кровообращения на каком-то участке.
Интересно! До 50% выше риск образования кальцинированных отложений (это один из факторов риска сердечных заболеваний) у тех, кто спит меньше 5 часов в сутки – такие данные приводит Американская Ассоциация сердца.
Ранние признаки проблем с сосудами
Первые симптомы проблем с сосудами:
- Головокружения при резких движениях, изменениях положения тела, поворотах и физических нагрузках;
- Мерзнущие руки и ноги, даже если на улице или в помещении не так и холодно;
- Неравномерные сердцебиения, когда сердце то замедляется, то ускоряется;
- Метеозависимость – головные боли, перемены настроения при переменах погоды;
- Боли, онемения, отечность и усталость в ногах к вечеру;
- Заметные сосудистые звездочки из капилляров (телеангиэктазии), проступающие через кожу темные вены или варикозные узлы;
- Признаки ухудшения мозгового кровообращения: ухудшение зрения, памяти, снижение работоспособности;
- Боли в груди, одышка;
- Боли и чувство пульсации в животе.
Особую опасность представляют инсульты (острое нарушение кровообращение головного мозга), инфаркт миокарда и тромбоэмболия легочной артерии. Без срочной медицинской помощи в этих случаях человек может умереть. Действуйте, если заметили такие симптомы, как: нарушение мимики и несимметричность лица, несвязную речь, невозможность поднять и удержать руку, боль в груди с одышкой, тахикардией и головокружением.
Как обследовать сосуды
В оценке состояния сосудов помогут:
- УЗИ с допплерографией и дуплексное сканирование артерий шеи, головного мозга, нижних конечностей и других крупных сосудов.
- Ангиография – рентген кровеносных сосудов.
- МРТ сосудов.
- Анализы крови на липидный спектр (холестерин, липопротеиды, триглицериды) и другие показатели.
По результатам обследований будут видны участки, где есть нарушения кровотока, расслоение стенок, холестериновые бляшки, тромбы и другие сосудистые патологии.
6 причин проверять состояние сосудов
Периодические или внеплановые обследования сосудов нужны для выявления факторов риска, профилактики и своевременного лечения опасных для жизни и довольно частых заболеваний сосудов. Основных – шесть:
- Варикозное расширение вен;
- Тромбофлебит;
- Тромбоз;
- Атеросклероз;
- Венозная недостаточность;
- Аневризмы.
Выявление каждого из заболеваний на ранней стадии и своевременное начало лечения может избавить от многих осложнений и даже спасти жизнь.
А делать что?
Общие рекомендации для профилактики:
- Носить удобную обувь;
- Гулять и делать упражнения для ног, перерывы в сидячей работе;
- Принимать контрастный душ;
- Пить достаточно воды, чтобы избежать обезвоживания и сгущения крови;
- Придерживаться правильного питания;
- Носить компрессионный трикотаж, если вены на ногах уже затронуты варикозом.
Методы лечения подбираются индивидуально, но современной медицине есть что предложить:
- Медикаменты для укрепления стенок сосудов, снижения уровня холестерина и разжижения крови;
- Операционные вмешательства для удаления тромбов или варикозных вен;
- Склеротерапия – «склеивание» проблемного сосуда специальным раствором; Эндовенозная лазерная коагуляция (ЭВЛК) – «запаивание» пораженной вены с помощью лазерной энергии.
Узнать больше об этих и других методах, оценить состояние своих сосудов и возможные риски, получить персональные рекомендации для профилактики и лечения сосудистых патологий можно у врачей ЛДЦ «Кутузовский». Мы готовы провести все необходимые обследования, а также предложить специально разработанные программы:
Действуйте, чтобы избежать осложнений!
Источник
Заболевания периферических сосудов и артерий – группа заболеваний воспалительного характера, которые в большинстве случаев сопровождаются поражением артерий и вен нижних (реже – верхних) конечностей. При данных патологиях происходит сужение или значительное расширение просвета сосудов, нарушается кровообращение и питание тканей на пораженных участках.
Ряд этих заболеваний вызываются атеросклеротическими изменениями стенок артерий, а варикоз или аневризмы аорты и артерий провоцируются патологическим перерастяжением венозных и артериальных стенок. Диагноз устанавливается на основании физикального обследования и результатов некоторых инструментальных исследований, позволяющих визуализировать характер изменений в стенках сосудов. При тяжелом течении пациентам с такими заболеваниями может понадобится проведение хирургических операций для коррекции сосудистой патологии, в более легких случаях возникающие нарушения могут устраняться консервативным путем.
Облитерирующий атеросклероз
Заболевания периферических артерий (ЗПА) в большинстве случаев провоцируются атеросклерозом – другим системным заболеванием, характеризующимся нарушениями в строении стенок артерий. В просвете сосудов формируется атеросклеротические бляшки, приводящие к оседанию тромбов, сужению просвета артерии и возникновению участков тромбозов. В итоге трофика окружающих пораженный сосудов тканей нарушается, они начинают страдать от ишемии (недостаточного притока крови) и у больного возникает облитерирующий атеросклероз.
Тромбозы обычно поражают сосуды нижних конечностей на уровне:
брюшной аорты (синдром Лериша) – сужается инфраренальный отдел брюшной аорты и кровообращение нарушается в обеих ногах;
таза – поражается подвздошная артерия;
бедра – закупоривается просвет бедренной артерии;
голени – тромбы оседают в артериях голени и ступней.
При значительных сужения периферических артерий ног трофика тканей может нарушаться настолько, что у больного из-за постоянной ишемии возникают трофические язвы и может развиваться гангрена, приводящая к необходимости ампутации ноги. Кроме этого, атеросклероз склонен к прогрессированию и у пациента в будущем возрастает риск развития инфарктов миокарда и инсультов, так как в патологический процесс вовлекаются и коронарные и сонные артерии.
Процесс возникновения и распространения атеросклеротических бляшек протекает незаметно почти у 50% больных. Нередко пациенты с такими патологиями обращаются к врачу уже тогда, когда консервативных методов лечения бывает недостаточно для восстановления кровотока и есть необходимость в выполнении хирургической коррекции пораженных артерий.
Причины ЗПА такие же, как и провоцирующие развитие атеросклероза факторы:
*дисбаланс в липопротеидах и скопление холестерина в сосудистых стенках;
аутоиммунные патологии, сопровождающиеся инфильтрацией стенок сосудов лейкоцитами и макрофагами;
врожденные дефекты в строении сосудов;
гормональные дисбалансы адренокортикотропных и гонадотропных гормонов, приводящие к повышению уровня холестерина в крови;
сбои в антиоксидантных системах;
принесенные инфекции.
*Повышенным считается уровень общего холестерина более 8 ммоль/л, уровень ЛПВП у мужчин менее 1 ммоль/л и у женщин менее 1, 3 ммоль/л, уровень ЛПНП более 6 ммоль/л, уровень триглицеридов более 1, 7 ммоль/л.
Все эти причины могут запускать процесс формирования атеросклеротических отложений, но ведущая роль в поражении периферических артерий лежит на нарушениях липидного баланса. По данным статистики чаще с подобными патологиями приходится сталкиваться именно мужчинам старше 40 – 45 лет.
Предрасполагать к развитию атеросклеротических поражений артерий могут следующие контролируемые и неконтролируемые факторы:
возраст (для женщин после 55 лет и мужчин после 45 лет);
курение;
период постменопаузы;
лишний вес и объем талии у женщин более 88 см, а у мужчин более 100 см;
артериальная гипертензия более 180/110 мм рт. ст.;
сахарный диабет;
гипотиреоз;
наследственные нарушения (коагулопатии, гомоцистинурия);
наследственная предрасположенность к заболеваниям сосудов и сердца;
врожденные аномалии сосудов;
адинамия;
прием большого количества фаст-фудов, жирного, жареного, мучного, сладостей, сдобы, газированных напитков;
прием препаратов, приводящих к повышению уровня холестерина в крови;
прием гормональных противозачаточных;
нарушения в свертывающей системы крови, сопровождающиеся повышенным тромбообразованием;
частые стрессы;
хронический дефицит сна.
Неконтролируемые факторы невозможно устранить. Они способствуют формированию атеросклеротических бляшек, но при отсутствии контролируемых состояний не способны вызывать облитерирующий атеросклероз.
При развитии атеросклероза происходит следующее:
на внутренней стенке артерии формируется трансформирующееся в липосклероз липидное пятно, приводящее к формированию нестабильных атеросклеротических бляшек, которые еще могут растворяться;
возникают фиброзные бляшки, которые уже не могут рассасываться, и развивается атероматоз, сопровождающийся распадом содержимого бляшек, коллагена и эластина в сосудах;
при распаде бляшек начинается стадия осложнений атеросклероза: тромбозов, эмболий, разрывов сформировавшейся в просвете артерии аневризмы;
формирование атерокальциноза – стадия сопровождается отложением в атеросклеротической бляшке солей кальция и тяжелейшей ишемией тканей и органов.
Симптомы заболеваний периферических артерий возникают не сразу, а только на стадии выраженной ишемии того или иного участка. Вначале у больного возникают жалобы на появление болей, судорог и усталости в ногах после ходьбы или физических нагрузок. Боли обычно располагаются в области бедер, ягодиц и стоп. Иногда у больных могут возникать отеки. Так же в зоне повреждения артериального сосуда нет пульсации. Кожа на пораженной конечности становится более бледной и прохладной на ощупь на уровне поражения артерий. У мужчин из-за нарушения кровотока могут возникать проблемы с потенцией.
Несколько позднее у пациента появляется такой характерный для облитерирующего атеросклероза нижних конечностей симптом как перемежающаяся хромота (клаудикация) – боль и судороги в икроножных мышцах, усиливающиеся при ходьбе. Она провоцируется дефицитом кислорода, который максимально выражен во время ходьбы, и исчезает после того как человек останавливается.
Перемежающаяся хромота наиболее выражена при подъеме по лестнице. Вначале она возникает после ходьбы на значительные расстояния, а затем, по мере прогрессирования атеросклеротических поражений артерий и ишемии, появляется даже после преодоления совсем небольших расстояний. На самых поздних стадиях она возникает даже во время покоя. Это состояние принято называть критической ишемией.
Стадии ЗПА таковы:
I – симптомы тромбоза и сужения артерий не ощущаются;
IIa – боли и перемежающаяся хромота возникают после преодоления более 200 м;
IIb – болевой синдром и хромота возникают при преодолении менее 200 м;
III – боли и перемежающаяся хромота возникают в состоянии покоя;
IV – из-за ишемии происходит возникновение язв и ран, вследствие некроза тканей.
На прогрессирование ЗПА указывают следующие проявления:
усиление болевого синдрома;
нарушения чувствительности и похолодание конечности;
сухость кожи и появление склонных к инфицированию трещин;
возникновения язв и ран на стопах, голени или пальцах ног.
При осложненном течении ЗПА приводит к развитию гангрены и необходимости срочной операции по ампутации конечности.
Аневризмы
Аневризмы периферических артерий характеризуются появлением патологически расширенных участков стенки артерий, возникающих из-за ее ослабления. В результате стенка артерии выпячивается и это состояние может осложняться тромбоэмболией, инсультами, или, при значительном истончении артериальной стенки, разрывами.
Около 70% таких аневризм возникает в области подколенных артерий, а 20% – в подвздошно-бедренном сегменте. Иногда они сочетаются с аневризмами брюшной аорты, которые в 50% случаев бывают двусторонними. Обычно аневризмы периферических артерий провоцируются атеросклерозом и инфекционными заболеваниями (в таких случаях выпячивание чаще всего локализуется в бедренной артерии). Иногда первопричиной их возникновения становится ущемление подколенной артерии или септические эмболы, приводящие к формированию микотической аневризмы.
Периферические аневризмы часто протекают бессимптомно. В некоторых случаях они проявляются следующими симптомами:
боль при прощупывании;
бледность и похолодание пораженной конечности;
нарушения чувствительности;
отсутствие пульса в области поражения при тромбоэмболии или разрыве патологического выпячивания;
боли, повышение температуры, общее недомогание (при инфекционной природе аневризм).
Риск разрыва артерии в области аневризмы низкий – не более 5% при подколенных выпучиваниях и 1 – 14% при илиофеморальных аневризмах.
Варикозное расширение вен
Варикозное расширение вен – это патологическое расширение просвета поверхностных венозных сосудов, сопровождающееся несостоятельностью венозных клапанов и приводящее к нарушению кровотока. Обычно выяснить основную причину повреждения сосудов не удается. Подобное нарушение как правило вызывается первичной клапанной недостаточностью и рефлюксом, первичным расширением венозных стенок из-за слабости сосудистых тканей, хронической венозной гипертензией или недостаточностью.
Чаще варикоз выявляется у женщин. Нередко он возникает на фоне беременности или тяжелых родов. Факторы риска его развития обычно отсутствуют, но иногда его возникновение объясняется наследственной предрасположенностью. Как правило, происходит поражение именно вен нижних конечностей.
Симптомы варикозной болезни не всегда заметны визуально. В начале вены могут быть напряженными и пальпируемыми. По мере прогрессирования заболевания они увеличиваются, выступают над поверхностью кожи и становятся видимыми. У больного возникают жалобы на боли в ногах, ощущения дискомфорта, усталости, напряжения и давления. Особенно патологические расширенные сосуды заметны в положении стоя.
При тромбировании вены у пациента появляются сильные боли, а поверхностные вены могут формировать венозные буллы, которые при малейшем физическом воздействии разрываются и кровоточат. Иногда такие кровотечения остаются незамеченными (например, во время сна), и приводят к летальному исходу.
Язвы и другие дерматологические нарушения при варикозе возникают редко. Они могут проявляться в виде появляющихся в области лодыжки проявлений экземы или пигментаций. Язвенные поражения обычно возникаю после травмы и бывают небольшими по размеру и поверхностными.
Диагностика сосудистых заболеваний нижних конечностей
Для выявления облитерирующих заболеваний артерий нижних конечностей (ОЗАНК) и аневризм больного направляют к сосудистому хирургу. После физикального осмотра пациенту может назначаться проведение следующих исследований:
определение лодыжечно-плечевого индекса;
допплерографическое и дуплексное ультразвуковое сканирование;
цифровая ангиография;
КТ-ангиография и МРТ-ангиография;
анализы крови на уровень липопротеидов ВП, НП и ОНП, СК миоглобин и С-реактивный белок, уровень общего холестерина и триглицеридов, сахар, коэффициент атерогенности.
Для выяснения первопричины заболевания и предотвращения осложнений пациенту могут рекомендоваться консультации других узкопрофильных специалистов: кардиолога, невролога, эндокринолога, гематолога, офтальмолога. При необходимости обследование больного дополняется проведением ЭКГ, Эхо-КГ, допплерографией сосудов головы и шеи, почечных артерий и пр.
Варикозное расширение вен обычно выявляется во время объективного осмотра и проведения специальных проб. При необходимости обследование дополняется дуплексным ультразвуковым сканированием вен ног.
Лечение облитерирующего атеросклероза и поверхностных аневризм периферических сосудов
Лечение ОЗАНК и проводится в зависимости от характера и выраженности проявлений заболевания. При незначительном нарушении в строении сосудов больному назначается консервативная терапия и динамическое наблюдение.
Всем больным обязательно рекомендуется устранение провоцирующих прогрессирование патологии факторов:
отказ от курения;
нормализация веса;
лечение артериальной гипертензии и контроль показателей АД;
достаточная физическая нагрузка: ходьба, прогулки, лечебная физкультура;
изменение рациона для снижения уровня вредного холестерина и триглицеридов;
контроль уровня сахара в крови;
применение пневматических манжет и чулок для устранения нагрузки на сосуды.
Медикаментозное лечение направляется на уменьшение тромбообразования, нормализацию кровотока и лечение повышающих риск развития инсульта и инфаркта миокарда патологий. С этой целью пациенту назначаются антиагреганты (Аспирин, Кардиомагнил и др.), Пентоксифиллин, ингибиторы АПФ, препараты для разжижения крови (например, Клопидогрель, Цилостазол и др.).
При невозможности восстановления нормального кровотока пациентам с II-III стадией ОЗАНК могут проводиться следующие виды хирургических операций:
тромбэндартерэктомия – проводится для устранения коротких локализованных поражениях аорты, общих или глубоких бедренных, подвздошных артерий;
шунтирование артерии – в обход закупоренной артерии создается дополнительный сосуд (шунт) для нормализации кровоснабжения;
протезирование артерии – пораженный участок артерии заменяется искусственным сосудистым протезом;
эндоваскулярные операции (баллонная ангиопластика и стентирование артерии) – просвет артерии расширяется при помощи специального баллона, который вводится в просвет артерии и надувается, при необходимости в место сужения может устанавливаться восстанавливающая нормальный кровоток цилиндрическая проволочная конструкция (стент).
Выбор метода хирургического лечения определяется клиническими проявлениями патологии. Эндоваскулярные вмешательст?
