Продолжительность жизни с атеросклерозом сосудов


При атеросклерозе возможна внезапная смерть
Согласно статистике, наиболее вероятная причиной внезапной смерти является атеросклероз коронарных сосудов и сосудов головного мозга. В первом случае – это инфаркт. Во втором – инсульт.
Атеросклероз – накопление холестерина в стенке сосуда с постепенным сужением просвета сосуда. Вот так выглядит сосуд при позднем атеросклерозе.


Постепенно бляшка растет, увеличивается в размере и в итоге перекрывает сосуд (см. рисунок ниже). От начала процесса до полного перекрытия сосуда может пройти достаточно мало времени – несколько лет. Все зависит от причины, которая запустила атеросклероз.
Кроме того, осложнения атеросклероза (инфаркты и инсульты) возникают и больных с небольшими бляшками. Это происходит при нарушении целостности ее «покрышки». Поэтому инфаркты и инсульты могут развиваться как у пожилых людей с выраженным атеросклерозом, так и у молодых – с наличием одной маленькой бляшки, которая до этого могла себя ничем не проявлять. Человек может считать себя абсолютно здоровым. При этом, у молодых людей без предшествующих жалоб, чаще развиваются более обширные инфаркты и инсульты, поскольку клетки сердца и мозга не «тренированы» к недостатку кислорода.

В странах Восточной Европы частота смертности от этих двух недугов приблизительно одинакова ( 50%50%). В России смертность от атеросклероза составляет 800 человек на 100 000 населения. Это самый высокий показатель в мире (смотреть статистику).
Проблема в том, что наличие атеросклероза чаще констатируют в поздних (запущенных) стадиях заболевания, когда уже поздно думать о профилактике. Нередко – это критические жалобы. Хуже, когда его находят посмертно при вскрытии: становится понятной причина внезапной смерти.
К сожалению, раннее выявление атеросклероза – это крайне редкие случаи в медицинской практике. Согласитесь, кто будет обращать внимание на минимальные жалобы?.. Подавило немного сердце и прошло или появилась головная боль при смене погоды. Заболело в грудной клетке, стала беспокоить быстрая утомляемость. Легкое головокружение, «шатнуло» раз, а потом вроде бы и не беспокоит… Ухудшилась память, стал плохим сон, появился шум в ушах… Чувство усталости утром…
Жалоб может быть множество. Ведь атеросклероз – это недостаточность кровотока: нехватка кислорода для питания мозга, сердца, ног и др. И самое главное – эти вроде жалобы минимальные, они почти незаметно нарастают. Многие их списывают на возраст, некоторые – на усталость и утомляемость на работе. Если человек хоть как-то озабочен своим здоровьем, развитие атеросклероза можно остановить и даже повернуть вспять. Для того, чтобы атеросклероз не стал неожиданным приговором, нужно соблюсти лишь одно условие: своевременно проверить свои сосуды на предмет атеросклероза.
Развитие атеросклероза можно остановить и даже уменьшить бляшки в размере нехирургическими методами. Как это сделать? На этом остановимся позже. ***
Как проявляет себя атеросклероз?
Поначалу никак. Проблема состоит в том, что атеросклероз – заболевание коварное. Отложение холестерина в стенках сосудов протекает бессимптомно. Катастрофа развивается внезапно и на поздних стадиях заболевания. При атеросклерозе поначалу не возникает, ни головной боли, ни головокружения. Человек получает удовольствие от вкусной и жирной еды.
Атеросклероз – это заболевание, которое не начинает проявляться только при устойчивом дефиците кровотока в сосуде. Это, например, может быть боль в сердце при нагрузке (ходьбе).
Вызывает ли атеросклероз головную боль, головокружение?
Головная боль имеет свои механизмы развития. Головная боль, как правило, связана с раздражением иннервированных структур головного мозга, чаще – его сосудов и оболочек. Для возникновения головной боли должно быть повышено давление в сосудах мозга, или повышено давление ликвора. При атеросклерозе сосудов головного мозга как правило головной боли не возникает. Если возникают жалобы на головную боль, то причины этой головной боли совершенно иные.
При проведении МРТ на современном оборудовании видны даже незначительные изменения в мозге, связанные с нарушением мозгового кровотока. Современное МРТ оборудование позволяет видеть минимальные изменения в ишемические мозге, которые только начинают развиваются на ранних стадиях снижения кровотока мозга.
Отчетливо виден инсульт (см. картинку ниже).

Как диагностировать атеросклероз?
Самый доступный способ диагностики и самый эффективный- это атеросклеротический тест (разработка клиники «Меддиагностика»). Он позволяет в течение нескольких минут определить наличие атеросклероза и его стадию. Мы выявляем наличие атеросклеротических бляшек, определяем степень сужения сосудов сердца, а также – наиболее ранние проявления атеросклероза – утолщение внутреннего слоя сосудов. На этом этапе мы можем эффективно воздействовать на процессы развития атеросклероза. Часто удается стабилизировать процесс или даже уменьшить его проявления.
Ниже приведены примеры визуализации атеросклеротического поражения сосудов.


Выявить наличие атеросклероза сосудов сердца у пациента позволяет тест с нагрузочными пробами (тредмил-тест), который является для клиники «Меддиагностика» рутинным и проводится при любом подозрении на патологию сосудов сердца.
Его суть состоит в том, что при физической нагрузке (ходьба в разных режимах, бег) сердцу требуется больше кислорода. Соответственно, сосуды должны поставлять больше крови к мышце сердца. В случае сужения сосуды не справляются с питанием сердечной мышцы. Мышца сердца испытывает кислородное голодание, ее функция начинает меняться. Это проявляется на электрокардиограмме, которую записывают параллельно.
Конечно, можно провести коронарографию, которая является «золотым стандартом» в диагностике атеросклеротического поражения сосудов сердца. Но, коронарография является сложным исследованием, имеющим свои недостатки и риски (хирургическое вмешательство в сосуды сердца, введение контраста, большая рентгеновская нагрузка, дороговизна исследования). Нет необходимости проводить ее всем пациентам с болями в грудной клетке.
Для того, чтобы определить есть ли у Вас атеросклероз сосудов сердца и нужно ли Вам проводить коронарографию, сначала назначается более простой, дешевый и безопасный для пациента тредмил-тест. И только при продтверждении стенокардии на тредмил-тесте рекомендуется проведение коронарографии.
Используемые в клинике «Медиагностика» методы нехирургического выявления атеросклероза являются решением в рамках доказательной медицины и рекомендованы протоколами Минестерствм здоравоохранения Украины для уточнения причины болей в сердце, определения дальнейшей тактики обследования и лечения, в том числе и перед проведением коронарографии.
Недостатки коронарографии
- Коронарография – это хирургическая операция со всеми возможными осложнениями.
- Коронарография – весьма недешевая операция.
- Более того, при коронарографии пациент получает немалую рентгеновскую лучевую нагрузку.
Используемые в клинике «Медиагностика» методы нехирургического выявления атеросклероза являются решением в рамках доказательной медицины. Они позволяют без высоких финансовых физических затрат определить целесообразность проведения хирургического вмешательства в виде коронарографии.
Клинический пример
Недавно в клинике «Меддиагностика» проходил лечение пациент – доктор с 35 летним стажем. Его возраст – 62 года. Ранее возникла интенсивная боль в области сердца. Срочно была проведена коронарография… Которая не выявила сужения коронарных сосудов сердца. Проведенное последующее обследование выявило причину боли – патология позвоночника. Вопрос лечения и реабилитации решили за 1 неделю. В настоящий момент у пациента болей в сердце нет.
Что рекомендует международное сообщество?
Согласно КЛИНИЧЕСКИМ РЕКОМЕНДАЦИЯМ ESC/EACTS ПО РЕВАСКУЛЯРИЗАЦИИ МИОКАРДА (2014)(цитировано согласно публикации: Российский кардиологический журнал № 2 (118) | 2015), «может быть использовано несколько тестов, важно избегать лишних диагностических шагов». О коронарографии: «Риски нагрузок, фармакологических провокаций, применения контрастных веществ, инвазивных процедур и суммарной лучевой экспозиции должны быть взвешены относительно рисков самого заболевания и задержки диагноза».
Это означает, что согласно международным рекомендациям, коронарографию проводят:
- В экстренных ситуациях при доказанной ишемии (нарушении питания) сердца (как минимум с использованием ЭКГ).
- При установленном диагнозе «стенозирующий атеросклероз».
- Нет смысла проводить отдельно коронарографию, а затем еще одну операцию по реваскуляризации (установку стентов для расширения сосудов). Целевообразно объединить эти две процедуры.
Таким образом, сначала диагноз, а потом – коронарография. Тем более, что боли в области сердца нередко вызваны т.н. внекардиальными причинами – не связанными с самим сердцем. Например, с изменениями в позвоночнике и околопозвоночных суставах (читать больше).
Определить наличие атеросклероза без коронарографии. Как это делается? читать больше.
Источник
Атеросклероз – это системное поражение артерий крупного и среднего калибра, сопровождающееся накоплением липидов, разрастанием фиброзных волокон, дисфункцией эндотелия сосудистой стенки и приводящее к местным и общим расстройствам гемодинамики. Атеросклероз может являться патоморфологической основой ИБС, ишемического инсульта, облитерирующего поражения нижних конечностей, хронической окклюзии мезентериальных сосудов и др. Диагностический алгоритм включает определение уровня липидов крови, выполнение УЗИ сердца и сосудов, ангиографических исследований. При атеросклерозе проводится медикаментозная терапия, диетотерапия, при необходимости – реваскуляризирующие хирургические вмешательства.
Общие сведения
Атеросклероз – поражение артерий, сопровождающееся холестериновыми отложениями во внутренних оболочках сосудов, сужением их просвета и нарушением питания кровоснабжаемого органа. Атеросклероз сосудов сердца проявляется главным образом приступами стенокардии. Ведет к развитию ишемической болезни сердца (ИБС), инфаркта миокарда, кардиосклероза, аневризмы сосудов. Атеросклероз может привести к инвалидизации и преждевременной смерти.
При атеросклерозе происходит поражение артерий среднего и крупного калибра, эластического (крупные артерии, аорта) и мышечно-эластического (смешанного: сонные, артерии головного мозга и сердца) типов. Поэтому атеросклероз является наиболее частой причиной инфаркта миокарда, ИБС, мозгового инсульта, нарушений кровообращения нижних конечностей, брюшной аорты, мезентериальных и почечных артерий.
В последние годы заболеваемость атеросклерозом приобрела угрожающие масштабы, опередив по риску развития потери работоспособности, инвалидизации и смертности такие причины как травмы, инфекционные и онкологические заболевания. С наибольшей частотой атеросклероз поражает мужчин старше 45-50 лет (в 3-4 раза чаще, чем женщин), но встречается у пациентов более молодого возраста.
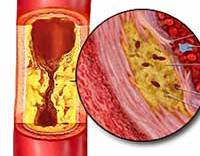
Атеросклероз
Причины атеросклероза
Факторы, влияющие на развитие атеросклероза, разделяются на три группы: неустранимые, устранимые и потенциально устранимые. К неустранимым факторам относятся те, которые нельзя исключить с помощью волевого или медицинского воздействия. В их число входят:
- Возраст. С возрастом риск развития атеросклероза возрастает. Атеросклеротические изменения сосудов в той или иной мере наблюдаются у всех людей после 40-50 лет.
- Пол. У мужчин развитие атеросклероза происходит на десять лет раньше и превышает показатель заболеваемости атеросклерозом среди женщин в 4 раза. После 50-55 лет уровень заболеваемости атеросклерозом среди женщин и мужчин выравнивается. Это объясняется снижением продукции эстрогенов и их защитной функции у женщин в период менопаузы.
- Отягощенная семейная наследственность. Нередко атеросклероз развивается у пациентов, чьи родственники страдают этой болезнью. Доказано, что наследственность по атеросклерозу способствует раннему (до 50 лет) развитию заболевания, в то время как после 50 лет генетические факторы не оказывают ведущей роли в его развитии.
Устранимыми факторами атеросклероза считаются те, которые могут быть исключены самим человеком посредством изменения привычного образа жизни. К ним относятся:
- Курение. Его влияние на развитие атеросклероза объясняется отрицательным воздействием никотина и смол на сосуды. Многолетнее курение в несколько раз увеличивает риск гиперлипидемии, артериальной гипертензии, ИБС.
- Несбалансированное питание. Употребление в пищу большого количества жиров животного происхождения ускоряет развитие атеросклеротических изменений сосудов.
- Гиподинамия. Ведение малоподвижного образа жизни способствует нарушению жирового обмена и развитию ожирения, сахарного диабета, атеросклероза сосудов.
К потенциально и частично устранимым факторам риска относят те хронические нарушения и заболевания, которые возможно скорректировать посредством назначенного лечения. Они включают:
- Артериальную гипертонию. На фоне повышенного артериального давления создаются условия для повышенного пропитывания сосудистой стенки жирами, что способствует формированию атеросклеротической бляшки. С другой стороны, снижение эластичности артерий при атеросклерозе способствует поддержанию повышенного кровяного давления.
- Дислипидемию. Нарушение жирового обмена в организме, проявляющееся повышенным содержанием холестерина, триглицеридов и липопротеидов, играет ведущую роль в развитии атеросклероза.
- Ожирение и сахарный диабет. Повышают вероятность атеросклероза в 5-7 раз. Это объясняется нарушением жирового обмена, лежащего в основе данных заболеваний и являющегося пусковым механизмом атеросклеротического поражения сосудов.
- Инфекции и интоксикации. Инфекционные и токсические агенты оказывают повреждающее воздействие на сосудистые стенки, способствуя их атеросклеротическим изменениям.
Есть мнения, что в развитии атеросклероза играют роль инфекционные агенты (вирус простого герпеса, цитомегаловирус, хламидийная инфекция и др.), наследственные заболевания, сопровождающиеся повышением уровня холестерина, мутации клеток сосудистых стенок и т. д.
Знание факторов, способствующих развитию атеросклероза, особенно важно для его профилактики, т. к. влияние устранимых и потенциально устранимых обстоятельств можно ослабить или совсем исключить. Устранение неблагоприятных факторов позволяет существенно замедлить и облегчить развитие атеросклероза.
Патогенез
При атеросклерозе происходит системное поражение артерий в результате нарушений липидного и белкового обмена в стенках сосудов. Нарушения обмена характеризуются изменением соотношения между холестерином, фосфолипидами и протеинами, а также избыточным образованием β-липопротеидов. Считается, что в своем развитии атеросклероз проходит несколько стадий:
- I cтадия – липидного (или жирового) пятна. Для отложения жиров в сосудистой стенке существенную роль играют микроповреждения стенок артерий и локальное замедление кровотока. Наиболее подвержены атеросклерозированию участки разветвлений сосудов. Сосудистая стенка разрыхляется и отекает. Ферменты артериальной стенки стремятся растворить липиды и защитить ее целостность. Когда защитные механизмы истощаются, на этих участках образуются сложные комплексы соединений, состоящие из липидов (преимущественно холестерина), белков и происходит их отложение в интиме (внутренней оболочке) артерий. Продолжительность стадии липидного пятна различна. Такие жировые пятна видимы только под микроскопом, их можно обнаружить даже у грудных детей.
- II стадия – липосклероза. Характеризуется разрастанием в участках жировых отложений молодой соединительной ткани. Постепенно идет формирование атеросклеротической (или атероматозной) бляшки, состоящей из жиров и соединительнотканных волокон. На данном этапе атеросклеротические бляшки еще жидкие и могут быть подвергнуты растворению. С другой стороны, они представляют опасность, т. к. их рыхлая поверхность может разрываться, а фрагменты бляшек – закупоривать просвет артерий. Стенка сосуда в месте прикрепления атероматозной бляшки теряет свою эластичность, трескается и изъязвляется, приводя к образованию тромбов, также являющихся источником потенциальной опасности.
- III стадия – атерокальциноза. Дальнейшее формирование бляшки связано с ее уплотнением и отложением в ней солей кальция. Атеросклеротическая бляшка может вести себя стабильно или постепенно расти, деформируя и сужая просвет артерии, вызывая прогрессирующее хроническое нарушение кровоснабжения питаемого пораженной артерией органа. При этом высока вероятность острой закупорки (окклюзии) просвета сосуда тромбом или фрагментами распавшейся атеросклеротической бляшки с развитием участка инфаркта (некроза) или гангрены в кровоснабжаемой артерией конечности или органе.
Симптомы атеросклероза
При атеросклерозе чаще страдают грудной и брюшной отделы аорты, коронарные, мезентериальные, почечные сосуды, а также артерии нижних конечностей и головного мозга. В развитии атеросклероза различают доклинический (бессимптомный) и клинический периоды. В бессимптомном периоде в крови обнаруживается повышенное содержание β-липопротеидов или холестерина при отсутствии симптомов заболевания. Клинически атеросклероз начинает себя проявлять, когда происходит сужение артериального просвета на 50% и более. В течении клинического периода выделяют три стадии: ишемическую, тромбонекротическую и фиброзную.
- В стадии ишемии развивается недостаточность кровоснабжения того или иного органа (например, ишемия миокарда вследствие атеросклероза коронарных сосудов проявляется стенокардией).
- В тромбонекротической стадии присоединяется тромбоз измененных артерий – атеротромбоз (так, течение атеросклероза коронарных сосудов может осложниться инфарктом миокарда).
- На стадии фиброзных изменений происходит разрастание соединительной ткани в плохо кровоснабжаемых органах (так, атеросклероз коронарных артерий приводит к развитию атеросклеротического кардиосклероза).
Клинические симптомы атеросклероза зависят от вида пораженных артерий. Проявлением атеросклероза коронарных сосудов служат стенокардия, инфаркт миокарда и кардиосклероз, последовательно отражающие стадии недостаточности кровообращения сердца.
Течение атеросклероза аорты длительное и долгое время бессимптомное, даже в тяжелых формах. Клинически атеросклероз грудной аорты проявляется аорталгией – давящими или жгучими болями за грудиной, иррадиирующими в руки, спину, шею, верх живота. В отличие от болей при стенокардии аорталгия может длиться по несколько часов и дней, периодически ослабевая или усиливаясь. Снижение эластичности стенок аорты вызывает усиление работы сердца, приводя к гипертрофии миокарда левого желудочка.
Атеросклероз брюшной аорты проявляется болями в области живота различной локализации, метеоризмом, запорами. При атеросклерозе бифуркации брюшной аорты наблюдается онемение и похолодание ног, отек и гиперемия стоп, некрозы и язвы пальцев ног, перемежающаяся хромота.
Проявлениями атеросклероза мезентериальных артерий служат приступы «брюшной жабы» и нарушение пищеварительной функции вследствие недостаточности кровоснабжения кишечника. У пациентов отмечается появление резких болей спустя несколько часов после еды. Боли локализуются в области пупка или верхних отделах живота. Продолжительность болевого приступа от нескольких минут до 1-3 часов, иногда болевой синдром купируется приемом нитроглицерина. Появляются вздутие живота, отрыжка, запор, сердцебиение, повышение артериального давления. Позднее присоединяются зловонные поносы с фрагментами непереваренной пищи и неусвоенным жиром.
Атеросклероз почечных артерий ведет к развитию вазоренальной симптоматической артериальной гипертензии. В моче определяются эритроциты, белок, цилиндры. При одностороннем атеросклеротическом поражении артерий отмечается медленное прогрессирование гипертонии, сопровождающееся стойкими изменениями в моче и стойко высокими цифрами АД. Двустороннее поражение почечных артерий вызывает злокачественную артериальную гипертонию.
При атеросклерозе сосудов головного мозга отмечается снижение памяти, умственной и физической работоспособности, внимания, интеллекта, головокружение, нарушения сна. В случаях выраженного атеросклероза сосудов мозга изменяется поведение и психика пациента. Атеросклероз артерий мозга может осложняться острым нарушением мозгового кровообращения, тромбозами, кровоизлияниями.
Проявлениями облитерирующего атеросклероза артерий нижних конечностей служат слабость и боли в икроножных мышцах голени, онемение и зябкость ног. Характерно развитие синдрома «перемежающейся хромоты» (боли в икроножных мышцах возникают при ходьбе и стихают в покое). Отмечаются похолодание, бледность конечностей, трофические нарушения (шелушение и сухость кожи, развитие трофических язв и сухой гангрены).
Осложнения атеросклероза
Осложнениями атеросклероза служат хроническая или острая сосудистая недостаточность кровоснабжаемого органа. Развитие хронической сосудистой недостаточности связано с постепенным сужением (стенозом) просвета артерии атеросклеротическими изменениями – стенозирующим атеросклерозом. Хроническая недостаточность кровоснабжения органа или его части ведет к ишемии, гипоксии, дистрофическим и атрофическим изменениям, разрастанию соединительной ткани и развитию мелкоочагового склероза.
К возникновению острой сосудистой недостаточности приводит острая закупорка сосудов тромбом или эмболом, что проявляется клиникой острой ишемии и инфаркта органов. В ряде случаев может происходить разрыв аневризмы артерии с летальным исходом.
Диагностика атеросклероза
Первоначальные данные за атеросклероз устанавливаются путем выяснения жалоб пациента и факторов риска. Рекомендована консультация кардиолога. При общем осмотре выявляются признаки атеросклеротического поражения сосудов внутренних органов: отеки, трофические нарушения, снижение веса, множественные жировики на теле и др. Аускультация сосудов сердца, аорты выявляет систолические шумы. За атеросклероз свидетельствуют изменение пульсации артерий, повышение АД и т. д.
Данные лабораторных исследований указывают на повышенный уровень холестерина крови, липопротеидов низкой плотности, триглицеридов. Рентгенологически на аортографии выявляются признаки атеросклероза аорты: ее удлинение, уплотнение, кальциноз, расширение в брюшном или грудном отделах, наличие аневризм. Состояние коронарных артерий определяют путем проведения коронарографии.

КТ-ангиография дуги аорты. Атеросклероз сосудов дуги аорты. Атеросклеротическая бляшка
Нарушения кровотока по другим артериям определяется проведением ангиографии – контрастной рентгенографии сосудов. При атеросклерозе артерий нижних конечностей по данным ангиографии регистрируется их облитерация. С помощью УЗДГ сосудов почек выявляется атеросклероз почечных артерий и соответственные нарушения функции почек.
Методы ультразвуковой диагностики артерий сердца, нижних конечностей, аорты, сонных артерий регистрируют снижение магистрального кровотока по ним, наличие атероматозных бляшек и тромбов в просветах сосудов. Снижение кровотока может быть диагностировано при помощи реовазографии нижних конечностей.
Лечение атеросклероза
При лечении атеросклероза придерживаются следующих принципов:
- ограничение поступающего в организм холестерина и уменьшение его синтеза клетками тканей;
- усиление выведения холестерина и его метаболитов из организма;
- использование заместительной терапии эстрогенами у женщин в менопаузу;
- воздействие на инфекционных возбудителей.
Ограничение поступающего с пищей холестерина производится назначением диеты, исключающей холестеринсодержащие продукты.
Для медикаментозного лечения атеросклероза используют следующие группы препаратов:
- Никотиновая кислота и ее производные – эффективно снижают содержание триглицеридов и холестерина в крови, повышают содержание липопротеидов высокой плотности, обладающих антиатерогенными свойствами. Назначение препаратов никотиновой кислоты противопоказано пациентам, страдающим заболеваниями печени.
- Фибраты (клофибрат) – снижают синтез в организме собственных жиров. Также могут вызывать нарушения в работе печени и развитие желчнокаменной болезни.
- Секвестранты желчных кислот (холестирамин, колестипол) – связывают и выводят желчные кислоты из кишечника, понижая тем самым количество жиров и холестерина в клетках. При их применении могут отмечаться запоры и метеоризм.
- Препараты группы статинов (ловастатин, симвастатин, правастатин) – наиболее эффективны для снижения холестерина, т. к. уменьшают его производство в самом организме. Применяют статины на ночь, т. к. ночью синтез холестерина усиливается. Могут приводить к нарушениям в работе печени.
Проведение хирургического лечения при атеросклерозе показано в случаях высокой угрозы или развития окклюзии артерии бляшкой или тромбом. На артериях проводятся как открытые операции (эндартеректомия), так и эндоваскулярные – с дилатацией артерии при помощи баллонных катетеров и установкой стента в месте сужения артерии, препятствующего закупорке сосуда.
При выраженном атеросклерозе сосудов сердца, угрожающем развитием инфаркта миокарда, проводят операцию аортокоронарного шунтирования.
Прогноз и профилактика атеросклероза
Во многом прогноз атеросклероза определяется поведением и образом жизни самого пациента. Устранение возможных факторов риска и активная медикаментозная терапия позволяют задержать развитие атеросклероза и добиться улучшения в состоянии пациента. При развитии острых расстройств кровообращения с образованием очагов некроза в органах прогноз ухудшается.
С целью предупреждение атеросклероза необходим отказ от курения, исключение стрессового фактора, переход на нежирную и бедную холестерином пищу, систематическая физическая активность соразмерно возможностям и возрасту, нормализация веса. Целесообразно включение в рацион продуктов, содержащих клетчатку, растительных жиров (льняного и оливкового масел), растворяющих холестериновые отложения. Прогрессирование атеросклероза можно замедлить приемом холестеринснижающих лекарственных препаратов.
Источник
