Проекционные линии для доступа к подключичным сосудам
Хирургические доступы к подключичной артерии – техникаЧто касается специальных доступов именно к первой зоне шеи, то в литературе существует единая точка зрения, заключающаяся в том, что для всех вариантов повреждений первой зоны и верхней грудной апертуры универсального доступа не существует. В литературе известно около десятка предложений. В частности, вследствие сложной топографии подключичных сосудов (верхнее средостение, затем первая зона шеи, затем подкрыльцовая ямка) доступы к различным их отделам должны быть разными. К. L. Mattox и соавт. при повреждении подключичной артерии справа рекомендуют использовать срединную стернотомию. При повреждении проксимальных отделов артерии слева — переднебоковую торакотомию в третьем межреберье, а при ранениях дистальных отделов — поперечный доступ по верхнему краю ключицы. В ряде случаев достаточно пересечь ключицу, чтобы на протяжении 4-5 см обнажить подключичные сосуды в их средней трети. Естественно, что в ходе операции в этой зоне необходимо соблюдать осторожность, чтобы не травмировать плечевое сплетение. Доступы с резекцией части ключицы или грудины создают удобные условия для хирургической операции [Петровский Б. В., Рихтер Г. А.], но приводят к инвалидизации пациентов. Поэтому некоторые хирурги, стремясь избежать опасностей, связанных с пересечением или резекцией ключицы, находят выход в том, что используют комбинацию из над- и подключичных доступов. Доступ к подключичной артерии выше ключицыПри доступе к подключичной артерии выше ключицы, голову раненого отклоняют в противоположную сторону, под лопатки подкладывают валик, а ключицу и плечо отводят книзу, для чего руку оттягивают вниз. Горизонтальный разрез кожи начинают от яремной вырезки до переднего края трапециевидной мышцы, отступя на 1,5-2 см от верхнего края ключицы. После рассечения платизмы обнажают и пересекают между двумя лигатурами наружную яремную вену. Пройдя через глубокую фасцию шеи и отодвинув латерально и вверх лопаточно-подъязычную мышцу (при необходимости ее можно и пересечь), тупым путем проходят в более глубокие слои и пальпаторно обнаруживают бугорок Лисфранка — место прикрепления передней лестничной мышцы к первому ребру. Рядом, латеральнее бугорка расположена подключичная артерия. Пересекающая операционное поле и служащая помехой поперечная вена лопатки может быть пересечена после лигирования.
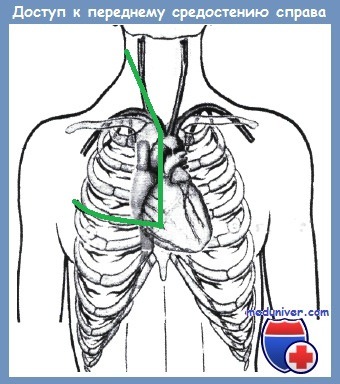
Доступ к подключичной артерии ниже ключицыДоступ к подключичной артерии ниже ключицы более сложен, так как артерия залегает здесь гораздо глубже. В отличие от доступа к проксимальным отделам артерии, пострадавшего укладывают так, чтобы плечо сместилось вверх, для чего валик подкладывают непосредственно под плечевой сустав. Разрез кожи производят от середины ключицы до клювовидного отростка, отступя 1,5-2 см от нижнего ее края. При рассечении кожи и поверхностной фасции необходимо сохранять латерально расположенную v. cephalica. Разрез кожи можно продлить вниз, по латеральному краю большой грудной мышцы, при необходимости надсекая ее в поперечном направлении. После рассечения клювовидно-плечевой фасции тупым путем проникают между дельтовидной, подключичной и большой грудной мышцей, обнажая сосуди-сто-нервный пучок. Подключичная артерия расположена здесь между нервным сплетением и подключичной веной (медиально от нервного сплетения). В других случаях хирурги вместо пересечения ключицы используют ее вычленение в грудино-ключичном сочленении, с пересечением хрящей ребер до уровня третьего межреберья и переходом на переднюю торакотомию на этом уровне, в результате чего открывается доступ в плевральную полость, к подключичным сосудам снизу и к переднему средостению на стороне доступа. Однако осмотр медиальных отделов подключичных сосудов и плечеголовного ствола требует выполнения стернотомии: или полной продольной стернотомии, или частичной продольной стернотомии с переходом по третьему межреберыо в сторону ранения. Полная продольная стернотомия, получившая широкое распространение как универсальный доступ в плановой кардиохирургии, обладает тем не менее рядом существенных недостатков. Частота осложнений при ней, по данным литературы, достигает 11-13% [Cohen М. и др.], а при возникновении остеомиелита и гнойного медиастинита летальность (по источникам, относящимся к последней четверти XX в.) колеблется от 25 до 50% [Serry С. et al.]. Высокая частота осложнений, с нашей точки зрения, связана прежде всего с недостаточно прочной фиксацией краев стернотомической раны, что приводит к их дигисценции (отхождения друг от друга и патологической подвижности) с резким замедлением или невозможностью консолидации. Патологическая подвижность в условиях нарушенного кровоснабжения тела грудины и наличие множества инородных тел в виде металлических проволок, скрепляющих грудину, способствуют развитию воспалительного процесса, а при присоединении микрофлоры — гнойного остеомиелита грудины. При распространении гнойного процесса за пределы внутренней пластины грудины возникает гнойный медиастинит. У рассматриваемого нами контингента пациентов ситуация усугубляется тем, что перечисленные выше процессы протекают на фоне массивной кровопотери и первичного инфицирования тканей в результате ранения.
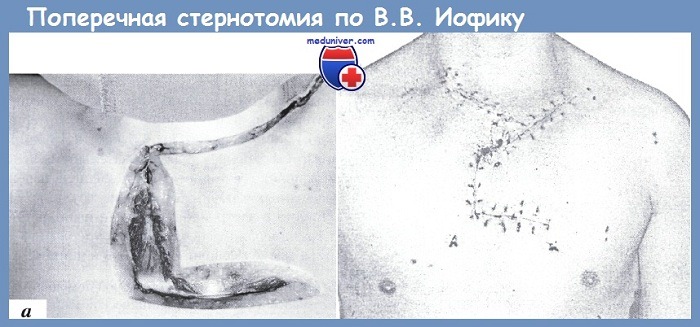
Частичная стернотомия до некоторой степени лишена перечисленных выше недостатков полной продольной стернотомии и нашла достаточно широкое применение как составная часть сложных комбинированных доступов к структурам верхнего средостения. В англоязычной литературе они именуются «Trap-door access», в отечественной — лоскутными доступами. С учетом перечисленных выше аспектов, заслуживает внимания модификация поперечной стернотомии с пересечением первых ребер и ключиц, разработанная в НИИ скорой помощи им. Н. В. Склифосовского В. В. Иофиком. Суть её состоит в создании бокового лоскута с сохранением кровоснабжения за счет мышечных ветвей верхних межреберных артерий, а также внутренней грудной и боковой грудной артерии. Осуществляется она следующим образом. В положении пострадавшего на спине производят строго горизонтальный разрез кожи в поперечном направлении, начиная от границы латеральной и средней трети левой ключицы до медиальной трети правой ключицы, затем продолжая его вертикально вниз до уровня второго межреберья, после чего ведут разрез кожи поперек грудины, наклоняя его на 2°-3° каудальнее, до левой среднеключичной линии. Послойно рассекают подкожную жировую клетчатку, грудную фасцию, пучки правой большой грудной мышцы. Левую ключицу пересекают в середине ее наружной трети, правую ключицу — в середине медиальной трети. Необходимо подчеркнуть, что при выполнении этого этапа следует соблюдать осторожность, чтобы не повредить подключичные вены. Затем проволочной пилой пересекают правое I ребро у места его прикрепления к рукоятке грудины. Далее поперечно перепиливают грудину таким образом, чтобы линия ее пересечения проходила по сочленению рукоятки и тела грудины Затем тупым путем разделяют ткани позади грудины. Хрящевую часть левого I ребра легко переламывают в месте соединения с костной частью при отведении рукоятки грудины проведенной под нее ладонью. При этом образуется хорошо кровоснабжаемый лоскут на широкой кожно-мышечной ножке. После препаровки, не встречающей затруднений в условиях раны размером 25-15 см, хирургическому действию становится доступным все верхнее средостение. Из этого доступа при необходимости, не используя добавочной препаровки или дополнительных разрезов, можно выполнить вмешательство на сосудах от дуги аорты до бифуркаций общих сонных артерий, оперировать на трахее, пищеводе, телах шейных позвонков. Дополнительно увеличить площадь вмешательства можно, отведя крючком верхний край раны.
Угол операционного действия превышает 90° для всех магистральных сосудов и приближается к 90° при работе на трахее и пищевода. Легко достижимы проксимальные отделы обеих позвоночных артерий — ситуация, невозможная при использовании других видов оперативных подходов. Питание тела грудины при этом не нарушается, так как обеспечивается двумя межреберными артериями, а внутренняя грудная артерия, располагаясь на глубине от 0,6 до 1,5 см от заднего края рукоятки грудины, при выполнении доступа не может быть повреждена. Обязательными условиями хорошего заживления раны являются полное сопоставление и надежная иммобилизация обеих пересеченных ключиц и рукоятки грудины. Наиболее просто и доступно для хирурга в экстренной ситуации выполнение металлоостеосинтеза спицами Киршнера, обеспечивающего удержание отломков без их угловых смещений, а также смещений по длине и ширине. Больной Б., 29 лет. Доставлен в НИИ скорой помощи им. И. В. Склифосовского в крайне тяжелом состоянии, с клинической картиной геморрагического шока. За 1,5 ч до поступления от неизвестного лица получил колото-резаное ранение шеи. Над медиальной головкой правой ключицы, в первой зоне шеи, имеется прикрытая тромбом рана размером 4×1,5 см, пересекающаяся нижнюю треть правой грудино-ключично-сосцевидной мышцы. Выявлено интенсивное венозное кровотечение из глубины средостения, заподозрено ранение плечего-ловного ствола. Под эндотрахеальным наркозом выполнена лоскутная поперечная стернотомия. При ревизии обнаружено прохождение раневого канала из правой надключичной области, косо сверху вниз, справа — палево, спереди — назад, сквозь верхнее средостение с поперечным пересечением левой плечего-ловной вены на 2/3 диаметра и с проникновением раневого канала в левую плевральную полость. Левосторонний гемоторакс 2,5 л. Кровь из плевральной полости собрана для реинфузии. Рана левой плечеголовной вены ушита боковым непрерывным швом (пролен 5/0) на атравматической игле. Операция закончена дренированием левой плевральной полости по Бюлау, металлоостео-синтезом спицами ключиц и рукоятки грудины. Плевральный дренаж удален на 6-й день. На 7-е сутки, при нарушении режима у пациента произошла миграция кнаружи спицы, фиксировавшей отломки правой ключицы. Спица удалена, правая рука иммобилизована повязкой Дезо. На 9-й день после операции по поводу левостороннего гидроторакса выполнена плевральная пункция: эвакуировано 600 мл лизированной крови. При повторном ультразвуковом и рентгенологическом контроле выявлено минимальное количество жидкости в левом плевральном синусе без тенденции к увеличению, проходимость левой плечеголовной вены сохранена. Рана зажила первичным натяжением. В удовлетворительном состоянии пациент выписан на 20-й день после ранения. Таким образом, при глубоких ранениях шеи следует использовать стандартный доступ — переднюю продольную коллотомию. Необходимость ревизии таких крупных артерий, как подключичная и позвоночная, требует применения специальных доступов. Во всех доступах ограниченность и травматичность сочетаются в разной степени. Кроме того, следует учитывать и время, затрачиваемое на выполнение доступа. – Также рекомендуем “Техника операции при ранении сосудов шеи – хирургическая тактика” Оглавление темы “Хирургическая тактика при ранениях”:
|
Источник
Хирургическая анатомия подключичной области. Проекционные линии для доступа к подключичным сосудам. Методика блокады плечевого сплетения. Возможные осложнения
Подключичные артерии располагаются под 5-й фасцией. Правая подключичная артерия, a. subclavia dextra, отходит от плечеголовного ствола, а левая, a. subclavia sinistra, от дуги аорты. Подключичную артерию условно делят на четыре отдела: 1) грудной от места отхождения до медиального края m. scalenus anterior; 2) межлестничный, соответствующий межлестничному пространству, spatium interscalenum; 3) надключичный отдел от латерального края передней лестничной мышцы до ключицы; 4) подключичный от ключицы до верхнего края малой грудной мышцы. Последний отдел артерии называется уже подмышечной артерией, и его изучают в подключичной области, в ключич-но-грудном треугольнике, trigonum clavipectorale.
В первом отделе подключичная артерия лежит на куполе плевры и связана с ним соединительнотканными тяжами. На правой стороне шеи кпереди от подключичной артерии располагается пироговский венозный угол место слияния подключичной вены и внутренней яремной вены. По передней поверхности подключичной артерии поперечно к ней спускается n. vagus, от которого здесь отходит n. laryngeus recurrens, огибающий артерию снизу и сзади и поднимающийся кверху в углу между трахеей и пищеводом (рис. 6.19). Кнаружи от блуждающего нерва артерию пересекает п. phrenicus dexter. Между блуждающим и диафрагмальным нервами находится подключичная петля симпатического ствола, ansa subclavia [Vieussens], охватывающая составляющими ее ветвями подключичную артерию. Кнутри от подключичной артерии проходит правая обшая сонная артерия. На левой стороне шеи первый отдел подключичной артерии лежит глубже и прикрыт общей сонной артерией. Левая подключичная артерия примерно на 4 см длиннее правой. Впереди левой подключичной артерии находится внутренняя яремная вена и начало левой плечеголовной вены. Между этими венами и артерией проходят n. vagus и n. phrenicus sinister, но не поперечно к артерии, как на правой стороне, а вдоль ее передней стенки (n. vagus кнутри, n. phrenicus снаружи, ansa subclavia между ними). Медиальнее подключичной артерии находятся пищевод и трахея, а в борозде между ними n. laryngeus recurrens sinister (он отходит от блуждающего нерва значительно ниже, чем правый, у нижнего края дуги аорты). Между левыми подключичной и общей сонной артериями, огибая подключичную артерию сзади и сверху, проходит ductus thoracicus.
Техника катетеризации подключичной вены по Сельдингеру:
Доступ к подключичной вене может осуществляться из нескольких точек:
а) подключичный доступ (точка Аубаниака):
1. Положение больного лежа на спине, головной конец стола опущен, под спину больного положен валик, голова повернута в сторону, противоположную месту пункции, рука на стороне пункции приведена к туловищу, суппинирована, ассистент тянет ее в каудальном направлении. Врач располагается у головного конца стола.
2. Обработка операционного поля антисептиком
3. Шприцем с тонкой иглой вводят внутрикожно 0,5% раствор новокаина для создания лимонной корочке в точке, на 1 см ниже ключицы на лини, разделяющей среднюю и внутреннюю треть ключицы.
4. Иглу продвигают из этой точки медиально к верхнему краю грудинно-ключичного сочленения, непрерывно предпосылая раствор новокаина. Иглу проводят под ключицу и вводят туда остаток новокаина, затем иглу извлекают.
5. Толстой острой иглой, ограничивая указательным пальцем глубину ее введения, на глубину 1-1,5 см прокалывают кожу в месте расположения лимонной корочки, иглу извлекают.
6. Шприц вместимостью 20 мл до половины набирают 0,9% раствор хлорида натрия, надевают не очень острую (чтобы избежать пункции артерии) иглу длиной 7-10 см с тупо скошенным концом. Направление скоса должно быть отмечно на канюля. При введении иглы ее скос должен быть ориентирован в каудально-медиальном направлении.
7. Иглу вводят в прокол, предварительно выполненный острой иглой (см. выше). При этом глубина вводимой иглы должна быть ограничена указательным пальцем (не более 2 см).
8. Иглу продвигают медиально по направлению к верхнему краю грудинно-ключичного сочленения, периодически подтягивая поршень назад и проверяя поступление крови в шприц. При неудаче иглу продвигают назад, не извлекая полностью, и повторяют попытку, изменив на несколько градусов направление продвижения.
9. Как только в шприце появляется кровь, часть ее вводят обратно в вену и вновь насасывают шприц, стремясь получить достоверный обратный ток крови. В случае получения положительного результата, просят больного задержать дыхание и снимают шприц с иглы, пальцем зажимая ее отверстие.
10. В иглу легкими вворачивающими движениями до половины вводят проводник с катетером. Его длина в 2,5 раза превышает длиную катетера. Иглу по проводнику из вены извлекают.
11. Катетер по проводнику вводят в вену. Вновь просят больного задержать дыхание, проводник извлекают, закрывая пальцем отверстие катетера. Затем на последний надевают резиновую пробку. После этого больному разрешают дышать.
12. Катетер фиксируется к коже одиночным шелковым швов. Поверх него накладывается асептическая повязка. После каждой инфузии в катетер вводится 0,1 мл гепарина.
Если больной без сознания, все манипуляции, связанные с разгерметизацией просвета иглы или катетера, производят во время выдоха.
б) надключичный доступ (точка Иоффа):
1. Положение больного как при подключичном доступе.
2. Врач прокалывает кожу в области угла, образованного латеральной ножкой грудинно-ключично-сосцевидной мышцы и верхним краем ключицы, отступив от ключицы на 0,5 см вверх.
3. После прокола кожи иглу направляют под углом 45 к сагиттальной и 15 к фронтальной плоскости ключицы и прокалывают вену. Дальнейшие действия как при подключичном доступе.
Осложнения: тромбообразование на катетере; тромбофлебит; ошибочная пункция верхушки париетальной и висцеральной плевры; пневмоторакс; ошибочная пункция подключичной артерии, обширная гематома; использование длинного катетера и травмирование стенки сердца и легочной артерии; отрыв части катетера и превращение его в эмбол; воздушная эмболия.
Методика выполнения блокады. Больной лежит на спине, голова должна быть повернута на 30-45° в противоположную от места блокады сторону. Идентифицируется середина ключицы. Смещая грудино-ключично-сосцевидную и переднюю лестничную мышцу вперед и вверх, пальпируют подключичную артерию. В межлестничном промежутке хорошо ощущается пульс. Используют иглу с затупленными краями среза размером 22-23 G и длиной 4 см. Точка вкола находится немного выше верхнего края ключицы (приблизительно на ширину пальца), иглу вводят в межлестничный промежуток прямо по направлению к месту максимальной пульсации подключичной артерии до появления парестезий. Если парестезий нет, то иглу продвигают до соприкосновения с первым ребром. При перемещении иглы по верхней поверхности ребра часто возникают парестезии. Если при использовании иглы длиной 4 см во время аспирационной пробы получены ярко-алая кровь или воздух или же не удалось достичь ребра, то необходимо извлечь иглу и вновь оценить анатомические ориентиры. При аспирации воздуха необходимо выполнить рентгенографию грудной клетки. При попадании в артерию следует медленно вывести иглу до прекращения аспирации крови, после чего можно ввести анестетик, не дожидаясь парестезий. При надключичном доступе вводят 25-30 мл местного анестетика.
Осложнения. Наиболее распространенными осложнениями являются пневмоторакс и гемоторакс. Частота пневмоторакса составляет 1-6 %, хотя клинически значимый (более 20 % объема гемоторакса) или напряженный пневмоторакс встречаются редко. Пневмоторакс может возникать отсрочено, поэтому целесообразность использования надключичного доступа при амбулаторных вмешательствах представляется сомнительной. Возможно возникновение синдрома Горнера или блокада диафрагмального нерва.
Подключичный доступ
Методика выполнения блокады (рис. 4). Больной находится на спине, голова расположена в нейтральном положении. Кожу инфильтрируют на 2,5 см ниже середины ключицы. Используют иглу для спинномозговой пункции размером 22 G и длиной 9 см. К игле присоединяют шприц и вводят ее в латеральном направлении под углом 45° к коже по направлению к головке плечевой кости. В качестве дополнительного ориентира можно пальпаторно определить пульсацию подключичной артерии в этой области. Иглу направляют по касательной к поверхности груди во избежание пункции плевры. На глубине 5-7 см появляются парестезии, что служит сигналом для введения 20-25 мл раствора местного анестетика. Применяют также электростимуляцию. Аспирация воздуха служит показанием к рентгенографии грудной клетки.
Осложнения. Существует риск пневмоторакса, гемоторакса и хилоторакса (при левостороннем доступе), причем он выше, чем при использовании надключичного доступа. Тем не менее, некоторые анестезиологи постоянно используют подключичный доступ.
Дата: 2019-02-02, просмотров: 112.
Источник