Протокол уздг сосудов почек
Строение сосудов почки
Почечные артерии отходят от брюшной аорты чуть ниже верхней брыжеечной артерии — на уровне II поясничного позвонка. Кпереди от почечной артерией располагается почечная вена. В воротах почки оба сосуда находятся кпереди от лоханки.
ППА проходит позади нижней полой вены. ЛПВ проходит через «пинцет» между аортой и верхней брыжеечной артерией. Иногда встречается кольцевидная ЛПВ, тогда одна ветвь располагается впереди, а другая — позади аорты.
Нажимайте на картинки, чтобы увеличить.

Для исследования сосудов почки используют конвексный датчик 2,5-7 МГц. Положение пациента лежа на спине, датчик располагают в эпигастрии. Оцените аорту от чревного ствола до бифуркации в В-режиме и ЦДК. Проследите ход ППА и ЛПА от аорты до ворот почки.
Рисунок. В режиме ЦДК на продольном (1) и поперечном (2) срезах от аорты отходят ППА и ЛПА. Сосуды направляются к воротам почки. Кпереди от почечной артерии располагается почечная вена (3).
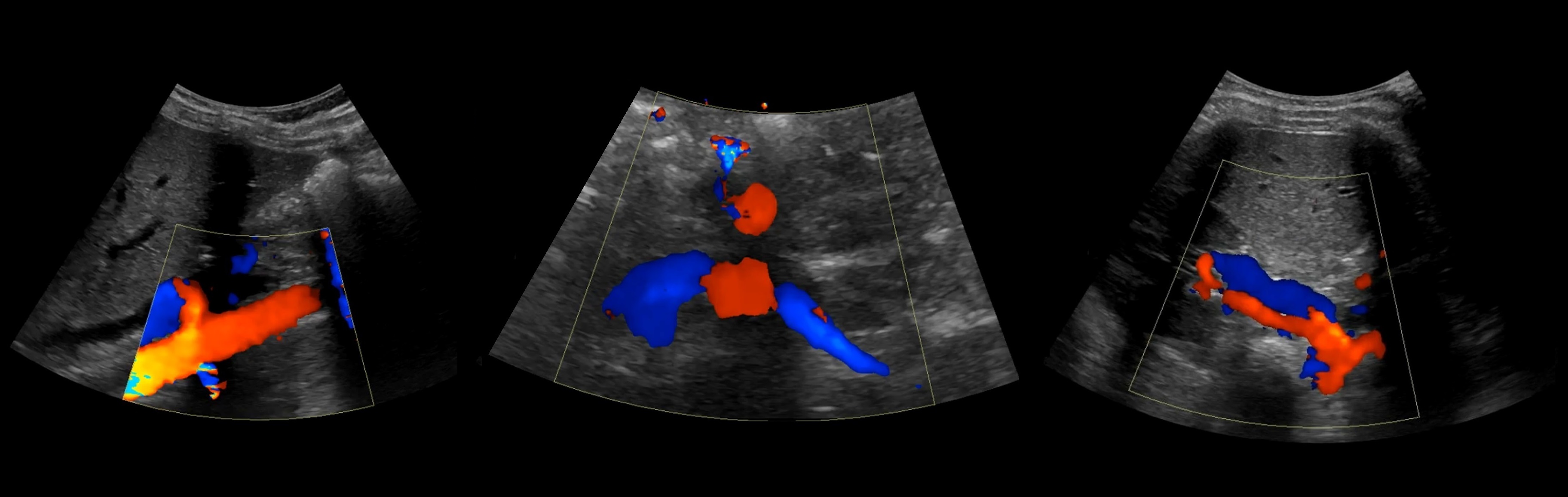
Рисунок. Почечные вены впадают в нижнюю полую вену (1, 2). Аортомезентериальный «пинцет» может сдавливать ЛПВ (3).
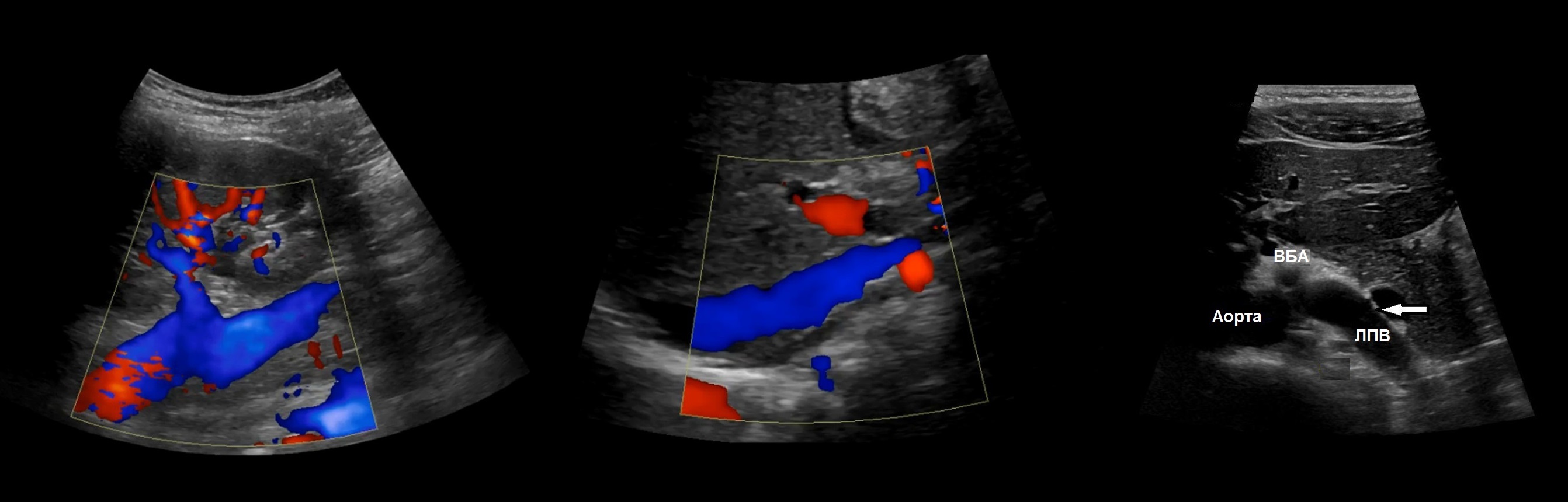
Рисунок. В воротах почки главная почечная артерия делится на пять сегментарных: задняя, верхушечная, верхняя, средняя и нижняя. Сегментарные артерии разделяются на междолевые артерии, которые располагаются между пирамидками почки. Междолевые артерии продолжаются в дугообразные → междольковые → приносящие артериолы клубочков → капиллярные клубочки. Кровь от клубочка отходит по выносящей артериоле в междольковые вены. Междольковые вены продолжаются в дугообразные → междолевые → сегментарные → главную почечную вену → нижнюю полую вену.

Рисунок. В норме при ЦДК сосуды почек прослеживаются до капсулы (1, 2, 3). Главная почечная артерия входит через ворота почки, добавочные артерии из аорты или подвздошной артерии могут подходить у полюсов (2).

Рисунок. На УЗИ здоровая почка: вдоль основания пирамид (кортикомедуллярный переход) определяются линейные гиперэхогенные структуры с гипоэхогенной дорожкой в центре. Это дугообразные артерии, которые ошибочно расценивать как нефрокальциноз или камни.

Видео. Дугообразные артерии почки на УЗИ
Доплер сосудов почки в норме
Диаметр почечной артерии у взрослых в норме от 5 до 10 мм. Если диаметр <4,65 мм, вероятно наличие дополнительной почечной артерии. При диаметре главной почечной артерии <4,15 мм, дополнительная почечная артерия имеется почти всегда.
Почечную артерию следует оценивать в семи точках: при выходе из аорты, в проксимальном, среднем и дистальном сегментах, а так же верхушечную, среднюю и нижнюю сегментарные артерии. Оцениваем пиковую систолическую (PSV) и конечно-диастолическую (EDV) скорости кровотока, индекс резистивности (RI), время ускорения (АТ), индекс ускорения (PSV/АТ). Подробнее смотри Доплер сосудов.
Нормальный спектр почечных артерий имеет выраженный систолический пик с антеградным диастолическим потоком на протяжении всего сердечного цикла. У взрослых в норме на главной почечной артерии PSV 100±20 см/сек, EDV — 25-50 см/сек, у детей раннего возраста PSV 40-90 см/сек. В сегментарных артериях PSV падает до 30 см/сек, в междолевых до 25 см/сек, в дуговых до 15 см/сек и междольковых до 10 см/сек. RI в воротах почки <0,8, RI на внутрипочечных артериях 0,34-0,74. У новорожденного RI на внутрипочечных артериях достигает 0,8-0,85, к 1 месяцу опускается до 0,75-0,79, к 1 году до 0,7, у подростков 0,58-0,6. В норме PI 1,2-1,5; S/D 1,8-3.
Рисунок. Нормальный спектр почечных артерий — высокий систолический пик, антеградный диастолический поток, низкое периферическое сопротивление — RI в норме <0,8.
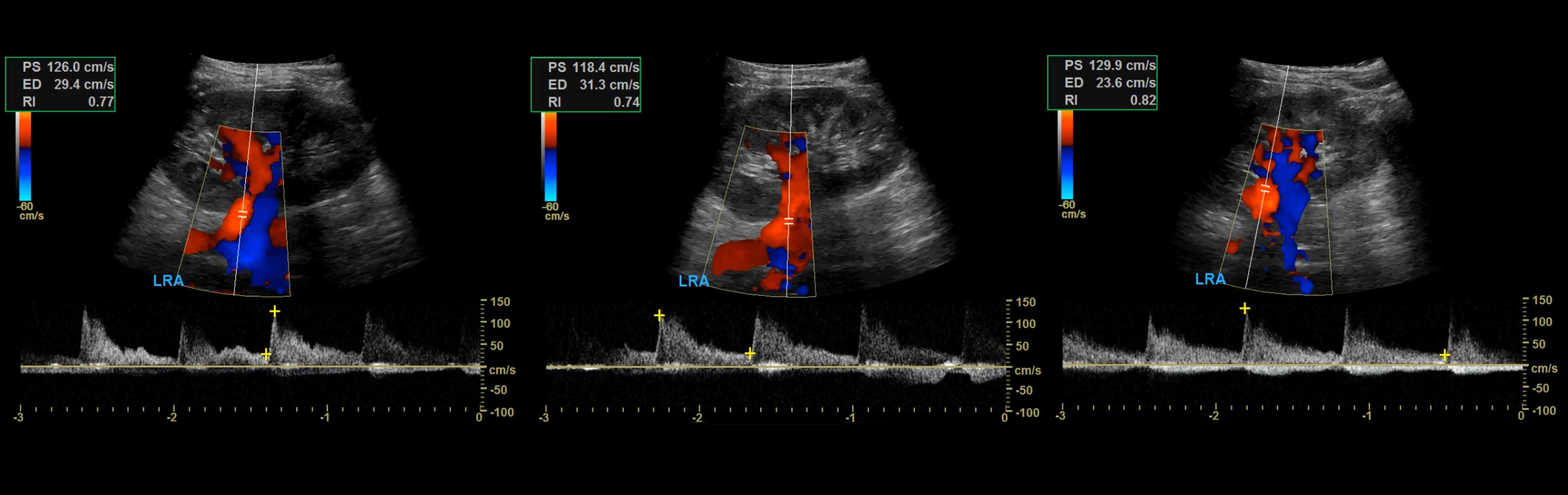
Рисунок. Спектр сосудов почки у новорожденных: почечная артерия — выраженный систолический пик и антеградным диастолический поток (1); высокое сопротивление на внутрипочечных артериях считается нормальным для новорожденных — RI 0,88 (2); почечная вена — поток антеградный с постоянной скоростью на протяжении всего сердечного цикла, минимальные дыхательные колебания (3).
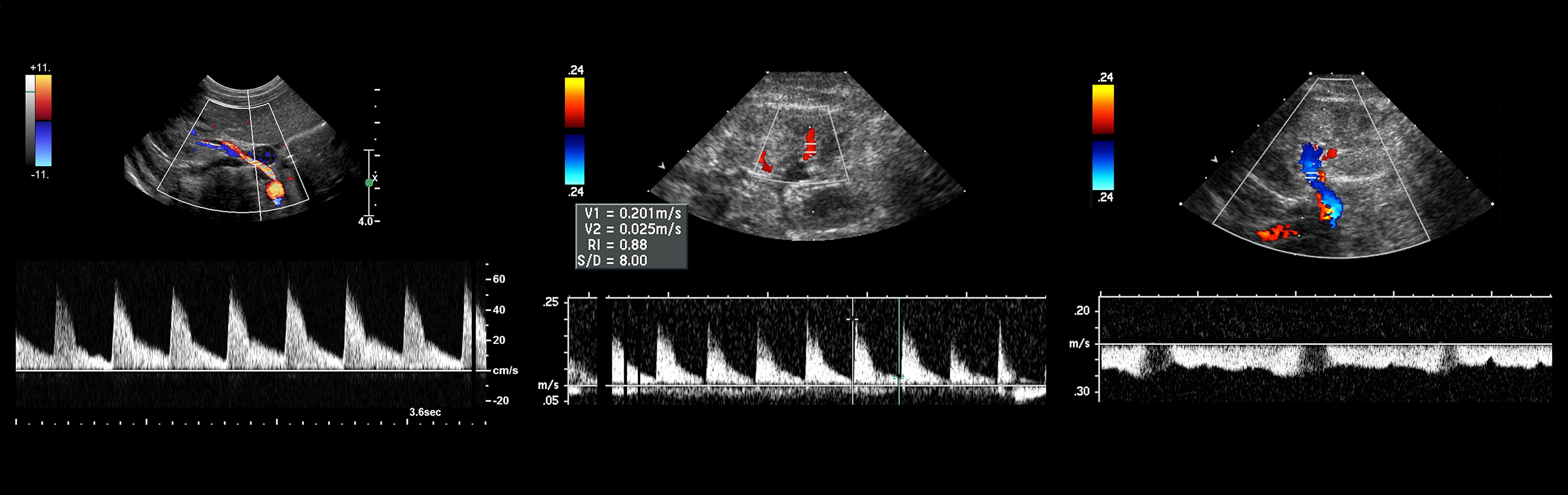
Доплер при стенозе почечной артерии
Стеноз почечной артерии можно встретить при атеросклерозе или фибромышечной дисплазией. При атеросклерозе чаще страдает проксимальный сегмент почечной артерии, а при фибромышечной дисплазии — средний и дистальный сегменты.
Прямые признаки стеноза почечной артерии
Элайзинг указывает место турбулентного высокоскоростного потока, где следует производить измерения. В зоне стеноза PSV >180 см/сек. У молодых на аорте и ее ветвях в норме может быть высокая PSV (>180 см/сек), а у пациентов с сердечной недостаточностью PSV низкая даже в области стеноза. Эти особенности нивелирует почечно-аортальное соотношение RAR (PSV в зоне стеноза/PSV в брюшной аорте). RAR при стенозе почечной артерии >3,5.
Таблица. Критерии стеноза почечной артерии на УЗИ
| Стеноз почечной артерии | PSV в месте стеноза | RAR |
| Норма | <180 см/сек | <3,5 |
| <60% | >180 см/сек | <3,5 |
| ≥60% | >180 см/сек | ≥3,5 |
| Окклюзия | Нет сигнала | — |
Косвенные признаки стеноза почечных артерий
Прямые критерии является предпочтительными, диагноз не должен быть основан исключительно на косвенных признаках. В постстенотическом отделе поток затухает — tardus-parvus эффект. При стенозе почечной артерии на внутрипочечных артериях PSV слишком поздний (tardus) и слишком маленький (parvus) — АТ >70 мс, PSV/АТ <300 см/сек². Настораживает значительная разница между двумя почками — RI >0,05 и PI >0,12.
Таблица. Критерии стеноза почечной артерии на УЗИ
| Признаки | Главная почечная артерия | Сегментарные или междолевые артерии |
| Прямые | PSV >180 см/сек, RAR >3,5 | |
| Косвенные | AT >70 мс, AI <300 см/сек² | |
| Сочетание | PSV в междолевых артериях <15 см/сек, RIR (PSV почечная артерия в месте стеноза/PSV междолевая артерия) >5 | |
Рисунок. Пациентка 60-ти лет с рефрактерной артериальной гипертензией. PSV на брюшной аорте 59 см/сек. В проксимальном отделе ППА при ЦДК элайзинг (1), PSV значительно повышен 366 см/сек (2), RAR 6,2. В среднем сегменте ППА при ЦДК элайзинг, PSV 193 см/сек (3), RAR 3,2. На сегментарных артериях без существенного увеличения времени ускорения: верхняя — 47 мс, средняя — 93 мс, нижняя — 33 мс. Заключение: Стеноз в проксимальном отделе правой почечной артерии.

Рисунок. Пациент с острой почечной недостаточностью и рефрактерной артериальной гипертензией. УЗИ брюшной аорты и почечной артерий затруднено из-за газа в кишечнике. На сегментарных артериях слева RI о,68 (1), справа RI 0,52 (2), разница 0,16. Спектр правой сегментарной артерии имеет форму tardus-parvus — время ускорения увеличено, PSV низкий, вершина округлая. Заключение: Косвенные признаки стеноза правой почечной артерии. КТ-ангиография подтвердила диагноз: в устье правой почечной артерии атеросклеротические бляшки с кальцификацией, стеноз умеренной степени.
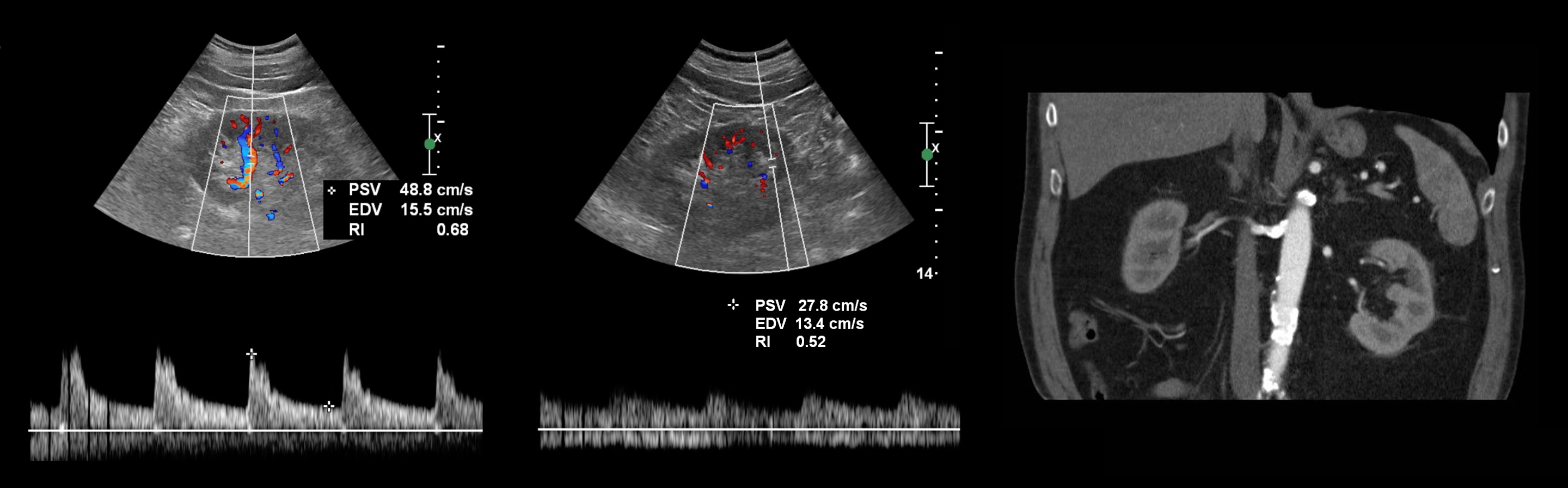
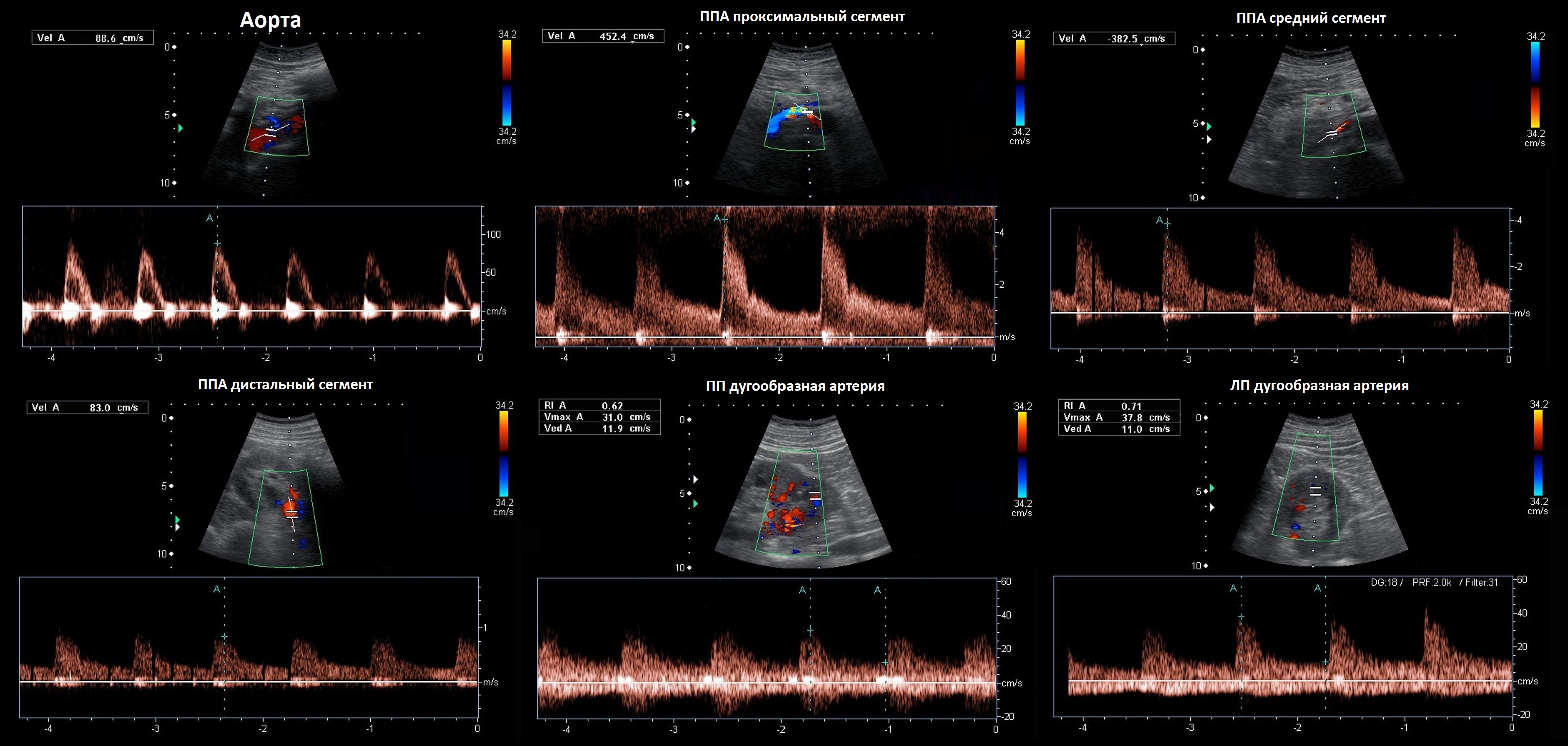
Рисунок. Пациент с артериальной гипертензией. PSV в аорте 88,6 см/сек (1). В проксимальном отделе ППА элайзинг, PSV 452 см/сек, RAR 5,1 (2). В среднем отделе ППА элайзинг, PSV 385 см/сек, RAR 4,3 (3). В дистальном отделе ППА PSV 83 см/сек (4). На внутрипочечных сосудах tardus-parvus эффект не определяется, справа RI 0,62 (5), слева RI 0,71 (6), разница 0,09. Заключение: Стеноз в проксимальном отделе правой почечной артерии.
Доплер почечных вен
Левая почечная вена проходит между аортой и верхней брыжеечной артерией. Аортомезентериальный «пинцет» может сдавливать вену, что ведет к венной почечной гипертензии. В положении стоя «пинцет» сжимается, а в положении лежа — раскрывается. При синдроме Щелкунчика затрудняется отток по левой яичковой вене. Это фактор риска развития левостороннего варикоцеле.
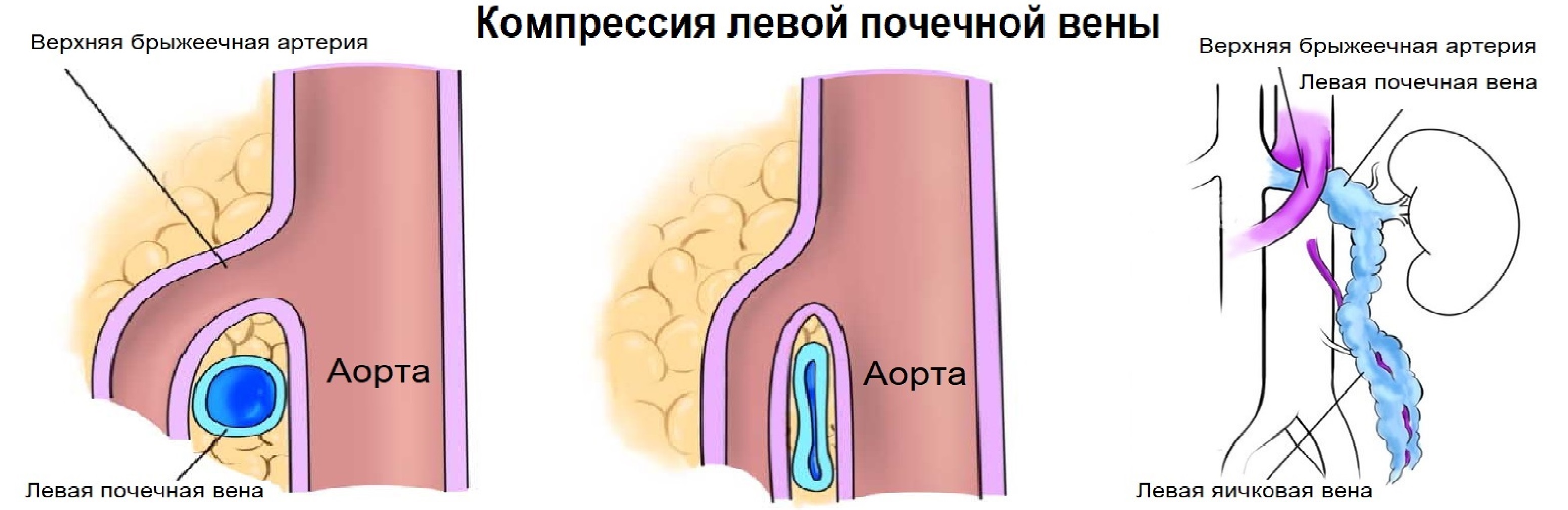
Из-за сдавления спектр ЛПВ похож на воротную вену — спектр выше базовой линии, постоянная низкая скорость, контур плавными волнами. Если соотношение диаметра ЛПВ перед и в зоне сужения более 5 или скорость потока менее 10 см/сек выносим заключение о повышении венозного давления в левой почке.
Задача. На УЗИ левая почечная вена расширена (13 мм), участок между аортой и верхней брыжеечной артерией заужен (1 мм). Кровоток в зоне стеноза с высокой скоростью (320 cм/сек), реверс кровотока в проксимальном сегменте. Заключение: Компрессия левой почечной вены аортомезентериальным «пинцетом» (синдром Щелкунчика).
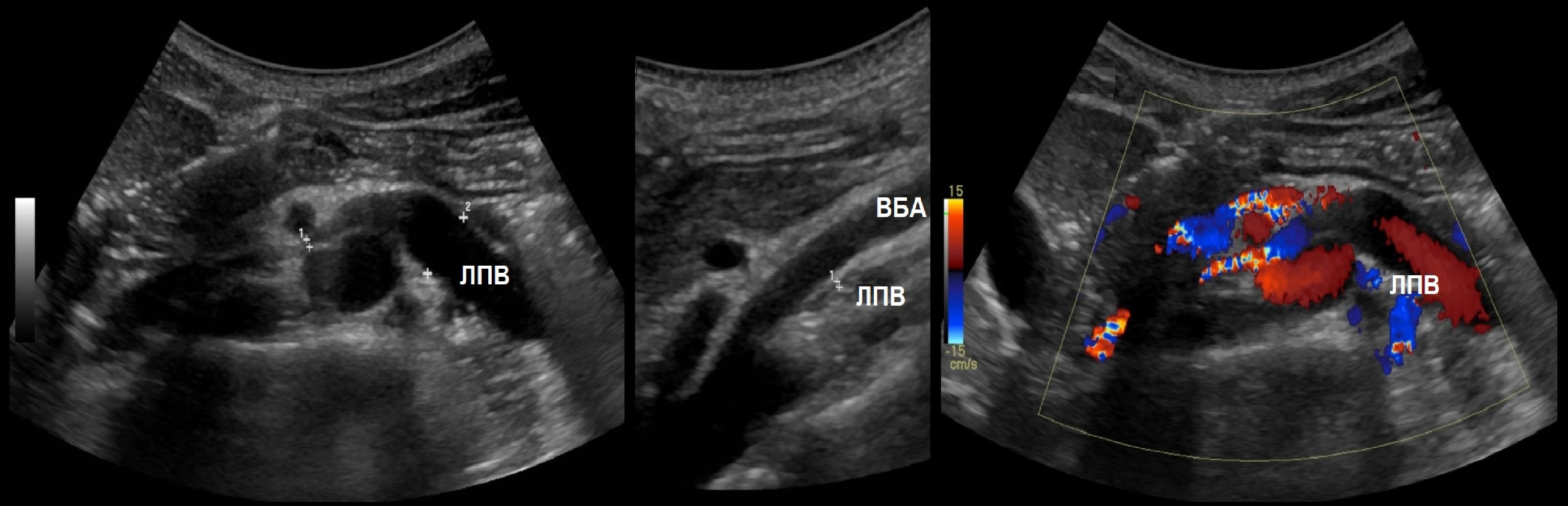
Сдавление почечной вены возможно из-за аномального расположения позади аорты. Соотношение диаметра и скорость потока оценивают по вышеуказанным правилам.
Характер кровотока в правой почечной вене приближается к кавальному. Форма кривой меняется при задержке дыхания может быть более пологой. Скорость кровотока 15-30 см/сек.
Берегите себя, Ваш Диагностер!
Источник

УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Введение
Проведение ультразвукового исследования почек в B-режиме и допплерографии почечных артерий необходимо для больных с повышенным АД с целью исключения нефрогенной артериальной гипертензии. Как известно, до 35-40% больных с артериальной гипертензией имеют поражение почек [1]. Нефрогенная артериальная гипертензия подразделяется на реноваскулярную, ренопаренхиматозную, смешанную и посттрансплантационную [1, 2].
Реноваскулярная гипертензия встречается в 0,2-5% случаев в общей группе лиц с повышенным АД. Наиболее часто причиной повышения АД является ренопаренхиматозная артериальная гипертензия вследствие перенесенного острого или хронического гломерулонефрита (68,2%) или пиелонефрита (41,5%). Причинами смешанной нефрогенной артериальной гипертензии могут быть кистозные образования почек, опухоли почек, гидронефроз и т.д.
Ультразвуковой метод позволяет также выявить опухоли надпочечников (гормонально активные). Наиболее актуально исключение последних у пациентов с кризовым течением артериальной гипертензии, наличием ванилилминдальной кислоты в суточной моче и нарушением экскреции катехоламинов.
Целью исследования явилась оценка состояния почек, надпочечников и почечного кровотока у больных с артериальной гипертензией.
Материал и методы
Ультразвуковое исследование (УЗИ) проведено у 60 пациентов с артериальной гипертензией, направленных на консультацию в областной кардиологический диспансер (42 женщины и 18 мужчин в возрасте от 40 до 68 лет). У 30 больных систолическое АД равнялось в среднем 150±0,05 мм рт.ст., диастолическое – 95±0,05 мм рт.ст. у 38 больных – соответственно в среднем 169±0,05 и 105±0,05 мм рт.ст.
Результаты исследования
При проведении традиционного УЗИ почек в режиме серой шкалы у 5 пациентов были выявлены объемные образования почек солидной структуры и опухоли надпочечников – аденома (рис. 1, 2). В 1 случае опухоль почки имела плотные стенки и обызвествление капсулы (эхинококковая киста). У всех больных с новообразованиями надпочечников отсутствовала ванилилминдальная кислота в суточной моче.
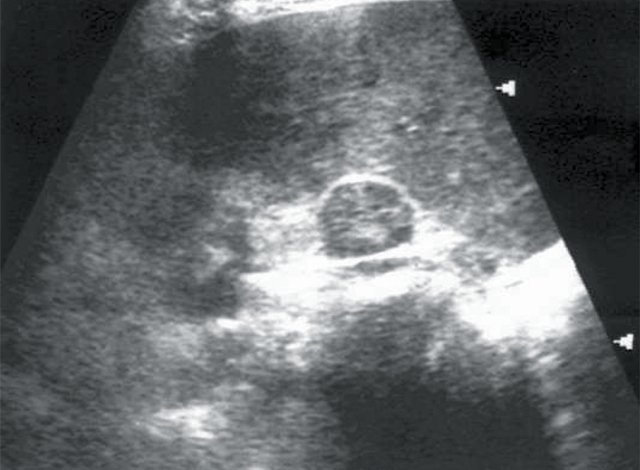
Рис. 1. Больная К., 53 лет. Диагноз: гипертоническая болезнь II степени. Сахарный диабет. Хронический пиелонефрит. Объемное образование правого надпочечника.
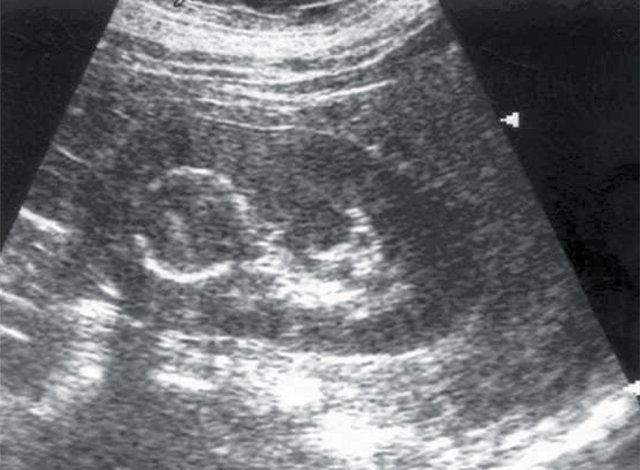
Рис. 2. Больная Ш., 53 лет. Диагноз: гипертоническая болезнь II степени. Солидное образование почки с обызвествлением капсулы.
У 3 обследованных больных было выявлено уменьшение размеров одной почки (гипоплазия, вторично сморщенная почка), размеры ее составили в среднем 6,02±0,05х 3,0±0,05х32±0,05 см, в 4 случаях паренхима была истончена равномерно (7,0±0,02 мм), у 1 пациента с длительно текущим хроническим пиелонефритом вторично сморщенная почка была первично гипоплазирована (рис. 3, 4).
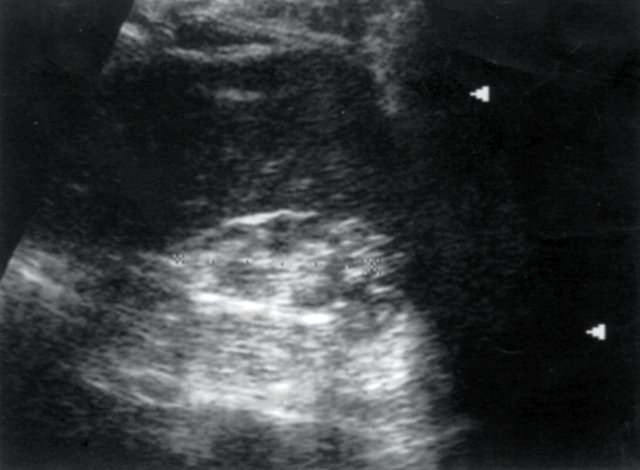
Рис. 3. Больная Л., 53 лет. Диагноз: гипертоническая болезнь II степени; стабильно высокие показатели АД. Вторично сморщенная правая почка. Размеры почки уменьшены, паренхима ее неравномерно истончена.
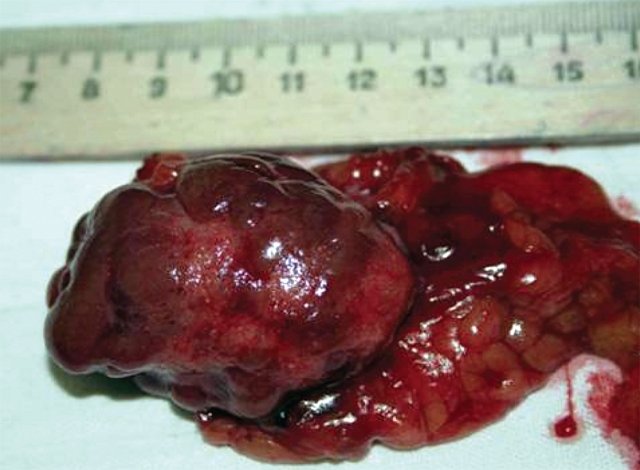
Рис. 4. Макропрепарат. Удаленная правая почка больной Л., декапсулированная на большом протяжении. Натуральная величина. Поверхность почки синюшная, мелкозернистая, с признаками эмбриональной дольчатости и наличием мелких рубцовых втяжений звездчатой формы.
У 12 больных при допплерографии почечных артерий был выявлен высокорезистивный кровоток в основном стволе, сегментарных и дуговых артериях паренхимы, показатели АД были стабильно повышены, диастолическое АД равнялось в среднем 105±0,05 мм рт.ст. (рис. 5) У 8 пациентов с артериальной гипертензией эхогенность почечной паренхимы была повышена, нарушена кортико-медуллярная дифференцировка паренхимы, размеры почек находились в пределах нормы. В анализах мочи наблюдались высокий удельный вес мочи, лейкоцитурия, альбуминурия. Во всех случаях больным с диффузным нефротическим сонографическим синдромом проводилась допплерография почечных артерий для исключения экстравазальной компрессии и выявления артериовенозного шунтирования в паренхиме почек (рис. 6, 7).
Рис. 5. Больной И., 80 лет. Диагноз: гипертоническая болезнь III степени. ИБС: стенокардия напряжения, ФК I. Безболевая ишемия. Размеры правой почки уменьшены (72х33 мм), толщина паренхимы 9 мм.

а) Эхограмма правой почки.
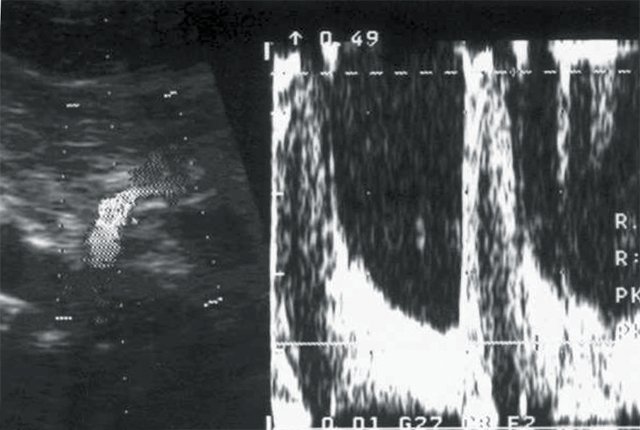
б) Кровоток в основном стволе правой почечной артерии: систолическая скорость (Vс) – 45 см/с, диастолическая скорость (Vд) – 15 см/с, систолодиастолическое отношение (СДО) – 3,0, индекс резистентности (RI) – 0,67.
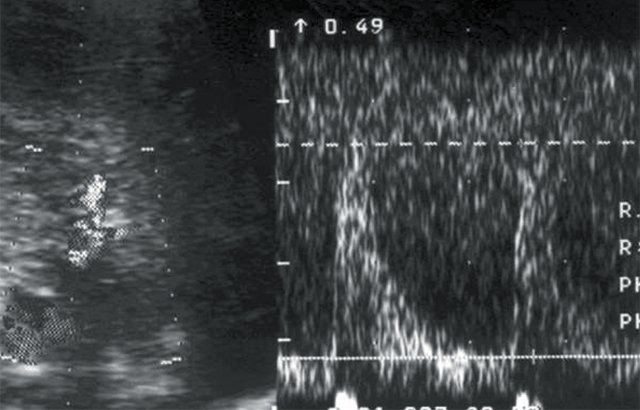
в) Кровоток в правой сегментарной артерии: Vс – 35 см/с, Vд – 8 см/с, СДО – 4,5, RI – 0,77.
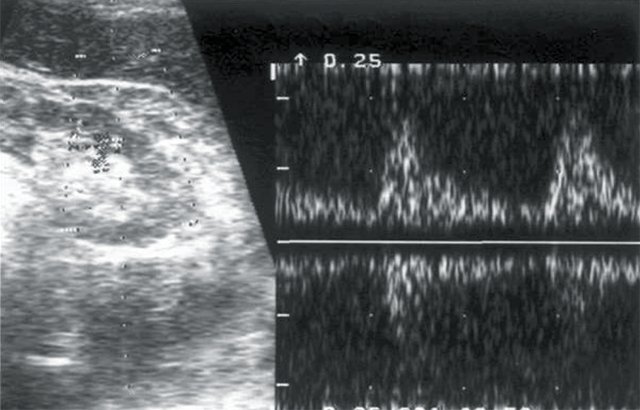
г) Кровоток в дольковых артериях паренхимы правой почки: Vс – 18 см/с, Vд – 4,4 см/с, СДО – 4, RI – 0,75.
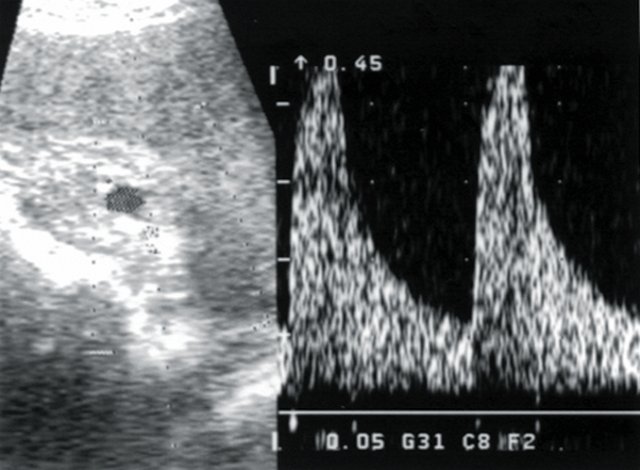
Рис. 6. Больная Т., 58 лет. Диагноз: гипертоническая болезнь III степени. Хронический пиелонефрит вне обострения. Допплерограмма дольковой артерии паренхимы.
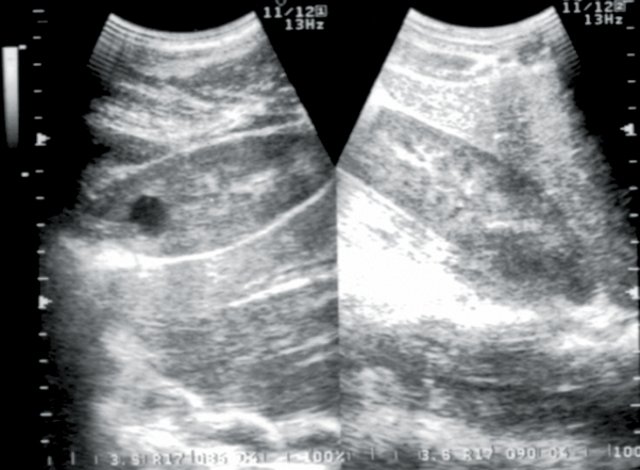
Рис. 7. Больной М., 15 лет. Диагноз: изменения паренхимы почек по типу диффузного нефротического сонографического синдрома (хронический гломерулонефрит).
Выводы
Таким образом, скрининговое исследование почек при помощи ультразвукового метода и допплерография почечных артерий помогает выявить многообразие причин нефрогенной артериальной гипертензии, нарушение почечного кровотока (нефроангиосклероз, экстравазальная компрессия артерий паренхимы). Измерение размеров почек, структурного индекса, толщины паренхимы позволяют выявить гипоплазированную или сморщенную почку. Выявленные изменения в некоторых случаях служат поводом для дообследования больных (экскреторная урография, ангиография, компьютерная томография) и направления их в специализированные учреждения.
Литература
- Возiанов О.Ф., Молько О.В. Урологiя. Киев: Вища школа 1993. 711 с.
- Квятковский Е.А., Квятковская Т.А. Ультрасонография и допплерография в диагностике заболеваний почек. Днепропетровск: Новая идеология 2005. 318 с.

УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Источник
Методики УЗИ сосудов почек позволяют выявить их патологию непосредственно на момент осмотра. С помощью УЗИ сосудов и артерий оценивают месторасположение почечных сосудов, их локализацию относительно почки, скорость движения крови по сосудам, их диаметр, определяют возможные препятствия току крови (тромбы, стенозы, атеросклеротические образования и т.п.).
Виды ультразвуковой диагностики почечного кровотока
- ультразвуковая допплерография/допплерометрия (УЗДГ сосудов почек);
- ультразвуковое дуплексное сканирование (УЗДС, дуплекс сосудов);
- цветовое допплеровское картирование (ЦДК).
Допплерометрия позволяет исследовать проходимость сосудистого русла, исходя из графиков тока крови. Дополнительно к Допплеру может использоваться метод ЦДК, основанный на фиксации скоростей кровотока в виде цветных полос, которые затем накладываются на основное двумерное УЗ-изображение.
Дуплексное сканирование дает возможность оценить не только скорость кровотока, но и анатомию сосуда. Дуплексное сканирование — один из самых передовых методов диагностики. Дуплексное сканирование (дуплекс) носит такое название, потому что сочетает в себе две возможности изучения сосудов почек:
- изучение сосудистой архитектоники (общее строение, тип и калибр пораженного сосуда);
- функциональной составляющей (скорости тока крови, величину сопротивления в сосудистом русле).
Комплексное УЗИ почечных артерий и вен дает возможность достоверно, детально и совершенно безболезненным способом оценить их состояние как физическое, так функциональное. Позволяет выявить патологический процесс на ранних стадиях заболевания при бессимптомном течении болезни, дает возможность проследить процесс в динамике, не нанося ущерба здоровью пациента, непосредственно при исследовании или в отдаленном периоде. Это один из самых современных и лучших диагностических методов.
Цветовое допплеровское картирование
ЦДК, как вид УЗИ, основанный на Допплеровском эффекте, позволяет оценить сосудистый кровоток. Основой ЦДК является сочетание черно-белого изображения в УЗИ-диапазоне и оценки тока крови по допплеру. Когда аппарат установлен в режим ЦДК, врач может видеть на мониторе обычное УЗ-изображение. В той его части, которая изучается, в цвете даны скорости потока крови. Способы цветной кодировки картограммы следующие:
- оттенками красного цвета кодируют скорость кровотока, движущегося по направлению к датчику;
- оттенками голубого – скорость тока крови, движущейся от датчика.
Цветное допплеровское картирование дает врачу возможность максимально точно рассмотреть характеристики кровотока в почечных сосудах, с использованием цвета
Чем менее насыщенный цвет, тем, соответственно, меньше скорость. Кроме того, на мониторе отображена оттеночная шкала и ее расшифровка (описание соответствия оттенка-скорости). ЦДК визуально отображает и анализирует: направление, скорость и характер потока крови, проходимость, сопротивление и диаметр изучаемого сосуда. ЦДК позволяет диагностировать: утолщения стенки сосуда с указанием его, наличие тромбов и атеросклеротических бляшек в пристеночном пространстве, позволяет отличить их друг от друга; аневризму и чрезмерную извитость сосудов.
Показания к назначению допплерографии почечных сосудов
Допплерометрию, как элемент ультразвуковой диагностики почек, назначают, если подозревается нарушение кровотока в сосудах, питающих почку (для уточнения причины и формы нарушения), если при обследовании были обнаружены признаки заболевания почек:
- нарушение и болезненность при мочеиспускании;
- отеки лица или век, особенно выраженные по утрам;
- боль в области поясницы, не связанная с заболеваниями позвоночного столба;
- стойкая гипертензия.
Допплерометрия назначается:
- в случае подозрения на почечную недостаточность, аномалии развития;
- при обнаружении опухолей надпочечников и почек;
- для изучения формирования кровеносной системы опухоли, развития коллатералей;
- в случае подозрения на патологическое расширение сосудистой стенки;
- для изучения динамики патологического процесса при лечении.
Допплерометрия может быть назначена при стойкой гипертензии, отечности и хронических болях в спине, не имеющих связи с нарушениями работы позвоночника
Подготовительные процедуры к допплерографии
Естественный вопрос — нужна ли подготовка к процедуре УЗДГ? Подготовка хоть и небольшая, но нужна обязательно, так как для достоверности и информативности исследования необходимо свести к минимуму содержания кишечных газов в организме. Поэтому подготовка включает в себя диету, прием энтеросорбентов (Энтеросгель, белый уголь и т.п.) и для пациентов с сильным метеоризмом прием препаратов, содержащих симетикон (Дисфлатил, Эспумизан).
На первом этапе подготовки нужно исключить из рациона продукты, способствующие газообразованию. Делать это нужно не более 3-х дней. На втором этапе подготовки вечером (перед днем обследования) принять сорбенты, и если продолжается сильное газообразование, — ветрогонные средства (Дисфлатил). На этом подготовка заканчивается.
Проходить процедуру рекомендуют утром и натощак. Минимальное время, которое должно пройти после ужина, — 6 часов. Для тяжелобольных, пациентов с голодными болями, диабетом и маленьких детей, пауза воздержания от пищи может быть сокращена до 3-х часов.
Противопоказания к проведению допплерографии и ход процедуры
Допплерометрия абсолютных противопоказаний не имеет. Если нет подозрений на острую патологию, требующую немедленного вмешательства, исследование не проводится после ФГДС и колоноскопии. В связи с тем, что эти процедуры способствуют попаданию воздушных пузырьков в кишечник. А также при глубоких ожогах кожи в исследуемых зонах.
Проводится УЗДГ в положении лежа, ничем процедура не отличается от другого УЗ-исследования. С помощью геля датчик УЗ-аппарата двигается по кожному покрову обследуемого. На мониторе врач может видеть отображаемые данные. Процедура занимает около 30-ти минут. Результат выдается сразу.
Данные в ходе исследования сразу же выводятся на монитор. Врач может попросить пациента пошевелиться, сам он использует для получения картинки специальный датчик
Результат ультразвуковой допплерографии сосудов почек
Приведем некоторые нормальные показатели почечных артерий:
Диаметр:
- основной ствол — 4,5±1,2 мм.;
- сегментарные артерии — 2,1 ±0,2 мм.;
- междолевые артерии — 1,5±0,1 мм.;
- дуговые артерии — 1,0±0,1 мм.
Систолическая (1) и диастолическая (2) скорость кровотока:
- основной ствол — 73±26 и 37±1 см/сек.;
- сегментарные артерии — 45±8 и 22±4 см/сек.;
- междолевые артерии — 32±3 и 13±4 см/сек.;
- дуговые артерии — 23±3 и 10±2 см/сек.
Тромбозы и стенозы вен и артерий, кровоснабжающих почки, оказывают непосредственное влияние на ультразвуковую картину органа в целом. УЗДГ-картина при тромбозе вен почек показывает снижение или отсутствие тока крови по пораженному сосуду. Почка увеличена в размерах, изменена ее эхогенность в зоне дефицита кровоснабжения. Могут визуализироваться коллатерали. Диагноз ставится на основании УЗДГ и дуплексного сканирования.
При поражении артерии, почка может быть увеличена или уменьшена в размере в зависимости от стадии процесса, допплерометрия фиксирует существенное снижение или отсутствие тока крови в пораженной артерии. Стеноз артерии приводит к появлению зон инфаркта в почечной паренхиме. До стадии рубцевания они имеют гипоэхогенную структуру, после рубцевания – гиперэхогенную. Диагноз ставится на основании УЗДГ и дуплексного сканирования.
На данный момент допплерометрия, как правило, сочетается с ультразвуковым дуплексным сканированием, а часто является его неотъемлемым дополнением. Дуплексное сканирование расширяет возможности УЗДГ сосудов почек. А в сочетании с ЦДК дает наиболее полную картину состояния сосудистого русла, которую только можно получить нетравматичными методами.
Источник
