Проведение операций на сосудах
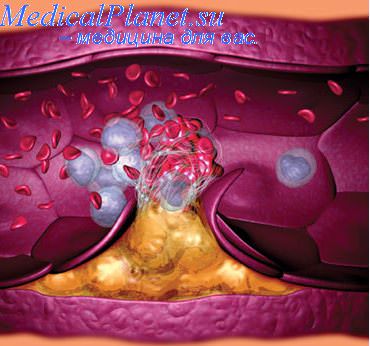
Хирургическое вмешательство – это последнее средство в борьбе с какими-либо заболеваниями. Прибегают к нему в крайнем случае, когда другие методы медицины не помогают больному. Так, реконструктивные операции на сосудах требуются либо при очень серьезных заболеваниях, либо при запущенном несерьезном недуге.
Операция проводится на сосудах ног, головного мозга, шеи, на сердце.
Лечение заболеваний на ногах
Хирургическое вмешательство в области нижних конечностей обязательно при двух заболеваниях сосудов ног: атеросклероз артерий и тромбангиит. В обоих случаях происходит нарушение кровообращения в сосудах ног. При атеросклерозе на стенках сосудов образуются бляшки, а при тромбангиите – тромбы, в дальнейшем происходит ишемия – недостаточное кровообращение.
Операцию на сосудах нижних конечностей проводят в соответствии со следующими принципами:
- Чтобы устранить критическую ишемию, следует обеспечить попадание артериальной крови в ткани. Эта процедура носит название шунтирования. В процессе нее происходит замена пораженных сосудов новыми, часто искусственными. Кровь хирург берет из здоровой артерии, которая выступает в качестве донора.Шунтирование
- Новый сосуд, по которому будет идти кровь, называется шунтом. Его врач создает из вены или искусственных материалов. Собственная вена намного лучше, но она не всегда для этого подходит. Врач проверяет шунт так: кровь должна в него одинаково хорошо вливаться и выливаться. Если этого не происходит, то шунт может закрыться уже через несколько часов.
- Кровь проводится к хорошей артерии, не имеющей пульса, ниже закупоренного места. Такая артерия является реципиентом. Она должна принимать всю кровь, которая поступает по шунту, передавать ее ко всем тканям с недостаточным кровообращением.Удаление тромба баллоном
- Если артерию в области нижних конечностей закупорил тромб, то его необходимо срочно удалить. Свежий тромб легко удаляется специальным баллончиком. Если нет возможности удалить старый тромб, то проводится шунтирование.
Операции на сосудах ног проводятся в таких случаях:
- Появились признаки развития гангрены (язвы, посинение, омертвление кожных участков). И, если не провести операцию вовремя, то со временем можно лишиться ноги.
-
 Боли в области нижних конечностей. Притом неприятные ощущения могут исчезнуть после опускания ноги и удерживания ее в таком положении. Некоторым пациентам приходится в течение нескольких месяцев спать в сидячем положении.
Боли в области нижних конечностей. Притом неприятные ощущения могут исчезнуть после опускания ноги и удерживания ее в таком положении. Некоторым пациентам приходится в течение нескольких месяцев спать в сидячем положении. - Расширение артерий ног, приводящее к их разрыву и внутреннему кровотечению.
- Артериальные травмы, ставшие причиной острой ишемии нижних конечностей.
Оперирование бедренной артерии
Нередко атеросклероз поражает именно бедренную артерию. При закупорке поверхностных артерий у пациента развивается хромота, которая лечится при помощи лекарственных препаратов. А вот закупорка глубокой бедренной артерии приводит к ишемии нижних конечностей.
Устранить боль в области ног можно только после устранения бляшек из артерии хирургическим путем. Также хирурги выполняют профундопластику и стенирование бедренной артерии.
Оперирование подколенных сосудов
Если тромб закупоривает подколенные сосуды, может произойти критическая ишемия нижних конечностей или развиться гангрена ноги. В таком случае хирурги применяют бедренно-берцовое шунтирование или ангиопластику, используя специальный рассасывающийся стент.
Металлический стент нельзя использовать в подколенной зоне, так как в процессе сгибания он может повредить стенки артерии.
Хирургическое вмешательство на артериях голеностопа
Одна из поверхностных бедренных артерий переходит в подколенную, от которой отходят три артерии голени. Если закупоривается подколенная артерия, то развивается критическая ишемия ноги.
Закупорка одной из трех артерий голени не вызывает каких-либо симптомов. Но если тромб поражает сразу все артерии, то появляется очень сильная боль. Для устранения закупорки используется микрошунтирование, ангиопластика или стентирование.
Операции в области головного мозга
Вмешательство на сосудах головного мозга предполагает использование разнообразных малоинвазивных процедур. Виды операций для каждого пациента подбираются индивидуально, что зависит от его состояния и болезни.
Выделяют эндоваскулярную терапию и стереотаксическую радиохирургию.
Эндоваскулярная терапия
Состоит из разнообразных методик лечения, при которых внутрь сосудов головного мозга вводится катетер. Виды этих методик следующие:
- Эмболизация. В сосуды головного мозга вводятся твердые или жидкие вещества. Это частицы поливинилового спирта, микросферы и т.д.;Эмболизация
- Доставка лекарств. В этом случае катетер вводится так, чтобы лекарства попали в определенную часть головного мозга. При инсульте, например, вводятся тромболитические препараты, способствующие рассасыванию тромба. Кроме того, могут быть введены спазмолитики, химиопрепараты;
- Доставка других приспособлений. Так, через катетер могут вводиться стенты, баллоны, спирали.
Стереотаксическая радиохирургия
Есть три метода, с помощью которых проводятся стереотаксические радиохирургические операции. В каждом случае излучение отходит от тех или иных приборов:
- Гамма-нож. В качестве излучения используются гамма-лучи. Применяется для лечения небольших поражений головного мозга;
-
 Линейные ускорители. Такие приборы получили широкое распространение во всем мире, благодаря своей эффективности. Применяются для доставки рентгеновских лучей. С их помощью могут быть вылечены опухоли головного мозга. Процедуру могут выполнить единожды или несколько раз подряд. Второй вариант называется фракционированной стереотаксической радиохирургией;
Линейные ускорители. Такие приборы получили широкое распространение во всем мире, благодаря своей эффективности. Применяются для доставки рентгеновских лучей. С их помощью могут быть вылечены опухоли головного мозга. Процедуру могут выполнить единожды или несколько раз подряд. Второй вариант называется фракционированной стереотаксической радиохирургией; - Протонная терапия головного мозга. Радиохирургия происходит за счет использования тяжелых частиц. В настоящее время она еще мало известна и проводится только в некоторых центрах по всему миру.
Оперирование сердца
Если в сердечных сосудах появились атеросклеротические бляшки, то это может привести к тому, что станет плохо функционировать сердце. При этом нарушится работа всей системы кровообращения.
Из-за бляшек сужается просвет сосудов, поэтому кровь тяжелее попадает в сердце и направляется ко всем органам.
Такое явление может стать причиной нарушения всех систем органов в организме. Поэтому срочно требуется операция на сердце.
Стентирование
Наиболее распространенным хирургическим вмешательством на сердце является стентирование, при котором происходит расширение сосудов до нужного диаметра. В этом случае в артерию вводится стент, который раздувается специальным баллоном. Он вдавливает атеросклеротическую бляшку к стенке сосуда, в результате чего и увеличивается просвет для прохождения крови в сердце. После такой процедуры состояние пациента улучшается. Кроме того, уменьшается вероятность инфаркта в раннем возрасте.
Стентирование на сердце может быть назначено только после диагностики врачом. Операция необходима при выявлении сужения стенок сосудов.
Но хирургическое вмешательство нежелательно для пациентов с почечной или дыхательной недостаточностью. После стентирования пациент быстро выздоравливает, период реабилитации длится недолго.
Оперирование сосудов шеи
Атеросклероз сосудов шеи может стать причиной инсульта. К такому явлению могут привести опухоли, травмы в области шеи, аневризмы и другие нарушения. При любом из них срочно требуется операция. Но хирургическое вмешательство в области шеи запрещено, если у больного острая ишемия, поразившая головной мозг.
Если в подключичной артерии обнаружен стеноз, то пациенту назначается шунтирование. Между сонной и подключичной артериями происходит замена поврежденных сосудов посредством введения искусственного – шунта. Восстановление просвета в сосудах шеи происходит с помощью эндарэктомии. Перед началом операции проводится анестезия. Затем в области шеи делается небольшой разрез, через который появляется доступ к артериям, из которых удаляются бляшки, ухудшающие кровоток.
Эндартерэктомия (1) и ангиопластика (2)
Операции на сосудах назначаются только в крайних случаях. Поэтому если вы заметили ухудшение самочувствия, боли головы, сердца, то обязательно пройдите обследование у специалиста. Лечение на начальных этапах развития болезни проходит быстрее и эффективнее.
( 2 оценки, среднее 5 из 5 )
Источник
Реконструктивные операции на сосудах. Методы реконструктивных операций на артериях
История реконструктивной хирургии окклюзионных поражений артерий сравнительно невелика. В 1947 г. португальский хирург Дос Сантос сообщил о первой выполненной им эндартерэктомии из бедренной артерии. В настоящее время оперативные вмешательства при облитерируютих заболеваниях артериальных стволов получили распространение почти во всех странах мира. Операции на сосудах отличаются определенным своеобразием и специфичностью. Для их выполнения требуются специальные инструменты и различного размера атравматические иглы. Шовным материалом является пластмассовая нить, составляющая одно целое с иглой.
Для восстановления магистрального кровотока при окклюзионных поражениях артерий используют в основном три вида реконструкций:
1) эндартерэктомию — удаление организованного тромба или атероскле-ротической бляшки вместе с патологически измененной ннтнмой сосуда;
2) протезирование — резекцию окклюзированного сосуда и замещение его тем или иным трансплантатом; 3) шунтирование — восстановление магистрального кровотока с помощью трансплантата в обход пораженного сосуда. Выбор реконструктивной операции при окклюзионных поражениях сосудов зависит от многих факторов. Основными из них являются: локализация и распространенность закупорки, травматичность и длительность операции, общее состояние больного, а также опыт оперирующего хирурга в выполнении того или иного вмешательства. При выборе операции обязательно учитывают этиологию окклюзионного заболевания. Так, при эндартериите (артериите) методом выбора всегда является протезирование или шунтирование, так как результаты эндартерэктомии при этой форме патологии весьма неблагоприятны.
В биологическом отношении наиболее приемлема эидартерэктомия, ибо при таком типе реконструкции сохраняются естественные артериальные магистрали и используется только аутогенная ткань. Эта операция наиболее оправдана при сегментарных стенозах и сравнительно небольших по протяжению (5—10 см) окклюзиях артерий. Существует «открытый» метод эндартерэктомии, при котором операцию производят на глаз, для чего рассекают иа всем протяжении стенку сосуда над пораженным его отделом. Большее распространение получила «полузакрытая» эидартерэктомия, которая проводится из нескольких продольных или поперечных разрезов реконструируемого сосуда. В этих случаях для удаления патологически измененной интимы применяют различные инструменты и приспособления: лопаточки, кольца, петли, специальные баллонные катетеры. Некоторые хирурги с целью уменьшения травматизации стенки артерии используют для эндартерэктомии поток углекислого газа под давлением, который подастся через специальный инструмент между средней и внутренней оболочками сосуда, тем самым разделяя их.

Во Всесоюзном научном центре хирургии разработан и впервые применен в клинической практике метод ультразвуковой эндартерэктомии. Сущность метода заключается в том, что эндартерэктомию производят с помощью специальных волноводов с рабочей частью в виде колец или лопаточек, на которые подаются ультразвуковые колебания, значительно облегчающие удаление патологически измененной интимы. Наиболее радикальным является эверсионный вариант эндартерэктомни, при котором всю измененную интиму под контролем зрения удаляют при выворачивании резецированного сосуда (рис. 1С7).
Наиболее травматичной при распространенных окклюзиях, а в техническом отношении наиболее простой операцией считается шунтирование. Проксимальный и дистальиый анастомозы используемого для шунтирования трансплантата накладывают с артериальной магистралью конец в бок. Принципиально важное значение имеет тот факт, что при этой операции сохраняется кровоток в системе коллатералей пораженных сосудов, в обход которых накладывают шунт.
Операция протезирования по сравнению с эндартерэктомией и шунтированием получила более ограниченное распространение. Это вмешательство наиболее оправдано при небольших по протяжению (5—7 см) закупорках сосудов на почве эндартериита (артериита) или при гипоплазии окклюзированных сосудов. При операциях шунтирования н протезирования в настоящее время в качестве трансплантатов используют в основном синтетические протезы или аутовены. Сосудистые протезы из полимеров вполне себя оправдывают при пластике артериальных стволов диаметром более 7—8 мм (аорта, подвздошные артерии, плечеголов-ной ствол, сонные и подключичные артерии). За рубежом, в частности в США, чаще используют вязаные дакроновые трансплантаты, в СССР-отечественные тканые или плетеные протезы из лавсана или фторлон-лавсана. Основные требования к протезам заключаются в следующем: материал пластмассы по отношению к тканям организма должен быть интактным, стенки протеза должны быть достаточно пористыми, а протез — гофрированным, эластичным и неперегибающимся.
Кроме лавсановых протезов, во Всесоюзном научном центре хирургии используются и другие виды оригинальных отечественных синтетических трансплантатов, в частности полубиологические. Преимущество таких комбинированных протезов заключается в том, что после имплантации пропитывающий стенку крупнопористого трансплантата коллаген рассасывается. По мере его рассасывания окружающие ткани быстро прорастают протез через освобождающиеся поры. Это обеспечивает сравнительно высокую скорость образования неоинтимы трансплантата.
Синтетические протезы непригодны для замещения сосудов диаметром менее 6—7 мм. В этих случаях, как правило, быстро наступает тромбоз. Лучшим пластическим материалом в подобной ситуации является аутовена — большая подкожная вена бедра. Применяемые для протезирования артерий конечностей отдельными хирургами лнофилизированные артерии, взятые у трупа, себя не оправдали, а использование специально обработанных с целью ликвидации антигенных свойств ксенотрансплантатов (гетероартернн) еще не вышло за рамки клинического эксперимента и не может быть рекомендовано для широкого использования.
– Также рекомендуем “Микрохирургия кровеносных сосудов. Микрохирургическая сосудистая техника”
Оглавление темы “Артериальная недостаточность. Микрохирургия”:
1. Диагностика непроходимости артерий конечности. Лечение окклюзий артерии
2. Консервативная терапия острой артериальной непроходимости. Неоперативное лечение тромбоза
3. Хирургическое лечение острой артериальной непроходимости. Противопоказания к операции на артериях
4. Эмболия легочной артерии. Клиника и лечение эмболии легочной артерии
5. Тромбоз мезентериальных сосудов. Эмболия мезентериальных сосудов
6. Реконструктивные операции на сосудах. Методы реконструктивных операций на артериях
7. Микрохирургия кровеносных сосудов. Микрохирургическая сосудистая техника
8. Ампутации в микрохирургии. Тактика микрохирурга при ампутации
9. Анатомия и физиология вен. Исследование вен и лимфатических сосудов
10. Варикозное расширение вен. Причины варикозной болезни вен нижних конечностей
Источник
Операции у пациентов с критической ишемией, к сожалению, не являются абсолютно безопасными. Эти пациенты, как правило, страдают множеством сопутствующих заболеваний, несущих угрозу их жизни. Эти заболевания могут обостряться при проведении сосудистых операций и привести к тяжелым осложнениям. Кроме того, сами операции на артериях несут определенный риск. Нашей клиникой проводится активная профилактика осложнений, однако полностью избежать их невозможно.
Мировая статистика
Летальность при реконструктивных сосудистых операциях составляет около 5%, от 1 до 10% при различных видах операций.
Летальность при первичной ампутации бедра составляет более 25%
Летальность при ампутации голени 10%
В течение года после ампутации бедра умирает еще 30%, после ампутации голени 10%
Протезом бедра пользуются лишь 16% пациентов, протезом голени около 70%.
Частота тромбоза артериальных микрохирургических сосудистых реконструкций составляет около 10%.
Основные осложнения хирургических операций на сосудах
Инфаркт миокарда, острая сердечно-сосудистая недостаточность. Развивается у больных с тяжелой ишемической болезнью сердца (ИБС), больных с пороками сердца и исходной сердечной недостаточностью. Мы берем таких пациентов на операции, производя наиболее щадящие методы вмешательств. В послеоперационном периоде больные находятся в палате интенсивной терапии, где проводится мониторирование сердечной деятельности и коррекция нарушений гемодинамики. Летальность при развившемся инфаркте составляет 30%
Интоксикация (отравление) организма продуктами распада. После восстановления кровотока после операции по поводу гангрены иногда развивается “синдром включения кровообращения”. Продукты распада всасываются в кровь и могут приводить к расстройствам организма. Чаще всего страдают почки – уменьшается выделение мочи, может развиться отек легких. Наиболее часто этот синдром развивается у больных с исходной почечной недостаточностью. Основной метод предупреждения – раннее удаление омертвевших тканей. Обычно мы это делаем сразу после восстановления кровотока. При развившемся синдроме интоксикации мы применяем методы “очистки крови” – плазмаферез, гемодиализ. Все это привело к значительному снижению летальности при данном осложнении, она составляет около 1%.
Ишемический инсульт головного мозга. Развивается у пациентов, имеющих большие атеросклеротические бляшки в сонных артериях. Пережатие крупных сосудов во время операции и, особенно, восстановление кровотока в больные ноги приводит к уменьшению кровотока по сонным артериям. При больших бляшках в сонных артериях может развиться тромбоз и инсульт. Чтобы снизить его риск, мы в первую очередь проводим операцию на сонных артериях и удаляем эти бляшки, а затем вторым этапом делаем операцию на артериях ног. Такая тактика привела к тому, что за последние 4 года у наших больных инсульт после операций не развивался.
Кровотечение во время операции. Сосудистые операции несут риск острой кровопотери. Чаще всего этот риск связан с техническими сложностями операции, особенно при повторных вмешательствах после операций в других клиниках. Нами разработаны мероприятия по уменьшению риска кровотечения, отработана техника повторных операций. Несмотря на это, мы берем на каждую операцию запас крови, для восполнения кровопотери и пользуемся методами возврата крови (cell sever). Летальных исходов от кровотечения в нашей клинике не было.
Тромбоэмболия легочной артерии (ТЭЛА). Очень опасное осложнение, связанной с отрывом тромба из вен и закупоркой легочной артерии. Летальность при большой тромбоэмболии составляет 20%. С целью профилактики ТЭЛА, нами проводятся обязательные обследования венозной системы до операции и применяются современные антитромботические препараты (арикстра). Если ТЭЛА развивается мы применяем растворение тромба (тромболизис) с помощью препарата актилизе. За 4 года у нас было 3 случая ТЭЛА, умер один больной.
Желудочное кровотечение – развивается у больных на фоне язвы желудка. Язвы часто развиваются у больных с критической ишемией, так как они принимают много обезболивающих таблеток. При операциях на сосудах вводятся препараты гепарина, которые могут спровоцировать кровотечение из язвы. Для предупреждения этого осложнения всем больным проводится гастроскопия до операции. При выявлении язвы желудка операция откладывается и проводится противоязвенная терапия в течение 2-х недель с повторной гастроскопией. Летальных исходов от язвенных кровотечений в нашей клинике не было.
Тромбоз артериального шунта. Причиной данного осложнения являются технические ошибки, отсутствие кровеносных сосудов ниже шунта, повышение свертывания крови, придавливание шунта пациентом (случайно). После шунтирования критическими являются 3 дня, если шунт проработал это время и кровообращение в ноге восстановилось, то он будет работать долго. От технических ошибок хирургов страхует опыт, свертываемость крови уменьшается специальными препаратами. Другие причины являются форс-мажором. В случае тромбоза шунта кровообращение в ноге ухудшается и иногда приходится выполнять ампутацию. Ранние тромбозы больших шунтов в нашей практике не встречались, микрохирургические шунты тромбируются в 10% случаев. При раннем тромбозе шунта выполняется повторная операция, чтобы найти возможные технические ошибки, либо устранить форс-мажорные факторы. Повторная операция решает проблему в 80% случаев тромбоза. Однако иногда хирургия оказывается бессильной.
Послеоперационный отек ноги. Встречается в 40% случаев и связан с резким восстановлением кровотока. Сам по себе проблемой не является, но может сдавливать микрошунты. Лечится консервативно и обычно проходит в течение месяца.
Лимфоррея. Истечение лимфатической жидкости из послеоперационных ран. Появляется у 10% больных, однако не несет большого риска. Лечится настойчивыми перевязками и проходит с течением времени.
Нарушения чувствительности кожи. Это следствие повреждения мелких нервов во время операции. Создает дискомфорт некоторым пациентам, с течением времени проходит самостоятельно.
Постишемический неврит. После восстановления кровотока происходит перестройка пострадавших от критической ишемии тканей. До 30% мышц и нервов пораженной ноги при критической ишемии находятся в состоянии парабиоза (полумертвые). Разумеется приток крови приводит их в чувство, но требуется достаточное время для восстановления. Проявлением неврита могут быть сильные стреляющие и жгучие боли, которые однако носят другой характер, чем до операции. Применение лекарств уменьшает эти явления, которые заметно уменьшаются с течением времени.
Послеоперационная летальность у больных с критической ишемией в нашей клинике составляет около 2%. Основная причина смерти – инфаркт миокарда.
Источник
