Пульсируют сосуды в сердце


Гришина Александра Николаевна,
Врач-терапевт
Дата публикации: 25.12.2020
Что нужно знать о боли в груди
Сердечная боль – самая частая жалоба пациентов на приеме у кардиолога. Однако ее появление не всегда связано с нарушениями работы сердца. Нередко болевые ощущения, сходные с сердечными, вызывают остеохондроз или межреберная невралгия. Точную причину дискомфорта в груди устанавливает врач. Но по ряду признаков и сам больной может понять, что есть проблемы с сердцем.
В этой статье мы рассмотрим, как отличить сердечную боль от другой и какие вещества помогают укрепить сердце.
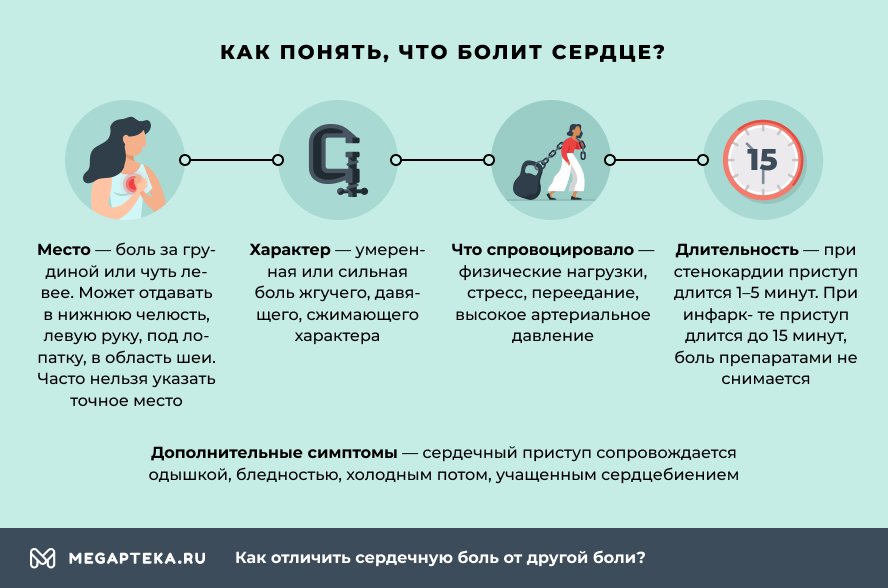
Итак, как понять, что болит именно сердце?
При неприятных ощущениях в области грудной клетки важно определить:
- Место возникновения – повреждение коронарных сосудов (например, при инфаркте или стенокардии) сопровождается болью за грудиной или чуть левее. Нередко она отдает в нижнюю челюсть, левую руку, под лопатку, в область шеи. Но в большинстве случаев больной не может указать точное место.
- Характер – нарушение кровотока в миокарде вызывает умеренную или сильную боль жгучего, давящего, сжимающего характера.
- Что спровоцировало появление – неприятные ощущения появляются после физических нагрузок, при стрессах, переедании, на фоне высокого АД. Некоторые сердечные патологии сопровождаются болевыми ощущениями и в состоянии покоя.
- Длительность – при стенокардии приступ длится 1-5 минут, проходит самостоятельно или после приема нитроглицерина. Боль, вызванная инфарктом, длится до 15 минут и препаратами не снимается.
- Дополнительные симптомы – сердечный приступ сопровождается одышкой, бледностью, холодным потом, учащенным сердцебиением.
Болевые ощущения вызывают самые разные сердечные заболевания.
Почему болит?
Причиной появления мучительных ощущений могут быть:
- ИБС (стенокардия, инфаркт) – боль при этих патологиях отличается вариабельностью, но чаще носит выраженный характер, сопровождается одышкой с затруднением вдоха, возникновением страха смерти.
- Миокардит – наблюдается постоянная умеренно выраженная болезненность, в большинстве случаев ее описывают как ноющую или давящую. В остром периоде к дискомфорту в груди присоединяются повышенная температура и одышка.
- Перикардит – боль нарастает постепенно и может сохраняться длительное время. Усиливается при попытке сделать глубокий вдох, поэтому дыхание у таких пациентов частое и поверхностное.
- Пороки сердца (врожденные и приобретенные) – при отсутствии лечения развивается коронарная недостаточность, которая провоцирует развитие болевых ощущений.
- Тромбоэмболия легочной артерии – сопровождается острой и сильной болью, которая может сохраняться до 3-5 часов. Одновременно с болевыми ощущениями происходит снижение АД и возникает резкая нехватка воздуха.
Как отличить сердечную боль от другой боли? Врачи рекомендуют обращать внимание на сопутствующие признаки. Какие – читайте ниже.
Подписывайтесь на Мегасоветы
и читайте полезные статьи о здоровье каждую неделю
Симптомы при других заболеваниях
Чаще всего неприятные ощущения в груди, которые пациенты принимают за сердечную боль, возникают при межреберной невралгии и остеохондрозе. Эти патологии вызывают дискомфорт иного характера.
При межреберной невралгии болезненность обычно возникает слева в груди, ее место расположения четко определяется пациентом. Боль носит жгучий, колющий, простреливающий характер, усиливается при движении и вдохе. В большинстве случаев невралгия характеризуется кратковременными болевыми ощущениями, которые уменьшаются при перемене положения тела и устраняются НПС и миорелаксантами.
При остеохондрозе дискомфорт также ощущается в определенном месте. Дополнительно в этой же области больной может чувствовать онемение, покалывание, жжение. Иногда появляются повышенное потоотделение, бледность или покраснение кожи.
Однако на практике, определить болит сердце или невралгия, по одним лишь симптомам бывает сложно даже специалистам. Для уточнения диагноза назначают ЭКГ, УЗИ сердца, рентгенографию.
Чем опасна сердечная боль
Согласно статистике, каждый третий умерший в мире, погиб от сердечных болезней. Связано это с тем, что при патологиях сердца острые состояния развиваются внезапно и быстро приводят к летальному исходу. Гибель клеток миокарда после ухудшения или прекращения кровотока происходит всего за 20-40 минут.
Но даже, если не брать во внимание самые мрачные прогнозы, следует знать, что часто возникающая боль в сердце приводит к развитию негативных процессов в организме, например хронической сердечной недостаточности. Болезнь возникает при невозможности сердца качать и распределять кровь по организму в нужных количествах. Со временем это приводит к появлению одышки, отекам, чувству постоянной усталости, увеличению размеров органа.
Приложение Мегаптека.ру знает, где есть нужные лекарства
Отправить смс со ссылкой на установку?
Когда нужно обратиться за помощью
При оказании помощи кардиологическим пациентам решающую роль нередко играют минуты. Поэтому при острой нестерпимой боли, которая длится более 5 минут, скорую нужно вызывать немедленно. Самостоятельно снимать приступ опасно для жизни. Единственно, чем можно помочь себе до приезда кардиологов – принять аспирин и нитроглицерин.
Регулярные колющие, ноющие, тянущие болевые ощущения не требуют обязательной госпитализации. Но их появление – повод посетить кардиолога для установления причины и назначения лечения.
Необходимые лекарства для поддержания сердца назначает только врач. Самостоятельный прием каких бы то ни было препаратов не допустим, в неумелых руках они принесут вреда гораздо больше, чем пользы. Также без консультации врача не следует принимать средства для профилактики, их выбор зависит от возраста, состояния здоровья, имеющихся заболеваний.
Какие препараты помогут укрепить сердце
Чаще всего с профилактической целью назначаются витаминно-минеральные комплексы. Они не смогут избавить от наследственной предрасположенности или вылечить уже имеющееся заболевание. Но использование этих средств помогает сердцу бороться с надвигающимися проблемами.
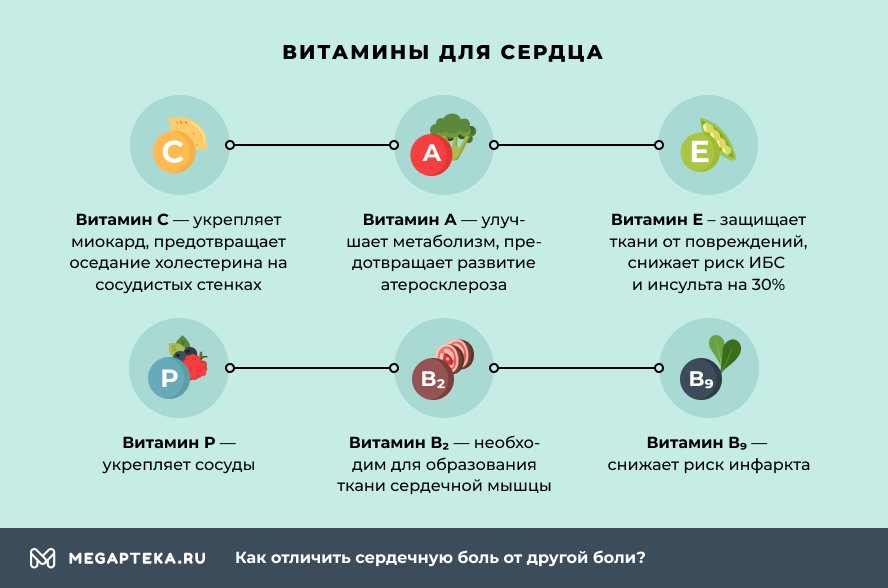
Полезные витамины для сердца:
- С – укрепляет миокард, предотвращает оседание холестерина на сосудистых стенках.
- А – улучшает метаболизм, предотвращает развитие атеросклероза.
- Е – защищает ткани от повреждений, его регулярное поступление в организм снижает риск ИБС и инсульта на 30%.
- Р – укрепляет сосуды.
- В2 – необходим для образования ткани сердечной мышцы.
- В9 – снижает риск инфаркта.
Эти вещества не только поддерживают орган, но и укрепляют здоровье в целом – улучшают состояние волос, кожных покровов, повышают работоспособность и положительно влияют на память.
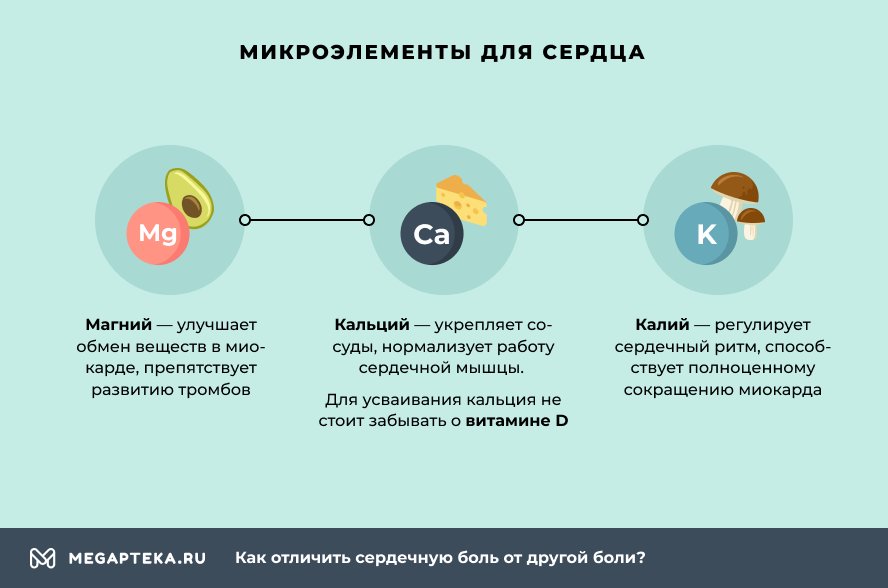
Помимо витаминов, для укрепления сердца полезны микроэлементы:
- Магний – улучшает обмен веществ в миокарде, препятствует развитию тромбов.
- Кальций – укрепляет сосуды, нормализует работу сердечной мышцы, но для усваивания кальция не стоит забывать о витамине D.
- Калий – регулирует сердечный ритм, способствует полноценному сокращению миокарда.
Витаминно-минеральные комплексы, содержащие эти вещества, помогут поддержать сосуды и сердце и снизить интенсивность симптомов при заболеваниях.
По мнению ученых, большинства сердечных патологий можно избежать, если сократить некоторые факторы риска. Отказ от таких вредных привычек, как курение, злоупотребление алкоголем, неправильное питание, поможет сердцу функционировать без сбоев и долгие годы оставаться здоровым.
Источники:
- ВОЗ, статья «Сердечно-сосудистые заболевания»
- PubMed, «Роль витаминов группы B в лечении сердечной недостаточности», Исследовательский центр Кинана в Институте знаний Ли Ка Шинг, больница Святого Михаила, Торонто, Онтарио, Канада
- PubMed, «Витамин D и сердечная недостаточность», Отделение сердечно-сосудистой медицины, Медицинский центр Университета Вандербильта, США
- PubMed, «Связанная с сердцем боль в груди без явной ишемической болезни сердца», Центральная больница Университета Куопио, Финляндия
Установите бесплатное мобильное приложение Megapteka.ru
Мы отправим на ваш номер sms со ссылкой на установку
Источник

Учащенное сердцебиение – ощущение, что сердце бьется слишком часто или сильно стучит – повод обратиться к врачу.
Сердцебиение – это жалоба пациентов на субъективное ощущение учащенного, аритмичного или тяжелого сердцебиения. В норме мы не замечаем биения своего сердца. А вот любое отклонение от нормы становится сразу же заметно. Сердцебиение обычно описывается пациентами следующим образом: сердце слишком сильно (или «громко») стучит в груди, сердце «выпрыгивает» из груди, сильно колотится, «дёргает», «поворачивается» или «трепещет». Усиленное сердцебиение может сопровождаться чувством пульсации на шее, в висках, подложечной области или кончиках пальцев. Сердцебиению также могут сопутствовать шум в ушах, болевые ощущения в области сердца, чувство стеснения в груди или затруднённости дыхания. Подобные симптомы могут свидетельствовать о патологии сердца, но в большинстве случаев жалоб на усиленное сердцебиение с сопутствующими симптомами инструментальные исследования признаков поражения сердца не выявляют.
Сердцебиение следует отличать от тахикардии. Тахикардия – это объективное увеличение частоты сердечных сокращений. Нормальный пульс у взрослого человека в состоянии покоя – 60-80 ударов в минуту. Если регистрируется более 90 ударов в минуту, то диагностируется тахикардия. Однако при этом пациент может не ощущать, что его сердцебиение – учащенное.
Распространенные причины учащенного сердцебиения
Даже здоровый человек может ощущать усиленное сердцебиение. В наибольшей степени это свойственно людям с повышенной нервной чувствительностью. Привести к учащенному сердцебиению могут:
- значительные физические усилия;
- быстрый подъём на высоту;
- физическая нагрузка в условиях жаркой и душной среды (недостаток кислорода приводит к усиленной работе сердца);
- резкое психическое напряжение (испуг, возбуждение и т.п.);
- употребление большого количества продуктов с высоким содержанием кофеина (кофе, чай, кока-кола);
- некоторые лекарственные препараты (в частности, средства от насморка);
- нарушения пищеварения (например, метеоризм, вследствие которого диафрагма оказывается несколько приподнятой).
Сильное сердцебиение может чувствоваться при высокой температуре (больные, испытывающие жар, часто ощущают сердцебиение).
Учащенное сердцебиение при повышенном давлении
Учащенное сердцебиение часто сопровождается повышенным артериальным давлением. В этом случае, чем чаще сокращается сердце, тем выше давление в артериях. Зависимость тут именно такая… Поэтому считать повышенное артериальное давление причиной усиленного сердцебиения неправильно. Другое дело, что повышение давление, сопровождающееся общим ухудшением самочувствия, может заставить заметить, как сильно стучит сердце.
Учащенное сердцебиение и повышение артериального давления могут вызываться одними и теми же причинами. В этом случае лечебные мероприятия, направленные на нормализацию давления, будут способствовать и нормализации сердцебиения.
Учащенное сердцебиение при пониженном давлении
Повышенная частота сердцебиения вполне возможна и при пониженном давлении. Резкое понижение давление может наблюдаться при шоковых состояниях (анафилактическом, травматическом, инфекционно-токсическом, психогенном и других разновидностях шока). Организм реагирует на это, ускоряя сокращение сердечной мышцы, чтобы восстановить давление. Подобный компенсационный характер усиленного сердцебиения имеет место и при большой кровопотере.
Учащенное сердцебиение при нормальном давлении
Однако усиленное сердцебиение может ощущаться и независимо от давления. Давление может быть и пониженным, и нормальным, а пациент жалуется на сердцебиение. Такое возможно при вегето-сосудистой дистонии, анемии, заболеваниях щитовидной железы и ряде других заболеваний. Не стоит пытаться определить, чем вы больны, и тем более начинать лечение только на основании сопоставления сердцебиения и давления. Во всех случаях, когда вас беспокоит повышенное сердцебиение, необходимо пройти обследование по назначению врача.
Когда сердцебиение – повод обратиться к врачу?
Учащенное сердцебиение является поводом обращения к врачу, если оно:
- слишком интенсивно;
- носит затяжной характер (не проходит в течение длительного времени);
- возникает при всё меньшем воздействии вышеуказанных факторов;
- возникает вне связи с вышеуказанными факторами;
- носит неровный характер (можно предполагать аритмию – нарушение ритма сердца).
В этих случаях учащенное сердцебиение может быть проявлением серьёзных нарушений и заболеваний, таких как:
- авитаминоз;
- анемия (низкое содержание гемоглобина и железа в крови);
- тетания (состояние, обусловленное недостатком кальция);
- эндокринными заболеваниями;
- сердечными патологиями.
Однако, как правило, в случае миокардита, других заболеваний сердца, а также гиперфункции щитовидной железы усиленное сердцебиение не бывает основной жалобой. При подобных заболеваниях, прежде всего, жалуются на боль в области сердца и одышку.
Оперативно надо реагировать, если на фоне усиленного сердцебиения наблюдаются головокружение, одышка, побледнение кожи, потливость. В этом случае следует вызвать скорую помощь.
Чем поможет врач при сильном сердцебиении?
С жалобой на сердцебиение следует обращаться к врачу-терапевту или врачу-кардиологу.
При жалобах пациента на усиленное сердцебиение в первую очередь необходимо установить его причину – имеет ли оно физиологическое или патологическое происхождение. Для этой цели могут быть назначены лабораторные и инструментальные исследования, в том числе ЭКГ, эхокардиография (УЗИ сердца), рентгенография сердца. После установления причины повышенного сердцебиения назначается курс лечения, направленный на устранение патологических факторов. Нормализация сердцебиения достигается с помощью лечения антиаритмическими препаратами. Подобные препараты не стоит принимать самостоятельно, их должен назначать врач в соответствии с состоянием Вашего организма, установленным на основании врачебного обследования. В противном случае результат лечения может быть отрицательным.
Источник
ПУЛЬСАЦИЯ (лат. pulsatio) – толчкообразные движения стенок сердца и сосудов, а также передаточные смещения прилежащих к сердцу и сосудам мягких тканей, возникающие в результате сокращений сердца.
Понятие «пульсация» является более широким, чем «пульс», т. к. последнее относится только к П. стенок кровеносных сосудов, обусловленной прохождением по сосуду пульсовой волны давления, формирующейся в аорте. В то же время эти понятия не совсем совпадают в связи с более углубленными знаниями о пульсе, изучаемом не только в рамках механического движения сосудистых стенок (см. Пульс, Плетизмография, Сфигмография). Передача движений сокращающегося сердца и пульсирующих стенок сосудов на определенное расстояние зависит от эластических свойств тканей, через которые происходит эта передача. Смещение быстрее всего гасится воздухоносной легочной тканью, несколько лучше оно передается через жировую ткань, еще лучше – через мышцы, фасции, хрящевую ткань и кожу. Смещающая сила неспособна привести к моментной деформации костной ткани (во всяком случае, к ощутимой моментной деформации), хотя длительная и сильная пульсация органа, непосредственно прилежащего к кости, может вызвать в последней дистрофические изменения, истончение и деформацию (напр., узурацию ребер, сердечный горб).
С диагностической целью изучают как существующую в норме П. сердца и сосудов, так и наблюдаемую в патологии П. других органов и тканей. Из основных методов исследования для изучения П. применяют осмотр и пальпацию, выбор дополнительных методов исследования определяется его задачами, локализацией пульсирующего объекта и причинами, вызывающими пульсацию.
П. сердца изучают многосторонне.
В частности, клин, значение имеет изучение пульсирующих ударов сердца в грудную стенку. Поскольку большая часть поверхности сердца окружена слоем воздушной легочной ткани, его пульсацию у здоровых людей обычно удается выявить только в области верхушки, где амплитуда движений сердца наиболее велика, а прослойка легочной ткани незначительна. Момент видимого выпячивания грудной стенки или пальпаторно определяемого толчка, локализующихся в пятом межреберном промежутке (примерно на 1,5 см медиальнее левой среднеключичной линии), соответствует систоле желудочков сердца. П. в области верхушечного толчка хорошо выявляется визуально у худощавых людей, особенно у детей и лиц молодого возраста. При наличии даже умеренной жировой прослойки П. в области верхушечного толчка не всегда удается определить на глаз. В этих случаях она обычно может быть выявлена пальпаторно, особенно в положении больного стоя, сидя с наклоном туловища вперед или лежа на левом боку. В положении больного лежа на левом боку область выявления П. смещается на 3-4 см латеральнее, чем при положении на спине. Верхушечный толчок труднее определяется у лиц с ожирением, при снижении ударного объема сердца, наличии плевроперикардиальных сращений, экссудата в плевральной или перикардиальной полости; у здоровых лиц он не обнаруживается в тех случаях, когда локализуется за ребром. Исследуя верхушечный толчок, обращают внимание на расположение и характер пульсации. При смещении сердца в результате образования спаек, оттеснении его жидкостью, находящейся в плевральных полостях, массивными объемными образованиями, расположенными в легких или средостении, либо приподнятой диафрагмой (при выраженном метеоризме или асците) локализация верхушечного толчка изменяется в направлении действия смещающей силы. Увеличение левого желудочка сердца ведет к смещению верхушечного толчка влево и вниз (иногда до седьмого межреберья); при увеличении правого желудочка верхушечный толчок также оттесняется влево (но не вниз) вследствие оттеснения левого желудочка.
Пульсацию в области верхушечного толчка характеризуют площадью, высотой и силой. Высотой верхушечного толчка называют амплитуду смещения грудной стенки, а силой – давление, оказываемое верхушечным толчком на пальцы или ладонь, приложенные к области П. Площадь и высоту верхушечного толчка оценивают с учетом строения грудной клетки: при узких межреберных промежутках они меньше, при тонкостенной грудной клетке больше. На высоте вдоха из-за увеличения воздушности легочной ткани, отделяющей верхушку сердца от стенки грудной клетки, верхушечная П. определяется на меньшей поверхности и имеет меньшую амплитуду; иногда при глубоком вдохе, а также при эмфиземе легких верхушечная П. не определяется. Основная и наиболее частая причина увеличения площади и высоты верхушечного толчка – увеличение левого желудочка. Сильный (приподнимающий) верхушечный толчок – единственный доступный непосредственному врачебному исследованию признак гипертрофии левого желудочка, хотя П. подобного характера возможна и при выраженной гиперкинезии сердца. Очень высокий и сильный (куполообразный) верхушечный толчок характерен для значительной эксцентрической гипертрофии миокарда левого желудочка сердца, наблюдаемой, напр., при недостаточности клапана аорты. Ослабленный и разлитой (увеличенный по площади) верхушечный толчок отмечается при дилатации дистрофически измененного левого желудочка сердца. К несомненно патол, признакам относится П. межреберных промежутков в прекардиальной области, наблюдаемая при аневризмах передней стенки левого желудочка (см. Аневризма сердца). При облитерации перикардиальной полости или массивных сращениях перикарда с плеврой П. в области верхушечного толчка может носить парадоксальный характер (отрицательный верхушечный толчок) вследствие того, что подобные изменения препятствуют движению верхушки сердца во время систолы вперед и кверху, причем сокращающееся сердце втягивает спаянные с ним ткани грудной стенки.
Объективная и углубленная характеристика П. в области верхушечного толчка осуществляется с помощью апекскардиографии (см. Кардиография). Для оценки деятельности сердца по смещению различных околосердечных сред или всего тела, связанному с его П., применяют также баллистокардиографию (см.), динамо-кардиографию (см.), пульмокардиографию (см.) и другие методы специаль ных исследований. Для изучения П. контуров сердца используют рентгенол. методы исследования, особенно рентгенокимографию (см.) и электрокимографию (см.). Получить представление о П. различных структур работающего сердца позволяет эхо-кардиография (см.).
У здоровых людей, особенно молодых и худощавых, нередко визуально и пальпаторно определяется пульсация в надчревной области, иногда распространяющаяся на нижнюю треть грудины и прилежащие к ней отделы передней грудной стенки – сердечный толчок. Эта П. обусловлена преимущественно сокращениями правого желудочка сердца. После значительных физических нагрузок сердечный толчок удается обнаружить и у здоровых лиц старших возрастных групп, склонных к полноте. Однако резкая и сильная П. в надчревной области в покое, сопровождающаяся сотрясением нижней трети грудины и прилегающей к ней области передней стенки грудной клетки, служит достоверным признаком выраженной гипертрофии правого желудочка. П. в надчревной области может быть связана также с прохождением пульсовой волны по аорте (такая П. лучше видна, когда больной лежит на спине) и с пульсирующими изменениями объема печени, обусловленными ретроградным прохождением пульсовой волны по венам и пульсовыми изменениями кровенаполнения печени. В первом случае глубокая пальпация брюшной полости позволяет обнаружить интенсивно пульсирующую аорту. Чтобы разграничить П. печени с ее смещениями, обусловленными сердечным толчком, используют два приема. Первый состоит в том, что край печени захватывают между большим и остальными пальцами пальпирующей руки (ладонь подводят под нижний край печени) и при наличии печеночной П. ощущают изменения объема захваченного рукой участка печени. Второй прием сводится к тому, что на переднюю поверхность печени накладывают несколько расставленные указательный и средний пальцы пальпирующей руки: если в момент ощущения П. пальцы раздвигаются, то это свидетельствует о пульсовых изменениях объема печени, а не ее смещении. Вспомогательную роль в идентификации П., выявляемой в надчревной области, играет реогепатография (см. Реография), а также обнаружение положительного венного пульса (см. Сфигмография), который вместе с П. печени наблюдается при трикуспидальной недостаточности (см. Пороки сердца приобретенные). При одновременной пальпации печени и верхушечного толчка определить временные отношения между П. печени и систолой сердца можно лишь при значительном навыке. Синхронная запись ЭКГ и реогепатограммы позволяет различить П. печени, связанную с систолой желудочков (систолическая П.) и с систолой предсердий (пресистолическая П.).
У лиц астенического телосложения иногда видна П. в яремной ямке (ретростернальная П.), вызванная прохождением пульсовой волны по дуге аорты. В патол, условиях видимая на глаз ретростернальная П. наблюдается при выраженном удлинении или расширении аорты, особенно при ее аневризме (см. Аневризма аорты). При сифилитической аневризме аорты могут истончаться ткани передней стенки грудной клетки, и в этом случае П. определяется на значительной площади, прилежащей к рукоятке грудины. У практически здоровых лиц с короткой грудной клеткой ретростернальная П. нередко определяется пальпаторно (пальцем, заведенным за рукоятку грудины). При этом собственно ретростернальная П. характеризуется толчками, направленными вверх; у здоровых людей боковыми поверхностями пальца нередко одновременно пальпируется пульс плечеголовного ствола и левой общей сонной артерии. В большинстве случаев ретростернальная П. носит патол, характер, будучи связанной с удлинением аорты, ее расширением или сочетанием этих изменений.
При аортальной недостаточности (см. Пороки сердца приобретенные), тиреотоксикозе, выраженной гиперкинезии сердца, поверхностном расположении артерий или их аневризмах, наличии артериовенозных шунтов визуально может определяться П. над разными сосудистыми областями. Так, для аортальной недостаточности характерна выраженная П. – так наз. пляска сонных артерий, иногда наблюдается П. зрачков, П. пятна гиперемированной кожи (прекапиллярный пульс).
В некоторых случаях визуально определяется П. крупных поверхностных вен шеи. П. вен может быть пресистолической (при трикуспидальном стенозе) и систолической (при трикуспидальной недостаточности). Точное представление о характере П. вен позволяет получить синхронная запись флебосфигмограммы и ЭКГ.
В. А. Богословский.
Источник
