Ранения магистральных сосудов шеи
Колотые раны шеи – повреждения сосудов
Колотые раны шеи, несмотря на внешний безобидный вид, являются не менее опасными. При этом часто повреждаются магистральные сосуды, трахея, пищевод. Более того, именно при колотых ранениях холодным оружием чаще всего наблюдаются раны первой зоны шеи с направлением раневого канала вниз, через грудную апертуру и с распространением в средостение или плевральную полость, равно как и раны груди с направлением раневого канала вверх, в область шеи.
В отличие от колото-резаных и тем более резаных ран, при которых повреждение сосуда означает наружное кровотечение, при колотых ранениях повреждение даже магистрального сосуда сопровождается кровотечением в толщу окружающих тканей с образованием гематом различного объема. Нарастая, гематома может сдавливать трахею, оттеснять гортань, пищевод.
Кровотечение из сонной артерии, вследствие тромбоза раневого канала в окружающих тканях, может остановиться еще до поступления в стационар с образованием ложной аневризмы (пульсирующей гематомы), стенками которой служат наружные слои тромба. Вследствие тесного прилегания сонной артерии, внутренней яремной вены и ствола блуждающего нерва ранение этой области (особенно огнестрельное) приводит к одновременному повреждению всех этих структур.
При одновременном повреждении сонной артерии и яремной вены возникает артериовенозная фистула со сбросом крови из артерии в вену. Одновременное повреждение сонной артерии и яремной вены при ранениях холодным оружием встречается в 3 % наблюдений.
Образование ложной аневризмы с прекращением кровотечения дает определенный выигрыш во времени, но все равно является жизнеугрожающим состоянием, т.к. время разрыва этой аневризмы трудно предсказать. Сброс крови из сонной артерии в яремную вену, вследствие сильного шунтирующего эффекта, через несколько месяцев может привести к сердечной недостаточности, и поэтому также должен быть устранен хирургическим либо эндоваскулярным путем, в зависимости от размера дефекта стенки артерии.
Ранение сонной артерии и внутренней яремной вены может сопровождаться повреждением ствола блуждающего нерва. В литературе известно лишь одно наблюдение перерыва ствола блуждающего нерва и ранения внутренней яремной вены (без повреждения сонной артерии) при огнестрельном ранении [Ghaemmaghami V. et al.]. Поврежденная вена была лигирована, блуждающий нерв был восстановлен конец-в-конец циркулярным швом за эпиневрий проленом.
Одностороннее пересечение блуждающего нерва может не приводить к каким-либо симптомам, однако может наблюдаться дисфагия с хроническими эпизодами аспирации [Aburahma A. F. et al.]. Другие авторы считают, что пересечение блуждающего нерва в этой зоне приводит к параличу голосовых связок, тахикардии и тахипноэ. С течением времени наблюдается компенсация этих нарушений, однако пересечение обеих стволов блуждающего нерва на шее ведет к смерти в течение ближайших 24-36 ч.
Если говорить о частоте ранений различных артерий шеи, то чаще всего повреждаются ветви наружной сонной артерии (18%), далее следуют подключичная (9%), общая сонная артерия (5%), позвоночная (4%), ствол наружной сонной артерии (2%) и ствол внутренней сонной артерии (1%).
Морфология ранений кровеносных сосудов крайне разнообразна – от поверхностных «царапин» адвснтиции до разрушения стенок сосуда на значительном протяжении.
М. И. Лыткин и В. П. Коломиец еще в 1973 г. выделили следующие виды ранений магистральных сосудов (независимо от их локализации – шея, грудь, живот или конечности):
I. Ранения холодным оружием:
– касательные раны, не проникающие в просвет сосуда;
– боковые повреждения;
– сквозные раны с повреждением противоположных стенок сосуда;
– неполное пересечение;
– полное пересечение.
II. Огнестрельные ранения:
– касательные ранения, не проникающие в просвет сосуда;
– слепые раны, проникающие в просвет сосуда;
– сквозные раны с разрушением всех противоположных участков сосудистой стенки;
– перерыв;
– обширные разрушения сосуда.
Огнестрельные ранения общей сонной артерии наблюдаются в 5,5% от числа всех ранений крупных сосудов тела и в подавляющем большинстве быстро ведут к смерти пострадавшего. Поэтому в условиях военных действий только небольшой процент пострадавших попадает на этапы медицинской эвакуации. Однако при размозжении сосудистой стенки из-за сокращения ее мышечного слоя, вворачивания интимы и быстрого образования тромба может произойти полное закрытие просвета сонной артерии и наступить временный гемостаз. В литературе опубликованы наблюдения, когда во время транспортировки из-за толчков и сотрясения тела раненого кровотечение возобновилось и было смертельным.
Что касается ранений подключичных сосудов, то они могут быть повреждены как выше, так и ниже ключицы. При колотых ранениях с затрудненным оттоком крови наружу образуется большая гематома, которая может достигнуть такой степени, что наступает паралич плечевого сплетения, а сдавление трахеи может привести к асфиксии.
Наибольшие сложности возникают при ранениях позвоночной артерии. Первой публикацией, посвященной этому труднейшему разделу хирургии ранений шеи, следует признать статью R. Matas, который в 1893 г. обобщил опыт диагностики и лечения 42 пострадавших с повреждением позвоночных артерий. По свидетельству этого автора, первую успешную перевязку поврежденной позвоночной артерии выполнил Maissoneuve в 1853 г.
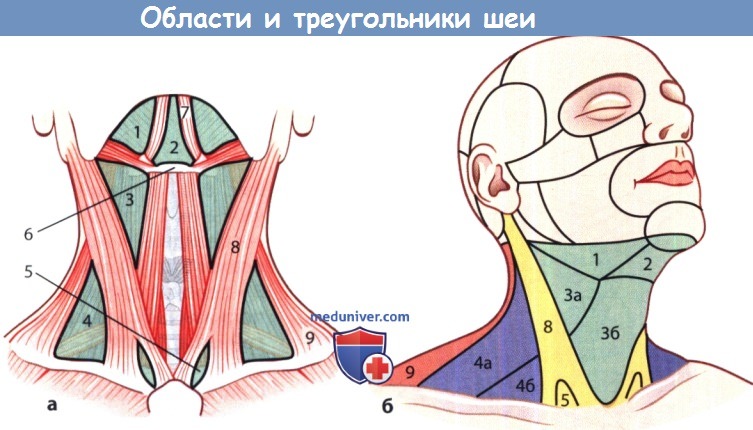
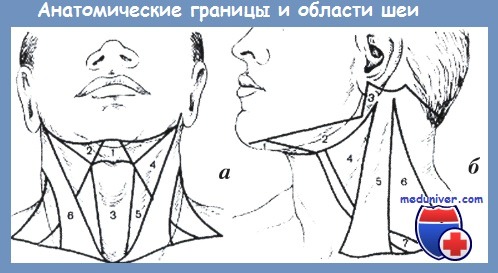 Анатомические границы и области шеи:
Анатомические границы и области шеи:
а – вид спереди: 1 – подбородочный треугольник; 2 – подчелюстной треугольник; 3 – подподъязычная область; 4 – сонный треугольник; 5 – лопаточно-трахеальный треугольник; 6 – грудино-ключично-сосцевидная область;
б – вид сбоку: 1 – подбородочный треугольник; 2 – подчелюстной треугольник; 3 – зачелюстная ямка; 4 – сонный треугольник; 5 – грудино-ключично-сосцевидная область; 6 – боковой треугольник шеи; 7 – надключичная область
До этого времени ранение позвоночной артерии считалось фатальным, и в литературе известно пессимистическое заключение видного французского хирурга XIX века L. Sanson: «Позвоночная артерия не может быть дотирована из-за большой глубины залегания, не может быть пережата – костный канал защищает ее, каутеризация также крайне затруднительна. Ранение этого сосуда лежит за пределами средств врачебного искусства» [Sanson L.].
Повреждения позвоночной артерии встречаются, по данным различных авторов, в 0,5-7,4% наблюдений ранений шеи с летальностью в случаях огнестрельных ранений от 12 до 20%.
По данным D. Demetriades и соавт., ранения позвоночной артерии были обнаружены у 1,2% из 335 пациентов. Это заключение было сделано на основании только данных физикального обследования. В другой группе из 176 пациентов, где был применен такой объективный метод диагностики, как ангиография, частота повреждений позвоночной артерии составила 7,4 %.
Ранения вен встречаются значительно чаще: наружная яремная вена -в 41% от числа всех наблюдений повреждений сосудов шеи, внутренняя яремная – в 26% и подключичная вена – в 3%. При повреждении внутренней яремной вены ее рана зияет, темная кровь непрерывной струей истекает в таком количестве, что может быстро наступить смерть. Самопроизвольной остановки кровотечения не наступает. Еще более опасны ранения подключичной и безымянной вен. При пересечении крупных вен шеи существует реальная опасность массивной воздушной эмболии, которая встречается в 2-5% ранений шеи.
При вдохе венозная кровь в силу разрежения из центрального конца вены быстро устремляется в правое предсердие, захватывая через дефект стенки вены пузырьки воздуха. Этому способствуют анатомические особенности яремной и подключичной вен: яремная вена тесно сращена с собственной фасцией шеи, подключичная – с надкостницей ключицы, вследствие чего просвет этих сосудов не спадается. Небольшие порции воздуха не приводят пострадавшего к смерти, хотя способствуют развитию сердечной недостаточности, а вследствие массивной микроэмболии сосудов легких – к дыхательной недостаточности. Большое количество воздуха блокирует правые отделы сердца, что приводит к асистолии.
В общей сложности ранения сосудов шеи, по материалам Областной больницы, имелись у 114 из 429 пострадавших с ранениями шеи, что составило 26,6%. Наиболее часто такого рода повреждения встречались при ранениях второй зоны шеи, достигая 4,8% от числа всех наблюдений ранений этой зоны. Ранения сосудов первой зоны шеи встречались в области левого венозного угла (10%), надключичных областей (по 5% слева и справа) и реже в области яремной ямки (3%). Ранения сосудов третьей области шеи встречались редко – от 2 до 4 % от числа всех ранении шеи.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
– Также рекомендуем “Частота повреждений органов при ранениях шеи – трахеи, пищевода, глотки, позвоночника”
Оглавление темы “Эпидемиология ранений”:
- Особенности огнестрельных ранений – отличие от неогнестрельных ран
- Ранения шеи – история, характеристика
- Резаные раны шеи – характеристика
- Колотые раны шеи – повреждения сосудов
- Частота повреждений органов при ранениях шеи – трахеи, пищевода, глотки, позвоночника
- Частота повреждений нервов при ранениях шеи – характеристика
- Частота повреждений грудного протока при ранениях шеи – характеристика
- Шкала тяжести повреждений органов – OIS (Organ Injury Scaling) на уровне шеи
- Ранения груди – варианты, шкала тяжести по OIS
- Ранения легких – варианты, шкала тяжести по OIS
Источник
Частота повреждений сосудов шеи в мирное и военное время составляет от 1,4 до 3,8 %. На них приходится 11,8 % травм сосудов. Более 50 % повреждений сосудов являются колото-резаными ранами, нанесенными острыми бытовыми предметами. Огнестрельные повреждения сосудов во время Второй мировой войны составили 5-10 % всех ранений.
Ранения сосудов шеи крайне опасны вследствие их близости к глотке, пищеводу, гортани, трахее. Опасность ранений сосудов шеи связана с развитием угрожающего жизни кровотечения, неврологических или дыхательных расстройств. При повреждении артерий возможно активное кровотечение или на боковой поверхности шеи нередко формируется обширная пульсирующая гематома. Значительный диаметр артерий и эластичность мягких тканей шеи спо-
собствуют распространению гематомы в надключичную область. Нарастающая гематома может сдавить пищевод, трахею или прорваться в плевральную полость. При ранениях шеи часто возникает комбинированное повреждение артерии и вены.
Гематома в такой ситуации может быть сравнительно небольшой и почти незаметной. Пальпаторно над ней определяется симптом “кошачьего мурлыканья”. Над областью раны выслушивается постоянный грубый систол одиастолический шум, распространяющийся в проксимальном и дистальном направлениях. Неврологические нарушения часто менее выражены. При закрытых травмах шеи ранение артерии может быть ограничено повреждением интимы с последующим локальным тромбозом и развитием клинической картины неврологического дефицита. Изолированные повреждения магистральных вен шеи опасны не столько кровотечением, сколько возможностью воздушной эмболии.
При сочетанных травмах шеи клиническая картина складывается из симптомов, характерных для повреждения конкретного органа. Повреждение дыхательных путей (гортань, трахея) сопровождается свистящим дыханием, хрипотой, диспноэ за счет сдавления дыхательных путей гематомой или аспирированной кровью, подкожной эмфиземой, засасыванием воздуха в рану, повреждения пищевода – болями в груди, дисфаги-ей, подкожной эмфиземой в надключичной области, на шее и груди, рвотой кровью. При травме шейного отдела позвоночника или спинного мозга возникают неврологические нарушения, боль в шее, нарушение сознания.
Травма подъязычного нерва проявляется девиацией языка в сторону травмы, диафрагмального нерва – приподнятостью купола диафрагмы; добавочного нерва – параличом гру-диноключично-сосцевидной и трапециевидной мышц; блуждающего
36′
563
нерва с обеих сторон – хрипотой и дисфагией; плечевого сплетения – двигательными или чувствительными нарушениями на верхней конечности.
Больных с повреждениями артерий шеи можно разделить на 3 группы:
с повреждением артерии, сопровождающимся кровотечением, при котором всегда требуются экстренная ревизия и реконструкция сосуда;
с повреждением артерии без явного кровотечения и неврологического дефицита или с незначительным неврологическим дефицитом, требующими ранней ангиографии и реконструкции сосуда;
с повреждениями, сопровождающимися тяжелым неврологическим дефицитом без признаков кровотечения, обычно требующими консервативного лечения и наблюдения.
Показания к реваскуляризации при тяжелом ишемическом инсульте сомнительны, так как операция может вызвать кровотечение в зону ишемии с летальным исходом у большинства больных [Brown M.F., Graham J.H., 1982].
Помощь всем больным на догоспитальном этапе складывается из:
выполнения предварительного гемостаза (временное шунтирование, давящая повязка, прижатие, тампонада раны, наложение кровоостанавливающих зажимов и т.д.);
обеспечения проходимости дыхательных путей;
противошоковых мероприятий, профилактики воздушной эмболии (при ранениях вен);
профилактики инфекции (антибиотики, столбнячный анатоксин);
транспортировки больного в стационар для оказания специализированной помощи.
Диагностика. При наличии раны шеи в проекции сосудистого пучка и активного кровотечения из нее решение об операции принимается без дополнительных методов обследования. При ранениях шеи, сопровождающихся небольшой гематомой, опти-
564
мальным методом диагностики является ангиография. Из неинвазивных методик предпочтительны ультразвуковое сканирование сосудов и допплерография (транс- и экстракраниальная).
Хирургическое лечение. Выбор правильного доступа обеспечивает полное и быстрое обнажение поврежденных сосудов. В зависимости от характера и локализации повреждения применяют шейный, грудной и шейно-грудной доступы. Обнажение сонных артерий и яремных вен на шее осуществляют доступом по переднему краю грудиноключично-со-сцевидной мышцы от сосцевидного отростка до грудины. После рассечения платизмы и поверхностной фасции мышцу отводят кнаружи. Пересекающую операционное поле лицевую вену, впадающую во внутреннюю яремную вену, лигируют и пересекают. Влагалище сосудисто-нервного пучка рассекают в продольном направлении, внутреннюю яремную вену и блуждающий нерв отводят ла-терально. Для расширения доступа к внутренней сонной артерии пересекают шилоподъязычную мышцу и заднее брюшко двубрюшной мышцы, околоушную железу смещают вверх.
Повреждения первой порции общей сонной артерии требуют шейно-грудного доступа. Им может быть срединная стернотомия или резекция ключицы.
Характер повреждения сосудов определяет объем реконструктивной операции. Все нежизнеспособные ткани удаляют. При повреждениях наружных сонных артерий и их ветвей, наружных яремных вен, как правило, не требуются восстановительные операции и они могут быть ограничены лигированием поврежденных сосудов. При линейном повреждении или неполном пересечении общих и внутренних сонных артерий накладывают сосудистый шов. При полном пересечении артерии после резекции раздавленных краев устраняют возникший диастаз путем
мобилизации концов сосуда и накладывают циркулярный анастомоз. Травма сосуда, сопровождающаяся значительным дефектом его стенки, требует пластики аутовенозной заплатой или протезирования аутовен-ной (для чего используют большую подкожную вену). При малом диаметре сосудов предпочтительны узловые швы, наложение анастомозов в косой плоскости или использование аутовенозной заплаты.
Источник
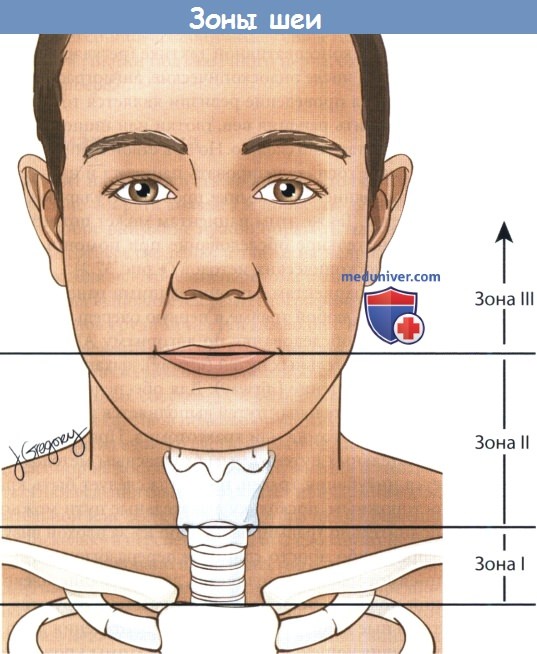
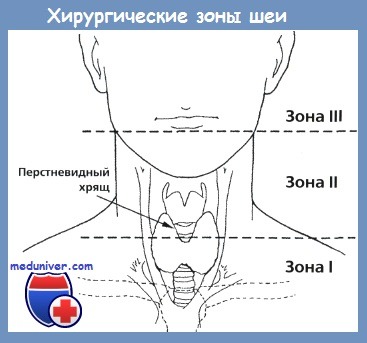
Клиника, диагностика и лечение проникающих ранений шеиПроникающими считаются ранения шеи, которые нарушают целостность подкожной мышцы шеи. Они составляют около 5-10% всех травм. Поскольку шея является небольшой по размеру анатомической областью, в пределах которой расположено множество жизненно важных структур, ранения этой зоны представляют собой неотложное состояние, требующее оказания экстренной помощи. Самой распространенной причиной смерти является кровотечение. Проникающая травма шеи может привести к повреждению воздухопроводящих путей, верхних отделов пищеварительного тракта, сосудов и нервов. В зависимости от пораженных структур все симптомы и признаки проникающей травмы шеи могут быть разделены на три основные группы. Повреждения гортани и трахеи сопровождаются дыхательной недостаточностью, стридором, кровохарканьем, охриплостью, смещением трахеи, подкожной эмфиземой, открытым пневмотораксом. Признаками повреждения сосудов являются гематома, продолжающееся кровотечение, неврологические нарушения, отсутствие пульса, гиповолемический шок, шум над сонными артериями, нервная дрожь, изменения сознания. Повреждения нервов могут сопровождаться развитием геми- или квадриплегии, нарушением функции черепных нервов, охриплостью, изменениями в восприятии. Признаками повреждения глотки или пищевода являются подкожная эмфизема, дисфагия, одинофагия, гематемезис, кровохарканье, тахикардия, лихорадка. Следует отметить, что повреждения пищевода часто протекают субклинически. Для упрощения процесса принятия решений шею можно разделить на три анатомических зоны. Наиболее часто травмируемая зона II располагается между перстневидным хрящом и углом нижней челюсти. Зона I расположена наиболее каудально, между перстневидным хрящом и яремной вырезкой грудины,травмы этой зоны особенно опасны для жизни. Зона III лежит между углом нижней челюсти и основанием черепа. Важно учитывать то, насколько просто реализовать хирургический доступ в пределах той или иной зоны. Наиболее доступна зона II. Зоны I и III защищены костными структурами, поэтому доступ к ним ограничен. Пациентов с проникающими ранениями шеи можно подразделить на три группы: нестабильные, стабильные, бессимптомные. Алгоритм обследования и лечения должен основываться на зоне повреждения и на стабильности состояния.
а) Механизм проникающего ранения шеи. Тяжесть состояния будет в первую очередь зависеть от механизма травмы и от силы воздействия травматического фактора. Огнестрельные раны могут быть нанесены из оружия с низкой начальной скоростью и высокой начальной скоростью. Большая часть гражданского огнестрельного оружия имеет низкую начальную скорость. Пули, выпущенные из такого оружия, обычно двигаются вдоль естественных слоев тканей, сдвигают в стороны жизненно важные образования и, в целом, наносят относительно небольшие повреждения. Пули, выпущенные из оружия с высокой начальной скоростью (например, боевые винтовки), передают свою энергию окружающим тканям и вызывают значительно более серьезные повреждения. Пулевой канал обычно прямой, а образующаяся в результате полость значительно шире (вид входного и выходного отверстий может быть обманчивым). Могут повреждаться структуры, расположенные на расстоянии 5 см от раны. Подобные ранения шеи очень часто заканчиваются летальным исходом, а проведенная вовремя ревизия раны может спасти жизнь. Если пациент находится в стабильном состоянии, решение вопроса о проведении ревизии раны решается индивидуально. Ножевые ранения более предсказуемы, чем огнестрельные. Одно из ключевых отличий заключается в риске повреждения подключичных сосудов. В большинстве случаев траектория полета пули идет перпендикулярно шее, поэтому ключица в данном случае несколько защищает подключичные сосуды от повреждения. Удары ножом, напротив, часто совершаются в направлении сверху вниз, проникая за ключицу. Из-за этого риск повреждения подключичных сосудов при ножевых ранениях значительно выше, чем при огнестрельных. б) Обязательная и селективная ревизия шеи. Обследование и лечение пациента проводится в зависимости от его клинического состояния. Прежде всего определяется наличие непосредственной угрозы жизни. В первую очередь нужно ориентироваться на признаки продолжающегося кровотечения: нарастающая гематома, нестабильность гемодинамики, гиповолемический шок, гемоторакс, гемомедиастинум. Во всех данных случаях ревизия проводится незамедлительно. Если пациент находится в стабильном состоянии, оценить степень повреждения и принять решение о проведении ревизии помогают лучевые методы диагностики. Для дальнейшей систематизации процесса принятия решений при травмах шеи ее удобно разделить на три анатомические зоны, каждая из которых имеет свои особенности. Повреждения первой зоны особенно опасны, поскольку здесь проходят крупные кровеносные сосуды. И хотя кости грудной клетки обеспечивают определенную защиту этой области, они значительно усложняют хирургический доступ. Частота летальных исходов при повреждении I зоны достигает 12%. Поэтому перед выполнением ревизии для локализации повреждения рекомендуется выполнение ангиографии. В зоне III локализованы структуры, расположенные над углом нижней челюсти. Особую опасность здесь представляют ранения черепных нервов и верхних отделов сонной артерии. Доступ в этой зоне, также, как и в зоне I, сильно ограничен из-за небольшого расстояния между углом нижней челюсти и основанием черепа. Поэтому, если пациент находится в стабильном состоянии, отсутствуют признаки кровотечения, а дыхательные пути не повреждены, рекомендуется выполнение ангиографии. В дальнейшем рекомендуется регулярно осматривать полость рта, т.к. формирование гематомы может привести к обструкции дыхательных путей. Зона II, наиболее открытая область, лежащая между перстневидным хрящом и углом нижней челюсти, повреждается чаще всего. До сих пор идут споры о том, следует ли проводить обязательную ревизию при всех ранениях II зоны, либо в некоторых случаях можно прибегнуть к консервативной тактике (регулярные осмотры, в том числе эндоскопические, ангиография). Аргументом за проведение ревизии является тот факт, что обнаружить ранения вен, глотки или пищевода может быть достаточно сложно. Но при стабильном состоянии разумнее госпитализировать пациента и наблюдать за его состоянием в динамике, проводя регулярные, частые осмотры. Также этим пациентам может потребоваться дополнительное обследование при помощи лучевых или эндоскопических методов. Всем пациентам с проникающими ранениями шеи, как и при любой травме в первую очередь необходимо провести обследование по алгоритму АВС: проходимость дыхательных путей (airway), дыхание (breathing), кровообращение (airway). Для обеспечения проходимости дыхательных путей выполняется интубация трахеи, коникотомия или трахеотомия. При повреждении дыхательных путей самым безопасным методом является интубация трахеи, но всегда следует быть крайне осторожным, поскольку дыхательные пути можно дополнительно травмировать либо из-за плохой визуализации, либо просто слишком переразогнув шею. При пневмотораксе выполняется дренирование плевральной полости. Всем пациентам катетеризируются центральные вены. Для контроля кровотечения либо при увеличивающейся в размерах гематомы кровотечение сначала останавливают простым пальцевым прижатием. Пациентам с повреждением крупных сосудов в экстренном порядке выполняется ревизия раны. Всех пациентов нужно осматривать на предмет неврологических и сосудистых нарушений, т.к. это может оказаться полезным для определения дополнительных повреждений и хода раневого канала, например, об имеющемся повреждении сонной артерии может свидетельствовать нарушение функции подъязычного нерва, охриплость, синдром Горнера.
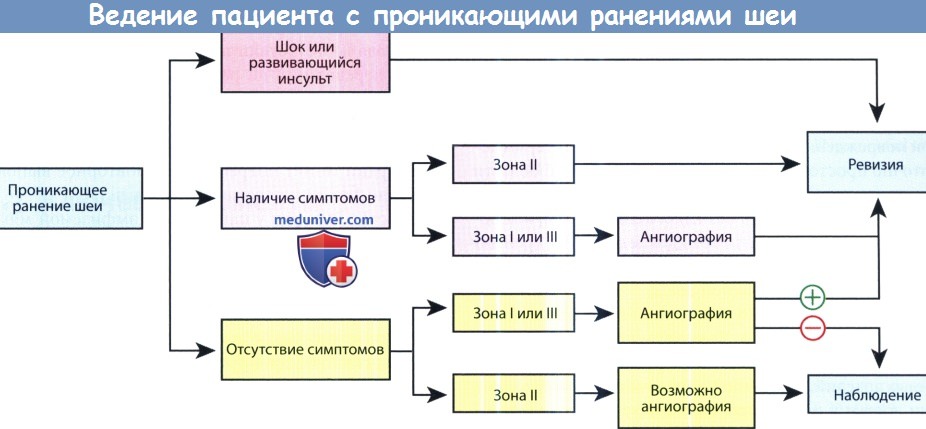
в) Диагностика проникающих ранений шеи. Если пациент находится в стабильном состоянии, нужно тщательно собрать анамнез и провести детальный осмотр. Особое внимание нужно обратить на входное и выходное отверстие раны, а также на неврологический статус. Для исключения перелома шейного отдела позвоночника выполняется рентгенография; рентгенография органов грудной клетки позволяет исключить гемоторакс, пневмоторакс, пневмомедиастинум, в некоторых случаях также можно диагностировать повреждение подключичных сосудов. Для повышения точности интерпретации снимков полезно пометить ранения каким-нибудь рентгеноконтрастным материалом. До сих пор не достигнуто единого мнения о том, какой тактики ведения больного следует придерживаться: обязательной или селективной хирургической ревизии раны. Поскольку в перспективных исследованиях не было продемонстрировано преимущество одного подхода над другим, во многих лечебных учреждениях предпочитают прибегать к тактике селективной ревизии, которая подразумевает разделение на три группы: пациенты в нестабильном состоянии (шок или симптомы нарушения мозгового кровообращения), пациенты в стабильном состоянии с имеющимися симптомами, пациенты в стабильном состоянии без какой-либо симптоматики. Стабильные пациенты с ранениями I и III зон направляются на ангиографию, по результатам которой решается вопрос о проведении ревизии. Пациентам с повреждениями II зоны и имеющимися симптомами выполняется ревизия. При отсутствии симптоматики либо выполняется ангиография, либо в течение 48 часов ведется наблюдение. Пациентов с проникающими ранениями II зоны необходимо обследовать далее, чтобы не пропустить скрытые повреждения. Первым делом нужно определиться с состоянием дыхательных путей. При нарушении проходимости дыхательных путей больного следует стабилизировать, выполнить ангиографию, контрастное исследование желудочно-кишечного тракта, гибкую и жесткую эзофагоскопию; при обнаружении соответствующей патологии выполняется ревизия шеи. При свободной проходимости дыхательных путей внимание уделяют состоянию дыхательной, легочной, сердечно-сосудистой систем, неврологическому статусу. Решение о ревизии выполняется по результатам проведенного обследования. В любом случае, всем пациентам требуются регулярные осмотры в течение 48 часов. г) Повреждение сосудов шеи. При повреждениях I анатомической зоны шеи в большинстве случаев требуется консультация торакального хирурга и проведение торакотомии, хотя иногда удается обойтись и доступом через разрез на шее. В зоне II расположены общие и внутренние сонные артерии. Ревизия выполняется через разрез вдоль переднего края грудино-ключично-сосцевидной мышцы. Обширная гематома или повреждение проксимального отдела артерии сделает ее идентификацию более сложной, т. к. заметить пульсацию сосуда будет труднее. В данном случае для идентификации нужно отследить ветки наружной сонной артерии в проксимальном направлении. При повреждении ветвей наружной сонной артерии достаточно простой перевязки, потому что в этой области хорошее коллатеральное кровообращение. Вены шеи также можно перевязывать без какого-либо риска, исключение составляет только повреждение обеих внутренних яремных вен, в таком случае, рекомендуется восстановить проходимость хотя бы одной вены. При повреждениях III зоны может потребоваться резекция нижней челюсти. Возможно повреждение сразу нескольких крупных сосудов (наружной и внутренней сонных артерий, внутренней верхнечелюстной артерии). Если доступ к основанию черепа затруднен, может потребоваться консультация интервенционного радиолога. Описаны несколько методов восстановления целостности сосуда: восстановление целостности сосудистой стенки, лигирование сосуда, трансплантат в виде заплаты на сосуд, венозный аутотрансплантат, синтетический венозный трансплантат. При наличии стеноза (по данным лучевых методов) рекомендуется выполнение анастамоза «конец-в-конец» или использование аутотрансплантатов. Перевязывать внутреннюю сонную и общую сонную артерии не рекомендуется, процедура выполняется только в случаях, когда восстановление проходимости невозможно. При отсутствии лечения возможно развитие отдаленных осложнений (формирование аневризмы, разрыв сосуда, формирование артериовенозной фистулы). д) Оценка состояния пищеварительного тракта. Всех пациентов с подозрением на повреждение пищевода необходимо тщательно обследовать. Незамеченные разрывы слизистой могут стать причиной развития меди-астинита, который отличает высокое число осложнений и высокая смертность. Согласно результатам некоторых исследований, использование гибкой эзофагоскопии помогает избежать проведения общей анестезии, необходимой для жесткой эзофагоскопии; тем не менее, есть сообщения о том, что при выполнении гибкой эзофагоскопии есть риск пропустить разрывы стенки пищевода на участках с избыточным объемом слизистой. Важную роль в обследовании пациентов с травмами пищевода играют лучевые методы исследования. В качестве контрастного вещества используется гастрографин, поскольку при попадании бария в средостение возможно развитие химического медиастинита. Кроме того, попадание бария за пределы пищевода может рентгенологически искажать нормальное послойное расположение тканей. Если исследование оказалось неинформативным, но клинически есть высокий риск перфорации пищевода, выполняется рентгенография с барием. При сохраняющемся подозрении на перфорацию пищевода и отсутствии подтверждающих данных, пациент переводится на режим питания «ничего через рот», также необходимо тщательное наблюдение. При расширении средостения на последовательных рентгенограммах грудной клетки, появлении лихорадки или тахикардии может потребоваться повторное выполнения эндоскопии или даже ревизия шеи. Многие хирурги у пациентов с эмфиземой мягких тканей шеи, кровохарканьем и другими угрожающими симптомами предпочитают выполнять прямую ларингоскопию, бронхоскопию и жесткую эзофагоскопию. При обнаружении перфорации пищевода требуется первичное ушивание двухрядным швом, очищение раны, адекватное дренирование. Для дополнительного укрепления стенки пищевода некоторые хирурги также применяют мышечный трансплантат. Приоритетом, тем не менее, всегда остается контроль за проходимостью дыхательных путей. е) Повреждения гортани и трахеи. Повреждения трахеи, которые не нарушают проходимость дыхательных путей или не сопровождаются полным разрывом колец трахеи, могут быть восстановлены как с трахеотомией, так и без нее. При более тяжелых повреждениях требуется трахеотомия, либо через сам дефект, либо ниже него. Повреждения слизистой оболочки гортани должен быть ушиты в течение 24 часов с момента травмы, это уменьшает процесс рубцевания и способствует восстановлению голоса. При смещенных переломах хрящей и при крупных разрывах слизистой складочного и надскладочного отделов требуется хирургическое сопоставление поврежденных тканей. КТ и ларингоскопия помогают определиться с тем, показано ли пациенту выполнение тиреотомии и открытой репозиции перелома, либо можно ограничиться наблюдением. ж) Тупая травма шеи. Тупая травма шеи может произойти в результате криминального нападения, занятия спортом, дорожно-транспортного происшествия. Возможно повреждение дыхательного и пищеварительного тратов, кровеносных сосудов. Поскольку симптомы могут развиться спустя достаточно длительное время после травмы, чтобы не упустить их, требуется тщательное наблюдение. У пациентов с сочетанной травмой повреждение гортани и трахеи легко пропустить. В таком случае возможно медленное нарастание отека дыхательных путей, который приведет к развитию стеноза лишь спустя несколько часов после травмы. КТ полезна для уточнения степени повреждения гортани и близлежащих сосудов. Тупая травма сосудов шеи может привести к разрыву, тромбозу, расслойке, формированию ложных аневризм. В зависимости от механизма, вида и локализации повреждения прибегают либо к хирургическому лечению, либо к назначению антикоагулянтов, либо к наблюдению. Возможно, потребуется консультация сосудистого хирурга. з) Ключевые моменты: • Всем пациентам с проникающими ранениями шеи, у которых имеются угрожающие жизни симптомы, обязательно проводится хирургическая ревизия. • Основной причиной смерти больных с проникающими ранениями шеи является кровотечение. Необходимо наблюдение в течение как минимум 48 часов. • Классификация травмы в зависимости от ее зоны и механизма помогает определить вероятность наличия повреждения, опасного для жизни.
1 – подчелюстной треугольник; 2 -подподбородочный треугольник; 3 и 3а – сонный треугольник; 3б – подподъязычный треугольник; 4 – боковой треугольник шеи, который делят на задний треугольник шеи (4а) и лопаточно-ключичный треугольник (4б); 5 – малая надключичная ямка; 6 – подъязычная кость; 7 – переднее брюшко двубрюшной мышцы; 8 – грудино-ключично-сосцевидная мышца; 9 – задняя шейная область с трапециевидной мышцей. а Большая часть областей шеи соответствует видимым или пальпируемым мышцам шеи. б Вид сбоку справа. Учебное видео топографии и анатомии треугольников шеиПри проблемах с просмотром скачайте видео со страницы Здесь – Также рекомендуем “Принципы эстетического анализа старения лица косметологом” Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021 Оглавление темы “Образования, травмы головы и шеи”:
|
Источник