Расширенные сосуды в голове у плода
По статистике, роды во многих случаях идут с отклонениями от естественного сценария. При таком развитии событий нужно проконтролировать состояние главного органа центральной нервной системы ребёнка – головного мозга. Сделать это можно с помощью эффективной процедуры – нейросонографии (НСГ). О том, что она собой представляет, как проводится и какие результаты даёт, вы узнаете из этой статьи.
Суть процедуры
Нейросонографию называют ультразвуковым исследованием мозга. В ходе этой процедуры врач применяет ультразвук, позволяющий изучить состояние:
- головного мозга;
- костей черепа;
- сосудов, снабжающих мозг кровью;
- позвоночника новорождённого.
Датчик генерирует ультразвуковые волны. Они легко проникают сквозь органы и ткани младенца, не причиняя им ни малейшего вреда, и по-разному отражаются ими. Датчик улавливает отражённые волны, а затем на основе этого отклика программное обеспечение сканера строит изображение. Изучая его, врач делает выводы о состоянии мозговых и других тканей новорождённого и формулирует диагноз.
Кости черепа младенца подвижны, что облегчает его прохождение через родовые пути. После родов на головке остаются незакрытые роднички, и именно они позволяют просканировать головной мозг ультразвуком в ходе нейросонографии. В этом случае процедура называется чрезродничковой, и она применима только к новорождённым. Также существует транскраниальная НСГ, выполняемая через черепные кости, доступная взрослым пациентам.
Нейросонография пришла на смену небезопасной магнитно-резонансной томографии (МРТ) и стала настоящим «спасательным кругом» неонатологов.
ВАЖНО! Минздрав России включил НСГ в перечень комплексных обследований, выполняемых в рамках первого скрининга новорождённых в возрасте 1 месяц.
Полная безопасность
Ультразвуковые волны, лежащие в основе нейросонографии, не оказывают никакого влияния на органы и ткани. Вот почему НСГ совершенно безопасна для младенцев и не вызывает у них ни малейших болезненных ощущений.
Новорожденные при выполнении нейросонографии часто плачут, что иногда вызывает опасения у мам и побуждает их оставлять на форумах негативные отзывы о процедуре. Для беспокойства нет оснований – плач связан только с присутствием постороннего человека (врача), который настораживает и пугает младенца. Чтобы ребёнок был спокойнее, рекомендуем накормить его перед процедурой.
Техника проведения
Нейросонографияне требует никаких подготовительных мероприятий. Единственное исключение – упомянутое выше кормление.
Врач наносит на участок головы, через который будет проводиться процедура, безопасный для кожи гель. Он исключает появление воздуха между датчиком и головой, улучшает прохождение ультразвуковых волн и повышает точность исследования.
В течение непродолжительного времени (от 7 до 20 минут) врач двигает датчик по голове младенца, проводя исследование в разных срезах. Программное обеспечение сканера анализирует отражённые ультразвуковые волны и создаёт на экране монитора изображение. Врач изучает контуры головного мозга, выполняет необходимые измерения и фиксирует получаемые данные в медицинском протоколе. Собранные сведения позволяют ему сделать вывод об отсутствии патологий или поставить тот или иной диагноз, назначить лечение.
Ни в коем случае не нужно пытаться проанализировать результаты НСГ самостоятельно. Их расшифровка требует глубоких специальных познаний и должна выполняться только врачом. Пожалуй, единственная запись, которую может верно интерпретировать мама или папа малыша – «Патологий не обнаружено».
В каких случаях выполняется НСГ?
Чаще всего нейросонографию назначают младенцам. Есть ряд показаний к выполнению этой процедуры. В их числе:
- родовые травмы, которые получил ребёнок;
- затруднённая родовая деятельность матери;
- разрешение от бремени раньше и позже срока, то есть недоношенность и переношенность;
- внутриутробная инфекция;
- кесарево сечение;
- резус-конфликт во время беременности;
- генетическое заболевание, которым страдает мать;
- врождённые дефекты, выявленные у новорожденного (неодинаковые размеры глаз, расположение ушей на разной высоте и другие);
- воспалительные процессы, диагностированные у младенца;
- вирусная инфекция, которую тяжело перенёс ребёнок. В этом случае нейросонография позволяет исключить признаки менингита и энцефалита.
Есть симптомы, которые должны насторожить и побудить к проведению НСГ даже при отсутствии перечисленных выше показаний. Процедура рекомендована, если:
- младенец ведёт себя необычно – не проявляет активности, поверхностно спит, проявляет плохой аппетит, часто срыгивает, выгибает спинку, запрокидывает головку;
- у новорождённого плохая реакция на звуковые и визуальные раздражители – он не отзывается на голос взрослых, не в состоянии смотреть на лицо мамы, не отводя взгляд, не следит за движущейся игрушкой;
- у ребёнка появляются судороги и обмороки;
- он упал и сильно ударился головой.
ВАЖНО! Минздрав России рекомендует выполнять нейросонографию всем младенцам по достижении ими возраста 1 месяц.
Если по тем или иным причинам исследование в этом возрасте не проводилось, стоит выполнить его в 3 месяца. Это правило носит рекомендательный характер, окончательное решение принимают родители, однако пропускать срок и отказываться от процедуры не следует – в более старшем возрасте, когда родничок закроется, НСГ станет гораздо менее информативной.
Показатели, указывающие на норму
В первую очередь врач, выполняющий нейросонографию, оценивает форму и размеры полушарий головного мозга. Нормальной считается их симметричность.
В пространстве, расположенном между левым и правым полушарием мозга, не должно быть жидкости.
Борозды и извилины, покрывающие кору мозга, должны быть чётко выраженными.
В мозговых оболочках недопустимы патологические изменения.
Желудочки мозга – полости, содержащие спинномозговую жидкость – должны иметь чёткие границы и не быть расширенными, в них не должно находиться посторонних включений.
Мозговой водопровод на эхограмме в норме практически не различим.
Чётко видны ножки мозга, представляющие собой гипоэхогенные образования.
Хорошо различима пульсирующая базилярная артерия.
Размеры структур мозга должны лежать в определённых диапазонах:
- тела боковых желудочков – до 4 мм;
- щель между полушариями мозга – от 3 до 4 мм;
- передние рога боковых желудочков – до 2 мм (если исследование проводится в возрасте 1 месяц), задние рога – от 10 до 15 мм;
- большая цистерна мозга – до 10 мм;
- третий желудочек – от 3 до 5 мм;
- четвёртый желудочек – до 4 мм;
- субарахноидальное пространство – приблизительно 3 мм.
Это – далеко не полный перечень признаков нормальной анатомии головного мозга новорожденного. Врачам известен целый комплекс таких показателей. Кроме того, специалист, выполняющий НСГ, принимает во внимание вес, рост и другие характеристики ребёнка, констатируя нормальность анатомии или ставя диагноз. Именно поэтому родителям не нужно пытаться самостоятельно истолковать результаты ультразвукового исследования – это работа для профессионалов.
Патологии
Значительную долю всех нарушений, диагностируемых при нейросонографии, занимают расстройства гемодинамики (кровообращения). Врач может выявить геморрагическое или ишемическое поражение, которое станет поводом к немедленному медицинскому вмешательству.
Настораживающий признак – патологическое изменение геометрии мозговых структур. Считаются отклонением от нормы асимметрия полушарий головного мозга, сглаженность извилин, неоднородность и асимметричность желудочков, выход размеров мозговых структур из определённых диапазонов.
Является патологией наличие жидкости в области, расположенной между полушариями.
В некоторых случаях при нейросонографии обнаруживаются опухоли, размягчения вещества и кисты.
Так же, как в случае с показателями нормы, выше были перечислены далеко не все признаки патологических отклонений. Их полный комплекс известен врачам, и именно они должны анализировать результаты НСГ. Одни патологии становятся поводом к назначению дополнительных исследований, другие – к немедленному лечению, третьи – к регулярному наблюдению за состоянием здоровья малыша.
Прислушайтесь к мнению врачей и специалистов Минздрава России и не пренебрегайте нейросонографией. Эта безопасная процедура, выполненная своевременно, позволит убедиться в отсутствии патологий, а при их наличии – оперативно принять меры и вернуть ребёнку здоровье.
Дата публикации: 19.11.2018 | Дата изменения: 26.05.2020
Источник

УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Введение
Пренатальная диагностика открытых расщелин позвоночника на протяжении многих лет была уделом ультразвукового исследования во II и III триместрах беременности. Всем известны ультразвуковые признаки, описанные K. Nicolaides и соавт. [1] в 1986 году: мозжечок “банан”, голова “лимон”, визуализация которых облегчает поиск расщелин позвоночника. Очевидно, что эти признаки являются маркерами не расщелины позвоночника, как таковой, а синдрома Арнольда-Киари (смещение мозжечка в большое затылочное отверстие), который сопровождает открытую spina bifida в 98% случаев во II триместре беременности и является следствием утечки спинномозговой жидкости в околоплодные воды и гипотонии субарахноидального пространства. Однако было также доказано, что с увеличением срока беременности прогностическая ценность этих маркеров для диагностики патологии позвоночника уменьшается. Признак “лимона” можно визуализировать до срока гестации 24 недель у 98% плодов с расщелиной позвоночника, после 24 недель этот признак определяется лишь у 13%. Признак “банана” диагностируется после 24 недель не чаще, чем у 81% плодов [2]. Предпринимались попытки “перенести” эти признаки на срок 11-14 недель, однако ни один из 29 случаев открытой расщелины позвоночника не был выявлен при сканировании почти 62 тыс. беременных в этом сроке гестации [3].
В последние годы появились публикации, посвященные возможности диагностики открытой расщелины позвоночника в I триместре беременности. Так, в 2009 г. R. Chaoui и соавт. [4] было предложено оценивать интракраниальное пространство, которое измеряется в среднесагиттальном скане и представляет собой не что иное, как IV желудочек мозга. Этот необходимый скан выводится в обязатель ном порядке для корректного измерения толщины воротникового пространства и оценки носовых костей плода в срок 11-14 недель беременности. Были созданы процентильные таблицы зависимости размера интракраниального пространства от копчико-теменного размера (КТР) плода. Для врачей практического здравоохранения, занимающихся скринингом I триместра беременности важно знать, что это среднее значение диаметра интракраниального пространства при КТР 45 мм должно быть более 1,5 мм, а при КТР 84 мм – более 2,5 мм. Исследования показали, что интракраниальное пространство при наличии у плода открытой расщелины позвоночника уменьшается [4, 5].
Правильная интерпретация увиденного позволяет заподозрить не только пороки развития позвоночника, но и оценить структуру задней черепной ямки для диагностики патологии мозжечка, что открывает огромные перспективы для ранней диагностики синдрома Денди-Уокера, кисты кармана Блэйка, гипоплазии мозжечка, арахноидальных кист, что раньше никогда в I триместре не проводилось и считалось невозможным [6]. Также для диагностики патологии задней черепной ямки и расщелин позвоночника в I триместре было предложено изучение как сагиттальной, так и аксиальной плоскости сканирования головного мозга плода. Было доказано, что при различных патологических состояниях соотношение размеров таких структур, как ствол мозга, IV желудочек и большая цистерна меняется, предложено измерение и применение некоторых оценочных коэффициентов [7]. Неоднократно предпринимались попытки исследования головного мозга в ранние сроки при помощи новых технологий объемной визуализации 3D/4D. Было введено понятие “соноэмбриология” головного мозга плода [8, 9].
Вызывает интерес и то, что еще в 1980 г. в Британском журнале акушерства и гинекологии было опубликовано исследование, подтверждающее, что при открытой расщелине позвоночника величина бипариетального размера (БПР) головы плода для данного срока гестации меньше, чем у здоровых плодов. Были опубликованы процентильные таблицы, начиная от 16 недель беременности [10]. Прошло более 30 лет, и в настоящее время ни один международный конгресс не обходится без сообщений о том, что эта закономерность прослеживается и у плодов в 11-14 недель. Другими словами, лишь добавляя к фетометрии раннего срока измерение БПР головы плода, можно если не диагностировать патологию, то выделить группу риска по этому частому инвалидизирующему и порой летальному пороку развития уже в сроки раннего скрининга.
Все измерения и оценку структур среднего и заднего мозга провести несложно, нужно лишь знать закономерности их взаиморасположения, так называемую, ультразвуковую анатомию этой зоны и уметь правильно выводить среднесагиттальный скан.
Ультразвуковая анатомия среднесагиттального скана головного мозга плода
Одним из критериев среднесагиттального корректного скана головного мозга плода в срок 11-14 недель беременности является отсутствие визуализации сосудистого сплетения и скуловой кости верхней челюсти, наличие визуализации кости носа и небного отростка верхней челюсти (рис. 1). Обязательным является наличие на скане диэнцефалона-таламуса (Thalamus), который продолжается в ствол мозга (brain stem), а также чуть ниже в средний мозг (midbrain), с продолжением в интракраниальное пространство, представляющее собой IV желудочек мозга, в котором можно визуализировать гиперэхогенное сосудистое сплетение. Между стенкой IV желудочка и затылочной костью видна анэхогенная большая цистерна головного мозга (cisterna magna). Между затылочной костью и кожей визуализируется воротниковое пространство. Для полноценной оценки структур среднего и заднего мозга необходимо оценить их наличие, размер, взаимоотношение, так как при патологии головного мозга и позвоночника эти критерии меняются.
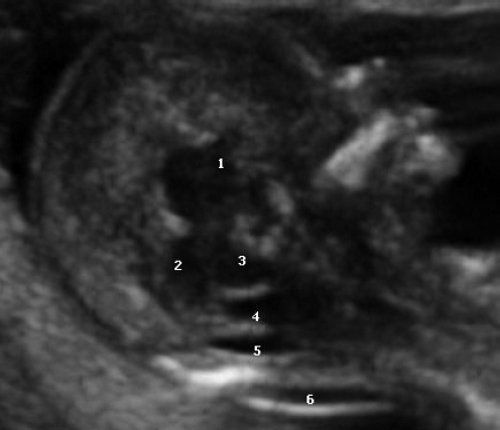
Рис. 1. Ультразвуковая соноэмбриология структур головного мозга в среднесагиттальном скане в 13 недель беременности.
1 – диэнцефалон;
2 – средний мозг;
3 – ствол мозга;
4 – интракраниальное пространство, или IV желудочек;
5 – большая цистерна;
6 – воротниковое пространство.
Особенностями визуализации этих структур является их гипо/анэхогенность. Так, при сроках 11-14 недель беременности таламус, ствол мозга, средний мозг выглядят практически анэхогенными. Итак, нормальная ультразвуковая анатомия этих структур головного мозга плода имеет следующие особенности: ствол и IV желудочек выглядят как анэхогенные продолговатые структуры, имеющие непосредственную близость (как бы выходящие) из диэнцефалона и среднего мозга. Все выше перечисленные анатомические структуры могут быть измерены и должно быть оценено их взаиморасположение (рис. 2, а).
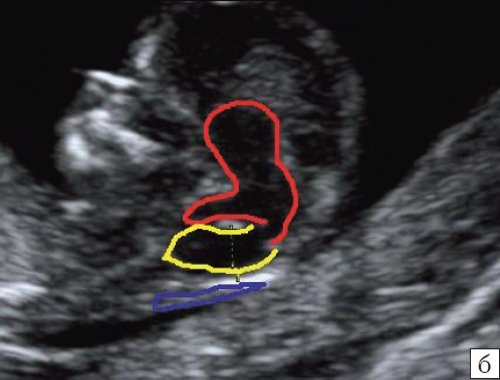
Рис. 2. Ультразвуковая анатомия структур головного мозга плода в 13 недель беременности.
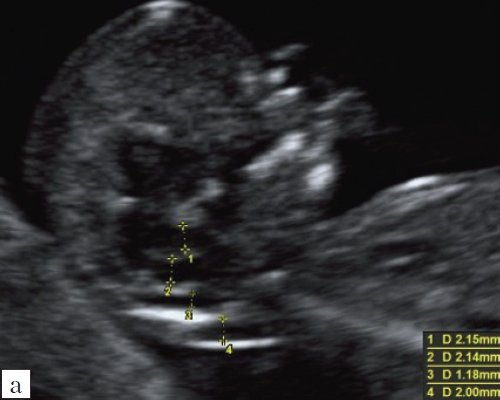
а) На эхограмме:
1 – ствол мозга;
2 – интракраниальное пространство, или IV желудочек;
3 – большая цистерна головного мозга;
4 – воротниковое пространство.
б) Вид “осьминожки”:
– красный цвет – диэнцефалон (таламус), со стволом мозга (верхняя ножка) и IV желудочком (нижняя ножка);
– желтый цвет – большая цистерна головного мозга;
– синий цвет – воротниковое пространство.
Новый ультразвуковой маркер в изучении нормальной ультразвуковой анатомии головного мозга плода в срок 11-14 недель беременности
Особенности визуализации изложенных выше структур в данном сроке позволили нам выделить и назвать новый ультразвуковой маркер нормальной ультразвуковой анатомии мозга плода. Структуры головного мозга плода в этой области схожи с осьминогом, у которого есть голова и две приблизительно равновеликие по диаметру ножки, представляющие собой ствол мозга и IV желудочек. Ниже ножек “осьминожки” визуализируется 2 “подушки осьминожки” – это два анэхогенных пространства – большая цистерна и воротниковое пространство (рис. 2, б).
Так как речь идет о сроках первого скрининга, т.е. раннего осмотра, новый ультразвуковой маркер мы назвали “осьминожкой” (рис. 3).
Рис. 3. Ультразвуковая анатомия структур головного мозга плода, беременность 12 недель.
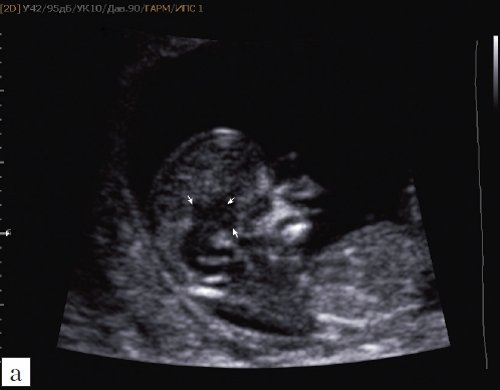
а) Стрелками указана голова “осьминожки” – диэнцефалон (таламус).
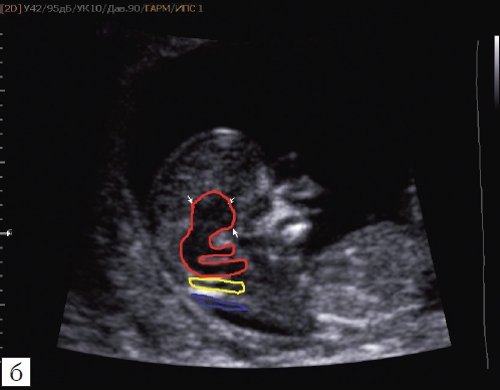
б) Красный цвет – диэнцефалон (таламус), со стволом мозга (верхняя ножка) и IV желудочком (нижняя ножка); желтый цвет – большая цистерна головного мозга; синий цвет – воротниковое пространство.
Как сказано выше, имеет значение и измерение ножек “осьминожки”, так среднее значение диаметра нижней ножки, т.е. IV желудочка в зависимости от КТР в срок 11-14 недель варьирует от 1,5 до 2,5 мм (рис. 4).
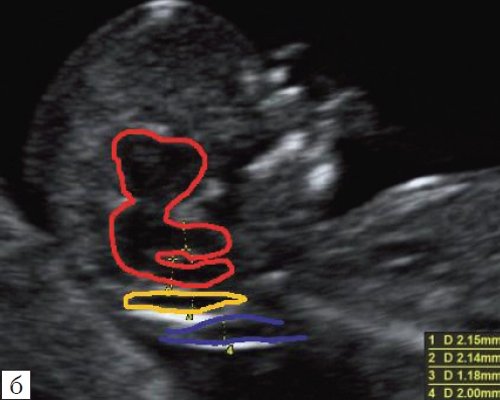
Рис. 4. Измерение и взаимоотношение ножек “осьминожки” – ствола мозга и IV желудочка у плода, беременность 12 недель.
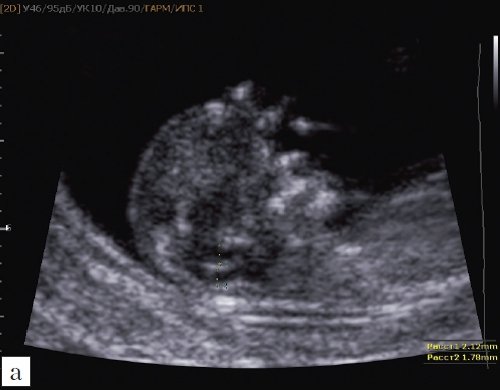
Измерение ножек “осьминожки”.
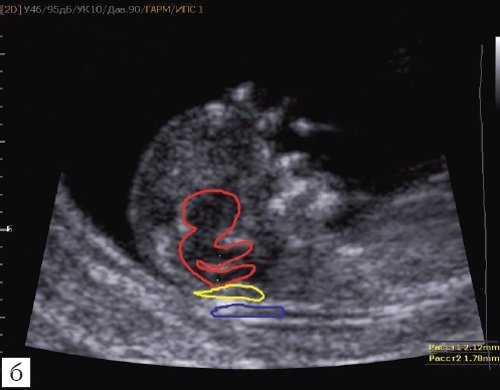
Красный цвет – диэнцефалон (таламус), со стволом мозга (верхняя ножка) и IV желудочком (нижняя ножка); желтый цвет – большая цистерна головного мозга; синий цвет – воротниковое пространство.
Новый ультразвуковой маркер при патологии в сроки 11-14 недель беременности
Открытая расщелина позвоночника (spina bifida)
При наличии у плода открытой расщелины позвоночника, в большинстве случаев развивается синдром Арнольда-Киари 2-го типа, проявляющийся смещением мозжечка в большое затылочной отверстие вследствие утечки спинномозговой жидкости в околоплодные воды.
При изучении среднесагиттального скана будет отсутствовать визуализация IV желудочка и большой цистерны, а размер среднего мозга будет увеличен. Изучая “осьминожку”, можно увидеть лишь одну верхнюю ножку, большого размера (увеличенный ствол мозга), а нижняя ножка (IV желудочек) – отсутствует. Также не визуализируется большая цистерна (одна из “подушек”, на которой лежит “осьминожка”) (рис. 5).
Рис. 5. Изменение анатомии мозга плода при spina bifida, беременность 12,4 недель.
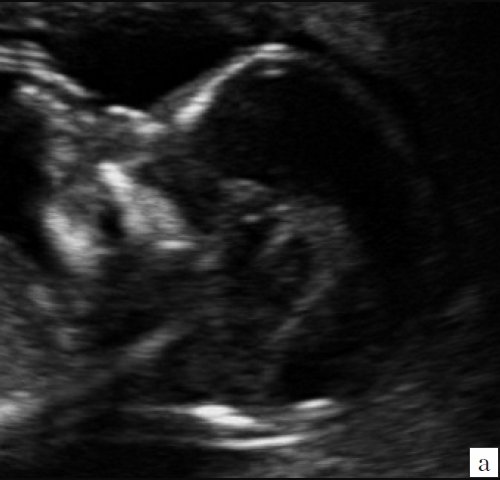
Отсутствие визуализации IV желудочка, большой цистерны.
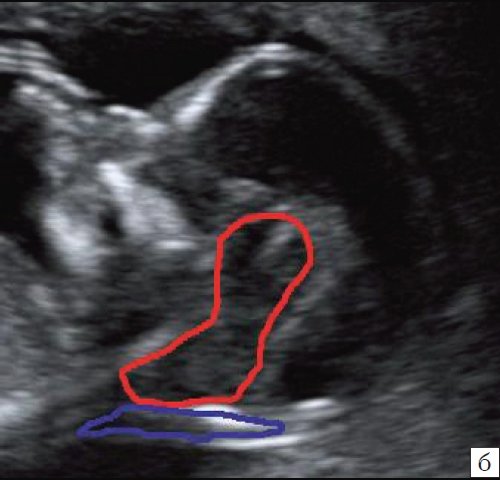
Красный цвет – одноногая “осьминожка”; синий цвет – воротниковое пространство.
При изучении стандартных ультразвуковых сканов (рис. 6-8) было подтверждено наличие синдрома Арнольда-Киари, вентрикуломегалии, открытой расщелины позвоночника – рахисхиза без кистозного компонента в поясничном отделе у плода в 12,4 недель беременности.
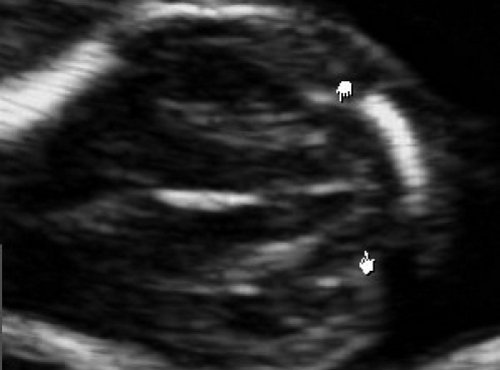
Рис. 6. Проявление синдрома Арнольда-Киари – смещение мозжечка, признак “банана” у плода со spina bifida, беременность 12,4 недель.
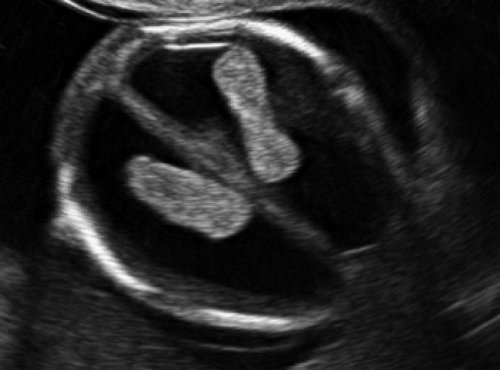
Рис. 7. Вентрикуломегалия у плода со spina bifida, беременность 12,4 недель.
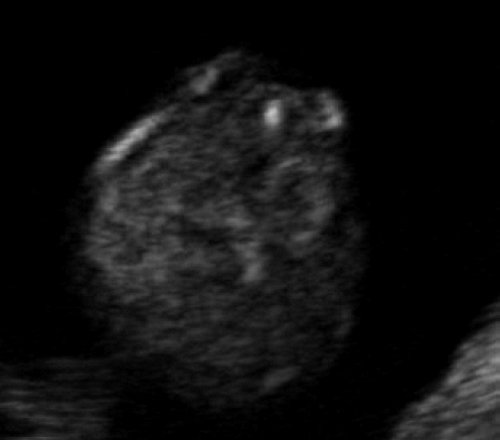
Рис. 8. Рахисхиз в поясничном отделе позвоночника плода, беременность 12,4 недель.
Патология задней черепной ямки
До настоящего времени исследования и выявления патологии задней черепной ямки плода проводились во II триместре беременности. Однако сдвиг области интереса исследователей всего мира на срок ранней диагностики любой врожденной патологии плода, появление современных ультразвуковых технологий объемной визуализации головного мозга в I триместре открывают новые перспективы раннего выявления патологии в этой области. Такие пороки, как аномалия Денди-Уокера, киста кармана Блэйка, гипоплазия червя мозжечка, арахноидальные кисты уже описаны и опубликованы в единичных исследованиях ведущих пренатальных клиник мира.
Самый тяжелый и инвалидизирующий порок в области задней черепной ямки – аномалия Денди-Уокера, характеризующаяся наличием кистозного образования в области большой цистерны с аплазией червя мозжечка. Наш опыт показывает, что в I триместре в срок 12 недель при осмотре аксиального среза головы плода можно визуализировать кистозное образование в области задней черепной ямки, однако провести дифференциальный диагноз между различными патологиями этой области, имеющими разный прогноз, по этому скану невозможно (рис. 9).
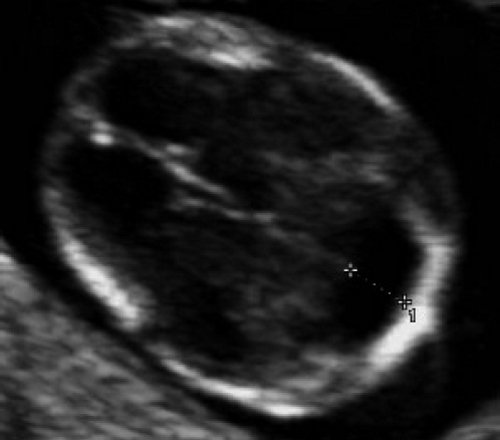
Рис. 9. Аксиальный срез головы плода, киста задней черепной ямки, беременность 12 недель.
В то же время в среднесагиттальном скане была найдена расширенная большая цистерна, которая “сливалась” с IV желудочком, из-за отсутствия червя мозжечка. При осмотре “осьминожки” отсутствовала полноценная нижняя ножка, ввиду слияния ее с кистой в области большой цистерны (рис. 10).
Рис. 10. Аномалия Денди-Уокера, беременность 12 недель. Среднесагиттальный скан. Киста в области большой цистерны, сливающаяся с IV желудочком.
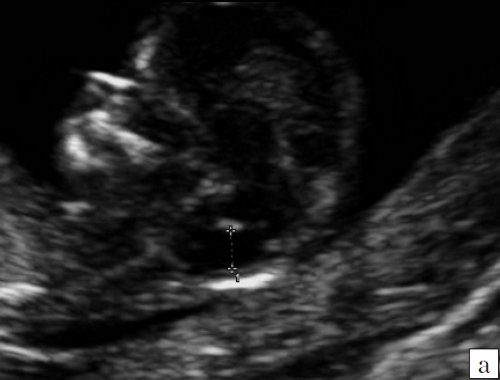
Визуализируется сосудистое сплетение IV желудочка на границе слияния.

Красный цвет – деформированная “осьминожка”; желтый цвет – киста в области большой цистерны; синий цвет – воротниковое пространство.
Надеемся, что предложенный новый ультразвуковый признак оценки срединных структур головного мозга плода поможет врачам в их ежедневной практике.
Литература
- Nicolaides K.H., Campbell S., Gabbe S.G., Guidetti R. Ultrasound screening for spina bifida: cranial and cerebellar s // Lancet. 1986. V. 2. P. 72-74.
- Van den Hof M.C., Nicolaides K.H., Campbell J., Campbell S. Evaluation of the lemon and banana s in one hundred and thirty fetuses with open spina bifida // Am J Obstet Gynecol. 1990. V. 62. P. 322-327.
- Sebire N.J., Noble P.L., Thorpe-Beeston J.G. et al. Presence of the ‘lemon` in fetuses with spina bifida at the 10-14-week scan // Ultrasound Obstet Gynecol. 1997. V. 10. P. 403-405
- Chaoui R., Benoit B., Mitkowska-Wozniak H. et al. Assessment of intracranial translucency (IT) in the detection of spina bifida at the 11- to 13-week scan // Ultrasound Obstet Gynecol. 2009. V. 34. P. 249-252.
- Lachmann R., Chaoui R., Moratalla J., Picciarelli G., Nicolaides K.H. Posterior brain in fetuses with spina bifida at 11-13 weeks // Prenat Diagn. 2011. V. 31. P. 103-106.
- Kypros H. Nicolaides Turning the Pyramid of Prenatal Care // Fetal Diagn Ther. 2011. V. 29. P. 183-196.
- Egle D. et al. Appearance of the fetal posterior fossa at 11 + 3 to 13 + 6 Geional weeks on transabdominal ultrasound examination // Ultrasound Obstet Gynecol. 2011. V. 38. P. 620-624.
- Kim M.S., Jeanty P., Turner C., Benoit B. Threedimensional sonographic evaluations of embryonic brain development // J Ultrasound Med. 2008. V. 27. P. 119-124.
- Blaas H.G., Eik-Nes S.H. Sonoembryology and early prenatal diagnosis of neural anomalies // Prenat Diagn. 2009. V. 29. P. 312-325.
- Cuckle J.H., Boreham J., Stirrat G. Small Biparietal Diameter of Fetuses with Spina Bifida: Implications for Antenatal Screening // British Journal of Obstetrics and Gynaecology. 1980. V. 87. P. 927-928.

УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Источник
