Расширенных сосудов методом диатермокоагуляции

Проявившийся на ногах сосудистый рисунок различных форм – это не только эстетический дефект, а еще и тревожный сигнал, который подаёт нам организм. Капиллярные звездочки, сеточки и точки являются прямым отражением состояния здоровья, а именно развивающейся патологии. Сосудистый рисунок может проявиться в результате гормональных нарушений, костных заболеваний, болезни печени и др. Одной из наиболее частых причин происхождения капиллярных изменений являются генетическая предрасположенность и варикозное расширение вен. Но чтобы диагностировать истинную причину такого рода сосудистых изменений первоначально следует обратиться к врачу. Если же после осмотра и возможно обследования будет поставлен диагноз варикоз, то специалист подберёт адекватную состоянию здоровья пациента терапевтическую схему.
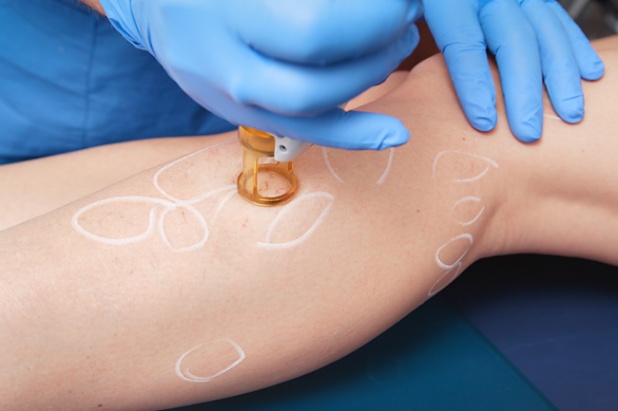 Термокоагуляция сосудистых звездочек
Термокоагуляция сосудистых звездочек
Лечение капиллярного рисунка на ногах возможно различными методами: консервативными и оперативными. Каждый из них имеет свои преимущества и недостатки. Консервативное лечение подразумевает использование венотонизирующего крема, эластичного трикотажа и лекарственных препаратов. Но не всегда сосудистые звёздочки можно устранить проведением подобной терапии. Тогда специалист может назначить оперативное лечение капилляров. Существует достаточное количество медицинских процедур, с помощью которых это можно сделать. Среди них есть процедура под названием радиочастотная термокоагуляция.
Термокоагуляция: что это такое?
Чтобы понять принцип процедуры под названием «термокоагуляция», следует узнать, что такое «коагуляция». Это воздействие на изменённую вену высокой температурой. Осуществляется оно с помощью источника тока – переменного или постоянного.
!
Коагуляция бывает электрической (термокоагуляция, электрокоагуляция и диатермокоагуляция) и лазерной (фотокоагуляция).
Разница заключается в том, что лазерная коагуляция эффективна как против варикозных вен, так и против мельчайших сосудов. А термокоагуляция, лишь относительно капилляров в диаметре не более, чем 3 мм.
Термокоагуляция кровеносных сосудов (англ. словарь «thermocoagulation») – это коагуляция видоизменённой ткани при помощи термокатетера. Данный инструмент/аппарат оснащён стержнем с нагреваемым наконечником из металла.

Воздействие направленной высокочастотной волны на определённую точку на коже производит её термическое повреждение. Лечение таким способом:
- требует малых затрат времени;
- гарантирует минимальный период реабилитации, так как отсутствует воспаление;
- имеет относительно невысокую стоимость;
- не вызывает побочных эффектов, таких как аллергия, синяки и пр.
Термокоагуляция широко применяется в лечении варикозной болезни. Активно применяется термокоагуляция при терапии варикоза – для удаления венозной сеточки (небольших расширенных вен).
Термокоагуляция сосудистых звездочек
 Лечение сосудистой сеточки: термокоагуляция
Лечение сосудистой сеточки: термокоагуляция
Если специалист диагностировал варикозное расширение вен, и назначил вам такой метод лечения, как термокоагуляция вен на ногах, то возникают различные вопросы. Болезненно ли удалять сеточки данным методом? Что делать при подготовке к процедуре? О том, что ожидать от процедуры и как к ней подготовиться, далее.
Мнение эксперта
Термокоагуляция предусматривает лечение варикозной болезни током высокой частоты. Но не стоит бояться, что это больно. Процедура малоинвазивна, поэтому не болезненна и практически не ощутима. Наконечник (электрод) очень маленького диаметра, соответственно точка воздействия на эпидермис невероятно мала. Импульс выходит только из самого окончания одноразовой стерильной иглы, поэтому нет никакого риска повреждения тканей (некрозов, ожогов, пигментации, инфицирования). Кроме того, делать процедуру будут профессионалы, что гарантирует корректность осуществления всех этапов термокоагуляции.
Врач сосудистый хирург, флеболог
Осипова Екатерина Яковлевна
После проникновения иглы через слой эпидермиса, происходит непосредственный контакт с поражённым патологическим процессом капилляром – происходит его прокол. Преобразованный в тепло поток высокочастотной энергии увеличивает температуру внутри капилляра, и она достигает 70°C. Тепловой эффект вызывает запаивание сосуда, путём коагуляции белков плазмы и разрушения пристеночной структуры капилляра. В области воздействия электрода формируется рубец, который полностью пропадёт уже спустя 2-3 дня. После процедуры могут образоваться и папулы (узелки красного цвета), это допустимо в пределах нормы. Как правило, они исчезают за 3-5 дней, но максимальный срок их исчезновения – 2 недели.
В ходе выполнения процедуры сосудистые сеточки исчезают моментально. Микрочастотные импульсы позволяют удалить сосудистый рисунок общей протяжённостью несколько сантиметров за одни сеанс, который занимает более 15-20 минут.
!
Подготовка к проведению процедуры термокоагуляции не требуется.
В этом заключается одна из её отличительных особенностей. Не существует сезонности для проведения процедуры, данную практику можно применять круглогодично. Отсутствует период реабилитации с ношением компрессионного медицинского белья. Сама процедура легко переносится подавляющим большинством пациентов, так как не применяется наркоз.
Видео: удаление сосудистых звездочек ‒ термокоагуляция
Компания «ВЕРТЕКС» не несет ответственности за достоверность информации, представленной в данном видео ролике. Источник –
МЦ Ангио Лайн
Источники:
Веденский, А. Н. Варикозная болезнь / А. Н. Веденский. – Л. : Медицина, 1983.
Савельев, В. С. Болезни магистральных вен / В. С. Савельев, Э. П. Думпе, Е. Г. Яблоков. – М. : Медицина, 1972.
Назаренко, Г. И. Применение высокоэнергетического лазера в хирургическом лечении варикозной болезни / Г. И. Назаренко [и др.] / Ангиология и сосудистая хирургия. – 2001. – Т. 7. – № 4.
Navarro, L. Endovenous laser : a new minimally invasive method of treatment for varicose veins – preliminary observations using an 810 nm diode laser / L. Navarro, R. Min, C. Bone / Dermatol. Surg. – 2001. – № 27 (2).
Chandler, J. G. Treatment of primary venous insufficiency by endovenous saphenous vein obliteration / J. G. Chandler [et al] / J. Vasc. Surg. – 2000. – Vol. 34. – № 3.
Для точной диагностики обращайтесь к специалисту.
Источник
Диатермокоагуляция — прижигание патологических очагов на шейке матки с помощью электрического тока. Метод применяется давно и неплохо себя зарекомендовал.
Диатермокоагуляция шейки матки
Какие заболевания лечатся с помощью диатермокоагуляции шейки матки
- Истинные эрозии и псевдоэрозии (эктопии) – при этих заболеваниях, лечащихся с помощью диатермокоагуляции, на шеечной поверхности обнаруживаются измененные участки слизистой, состоящие из поврежденной или воспаленной ткани.
- Дисплазия – предраковое поражение, вызванное заражением папилломавирусом и сопровождающееся появлением светловатых очагов на шеечной поверхности. Диатермокоагуляция шейки матки предотвращает переход дисплазии в рак.
- Эктропион – поражение шейки, вызванное выворотом слизистой, возникающим, как правило, во время тяжелых родов. При его лечении диатермокоагуляция часто сочетается с хирургической пластикой.
- Лейкоплакия и эритроплакия – предраковые поражения шейки, вызванные возрастными изменениями и сопровождающиеся появлением белых или ярко-красных пятен на её поверхности.
- Различные образования на шейке матки – кисты, кондиломы, полипы.
С помощью диатермокоагуляции можно лечить даже начальную стадию рака – карциному in situ, при которой онкологический процесс ещё не вышел за границу слизистой оболочки. В этом случае прижигание сочетают с хирургическим методом.
Противопоказания
Основными противопоказаниями к применению диатермокоагуляции являются:
- Беременность – любой срок.
- Распространенный рак шейки матки.
- Инфекция половых путей.
- Менструация.
- Тяжелые нарушения свёртываемости крови.
Обследование перед электрокоагуляцией
Женщине перед процедурой назначаются следующие исследования:
- Видеокольпоскопия – осмотр шейки матки с помощью прибора кольпоскопа. Это устройство снабжено источником света и камерой, передающей полученное изображение слизистой на монитор. В результате врач видит очаги измененных тканей и может подобрать оптимальную технику удаления. Для этой цели в «Университетской клинике» используется современный видеокольпоскоп, дающий высокую степень детализации изображения.
- При необходимости проводится расширенная видеокольпоскопия. В этом случае шейку матки смазывают йодсодержащим раствором или слабоконцентрированной уксусной кислотой. После такой обработки очаги поражения становятся более заметными.
- При подозрении на онкологические процессы проводится УЗИ матки.
- Мазок на инфекции. При наличии инфекционных процессов процедура не проводится. В этом случае врачи «Университетской клиники» сначала осуществляют терапию инфекции, а потом уже лечат патологии шейки методом диатермокоагуляции.
- Мазок на цитологию – выявляет раковые, предраковые, воспалительные и другие поражения шейки. При необходимости делается гистологический анализ. Для этого с поверхности патологического очага берется небольшой кусочек ткани, который исследуется на клеточный состав.
Как проводится диатермокоагуляция шейки матки
Лучшее время для проведения процедуры – 5-7 день цикла. В этом случае женщина будет гарантированно не беременна, а шейка может зарасти до следующего менструального кровотечения.
Процедура проводится амбулаторно. Поскольку шейка матки практически не имеет нервных окончаний, боли во время диатермокоагуляции женщина не испытывает. Однако в случае неприятных или болезненных ощущений пациентка получает местное обезболивание.
Для проведения процедуры женщина ложится на гинекологическое кресло. Под ягодицы или бедро укладывают специальную железную пластину. Никаких неприятных ощущений присутствие пластины не вызывает. Она просто нужна для создания электрической цепи.
В половые пути вводится зеркало, позволяющее хорошо осмотреть шейку матки. Шеечная поверхность очищается от выделений и обрабатывается специальными растворами, убивающими микробов и делающими патологические очаги более заметными. Это позволяет максимально точно определить и убрать измененные ткани.
Затем с помощью тонких игольчатых и более широких шариковых электродов проводится прижигание патологических очагов. Под действием тока высокой частоты ткани нагреваются до температуры 80-100 градусов. Происходит распад белка, который приводит к гибели клеток в патологическом очаге. Электричество прижигает не только сами ткани, но и кровеносные сосуды, поэтому на месте воздействия не возникает кровотечения.
Современные аппараты для диатермокоагуляции работают намного лучше своих предшественников. Они снабжены различными электродами – шариковыми, точечными, игольчатыми и петлевыми, что позволяет не только прижигать, но и разрезать ткани бескровным методом. После окончания процедуры женщина сразу уходит домой.
Что происходит после диатермокоагуляции
Ожог тканей сопровождается выделением светлых прозрачных или слегка мутноватых жидких выделений. Это абсолютно нормальная реакция организма. При прижигании участка, содержащего сосуды, возможна кровянистая «мазня» или даже небольшое кровотечение, не превышающее по объему менструальное. Выделения, как правило, длятся не более двух-трех дней.
После диатермокоагуляции на шейке образуется корочка – струп, под которым происходит регенерация ткани. После его отпадения остается чистая слизистая, а в выделениях могут появиться коричневые кусочки или прожилки.
После заживления на шеечной поверхности часто остаются следы воздействия тока, а растяжимость тканей шейки может снизиться, что увеличивает риск родовых разрывов. Поэтому диатермокоагуляцию не применяют у нерожавших женщин и тех, кто планирует еще рожать.
Однако для рожавших пациенток, особенно для тех, кто больше не собирается обзаводиться потомством, такое лечение вполне приемлемо. Поэтому метод диатермокоагуляции широко применяется в гинекологии для лечения самых разных поражений шейки.
Чтобы не нарушить процесс восстановления слизистой, после процедуры нельзя:
- Поднимать тяжести.
- Жить половой жизнью.
- Спринцеваться и вводить в половые пути лекарства, не рекомендованные гинекологом.
- Купаться в ванной, речке, бассейне.
- Перегреваться, посещая баню, сауну, долго находясь на солнце.
- Подвергаться тяжелым физическим нагрузкам и заниматься спортом.
- Пользоваться тампонами для сбора выделений.
Нарушение этих рекомендаций может привести к осложнениям диатермокоагуляции – кровотечениям, удлинению срока заживления тканей, воспалительным процессам, инфицированию болезнетворными микробами.
После диатермокоагуляции нужно несколько раз показаться врачу, который посмотрит, как происходит процесс восстановления, и, если нужно, назначит дополнительные процедуры.
Гинекологи Университетской клиники осуществляют проведение диатермокоагуляции шейки матки любой сложности, а также процедуры, сочетающие хирургическое вмешательство и прижигание. В клинике можно пройти все этапы лечения – подготовку, процедуру и последующее восстановление.
Источник
Диатермокоагуляция (диатермия + коагуляция) — лечебный метод воздействия на живые ткани теплом, образующимся в них при прохождении тока высокой частоты. Метод введен в лечебную практику в 1905 г. чешским врачом Цейнеком (R. Zeyneck). Диатермокоагуляция основана на нагреве тканей до температуры, при к-рой происходит необратимое свертывание белков. Источником электрического тока высокой частоты при Диатермокоагуляции служат искровые и электронно-ламповые генераторы (см. Диатермия). Повышение температуры на ограниченном участке поверхности ткани в месте ее соприкосновения с электродом достигается благодаря высокой плотности переменного электрического тока с частотой колебания 1000— 1500 кгц. Количество образуемого тепла различно для разных тканей и в соответствии с законом Джоуля — Ленца при прочих равных условиях зависит от их полного электрического сопротивления. По мере удаления от электродов плотность тока уменьшается, а вместе с тем снижается и эффект коагуляции.
Рис. 1. Схема расположения электродов при биполярном моноактивном способе диатермокоагуляции: слева — активный, справа — пассивный.

Рис. 2. Схема расположения активных электродов при биполярном биактивном способе диатермокоагуляции опухоли, выступающей над поверхностью.
Диатермокоагуляция осуществляют с помощью специальных приборов — диатермокоагуляторов. Существует два метода Д.: монополярный, когда больного присоединяют только к одному полюсу источника тока, и биполярный, когда больного присоединяют к обоим полюсам. При биполярном методе в зависимости от площади поверхности электродов и их активности различают: биполярный моноактивный метод, когда электроды имеют разную величину — один с большой поверхностью (пассивный), другой с небольшой поверхностью (активный), и биполярный биактивный метод, когда применяют два одинаковых небольших активных электрода, располагающихся близко друг от друга (рис. 1 и 2). При биполярном моноактивном методе подвижный электрод из-за малой площади соприкосновения с тканями обеспечивает значительный нагрев за счет высокой плотности тока под ним; пассивный электрод значительно большей площади укрепляют в удалении от места лечебного воздействия (на бедре, ягодице, в поясничной области и др.), обеспечивая его хорошее прилегание к коже во избежание ожога. Этот метод в клин, практике применяют чаще.
Рис. 3. Набор различных активных электродов и держатель с вставленным электродом (внизу).
Д. применяют для остановки кровотечения из небольших сосудов при хирургических операциях, для чего захваченный концами кровоостанавливающего зажима или пинцетом кровеносный сосуд коагулируют прикосновением активного электрода, а также для удаления или разрушения ряда патологических образований. Показанием для Д. служат новообразования кожи, гортани, пищеварительного тракта, прямой кишки, эрозии шейки матки, папилломы и язвы стенки мочевого пузыря, отслойка сетчатки глаза и т. п. При Д. в зависимости от целей, которые она преследует, используют активные электроды различной формы: в виде диска, копья, пинцета, шарика или лезвия скальпеля (рис. 3).
Если активный электрод располагают на расстоянии 1—2 мм от поверхности образования, то коагуляция тканей происходит от пучка электрических разрядов или единичных искр — диатермокарбонизация. Методом карбонизации пользуются гл. обр. в косметической хирургии для коагуляции поверхностных образований кожи.
Применение Диатермокоагуляции обусловило развитие целой отрасли хирургии — электрохирургии (см.), в к-рой основные элементы вмешательств — рассечение тканей (электрокоагулотомию) и иссечение различных образований (электроэксцизию) производят, используя токи высокой частоты. Электрохирургия находит применение в офтальмологии, урологии, дерматологии, стоматологии, врачебной косметике и особенно в онкологии, т. к. коагуляция тканей в области рассечения их приводит к гибели злокачественных клеток и препятствует их диссеминации во время операции.
Для рассечения тканей существует специальный аппарат ЭН-57 с заводским названием «Аппарат для коагуляции и резания током высокой частоты», или «Электронож». Электрокоагулотомию производят активным электродом, проводя его быстрым движением по поверхности разъединяемой ткани. Образуется узкая и ровная рана. В связи с высокой плотностью тока под активным электродом происходит интенсивное выделение тепла, вследствие чего жидкость, находящаяся в клетках ткани, мгновенно («со взрывом») испаряется и разрывает их по линии быстрого продвижения электроножа. При медленном продвижении активного электрода рассечение тканей происходит с коагуляцией краев раны — диатермокоагулотомия.
Основное условие успешной Д.— сухость поверхности воздействия (раны, образования и т. д.). Д. никогда не следует доводить до обугливания ткани, т. к. обугленная ткань прилипает к электроду и при отнятии его разрывается, что может вызвать кровотечение. Поэтому при выполнении Д. необходимо иметь возможность моментально включать и выключать ток, для чего служит специальная педаль или выключатель в ручке активного электрода.
Противопоказания: близость крупных сосудистых и нервных образований, кровотечение из сосудов большого диаметра.
Осложнения: возможны распространенные грубые келоидные рубцы, вторичные кровотечения из сосудов, подвергшихся обугливанию в результате неправильного использования Д., ожог кожи при неплотной фиксации пассивного электрода из-за прохождения искровых разрядов. При использовании Диатермокоагуляции необходимо учитывать взрывоопасность метода.
Диатермокоагуляция в гинекологии — см. Матка.
Библиография: Ливенцeв H. М. и Ливенсон А. Р. Электромедицинская аппаратура, М., 1974.
Л. С. Тапинский.
Источник: Большая Медицинская Энциклопедия (БМЭ), под редакцией Петровского Б.В., 3-е издание
Рекомендуемые статьи
Источник
