Разрыв сосудов сердца причины

Разрыв сердца – это нарушение целостности миокарда с формированием в нем сквозного или неполного дефекта. Основные причины: трансмуральный инфаркт, опухоли, заражение некоторыми паразитами. Проявляется тахикардией, снижением артериального давления, возникновением грубого систолического шума. Пациент жалуется на одышку, головокружение, боль за грудиной. Поиск причины патологии осуществляется с помощью УЗИ, ЭКГ, катетеризации правых отделов. Лечение – оперативное ушивание дефекта. Консервативные методы обладают недостаточной эффективностью. Они используются только тогда, когда операция невозможна.
Общие сведения
Разрыв сердца – жизнеугрожающее состояние, при котором происходит механическое нарушение целостности наружной сердечной стенки или межжелудочковой перегородки. Патология впервые описана в XVII веке английским врачом и биологом Уильямом Гарвеем. Сегодня она возникает у 2-6% больных с острым инфарктом, а также у 1-2% людей, страдающих опухолями миокарда и паразитарной инвазией. Разрыв сердца, причиной которого является инфаркт, чаще встречается у мужчин. В остальных случаях связь с половой принадлежностью больного отсутствует.
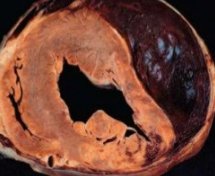
Разрыв сердца
Причины
Разрыв сердца – полиэтиологическое заболевание, вызываемое кардиогенными и некардиогенными причинами. Чаще всего разрыв миокарда происходит на фоне выраженного атеросклероза коронарных артерий. Его непосредственными причинами могут выступать:
- Острый инфаркт миокарда. Является причиной разрыва в 92% случаев. Обычно происходит повреждение свободной стенки левого желудочка, которое сопровождается тампонадой. Другие участки органа (сосочковые мышцы, межжелудочковая перегородка) поражаются реже. Разрыв может возникать в течение 2-х недель с момента развития ОИМ.
- Травмы грудной клетки. Происходят при автомобильных авариях, падениях с высоты, прямых ударах по грудине, колотых ранениях. Наиболее часто встречаются повреждения правого желудочка. Это объясняется его анатомическим расположением. Патология обычно сопровождается тампонадой, быстро приводит к развитию жизнеугрожающих состояний.
- Паразитарная инвазия. Ткани сердечной мышцы могут поражаться цистицерками свиного цепня, аскаридами, токсоплазмой. Известны случаи выявления эхинококковых кист. Абсолютное большинство заболевших сообщает о регулярных контактах с животными, нарушении правил личной гигиены, употреблении плохо обработанного мяса.
- Опухоли. Могут быть первичными или представлять собой метастазы неопластических процессов, поражающих другие органы. В сердце метастазирует рак молочной железы, легких, желудка, почек. Достигая больших размеров, новообразование растягивает миокард, который не выдерживает нагрузки и разрывается.
- Неопухолевые процессы. Причины повреждения миокарда – абсцессы, гранулемы, гуммы. Кроме того, ткани поражаются конгломератами кальциноза. Рост патологических структур приводит к перерастяжению и повреждению мышечного слоя. Травма может быть поверхностный или сквозной.
Патогенез
Разрыв сердца может быть полным или незавершенным. В первом случае происходит сквозная перфорация стенки органа с дальнейшим перикардиальным истечением крови. Заполнение полости перикарда ограничивает кардиальное рабочее пространство и делает нормальные сердечные сокращения невозможными. Развивается тампонада. Кроме того, механическое повреждение миокарда снижает его сократительную способность. Это приводит к острой сердечной недостаточности.
Незавершенный разрыв опасен резким снижением сократительной функции миокарда. У пациента с нарушением целостности левого желудочка, независимо от его причины, развивается отек легких, сердечная астма. Правожелудочковые разрывы способствуют возникновению застоя в большом круге кровообращения. Происходит быстрое увеличение печени, скопление жидкости в брюшной полости, мягких тканях. Формируется аневризма – выбухание сердечной стенки на месте повреждения.
Разрыв межжелудочковой перегородки – причина генерализованной сердечной недостаточности: возникает отек легких, асцит, происходит смешение артериальной и венозной крови. Развивается кардиогенный шок. Изначально отверстие может быть небольшим, при этом гемодинамика сохраняется на приемлемом уровне. Постепенно разрыв увеличивается, а гемодинамические показатели ухудшаются. Летальность при отсутствии операции достигает 90%.
Классификация
Существует несколько параметров классификации разрывов сердца: по времени возникновения (ранние, поздние); по глубине (полные, неполные); по длительности (моментальные, растянутые во времени). Чаще всего патология подразделяется по локализации дефекта. Различают следующие разновидности:
1. Внешний разрыв. Встречается наиболее часто. Является причиной возникновения тампонады. Разделяется по местонахождению:
- Поражение левого желудочка. Самый частый вариант. Обычно бывает вызвано сквозным некроза миокарда, трудно поддается коррекции.
- Поражение правого желудочка. Встречается в 2-3% случаев. Чаще возникает на фоне травм груди. Также причиной может оказаться паразитарная инвазия или онкология.
- Поражение предсердия. Встречается крайне редко. Возникает при врожденных дефектах атриальной стенки, дилатационных кардиомиопатиях, опухолях.
2. Внутренний разрыв. Происходит интракардиально, тампонады не возникает. Сопровождается нарушением внутрисердечного кровотока, возникновением признаков недостаточности кровообращения. Различают:
- Травму межжелудочковой перегородки. Сопровождается патологическим смешиванием венозной и артериальной крови. Делает нормальный легочный газообмен невозможным.
- Повреждение сосочковых мышц. Приводит к нарушению работы клапанов внутри сердца. Полный отрыв мышечного волокна становится причиной скоропостижной гибели пациента. При частичных разрывах пациенты сохраняют жизнеспособность 7-14 суток.
Симптомы разрыва сердца
Клиническая картина развивается внезапно, быстро достигает максимума. Больные жалуются на неожиданно возникшую резкую боль в груди, слабость, одышку. При осмотре выявляют синеватый оттенок носогубного треугольника, мочек ушей. Больной испуган, покрыт холодным липким потом, беспокоен. Он занимает вынужденное положение сидя, при укладывании жалуется на резкое затруднение дыхания, ухудшение самочувствия.
По мере развития патологии состояние больного ухудшается. При правожелудочковой локализации повреждений и нарушении целостности межжелудочковой перегородки развиваются отеки ног, которые постепенно поднимаются выше. Возникает асцит, увеличение размеров печени. Дефект в области левого желудочка становится причиной отека легких, возникновения выраженной одышки с выделением пенистой мокроты.
Большие повреждения приводят к резкому нарушению гемодинамики. Происходит снижение артериального давления, отмечается компенсаторная тахикардия, которая сменяется брадикардией. Возможно развитие картины шока: критическое падение АД, централизация кровообращения, нарушение сознания. При отсутствии помощи у человека развивается фибрилляция желудочков, которая приводит к возникновению клинической смерти.
Осложнения
При отсутствии своевременной диагностики и медицинской помощи витальные осложнения возникают у 90% больных. У абсолютного большинства из них через несколько минут или часов (зависит от размеров и локализации дефектов) развивается крупноволновая, а затем мелковолновая фибрилляция желудочков. Она завершается полным прекращением сердечной деятельности и смертью. Если этого не произошло, существует вероятность формирования нарушений внутрисердечной проводимости.
К числу осложнений, которые встречаются практически у всех больных, относится кардиогенный отек легких, гепатоспленомегалия, асцит. Возможны нарушения со стороны внутренних органов, спровоцированные гипергидратацией и механическим сдавлением. У выживших пациентов нередко формируется аневризма сердечной стенки.
Диагностика
Постановка диагноза осуществляется врачом-кардиологом при участии специалиста по функциональной диагностике, реаниматолога, кардиохирурга. Причины патологического состояния должны быть установлены в течение 1 часа. Дифференциальная диагностика проводится с неосложненным ОИМ, экссудативным перикардитом, коронарной патологией, имеющей другие причины. Обязательное обследование:
- Физикальное. Выявляет внешние признаки разрыва сердца. При аускультации выслушивается грубый систолический шум, в легких – крупнопузырчатые влажные хрипы. Возможно появление пенистой мокроты. Живот увеличен, вздут, печень выходит за края реберной дуги.
- Лабораторное. При инфаркте миокарда обнаруживается повышенный уровень сердечных тропонинов I и T. Отмечается рост активности и массы КФК МВ. Разрывы межжелудочковой перегородки сопровождаются нарушением газового состава крови. Содержание O2 в пробах из правого желудочка выше, чем из правого предсердия. Возможно общее снижение оксигенации.
- Инструментальное. Посредством УЗИ обнаруживается накопление крови в перикарде, патологическая митральная регургитация, дилатация левых отделов. На ЭКГ отмечается M-образный подъем участка ST, электромеханическая диссоциация. С помощью катетеризации правого желудочка и вентрикулографии удается обнаружить зону повреждения.
Лечение разрывов сердца
Шансы больного на жизнь зависят не только от локализации и размеров повреждения, но и от того, насколько быстро и правильно будет оказана помощь. Медицинское пособие должно быть начато на догоспитальном этапе (ДГЭ). После госпитализации показана экстренная операция.
Помощь на этапе СМП
Выявить разрыв миокарда на ДГЭ удается редко, поэтому помощь оказывают в соответствии с имеющейся симптоматикой. При инфарктах показано введение наркотиков, нитратов, антиагрегантов. Торакальные травмы требуют иммобилизации пациента, качественного обезболивания. При снижении АД нужна инфузия, вазопрессоры. Дыхательная недостаточность – показание для интубации трахеи и перевода больного на аппаратное дыхание.
Консервативная терапия
Консервативное лечение отличается крайне низкой эффективностью и используется только в тех ситуациях, когда интраоперационный риск превышает вероятность гибели больного без операции. Показана ИВЛ, объемная инфузия, прессорные амины. Кроме того, используются гемостатические, кардиотропные средства, после заживления дефекта – антиагреганты. Проводится симптоматическое лечение антиаритмиками, мочегонными, гипотензивными лекарствами. Больного госпитализируют в кардиореанимацию.
Хирургическое лечение
Выполняется экстренно, по жизненным показаниям. Повреждения межжелудочковой перегородки закрывают окклюдером в ходе эндоваскулярного малоинвазивного вмешательства. Наружный разрыв сердца, независимо от глубины, устраняется открытым способом. Доступ – продольная стернотомия или переднебоковая левосторонняя торакотомия. Хирург вскрывает перикард, ушивает миокард матрацным швом с использованием тефлоновых прокладок, при необходимости устанавливает дренажи.
Прогноз и профилактика
Разрыв сердца, причины которого имеют ишемическую природу, прогностически неблагоприятен. При оперативном лечении летальность достигает 51%, если операция не проводилась, погибает около 90% больных. Колотые ранения сердца приводят к смерти в 29-35% случаев. Прогноз при опухолях зависит от их локализации, размеров и природы. Неопухолевые образования и паразитарные кисты – причина летального исхода в 30-40% наблюдений.
Профилактика разрывов миокарда при ОИМ – реперфузионная терапия. При отсутствии на базе клиники рентген-операционной проводятся тромболитические мероприятия. Используются ферменты: альтеплаза, стрептокиназа, тенектеплаза. Современным методом восстановления кровотока считается оперативное удаление тромба и стентирование коронарных артерий. Для предотвращения повреждений миокарда при опухолях и паразитарных кистах патологический очаг удаляют.
Источник
Почему может возникнуть разрыв сердца?
 Основные причины разрыва сердца:
Основные причины разрыва сердца:
- Расслоение восходящей аорты;
- Абсцесс, вызванный инфекционным эндокардитом;
- Распад туберкуломы;
- Эхинококковая киста;
- Саркоидоз;
- Травмы сердца;
- Острый инфаркт миокарда;
Причины разрыва корня аорты сердца зачастую связаны с сифилитическим поражением и запущенным атеросклерозом, а также опухолевым процессом пищевода.
Травма сердца бывает тупой и проникающей. Также она может быть ятрогенной, то есть вызванной медицинскими вмешательствами, которые могут разорвать миокард, например:
- Диагностическая катетеризация, в том числе транссептальная пункция и биопсия эндокарда.
- Баллонная пластика клапанов.
- Транскатетерная имплантация аортального клапана.
- Перикардиоцентез.
- Установка временного или постоянного водителя ритма.
- Пластика митрального клапана.
Острый ИМ при обширном поражении или при наличии условий, может осложняться РС.
Факторы, повышающие риск разрыва сердца после ИМ следующие:
- Женский пол
- Возраст старше 60-65 лет
- Артериальная гипертензия
- Постинфарктная ишемия
- Позднее начало тромболитической терапии
Считается, что сердце может разорваться от страха, например, при взрыве петарды или нападении собаки, однако такие случаи крайне редки.
Основные клинические проявления состояния и его диагностика
Разрыв левого желудочка сердца при проникающей травме, аневризме, разрыв аорты сердца чаще всего происходят остро, внезапно для больного и проявляются такой симптоматикой:
- Интенсивные боли в груди, которые не проходят при приеме нитроглицерина и анальгетиков;
- Потеря сознания;
- Набухание яремных вен;
- Синюшность кожных покровов;
- Одышка.
Такие симптомы и угасание жизненных функций длятся около нескольких минут, после чего наступает остановка сердца и летальный исход.
При инфаркте миокарда, тупой травме, распаде абсцесса или туберкуломы, если дефект не большой и локализуется только в толще мышцы без вовлечения сердечной сумки, симптомы нарастают немного медленнее. Кровь подтекает в полость перикарда, возникает тампонада сердца, которая является причиной его остановки.
Как выглядит разрыв сердца на вскрытии, изображено на фото ниже:

В это время боли в груди становятся более интенсивными, пациент возбужден и встревожен, у него возникают отеки конечностей, боязнь смерти, цианоз кожи и одышка, переходящая в остановку дыхания.
При медленно прогрессирующем разрыве возможно провести инструментальную диагностику: ЭхоКГ, рентген органов грудной полости и электрокардиографию.
Оказание неотложной помощи пациенту
Лечение разрыва сердца требует оказания неотложной хирургической помощи и интенсивной терапии на догоспитальном этапе и в послеоперационном периоде.
На данный момент доступны такие оперативные методики:
- Ушивание разрыва на открытом сердце;
-
 Установка окклюдера с помощью катетера;
Установка окклюдера с помощью катетера; - Протезирование клапанов и сосудов (аорты) донорскими, животными или искусственными материалами;
- Пересадка сердца;
- Пункция перикарда с целью устранения тампонады сердца;
- Коронарное шунтирование после проведения основной операции.
Медикаментозное лечение проводится в условиях отделения реанимации и интенсивной терапии с целью поддержания жизненных функций в восстановительном периоде. Если пациент своевременно и в стабильном состоянии доставлен в кардиохирургию, его шансы на выживание стремительно возрастают.
Часто больным показано переливание эритроцитарной массы, плазмы, альбуминов, солевых растворов для коррекции объёма циркулирующей крови и устранения гипоксии. Производится контроль за артериальным давлением, поскольку как гипер- так и гипотония могут стать причиной того, что разрыв аорты сердца повторится и нанесет ущерб жизненно-важным органам, сводя на нет старания хирургов.
Прогноз и дальнейшее наблюдение за больным
Прогноз зависит от типа, размеров, причины разрыва и гемодинамических расстройств, возникших после образования дефекта. На долю РС выпадает около 15% смертей в условиях стационара у пациентов с острым инфарктом миокарда.
Приблизительно 50% пациентов с разрывом сердца после ИМ погибают в течение 5 дней и 82% — в сроке последующих 2 недель реабилитационного периода. Такие неутешительные данные говорят о том, насколько важной является ранняя диагностика и лечение ИМ, поскольку шансы на благоприятный исход возрастают до 75%.
Если дефект сердечной стенки возникает вследствие острой или тупой травмы, шансы выжить составляют около 10-15%. Однако, если повреждение является осложнением врачебной манипуляции, прогноз благоприятный.
Больному, прошедшему оперативное вмешательство по коррекции дефекта, необходимо длительное наблюдение как в условиях стационара, так и амбулаторно.
Особенности восстановительного периода:
-
 После операции все силовые нагрузки запрещены, поскольку существует риск повторного разрыва по рубцу или расхождение шва.
После операции все силовые нагрузки запрещены, поскольку существует риск повторного разрыва по рубцу или расхождение шва. - Пациент находится под контролем кардиолога с регулярным проведением ЭхоКГ и ЭКГ.
- По отношению к сопутствующим заболеваниям должны быть приняты активные меры.
- Если пациенту установлен искусственный клапан, показана пожизненная антикоагулянтная терапия.
Для того, чтобы обезопасить себя от возможных повторных разрывов, необходимо пересмотреть уклад жизни и внести в него некоторые изменения, такие как:
- Отказ от алкоголя и табакокурения
- Уменьшение употребления пищевой соли
- Замена животных жиров растительными
- Физическая активность, учитывая возможности сердца и сосудов
- Профилактика инфекционных заболеваний (своевременная вакцинация)
Выводы
Разрыв сердца – это тяжелое, довольно редкое, однако угрожающее жизни состояние, которое требует быстрого реагирования со стороны медицинских работников. Несмотря на то, что прогноз на выживание критически низкий, все же есть шанс проведения хирургического вмешательства для коррекции образовавшегося дефекта и реабилитации пациента.
Источник
Аневризма сердца – истончение и выбухание участка миокарда сердечной камеры. Аневризма сердца может проявляться одышкой, сердцебиением, ортопноэ, приступами сердечной астмы, тяжелыми нарушениями сердечного ритма, тромбоэмболическими осложнениями. Основными методами диагностики аневризмы сердца служат ЭКГ, ЭхоКГ, рентген грудной клетки, вентрикулография, КТ, МРТ. Лечение аневризмы сердца предусматривает иссечение аневризматического мешка с ушиванием дефекта сердечной мышцы.
Общие сведения
Аневризма сердца – ограниченное выпячивание истонченной стенки миокарда, сопровождающееся резким снижением или полным исчезновением сократительной способности патологически измененного участка миокарда. В кардиологии аневризма сердца выявляется у 10-35% пациентов, перенесших инфаркт миокарда; 68% острых или хронических аневризм сердца диагностируется у мужчин в возрасте от 40 до 70 лет. Чаще всего аневризма сердца формируется в стенке левого желудочка, реже – в области межжелудочковой перегородки или правого желудочка. Величина аневризмы сердца колеблется от 1 до 18-20 см в диаметре. Нарушение сократительной способности миокарда в области аневризмы сердца включает акинезиею (отсутствие сократительной активности) и дискинезию (выбухание стенки аневризмы в систолу и ее западение — в диастолу).
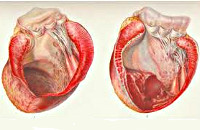
Аневризма сердца
Причины аневризмы сердца
В 95-97% случаев причиной аневризмы сердца служит обширный трансмуральный инфаркт миокарда, преимущественно левого желудочка. Подавляющее большинство аневризм локализуется в области передне-боковой стенки и верхушки левого желудочка сердца; около 1% – в области правого предсердия и желудочка, межжелудочковой перегородки и задней стенки левого желудочка.
Массивный инфаркт миокарда вызывает разрушение структур мышечной стенки сердца. Под действием силы внутрисердечного давления некротизированная стенка сердца растягивается и истончается. Существенная роль в формировании аневризмы принадлежит факторам, способствующим увеличению нагрузки на сердце и внутрижелудочкового давления – раннему вставанию, артериальной гипертензии, тахикардии, повторным инфарктам, прогрессирующей сердечной недостаточности. Развитие хронической аневризмы сердца этиологически и патогенетически связано с постинфарктым кардиосклерозом. В этом случае под действием давления крови происходит выпячивание стенки сердца в области соединительнотканного рубца.
Гораздо реже, чем постинфарктные аневризмы сердца, встречаются врожденные, травматические и инфекционные аневризмы. Травматические аневризмы возникают вследствие закрытых или открытых травм сердца. К этой же группе можно отнести послеоперационные аневризмы, часто возникающие после операций по коррекции врожденных пороков сердца (тетрады Фалло, стеноза легочного ствола и др.).
Аневризмы сердца, обусловленные инфекционными процессами (сифилисом, бактериальным эндокардитом, туберкулезом, ревматизмом), весьма редки.
Классификация аневризм сердца
По времени возникновения различают острую, подострую и хроническую аневризму сердца. Острая аневризма сердца формируется в период от 1 до 2-х недель от инфаркта миокарда, подострая – в течение 3-8 недель, хроническая – свыше 8 недель.
Острая аневризма
В остром периоде стенка аневризмы представлена некротизированным участком миокарда, который под действием внутрижелудочкового давления выбухает кнаружи или в полость желудочка (при локализации аневризмы в области межжелудочковой перегородки).
Подострая аневризма
Стенка подострой аневризмы сердца образована утолщенным эндокардом со скоплением фибробластов и гистиоцитов, вновь образованных ретикулярных, коллагеновых и эластических волокон; на месте разрушенных миокардиальных волокон обнаруживаются соединительные элементы различной степени зрелости.
Хроническая аневризма
Хроническая аневризма сердца представляет собой фиброзный мешок, микроскопически состоящий из трех слоев: эндокардиального, интрамурального и эпикардиального. В эндокарде стенки хронической аневризмы сердца имеются разрастания фиброзной и гиалинизированной ткани. Стенка хронической аневризмы сердца истончена, иногда ее толщина не превышает 2 мм. В полости хронической аневризмы сердца часто обнаруживается пристеночный тромб различного размера, который может выстилать только внутреннюю поверхность аневризматического мешка или занимать почти весь его объем. Рыхлые пристеночные тромбы легко подвергаются фрагментации и являются потенциальным источником риска тромбоэмболических осложнений.
Встречаются аневризмы сердца трех видов: мышечные, фиброзные и фиброзно-мышечные. Обычно аневризма сердца является одиночной, хотя может обнаруживаться 2-3 аневризмы одновременно. Аневризмы сердца могут быть истинными (представлены тремя слоями), ложными (формируются в результате разрыва стенки миокарда и ограничены перикардиальными сращениями) и функциональными (образованы участком жизнеспособного миокарда с низкой сократимостью, выбухающего в систолу желудочков).
С учетом глубины и обширности поражения истинная аневризма сердца может быть плоской (диффузной), мешковидной, грибовидной и в виде «аневризмы в аневризме». У диффузной аневризмы контур наружного выпячивания плоский, пологий, а со стороны полости сердца определяется углубление в форме чаши. Мешковидная аневризма сердца имеет округлую выпуклую стенку и широкое основание. Грибовидную аневризму характеризует наличие большого выпячивания со сравнительно узкой шейкой. Понятием «аневризма в аневризме» обозначается дефект, состоящий из нескольких выпячиваний, заключенных одно в другое: такие аневризмы сердца имеют резко истонченные стенки и наиболее склонны к разрыву. При обследовании чаще выявляются диффузные аневризмы сердца, реже – мешковидные и еще реже – грибовидные и «аневризмы в аневризме».
Симптомы аневризмы сердца
Клинические проявления острой аневризмы сердца характеризуются слабостью, одышкой с эпизодами сердечной астмы и отека легких, длительной лихорадкой, повышенной потливостью, тахикардией, нарушениями сердечного ритма (брадикардией и тахикардией, экстрасистолией, фибрилляцией предсердий и желудочков, блокадами). При подострой аневризме сердца быстро прогрессируют симптомы недостаточности кровообращения.
Клинике хронической аневризмы сердца соответствуют ярко выраженные признаки сердечной недостаточности: одышка, синкопальные состояния, стенокардия покоя и напряжения, ощущение перебоев в работе сердца; в поздней стадии – набухание вен шеи, отеки, гидроторакс, гепатомегалия, асцит. При хронической аневризме сердца может развиваться фиброзный перикардит, обусловливающий развитие спаечного процесса в грудной полости.
Тромбоэмболический синдром при хронической аневризме сердца представлен острой окклюзией сосудов конечностей (чаще подвздошного и бедренно-подколенного сегментов), плечеголовного ствола, артерий мозга, почек, легких, кишечника. Потенциально опасными осложнениями хронической аневризмы сердца могут стать гангрена конечности, инсульт, инфаркт почки, ТЭЛА, окклюзия мезентериальных сосудов, повторный инфаркт миокарда.
Разрыв хронической аневризмы сердца происходит сравнительно редко. Разрыв острой аневризмы сердца обычно случается на 2-9 день после инфаркта миокарда и является фатальным. Клинически разрыв аневризмы сердца проявляется внезапным началом: резкой бледностью, которая быстро сменяется цианотичностью кожных покровов, холодным потом, переполнением вен шеи кровью (свидетельство тампонады сердца), утратой сознания, похолоданием конечностей. Дыхание становится шумным, хриплым, поверхностным, редким. Обычно смерть наступает мгновенно.
Диагностика
Патогномоничным признаком аневризмы сердца является патологическая прекордиальная пульсация, обнаруживаемая на передней стенки грудной клетки и усиливающаяся при каждом сердечном сокращении.
На ЭКГ при аневризме сердца регистрируются признаки трансмурального инфаркта миокарда, которые, однако, не изменяются стадийно, а сохраняют «застывший» характер на протяжении длительного времени. ЭхоКГ позволяет визуализировать полость аневризмы, измерить ее размеры, оценить конфигурацию и диагностировать тромбоз полости желудочка. С помощью стресс-ЭхоКГ и ПЭТ сердца выявляется жизнеспособность миокарда в зоне хронической аневризмы сердца.
Рентгенография органов грудной клетки обнаруживает кардиомегалию, явления застоя в малом круге кровообращения. Рентгеноконтрастная вентрикулография, МРТ и МСКТ сердца являются высокоспецифичными методами топической диагностики аневризмы, определения ее размеров, выявления тромбоза ее полости.
По показаниям больным с аневризмой сердца выполняется зондирование полостей сердца, коронарография, ЭФИ. Аневризму сердца необходимо дифференцировать от целомической кисты перикарда, митрального порока сердца, опухолей средостения.
Лечение аневризмы сердца
В предоперационном периоде больным с аневризмой сердца назначаются сердечные гликозиды, антикоагулянты (гепарин подкожно), гипотензивные средства, кислородотерапия, оксигенобаротерапия. Хирургическое лечение острой и подострой аневризмы сердца показано в связи с быстрым прогрессированием сердечной недостаточности и угрозой разрыва аневризматического мешка. При хронической аневризме сердца операция производится для предотвращения риска тромбоэмболических осложнений и с целью реваскуляризации миокарда.
В качестве паллиативного вмешательства прибегают к укреплению стенки аневризмы с помощью полимерных материалов. К радикальным операциям относятся резекция аневризмы желудочка или предсердия (при необходимости – с последующей реконструкцией стенки миокарда заплатой), септопластика по Кули (при аневризме межжелудочковой перегородки).
При ложной или посттравматической аневризме сердца производится ушивание сердечной стенки. При необходимости дополнительного реваскуляризирующего вмешательства одномоментно выполняют резекцию аневризмы в сочетании с АКШ. После резекции и пластики аневризмы сердца возможно развитие синдрома малого выброса, повторного инфаркта миокарда, аритмий (пароксизмальной тахикардии, мерцательной аритмии), несостоятельности швов и кровотечения, дыхательной недостаточности, почечной недостаточности, тромбоэмболии сосудов головного мозга.
Прогноз и профилактика
Без хирургического лечения течение аневризмы сердца неблагоприятное: большинство пациентов с постинфарктными аневризмами погибают в течение 2-3 лет после развития заболевания. Относительно доброкачественно протекают неосложненные плоские хронические аневризмы сердца; худший прогноз имеют мешковидные и грибовидные аневризмы, часто осложняющиеся внутрисердечным тромбозом. Присоединение сердечной недостаточности является неблагоприятным прогностическим признаком.
Профилактика аневризмы сердца и ее осложнений заключается в своевременной диагностике инфаркта миокарда, адекватном лечении и реабилитации больных, постепенном расширении двигательного режима, контроле за нарушением ритма и тромбообразованием.
Источник
