Разрыв сосудов внутри мышцы
Надрывы мышц в 70% случаев получают люди, которые профессионально занимаются спортом. В зоне риска футболисты, тяжелоатлеты, пловцы, теннисисты и танцоры. Но травмы мышц бывают не только у профессионалов. Обычные люди также сталкиваются с надрывами и микроповреждениями, только часто не знают, как диагностировать и лечить это заболевание.

Основные причины
Зоны, где мышца переходит в сухожилие, наиболее уязвимые. Надрывы чаще всего появляются в спине, бедрах, предплечьях, икрах и плечах. Брюшные мышцы, шея и грудная клетка травмируются намного реже.
Повреждения мышечных волокон вызывают:
- резкие махи и повороты;
- неудобная тренировочная одежда, ограничивающая подвижность суставов;
- слишком короткая разминка перед тренировкой или ее отсутствие;
- слишком интенсивные нагрузки;
- тренировка в состоянии физического или эмоционального истощения.
К надрывам мышц приводят удары, падения и порезы. Риск серьезных повреждений возрастает, если пациент – пенсионер или человек, который недавно перенес инфекционное заболевание. В пожилом возрасте структура мышечных волокон нарушается, и они становятся более восприимчивыми к механическим повреждениям и растяжениям. Похожие изменения происходят в мягких тканях и во время серьезной болезни.
Виды

Надрывы условно делят на два типа:
- продольные;
- поперечные;
Продольные надрывы проходят вдоль волокон. Повреждения такого типа легче поддаются лечению, поэтому восстановление занимает 1-2 месяца. Поперечные надрывы более сложные и серьезные. Регенерация мышц длится в 1,5-2 раза дольше. При поперечном типе повышается риск повторного надрыва или даже разрыва мышечных волокон.
Повреждения также бывают дегенеративными и травматическими. К дегенеративным относятся надрывы, которые появляются из-за частых микротравм мышечных волокон. Этот тип повреждений характерен не только для спортсменов, но и для учителей, парикмахеров, строителей и представителей других профессий, связанных с постоянными нагрузками на какую-то одну часть тела. Например, на руку или бедро.
Травматические надрывы – результат падения или резкого движения. Они делятся на три типа: свежие, несвежие и застаревшие.
Симптомы
Самый распространенный признак надрыва – внезапная и резкая боль в травмированной зоне. Дискомфортные ощущения усиливают при стретчинге (растяжке) и пальпации пострадавшего участка. Боль может сопровождаться спазмами, отеками и гематомами.
Если травмирована верхняя или нижняя конечность, то может ухудшиться подвижность сустава. Человек не сможет разогнуть до конца локоть или выпрямить ногу, сжать пальцы в кулак или удержать мелкий предмет.
Неприятные ощущения при надрывах уменьшаются в состоянии покоя. Если же боль не проходит, а мышцы теряют подвижность, то можно говорить о разрыве волокон. Такие травмы требуют немедленной госпитализации и хирургического вмешательства.
Диагностика

Пациента с повреждениями осматривает травматолог. С помощью функциональных тестов и пальпации врач ставит предварительный диагноз. Затем направляет пострадавшего на дополнительную диагностику. Самыми популярными методами считают:
- рентгенографию;
- УЗИ мышц;
- МРТ.
После обследования врач составляет план лечения и реабилитации. Назначает мази и препараты, подбирает процедуры и рассказывает, когда и как возобновлять тренировки. При серьезных надрывах травматологи рекомендуют сделать повторное УЗИ или МРТ на 12-15 день лечения, чтобы понять, насколько быстро восстанавливаются поврежденные зоны.
Лечение
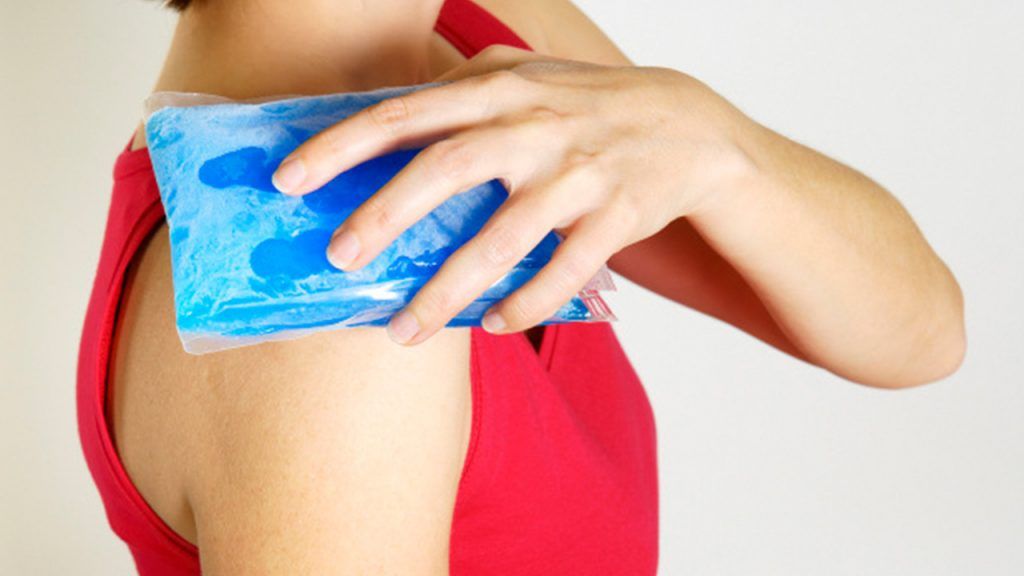
В первые сутки пациенту следует соблюдать покой и прикладывать к травмированной конечности компрессы со льдом. Холод уберет отеки, предупредит образование гематом и уменьшит боль в мышцах. Массаж и тепловые процедуры запрещены, они только ухудшат состояние больного и замедлят выздоровление.
Холодный компресс можно дополнить магнитотерапией. Аппаратная процедура восстанавливает кровообращение в травмированных тканях, убирает дискомфортные ощущения и отеки, стимулирует регенерацию и успокаивает воспаление.
Эвакуация крови
Если рядом с местом надрыва образовалась гематома, в подкожный слой вводят специальную иглу и проводят аспирацию (откачивание) крови. Эвакуацию застоявшейся жидкости повторяют и на вторые сутки, чтобы снизить риск образования тромба.
Гипсовая повязка
При крупных надрывах на травмированные участки накладывают гипсовую повязку. Она обездвижит поврежденную конечность и защитит мягкие ткани от нагрузок. Мышечным волокнам необходим покой для быстрого восстановления. Особенно, при поперечных надрывах.
Пероральные препараты
Снять симптомы мышечного надрыва помогают анальгетики и миорелаксанты. Препараты первой группы притупляют боль. Миорелаксанты убирают спазмы и расслабляют мышцы, ускоряя их регенерацию. Препараты второй группы не назначают при сердечной и почечной недостаточности, глаукоме, обширных травмах.
Пациентам с надрывами мышечных волокон также противопоказаны нестероидные противовоспалительные средства. Они не ускоряют регенерацию мягких тканей, но ухудшают работу печени и обменные процессы в организме.
Препараты для наружного применения
Анальгетики дополняют мазями или гелями. Они бывают обезболивающими, противовоспалительными и разогревающими. Мази нужно втирать 2-3 раза в день легкими массажными движениями. Препараты для наружного применения уберут отеки, покраснение и припухлость.
Лечение ударно-волновой терапией
Пациентам с микротравмами и надрывами, не требующими оперативного вмешательства, назначают курс ударно-волновой терапии.
Поврежденную зону обрабатывают инфразвуком. Акустические волны улучшают кровообращение в мышечных волокнах и сухожилиях, стимулируют выработку коллагена для быстрой регенерации и снимают отеки. Ударно-волновая терапия возвращает суставам подвижность, а также убирает воспаление и спазмы.
Процедура также укрепляет мышцы и сухожилия, снижая вероятность повторных надрывов и разрывов. И она, в отличие от пероральных препаратов, не имеет противопоказаний и побочных эффектов.
Электротерапия
Электротерапия работает по принципу ударно-волновой, но вместо инфразвука использует слабые разряды тока. Электрические импульсы восстанавливают мышечные ткани, помогают при воспалении, спазмах и сильных отеках.
Процедура противопоказана при эпилепсии, беременности, высокой температуре и наличии кардиостимулятора.
Стретчинг и плавание
Постепенно к аппаратным процедурам добавляют лечебную физкультуру. Пациент начинает с легких разминок и растяжек. Стретчинг улучшает подвижность мышц и суставов, но его нужно выполнять строго по инструкции.
Травмированные части тела нельзя перегружать. Если во время растяжки появляются болезненные ощущения, нужно либо прекратить занятие, либо уменьшить амплитуду.
Пациентам с надрывами мышц полезно плавание. Занятия в бассейне улучшают кровообращение в мягких тканях, снимают дискомфортные ощущения и спазмы. Если травмированы икроножные или бедренные мышцы, плавание можно дополнить велотренажером, но тренироваться нужно под наблюдением специалиста.
Лечение надрывов длится от 1,5 до 2-3 месяцев. Конечно, если пациент своевременно обратиться к травматологу и будет соблюдать все рекомендации. Домашние массажи, примочки и другие альтернативные процедуры лишь замедляют выздоровление, а самодиагностика нередко заканчивается неправильными диагнозами и деформацией мягких тканей.
Источник
1.Что такое разрыв мышц?
Скелетные мышцы нашего организма оплетают костный каркас, поддерживая его в нужном положении и обеспечивая точные движения. По внутренним ощущениям мы всегда можем оценить, посильна ли нагрузка, связанная с той или иной задачей. Однако в ряде случаев – при крайней необходимости, в экстренных ситуациях, при молниеносном развитии событий и срабатывании защитных рефлексов, нагрузка превосходит заложенные ресурсы. Мышцы выполняют непосильную работу даже во вред себе и, как результат, травмируются.
Основные свойства наших мышечных волокон – это эластичность при растяжении и сократительная способность при изменении положения тела или каком-либо действии. Во время резких движений, при падении, прыжке в соседних мышцах может возникнуть рассогласованность. Они сокращаются одновременно, тогда как в норме сокращение части мускулатуры должно сочетаться с расслаблением соседних волокон. Этот конфликт приводит к тому, что ткани получают патологическое растяжение и разрывы.
2.Каковы симптомы разрыва мышц?
Нарушение анатомической целостности мышечных волокон вызывает сильную боль и попытку принять вынужденное щадящее положение тела, при котором пораженные мышцы наименее растянуты. Нередко разрыв вызывает судороги, которые долго не удаётся снять. Если кожа в месте травмы не повреждена, начинается интенсивное внутреннее кровоизлияние, которое вызывает отёк, покраснение. Образовавшаяся гематома может проявиться через какое-то время в виде обширного синяка.
Двигательная активность в поражённой области становится невозможной из-за сильной боли при любых попытках пошевелиться. Если пучок мышц разорван полностью, определённые движения просто невозможны. При частичном разрыве функция сохраняется, но острый болевой синдром вынуждает пострадавшего оставаться в полном покое.
Диагностика при этой травме не представляет сложностей. Симптомы очевидны и ярко выражены. Может лишь возникнуть необходимость дифференцировать травму от более тяжёлых нарушений. Если необходимо исключить перелом, назначается рентгенологическое исследование.
3.Лечение при разрыве мышц разной степени
В зависимости от тяжести травмы больному требуется разный объём медицинской помощи. Период восстановления также весьма индивидуален. Разрывы мышц классифицируются по двум критериям:
- открытый или закрытый разрыв;
- полный или частичный.
Первая помощь при травме мышечных волокон оказывается на месте и включает:
- фиксацию поражённой зоны в положении, обеспечивающем максимальное сближение разошедшихся частей мышцы;
- наложение льда для остановки кровотечения;
- при открытом разрыве необходимо обработать края раны антисептическими средствами.
Мер первой помощи может быть достаточно при частичном разрыве. В этом случае дальнейшее срастание поврежденных тканей происходит при условии полного покоя.
Однако оценить тяжесть травмы неспециалисту затруднительно.
Рекомендуется отвезти пострадавшего в ближайший травмпункт для диагностики и получения квалифицированной консультации. Лечебный план по итогам обследования может включать:
- наложение льда на зону травмы по определенной схеме;
- последующее лечение теплом;
- обезболивающие и противовоспалительные препараты;
- сначала покой, а затем физиопроцедуры, направленные на разработку и восстановление.
При разрыве мышц требуется от 4 до 12 недель для лечения и восстановления. Эта травма опасна тем, что мышцы могут срастись неправильно и сформировать пожизненный дефект. При любых подозрениях на то, что процесс реабилитации затягивается или не даёт должного результата, необходимо обратиться к травматологу.
Врач проведёт промежуточные исследования и внесёт коррективы в лечебную тактику.
4.Профилактика
Нужно знать, что данный тип травм (растяжения, разрывы мышц и связок) характерны для людей, склонных к низкой физической активности, нетренированных, малоподвижных. Для профилактики нужно следить за своим весом и физической формой. Тяжёлые нагрузки, занятия спортом допускаются только после разминки. Регулярные тренировки, укрепляющие все группы мышц, сводят к минимуму риск подобных травм.
Источник
Каковы первые признаки сосудистых заболеваний и чем варикоз вен отличается от тромбоза? На вопросы читателей «АиФ-Казань» отвечает заведующий отделением сосудистой хирургии Межрегионального клинико-диагностического центра, доктор медицинских наук, сердечно-сосудистый хирург высшей категории, доцент кафедры сердечно-сосудистой хирургии Казанского медуниверситета Роман Бредихин.
Когда надо оперировать «звёздочки»?
– Как понять, есть ли у меня внутренний варикоз? Надежда, Казань
– Признаки варикозного расширения вен всегда налицо: на ногах появляются либо так называемые сосудистые «паучки», «звёздочки», либо более крупные вены, которые похожи на извивающихся под кожей червяков. Если появились «звёздочки», нужно обратиться к флебологу – специалисту в области заболеваний вен или к врачу еще более широкого профиля – сосудистому хирургу. Чтобы определить, какой именно вид лечения нужен именно вам, необходимо выполнить УЗИ вен.
Так, изолированные сосудистые «звёздочки» – чисто косметологическая проблема, их можно убрать амбулаторно методом склеротерапии. Но если они являются следствием варикозных изменений в подкожных венах, то такие изменения обычно требуют уже оперативного вмешательства. Часто необходима и медикаментозная терапия.
Роман Бредихин во время операции. Фото: Из личного архива Романа Бредихина
– Сыну 33 года, диагностировали варикоз. Можно ли сделать операцию бесплатно? Альфия Зуфаровна, Лениногорск
– Варикозное расширение вен излечимо. В нашем отделении ежегодно выполняют около 500 таких бесплатных операций. Обычно через 1-2 недели человек уже может выйти на работу.
Чтобы получить бесплатную помощь, нужно прийти на приём к нам в поликлиническое отделение, где вашего сына осмотрят и поставят в очередь на бесплатную операцию.
– Можно ли оперировать варикоз в 70 лет? Зульфия, Казань
– Есть два наиболее эффективных способов лечения: операция и компрессионный трикотаж, причем они обычно дополняют друг друга. Современная медицина не считает возраст противопоказанием к операции и позволяет излечить варикоз на любой стадии и практически в любом возрасте, если нет каких-то серьёзных осложнений. Современные операции малоинвазивные. Их можно выполнить даже под местной анестезией.
– В 2004 году была операция из-за варикозного расширения вен. Но варикоз появился опять. Альфинур, Буинск
– Частота рецидива достигает 30-40%. Зачастую варикоз возникает вследствие прогрессирования заболевания, иногда из-за неадекватно выполненной первой операции. Излечиться можно, но, к сожалению, не чулками, таблетками или мазями, а только повторной операцией. Согласно действующим рекомендациям, такие операции можно делать только в стационарах экспертного уровня (В Казани это МКДЦ или РКБ). Вначале вам нужно сделать УЗИ и с данным ультразвукового исследования взять направление от хирурга на консультацию. Если вы обратитесь к нам, мы вас осмотрим, подскажем, что нужно сделать в плане диагностики и поставим в очередь на бесплатную операцию. Согласно программе госгарантий, эта очередь длится не более 1 месяца.
Как почувствовать тромб?
– У меня болит нога. Можно ли самой выявить первые признаки тромбообразования? Вера Леонидовна, Казань
– Тромб – это сгусток крови, образовавшийся в сосуде. Если он образовался в каком-то сосуде, то его сужение или полная закупорка приводят к нарушению кровообращения в органе, который этот сосуд питает. Признаки тромбоза всегда яркие, но разные, так как сосудов очень много и они кровоснабжают разные органы. Тромбоз – всегда острое состояние. Если тромб образовался в сосудах, питающих головной мозг, человека парализует, нарушается речь, налицо признаки инсульта. Если тромб образовался в сердце, то происходит инфаркт, его сигнал – сильная боль в груди.
Если тромб образуется в ноге, нога холодеет, в ней появляются резкие боли, сравнимые с ударом электрическим током, развивается гангрена. При тромбе в венозной системе нарушается отток крови. Если вена подкожная, то место, где образовался тромб, начинает болеть, кожа над веной краснеет, пальпаторно вена становится похожей на шнурок или на карандаш. Чтобы не доводить себя до такого состояния, надо постараться предотвратить образование тромба.
Для этого нужно понять, нет ли у вас сужения сосудов – пройти УЗИ сосудов и сердца, снять ЭКГ. Так, в артериях тромб образуется, когда она сужена на 70% или больше. В полости сердца тромбы образуются при его неравномерной работе (аритмии). В венах – при их варикозной трансформации.
Надо сделать коагулограмму – анализ, позволяющий узнать, как работает свертывающаяся система крови, анализ на D-димер и гомоцистеин. Если коагулограмма, гомоцистеин и D-димер в норме, то риск образования тромба у вас такой же, как у всех здоровых людей.
Шунт или стент?
– Всегда ли нужна операция, если УЗИ показало изменения в сосудах? И чем отличается шунтирование от стентирования? Рифкат, Казань
– Операция на сосудах делается только по определенным показаниям. Степень сужения артерий на УЗИ (обычно вопрос об операции ставят если сужение достигло 60-70%%) – только одно из них. Очень важна клиническая картина и локализация поражения. В любом случае пациенту назначают специализированные медикаменты в надежде, что сосуды прекратят сужаться. То есть в большинстве случаев нужна не операция, а консервативная терапия.
Есть две основных вида лечения: открытое или эндоваскулярное. Можно, например, восстановить кровообращение методами открытой хирургии – пустить кровь в обход суженного или закрытого сосуда – то есть пришить искусственный сосуд. Это называется шунтированием. Обходной сосуд пришивается через хирургический разрез. Второй способ – восстановить проходимость сосуда изнутри. В этом случае в сосуд вставляют стент – «каркас», расширяющий просвет сосуда.
Это вид операции выполняется через пункцию в сосуде, без его разреза (обычно пунктируют артерию на руке или на бедре). Застентировать можно практически любую артерию. Наиболее часто для этого применяют пункция бедренной артерии или лучевой артерии.
– А почему не стентируют всех пациентов?
– Потому что на разных сосудах результаты оперативного лечения разные. Например, открытая операция на сосудах шеи для предотвращения инсульта (сонные артерии) обычно эффективнее, чем стентирование. Там стентирование предлагается только тем пациентам, которые не могут перенести операцию. А если говорить об оперативном лечении подвздошной артерии, то лучшие результаты в этой локализации обычно даёт стентирование.
Могут ли пиявки очищать сосуды?
– Если ли возможность обойтись без стента, очистить сосуд другими средствами? З. Абдулхакова, Нижнекамск
– Препаратов, которые бы полностью убирали атеросклеротические бляшки из сосудов, сегодня не существует. Существуют только правила жизни и поведения, которые предотвращают дальнейшее сужение или немного его нивелируют.
– Не оторвутся стенты, если поставить пиявки?
– Миграции стентов при применении пиявок не будет. Они прочно закреплены. Но доказательной базы эффективных результатов от приёма пиявок нет, поэтому я не одобряю такой способ лечения.
– Год назад мне поставили стент в сонную артерию. Можно ли мне делать массаж шейно-воротниковой зоны? Можно ли делать гимнастику шеи с поворотами вперёд и в стороны? Не сдвинется ли стент? К. Каюмова, Казань
– Можно делать и массаж и гимнастику. Стент от этого не сдвинется. Но стент нужно контролировать: каждый год делать УЗИ этого сосуда. Ведь бывает так, что стент поставили, а болезнь не уходит. Опять может образоваться сужение – либо в этом сосуде, где стоит стент, либо в другом.
Почти два часа Роман Бредихин отвечал на вопросы читателей. Фото: АиФ
– 10 лет назад мне сделали шунтирование. Три года назад сделал коронарографию: один шунт забился и такой же процесс начался во втором. Можно ли ставить стент, если у меня стенокардия? А. Аксилов, Казань
– С моей точки зрения, вам нужно обратиться к кардиологу с жалобой на то, что вам не помогает консервативная терапия. Повторно проводить коронарографию и на её основе оценивать показания к коронарному стентированию. Стент может подарить вам ещё несколько лет нормальной жизни.
– Делал шунтирование сосуда на сердце 3,5 года назад. Сейчас коронарография показала, что сужение прогрессирует в другом сосуде – один из сосудов забит на 60%. Что можно сделать? Альберт, Казань
– Без изучения конкретно вашего случая можно дать лишь общие советы: согласно российским и международным рекомендациям нужно принимать дезагреганты (которые разжижают кровь). Это препараты ацетилсалициловой кислоты: доктор подбирает их индивидуально, исходя из факторов риска. Также нужно принимать статины, которые могут приостанавливать сужение сосудов и в ряде случаев даже его уменьшить. Более детальные, индивидуальные рекомендации можно дать только после изучения результатов обследования: кардиограммы, УЗИ сердца. Один из главных советов – не курить, иначе медикаменты работают очень плохо и сосуды продолжают суживаться. Причём не только в сердце, но и в головном мозге, в ногах.
Болезнь по наследству?
– У моего отца был облитерирующий эндартериит, отняли ногу. Последнее время у меня нарушилась чувствительность стопы. Не начинается ли у меня эта болезнь? В. Неробов, Казань.
– Облитерирующий эндартериит возникает до 40 лет. Учитывая что вам уже около 80 лет, вряд ли у вас такой же диагноз. Однако, у вас может быть атеросклероз, он наиболее часто возникает у пожилых людей. При болях в ноге первым делом надо сделать УЗИ артерий этой ноги, чтобы проверить поступает ли в неё кровь. Если выявятся нарушения, обратитесь к сосудистому хирургу.
– Мужу поставили диагноз «генерализованный атеросклероз с поражением артерий нижних конечностей». Сужение общей бедренной артерии – 50%, справа 51%, слева – 39%. Муж может пройти без остановки лишь 50 метров. Валентина Николаевна
– Сужение общей бедренной артерии на 50% не может вызвать ограничения в ходьбе. Может быть, за это время заболевание прогрессировало, может быть, какой-то сосуд закрылся. Нужно посмотреть ещё раз УЗИ сосудов, может быть, сужение более сильное, чем вы говорите. Либо искать другую причину. Часто бывает, что ограничение в ходьбе возникает не из-за поражения сосудистого русла, а из-за болезней суставов, позвоночника.
– Мне делали операцию по поводу лимфостаза. Но рожистое воспаление повторяется – в год раза три. Что делать? Алевтина Антонова
– Вы путаете два разных заболевания: лимфостаз и рожистое воспаление. Да, они взаимосвязаны: из-за того, что возникают рожистые воспаления, усиливается лимфостаз. И при наличии лимфостаза прогрессирует рожистое воспаление. К сожалению, радикальных случаев лечения лимфостаза в мире сегодня не существует, только паллиативные. Но в Казани создан центр лечения лимфостаза, где с этой болезнью борются методами консервативной терапии.
Основной признак лимфостаза – сильный отёк конечностей. Недаром эту болезнь называют слоновостью. Существует комплексная терапия лимфатических отёков. Она включает в первую очередь специальный вид ручного массажа с бандажированием. Массаж позволяет уменьшить отёк на несколько сантиметров, а потом ногу бинтуют, то есть не дают отёку развиться. После этого подбирается специальный, не растягивающийся трикотаж так называемой плоской вязки. Пациенты носят его с удовольствием, потому что он даёт хороший эффект, нога приобретает нормальную форму.
Что касается рецидивирующего рожистого воспаления, то нужно в течение двух-трех лет принимать антибиотики, которые не дадут роже прогрессировать. Если есть рецидивы, значит, в вашей схеме лечения существует изъян. Для её корректировки обратитесь к инфекционисту.
О чем говорит синяк?
– На руках и ногах появляются синяки от малейшего надавливания, что делать? К кому обращаться? Э. Павлова, Казань
– Синяк – это кровоизлияние. Его появление говорит о том, что либо нарушена свертывающая система крови, либо о том, что стенка сосуда стала излишне хрупкой. Если это разовые, единичные явления, то достаточно сдать общий анализ крови, с тем, чтобы в нём обязательно были изучены функции тромбоцитов – клеток, отвечающих за свёртывание крови. И второе – нужно сдать коагулограмму. Если эти два показателя в норме, но состояние продолжает прогрессировать, значит, нужно идти к ревматологу – специалист, который проверит, нет ли у вас аутоиммунных заболеваний.
– Выявили окклюзию шеи левой позвоночной артерии. Можно ли восстановить кровоток левой позвоночной артерии? Владислав Михайлович, 71 год
– Возьмите направление и обратитесь в отделение сосудистой хирургии МКДЦ. Мы такие операции делаем. Но способ операции (и показания к ней) станет известен только после специализированной диагностики (для этого сделаем вам мультиспиральную компьютерную томоангиографию сосудов шеи). Иногда это операция, иногда стентирование.
Источник
