Разрыв внутренних сосудов в кишечнике
Повреждение прямой и толстой кишки – причины, признаки, лечениеКолоректальная травма является основной причиной заболеваемости в колоректальной хирургии и часто возникает у больных в молодом возрасте. Несмотря на различный характер травматических повреждений, выделено четыре основных механизма возникновения травмы: 1. Проникающая травма, т.е. локальное воздействие, проникающее вглубь тела. а. Прямое внутреннее повреждение, ограниченное раневым каналом, например, колотая рана, падение на кол. б. Комбинированное повреждение, обусловленное раневым каналом как таковым и более серьезным эффектом кавитации: огнестрельные ранения, нанесенные, в частности, пулями с высокой скоростью. 2. Тупая травма живота и/или таза, т.е. обширное воздействие, которое приводит к непрямым внутренним повреждениям. 3. Внутренняя травма, т.е. непосредственное воздействие через прямую кишку или другие отделы кишечника: а. Изнутри наружу: например, перфорация при эндоскопии, постановке клизмы, введении/проглатывании инородных тел, половых актах, повышении внутрипросветного давления (например, струей воздуха или воды), падении с разведенными ногами, ударе. б. Снаружи внутрь: например, интраоперационные разрывы, акушерская травма. 4. Деваскуляризация: разрывы брыжейки, расслоение аневризмы аорты, забрю-шинное кровотечение, компартмент-синдром. Лечение зависит от степени тяжести и локализации травмы толстой и прямой кишок и сопутствующих повреждений. Условия возникновения травмы (военные или гражданские) являются ведущим фактором, влияющим на исход повреждений сопоставимой степени тяжести: задержка оказания медицинской помощи, диагностика и лечение сопутствующих повреждений, общее состояние (шок, кровопотеря, контаминация). Хирургическое лечение заключается в отключении кишки, санации повреждений и/или первичной реконструкции путем ушивания или резекции/анастомоза. Экстериоризация сегментов толстой кишки в настоящее время не практикуется (риск обструкции). Классические противопоказания к первичной реконструкции толстой кишки (в отличие от выключения из пассажа кала): • Наличие в брюшной полости > 1000 мл крови (или переливание > 6 доз крови). • Избыточная контаминация калом. • Отсрочка хирургического вмешательства > 6-8 часов. • Нестабильность гемодинамических показателей (или артериальное давление перед операцией < 80/60). • Повреждение более 2 органов (или индекс проникающего ранения брюшной полости >25). • Перитонит. Современные противопоказания к первичной реконструкции: позднее поступление (>24 часов), выраженная каловая контаминация, необходимость в реанимационных мероприятиях. а) Эпидемиология: • Повреждения толстой кишки (часто не изолированные): 30% всех проникающих ранений и 5% тупых травм брюшной полости. С другой стороны 90% повреждений толстой и прямой кишки – следствие огнестрельных и ножевых ранений, 5% -автомобильных аварий. • Повреждения прямой кишки: 95% в результате проникающих ранений, тупой травмы прямой кишки и переломов таза, эндоректальной травмы. Проникающие ранения прямой кишки: огнестрельные ранения (80-90%), падение на кол (редко); тупая травма прямой кишки (например, в результате аварии, падения). б) Симптомы повреждения толстой и прямой кишки: • Все травмы: возможно наличие более выраженных симптомов со стороны других систем органов (например, сердечнососудистой, легочной, ЦНС и т.д.). • Травма аноректальной области: видимые раны или признаки, ректальное кровотечение (=> по меньшей мере, повреждение слизистой оболочки), боль в прямой кишке, боль в животе (грозный признак => перитонит), признаки сопутствующих повреждений. • Травма живота: видимые раны и признаки, кровотечение (наружное/внутреннее), нестабильность гемодинамических показателей, боль в брюшной стенке/в брюшной полости, тошнота, рвота, лихорадка, вздутие живота, компартмент-синдром. в) Дифференциальный диагноз. Диагноз, основанный на травме в анамнезе, обычно не вызывает вопросов, в отличие от объема повреждений. г) Патоморфология. Зависит от механизма травмы, локализации, вторичного снижения перфузии (шок, кровотечение и т.д.).
д) Обследование при травме толстой и прямой кишки Необходимый минимальный стандарт: 1. Все травмы: • Анамнез: механизм травмы? Последовательность событий (участие других лиц, возможность преступления?), текущие симптомы (гематурия, кровотечение из прямой кишки, боль и т.д.)? Находится ли предмет, вызвавший травму, по-прежнему в теле пациента? Беременность? • Осмотр всей поверхности тела: локализация первичных и вторичных ран/признаков (соответствие с рассказом о механизме травмы?), предполагаемая протяженность раны и раневого канала (входное и выходное отверстие => возможно фотографирование с целью документации) • Полное клиническое обследование. 2. Аноректальная травма: • Клиническое обследование: осторожная пальпация промежности (повреждение уретры? разрыв или надрыв сфинктера?), пальцевое исследование прямой кишки (целостность кишечной стенки, наличие дефекта? Тонус сфинктера? Положение предстательной железы? Крестец и копчик недоступны для пальпации => пресакральная гематома?). Вагинальное исследование (повреждение влагалища/матки, протяженность аиоректального повреждения). Сопутствующий неврологический дефицит вследствие травмы спины/таза? • Осторожная, во избежание усугубления травмы, аноскопия/ректороманоскопия. • Анализы мочи: микро-/макрогематурия. • Рентгенография органов брюшной полости/таза: признаки свободного газа в брюшной полости? Задержавшееся инородное тело? Сопутствующие повреждения скелета? • КТ (если возможно, с тройным контрастированием водорастворимым препаратом, т.е. перорально, внутривенно и перректально): протяженность повреждения, перфорация и т.д. 3. Абдоминальная травма: • Клиническое обследование: оценка гемодинамических, респираторных и неврологических показателей; осторожное исследование живота (раны, эвентрация внутренних органов, перитонеальные симптомы, напряжение). Пальцевое исследование прямой кишки (целостность кишечной стенки, наличие дефекта? Тонус сфинктера? Крестец и копчик недоступны для пальпации => пресакральная гематома?). • Рентгенография: признаки свободного газа в брюшной полости? Вовлечение других органов и систем (например, травматическая диафрагмальная грыжа, повреждения грудной клетки, средостения, забрюшинного пространства), задержавшиеся инородные тела? Сопутствующие повреждения скелета? • Анализы мочи: микро-/макрогематурия. • КТ (если возможно с тройным контрастированием водорастворимым препаратом, т.е. перорально, внутривенно и перректально): протяженность повреждения, признаки перфорации толстой кишки, сопутствующие повреждения (органов брюшной полости, таза, забрюшинного пространства, сосудов, костей и т.д.).
а – газ под обеими куполами диафрагмы (прямая рентгенограмма); б – газ под брюшной стенкой (латерограмма) Дополнительные исследования (необязательные): • Рентгеноконтрастные исследования с водорастворимым препаратом: – Уретрография/цистография или экскреторная урография. – Ирригоскопия. • Диагностический перитонеальный лаваж или ультразвуковое исследование брюшной полости: наличие жидкости в брюшной полости? • КТ/МРТ с 3D реконструкцией повреждений скелета или мягких тканей. • Цистоскопия. • Ангиография, возможно, с эмболизацией: диагностическая и лечебная. • Измерение давления внутри мочевого пузыря: абдоминальный компартмент-синдром? е) Классификация: • Недеструктивная или деструктивная травма кишечника: шкала повреждений ободочной/прямой кишки AAST (Американская Ассоциация хирургии травмы): таблица ниже. • Травма аноректальной области и сфинктера.
ж) Лечение без операции повреждения прямой и толстой кишки: – Все травмы: адекватная реанимация (жидкости и электролиты, компоненты крови). – Если необходимо, антибиотики широкого спектра действия, профилактика столбняка, тщательное наблюдение с повторной оценкой состояния, катетер Фолея (за исключением случаев, подозрительных в отношении разрыва уретры!). – Тупая или проникающая абдоминальная травма: • Неоперативное лечение в отобранных случаях => периодические обследования => физикальное исследование – надежный метод диагностики значительных повреждений: минимизация доли необоснованных лапаротомий. • Отбор больных: стабильность гемодинамических показателей, только локальная болезненность в животе, отсутствие перитонеальных симптомов и факторов, затрудняющих клиническое обследование (т.е. тяжелое повреждение головы и спинного мозга, интоксикация, необходимость в седации/интубации). з) Операция при повреждении прямой и толстой кишки Показания: • Любая травма с подтвержденным, подозреваемым или ожидаемым разрывом/ перфорацией, исключая отдельные благоприятные случаи, допускающие консервативное лечение. • Больные с (по данным первичного или последующих обследований): – Нестабильными гемодинамическими показателями. – Разлитой болезненностью живота после проникающей абдоминальной травмы. – Ненадежными данными клинического обследования (при тяжелом повреждении головы, позвоночника, тяжелой интоксикации или при необходимости седации/интубации).
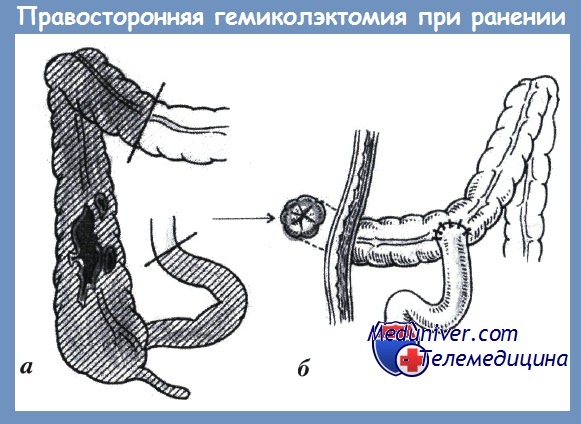
а – мобилизация правой половины толстой кишки; б – илеотрансверзоанастомоз конец-в-бок Хирургический подход: 1. Внутрибрюшное повреждение ободочной/прямой кишки: • Недеструктивное повреждение ободочной/прямой кишки: ушивание дефекта. • Деструктивное повреждение ободочной/прямой кишки: – Резекция с первичным анастомозом, если возможно. – Резекция со стомой при наличии: шока, кровотечения, сопутствующих заболеваний, рваных ран, размозжения, облученных тканей, дистальной обструкции, повреждения брыжейки или нарушения кровоснабжения, массивной инфекции. 2. Внебрюшинные повреждения прямой кишки: • Недеструктивное повреждение: промывание кишки, антибиотики, возможно, наложение стомы. • Деструктивное повреждение: – Ушивание дефекта с/без формирования проксимальной стомы. – Дренирование пресакрального пространства, колостома для отключения, промывания прямой кишки. – Низкая передняя резекция с первичным анастомозом (при отсутстви массивной травмы таза) с/без превентивной илеостомы.
а – выведение кишки через отдельный разрез на переднюю брюшную стенку; б – ушивание разрыва кишки и фиксация ее к передней брюшной стенке; в – окончательный вид 3. Инфралеваторные повреждения (легкие и умеренные): • Осмотр под анестезией, хирургическая обработка, реконструкция важных структур (сфинктер), дренирование, возможно отключение. • Промежностная рана оставляется открытой => наложение вторичных швов или заживление вторичным натяжением.
и) Результаты лечения повреждения прямой и толстой кишки: • Выживаемость определяется сопутствующими внекишечными повреждениями, летальность при изолированных колоректальных повреждениях и своевременном лечении низкая. • Осложнения: несостоятельность анастомоза, осложнения, связанные с колостомой, пресакральный, тазовый или внутрибрюшной абсцесс, формирование свища (наружного, энтеровезикального, энтеровагинального, перианального), повреждение тазового сплетения, недержание мочи/кала. к) Наблюдение и дальнейшее лечение: • Повторные функциональные исследования (запоры, недержание) после выздоровления. • Планирование дальнейших операций (закрытие стомы и т.д.). Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021 – Также рекомендуем “Болезни толстой и прямой кишки после травмы спинного мозга” Оглавление темы “Болезни толстой и прямой кишки”:
|
Источник
В медицине кровотечения пищеварительного тракта называют желудочно-кишечными. Их особенность – в выделении крови в просвет ЖКТ. Если же она поступает в брюшную полость из пищеварительных органов, то такие кровотечения классифицируют как полостные. Мы расскажем о том, что может стать причиной проблемы, на какие симптомы обратить внимание и как оказать первую помощь.
Что происходит при кровотечении в ЖКТ
Проблема в повреждении стенок сосудов, в которых образуются надрывы. В абсолютном большинстве случаев это следствие или осложнение различных заболеваний. В итоге кровь поступает в просвет пищеварительного тракта. Наиболее опасны разрывы крупных сосудов – вен, артерий. В таких случаях кровопотери могут составлять более 1 литра, что может привести к летальному исходу (общий объем крови в организме взрослого мужчины – около 5 литров).
Как кровоточат сосуды
Кровотечение может быть легкой, средней и тяжелой степени. Его характер может быть:
- артериальным – сильным, струйным;
- венозным – кровопотеря происходит постепенно;
- капиллярным – незначительные выделения из-за повреждения мелких сосудов.
Сама проблема может быть стабильной/нестабильной, рецидивирующей. Кровоточить могут сосуды слизистой, подслизистого и межмышечного сплетения, а также расположенные вне органов ЖКТ.
Истечение может длиться как несколько часов, так и суток. В медицине различают:
- профузные кровопотери – пациент за 1-3 часа теряет более 1 л крови и нуждается в срочной медицинской помощи;
- острые – за 1-2 суток истекает менее 1 л, основные показатели жизнедеятельности пациента относительно стабильны;
- хронические – развиваются медленно, зачастую в течение нескольких недель или даже месяцев, интенсивность симптомов постепенно нарастает.
Виды
- Кровотечение из верхних отделов пищеварительного тракта (пищевода, желудка, 12-перстной кишки) составляет около 80% всех случаев.
- Выделение крови из нижних отделов ЖКТ менее распространено и затрагивает прямую кишку, тонкий и толстый кишечник.
Почему возникает проблема
Медицине известно около 200 причин кровотечения пищеварительного тракта. При первых же симптомах следует обратиться за профессиональной помощью врача и ни в коем случае не заниматься самолечением, так как это лишь усугубит состояние.
Язва
Наиболее частая причина. При язве нарушается целостность слизистой оболочки органа, а основное отличие болезни – глубокое поражение тканей. Болезнь протекает хронически – с ремиссией и обострениями. На слизистой желудка, пищевода или 12-перстной кишки образуются участки воспаления, у которых снижается защитная функция (выделение слизи). Постепенно ткани слизистой, в том числе стенки сосудов истончаются, что и приводит к их разрыву.
Варикозное расширение вен
Проблема может возникать в пищеводе или желудке из-за повышенного давления в воротной вене. Чаще всего первопричиной становится цирроз печени. Разрыв крупного сосуда при варикозе максимально опасен, так как в этот момент происходит обильное истечение крови. По статистике, в 40% случаев оно останавливается самопроизвольно. А активность кровотечения зависит от степени поражения печени.
Дивертикулез толстого кишечника
При данном заболевании слизистая толстой кишки выпячивается, образуя дивертикулы. Причины их образования медицине до конца не ясны, в основном, их связывают с повышенным внутрипросветным давлением. В основном, патология характерна для взрослых пациентов от 50 лет. При остром течении болезни и разрыве внутристеночных кровеносных сосудов в области дивертикул возникают кишечные кровотечения.
Опухоли и полипы
Возникают в тонком и толстом кишечнике, представляют собой доброкачественные новообразования, которые растут в просвет кишки. Чаще всего кровяное истечение носит незначительный и хронический характер. Опасность заключается в возможном перерождении в злокачественные опухоли.
Геморрой
Это образование венозных узлов вокруг прямой кишки в области анального отверстия. Основные причины – тромбоз или воспаление тканей. Болезнь может быть острой или хронической, а ее распространенные причины – в малоподвижном образе жизни, чрезмерных физических нагрузках, ожирении. Кровотечения (цвет может быть алым или темным) незначительные и возникают чаще всего после опорожнения кишечника.
Более редко в качестве причины истечений крови в верхнем отделе ЖКТ встречаются эзофагит, острая геморрагическая гастропатия, эрозивный дуоденит, синдром Мэллори-Вейса. В нижнем отделе кровотечения могут вызывать опухоли, сосудистые мальформации, различные воспаления.
Кто в зоне риска?
В основном, заболевания, которые приводят к кровяным истечениям, наблюдаются у взрослых. Причем, по статистике, у мужчин в 2 раза чаще, чем у женщин, диагностируют проблемы с органами желудочно-кишечного тракта – желудком, 12-перстной кишкой. Как мы уже отметили выше, первое место по количеству заболеваний удерживают язвенные патологии. Возрастной пик заболеваний – 40-45 лет.
Однако проблема встречается не только у взрослых. Диагноз, связанный с язвенными поражениями органов ЖКТ, зачастую ставят подросткам, которые бесконтрольно потребляют вредную пищу и напитки. Нередки и случаи образования кишечных полипов.
Желудочные и кишечные кровотечения все чаще обнаруживают даже у новорожденных детей. В основном, к ним приводит заворот кишок. У 3-летних детей истечение может быть вызвано образованием диафрагмальной грыжи, а также аномалиями в развитии органов нижнего отдела ЖКТ.
10 факторов риска
- Нерациональное питание;
- избыточный вес;
- низкая физическая активность;
- чрезмерное увлечение табаком, алкоголем, приводящее к интоксикации организма;
- частое употребление газированных напитков;
- прием лекарственных препаратов;
- частые стрессы;
- развитие инфекции в органах верхнего отдела ЖКТ;
- нарушения обмена веществ;
- генетическая предрасположенность.
На какие симптомы обратить внимание
За появлением тревожных симптомов следует особенно следить пациентам с диагнозами, которые мы перечислили выше. Если вы принимаете лекарства для печени и ЖКТ, внимательно следите за своим самочувствием. Если вас насторожили изменения, о которых речь пойдет ниже, обратитесь к врачу. Впрочем знать эти признаки полезно каждому человеку, так как многие болезни нижних и верхних отделов ЖКТ развиваются без явных болезненных ощущений. Зачастую первым их проявлением могут быть именно симптомы кровотечения.
1. Слабость
Это главный признак любого длительного кровотечения. Слабость постепенно нарастает, у пациента бледнеет кожа, он ощущает холодный пот, гул в ушах, дрожание конечностей. Ослабленное состояние может длиться несколько минут, после чего проходит и периодически возвращается. Если кровь истекает активно, возможен обморок или полуобморочное состояние и даже шоковое состояние.
2. Рвота
Этот признак сопровождает сильные потери крови – более 0,5 литра. Если рвотные массы имеют цвет темной вишни, вероятнее всего она истекает из вены, расположенной рядом с пищеводом. Если в рвоте четко заметна неизмененная кровь, скорее всего, нарушена целостность артерии в пищеводе. Если же пациента рвет так называемой «кофейной гущей» бурого цвета, проблема кроется в желудочных сосудах. Точно определить характер, место и интенсивность кровопотери может только врач.
3. Стул
Кровяные следы в каловых массах могут появиться через несколько часов или спустя 1-2 суток после нарушения целостности сосудов. При значительных проблемах с желудком или 12-перстной кишкой, а также кровопотере в объеме более 0,5 литра можно наблюдать мелену – жидкий стул, который цветом и консистенцией напоминает деготь. Если же кровопотеря меньшего объема, что часто бывает, например, при кишечных кровотечениях, то стул остается оформленным, однако цвет его темнеет.
Обращаем внимание, что потемнение стула может произойти из-за употребления в пищу продуктов, которые содержат темные красящие вещества, например, ягод черники, вишни. Темный стул – это не абсолютный признак наличия крови в каловых массах и проблем в верхнем или нижнем отделе ЖКТ. Диагноз может поставить только квалифицированный специалист.
Как ставят диагноз
Врач осматривает пациента, оценивая его внешнее состояние, оттенок кожного покрова, слизистых. Затем измеряет артериальное давление – зачастую оно сниженное.
В условиях клиники пациент проходит общий анализ крови. По нему можно быстро получить представление об уровне гемоглобина, объеме других кровяных клеток. Дополнительно диагноз ставят по биохимическому анализу, однако его обычно назначают спустя несколько суток после начала кровопотери, так как химический состав крови при этом меняется лишь со временем.
Основная же диагностика касается обнаружения самой причины нарушения целостности сосудов. Для этого врачи используют следующие аппаратные обследования.
- Эндоскопия – изучение пищевода, желудка, 12-перстной кишки с помощью гибкой трубки с миниатюрной камерой позволяет оперативно обнаружить проблемное место;
- Контрастная рентгенография – эффективный метод обнаружения кровотечений в желудочно-кишечном тракте заключается во введении в орган безопасного контрастного раствора с последующим рентген-снимком;
- Магнитно-резонансная томография – современный метод, позволяющий получить исчерпывающие сведения о состоянии всех тканей того или иного органа ЖКТ.
Первая помощь
При появлении первых тревожных признаков обязательно вызовите скорую помощь, так как кровотечение может не остановиться самостоятельно.
Пока прибудут врачи, уложите пациента в горизонтальное положение и приподнимите ему ноги. По возможности на живот нужно положить лед. Самостоятельно назначать или принимать какие-либо лекарственные препараты в этот момент врачи категорически не рекомендуют, так как они могут усилить кровотечение.
Строго воспрещается употреблять воду! Если вам или пациенту все же нужно принять таблетку, измельчите ее и проглотите порошок вместе с кубиками льда. В любом случае не назначайте препараты самостоятельно. Дождитесь приезда «скорой» – врачи окажут специализированную помощь. Будьте здоровы!
Токарева Людмила Георгиевна, врач-терапевт медицинских кабинетов 36,6
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Источник

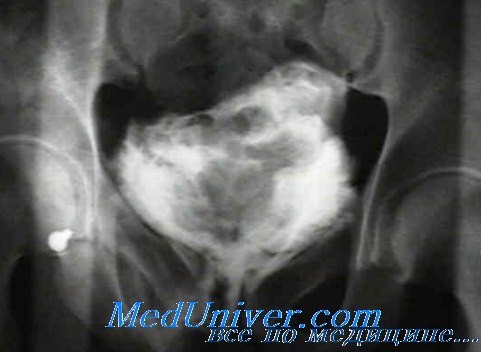 Контрастное исследование при травме прямой кишки
Контрастное исследование при травме прямой кишки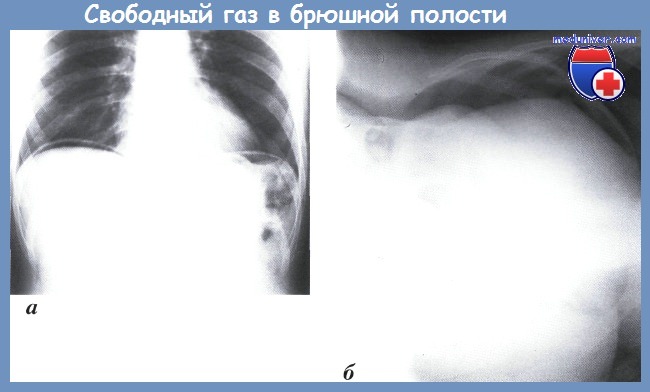 Наличие свободного газа в брюшной полости:
Наличие свободного газа в брюшной полости:
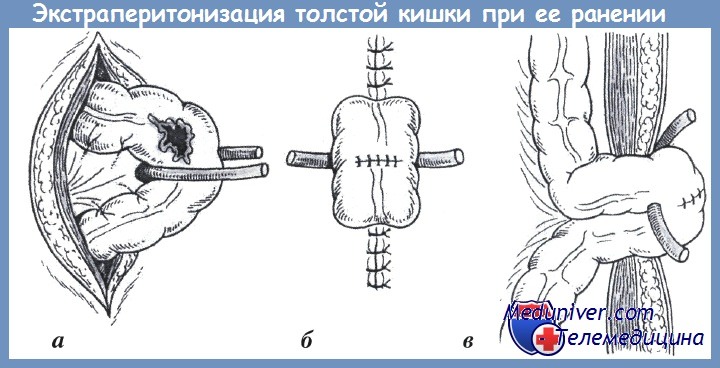 Экстраперитонизация толстой кишки при ее ранении:
Экстраперитонизация толстой кишки при ее ранении: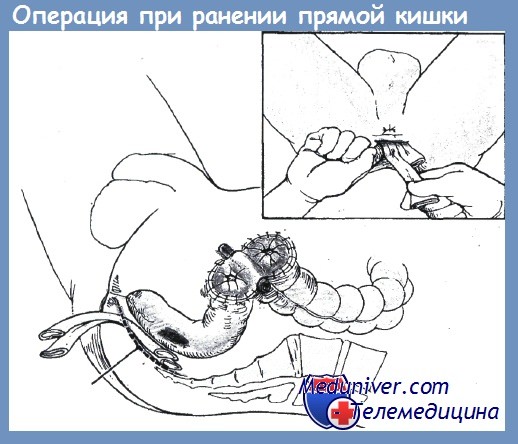 Схема вмешательства при повреждении прямой кишки
Схема вмешательства при повреждении прямой кишки