Развитие сердца и крупных сосудов
Аномалии формы, размера и структуры сердца
§ Акардия (син.: отсутствие сердца) – наблюдается у нежизнеспособных плодов. Чаще всего встречается у свободных асимметричных близнецов, когда один плод развит правильно, а его близнец представляет собой комок тканей или совсем не имеет признаков человеческого тела, или же имеет только уродливые зачатки головы или конечностей. У такого бесформенного плода сердце может совсем отсутствовать (holoacardius); в таких случаях кровообращение у него во внутриутробном периоде совершается за счет сердца правильно развитого близнеца, у которого сосуды пупочного канатика в области плаценты анастомозируют с сосудами пупочного канатика урода. Иногда же сердце урода имеет зачаточный, рудиментарный в той или иной степени вид (hemiacardius).
§ Блокада предсердно-желудочковая врожденная – наблюдается исключительно редко. В основе лежит неправильное развитие фиброзного скелета сердца, в результате чего нарушаются связи в проводящей системе сердца.
§ Гипоплазия левого желудочка – редкая форма порока. Часто отмечается атрезия митрального клапана или его стенозирование. Как правило, сочетается с другими аномалиями: дефектом межжелудочковой перегородки, стенозом легочного ствола, выходом аорты и легочного ствола из правого желудочка. Объем желудочка уменьшен.
§ Гипоплазия правого желудочка – редкая форма порока сердца. Выделяют 2 формы:
§ Тип I – правый желудочек имеет гипертрофированную стенку, небольшую полость и измененный правый предсердно-желудочковый клапан. При этом наблюдается стеноз или атрезия легочного ствола.
§ Тип II – расширение правого желудочка, имеющего тонкую фиброзно перерожденную стенку, правый предсердно-желудочковый клапан неполноценный. Аорта и легочный ствол часто выходят из левого желудочка.
§ Дивертикул сердца врожденный – встречается весьма редко, из нижней части левого желудочка сердца образуется пальцеобразный с узкой полостью вырост той или иной длины (до 25 см), состоящий из мышечной ткани, этот вырост идет через дефект в сердечной сумке вниз в толщу передней стенки живота (может достигать пупка). Образование дивертикула связано с тем, что верхушка сердца спаивается с оболочками плода и при закрытии вентральной полости как бы ущемляется в стенке живота, при росте туловища происходит постепенное вытягивание верхушки сердца.
§ Макрокардия (син.: кардиомегалия) – избыточное развитие миокарда. Как самостоятельный порок неизвестна.
§ Микрокардия – малые размеры сердца, как самостоятельный порок неизвестна, обычно сочетается с гипоплазией других органов.
§ Отсутствие миокарда желудочка врожденное (син.: аномалия Уля) – стенка желудочка тонкая, мышечная ткань отсутствует. Пораженные камеры сердца значительно расширены, контралатеральные – уменьшены в размерах. Стенка предсердия на стороне поражения гипертрофирована. Крайне редкий порок.
§ Сердце с тремя желудочками – разделение правого желудочка на 2 камеры. Очень редкий порок. Сопровождается дефектом межжелудочковой перегородки, аномалиями впадения вен, под клапанным стенозом легочного ствола.
§ Сердце с тремя предсердиями – разделение особой перегородкой правого или левого предсердия на 2 отдела. Встречается очень редко. Перегородка в правом предсердии есть избыточно развитые правый синусный клапан и ложная перегородка. В левом предсердии перегородка образуется за счет отслоения внутреннего пласта стенки предсердия при неправильной закладке легочных вен. Добавочная камера сообщается отверстием с желудочком. Выделяют 3 формы:
§ диафрагмальная,
§ в виде песочных часов,
§ тубулярная.
§ Удвоение верхушки сердца – сравнительно частый порок развития сердца, связанный с сохранением в области верхушки сердца глубокой межжелудочковой борозды.
§ Удвоение сердца – результат двойной закладки сердца. Встречается весьма редко.
§ Фиброэластоз миокарда – редкий порок. Проявляется разрастанием соединительной ткани, богатой эластическими волокнами. Процесс чаще наблюдается в левом желудочке, полость которого при этом уменьшена, стенка утолщена.
Источник

Малые аномалии развития сердца — это группа врожденных или приобретенных структурных нарушений миокарда и прилегающих к нему магистральных сосудов, которые не приводят к явным нарушениям гемодинамики, но иногда провоцируют развитие патологических состояний в течение жизни. Могут осложняться внезапной кардиальной смертью, бактериальным эндокардитом, митральной, трикуспидальной недостаточностью, разрывом хорд. При значимых отклонениях внутрисердечной гемодинамики от нормы отмечается цианоз кожи, одышка, быстрая утомляемость, редкие загрудинные боли. Лечение чаще консервативное, по показаниям осуществляются кардиохирургические операции.
Общие сведения
Малые аномалии сердца (МАС) широко распространены, представляют собой разнородную группу патологических состояний, обусловленных изменениями соединительной ткани сердца. Рассматриваются как частный случай висцеральных соединительнотканных дисплазий, нередко сочетаются с дисплазией кожи, костно-мышечной системы, других внутренних органов. В 96-99% случаев не обнаруживаются при осмотре, остаются недиагностированными или выявляются случайно при обследовании по поводу другой патологии. Встречаемость у новорожденных колеблется от 40 до 69%. Чаще страдают мальчики – 58% от общего числа детей с установленными нарушениями. Самыми часто диагностируемыми отклонениями от нормы являются дефект межпредсердной перегородки (26%) и функционирующий артериальный проток (6%).
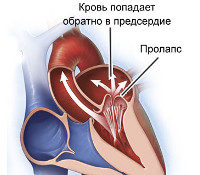
Малые аномалии развития сердца
Причины
В настоящее время МАС рассматриваются как полиэтиологическое состояние, которое возникает под действием различных факторов и приводит к стойким анатомическим или функциональным дефектам соединительнотканных структур, являющихся основой сердечного каркаса. Большинство подобных дефектов обусловлено дисплазией соединительной ткани (ДСТ). Основными причинами развития МАС считаются:
- Недифференцированная ДСТ. Является обширной группой состояний, не укладывающихся в картину определенных наследственных болезней. Отличается полиморфностью проявлений. Наряду с поражением сердца часто обнаруживается гипермобильность суставов, вегето-сосудистые расстройства, нарушения со стороны внутренних органов различной степени выраженности.
- Наследственные заболевания. Включают группу генных и хромосомных патологий, характеризующихся нарушением дифференцировки клеток соединительной ткани, изменением их нормальной структуры, снижением функции, дефицитом энзимов, каркасных белков и гликопротеинов. Примерами являются синдромы Марфана, Элерса-Данлоса.
- Патология беременности. Отклонения от нормы возникают на этапе внутриутробного развития, обычно связаны с нарушением закладки органов на ранних сроках — до 8 недели. Доступные исследования не позволяют диагностировать отклонения ввиду малого их размера. Предрасполагающими факторами кардиальной патологии становятся употребление будущей матерью алкоголя и наркотиков, курение.
- Экзогенные влияния. Нерезко выраженные малые патологии миокарда могут формироваться у детей, имеющих изначально здоровое сердце. Особое значение в этом случае отводится неблагоприятному состоянию окружающей среды, воздействию вредоносных химических соединений, инфекционным заболеваниям. Патологические состояния, как правило, диагностируются в возрасте до трех лет, имеют скудную симптоматику. С возрастом возможно ухудшение самочувствия.
Патогенез
Малые аномалии связаны с дефектами структуры интерстициальной ткани сердца. Основным типом клеточной патологии, лежащим в основе повреждения, является дисплазия. Соединительнотканные структуры играют роль кардиального «скелета», составляют основу клапанного аппарата, сосудов. Дисплазия становится причиной нарушения дифференцировки, пролиферации, микроструктуры, метаболизма клеток в этих структурах, развитию неправильной гистоархетиктоники с формированием разнообразных отклонений строения, способных привести к нарушению функциональности органа. Нередко малые кардиальные аномалии сочетаются с патологией иных систем и тканей.
Классификация
Малые аномалии представляют собой патологии собственно сердечной мышцы и прилегающих магистральных артерий. Нарушения систематизируют по локализации дефекта с последующим уточнением наличия гемодинамических нарушений и степени их выраженности. Выделяют шесть основных групп изменений миокарда и сосудов, которые определяются с помощью ультразвукового исследования сердца:
- Аномалии предсердия, межпредсердной перегородки. Включают открытое овальное окно, образующее прямое сообщение между предсердиями, увеличенную евстахиеву заслонку (более 10 миллиметров), дисфункциональный клапан нижней полой вены, дополнительные трабекулы.
- Аномалии левого желудочка, межжелудочковой перегородки. В данных локациях могут выявляться небольшие аневризмы межжелудочковой стенки, изменения выносящего пути левого желудочка, трабекулы. Обычно хирургическую коррекцию таких дефектов осуществляют в детском возрасте.
- Аномалии аорты. К этой локализации относят пороки строения как самого сосуда, так и его клапана. Выделяют узкое или широкое основание аорты, дилатацию синусов Вальсальвы, наличие только двух (в норме три) створок клапана либо его асимметрию, пролапс.
- Аномалии легочной артерии. В зоне ствола и бифуркации сосуда диагностируют субкомпенсированное расширение просвета, пролапс клапана.
- Аномалии трикуспидального клапана. У пациентов определяется опущение створок в пространство правого желудочка до 12 мм, подклапанные сужения (высокие, низкие, трубчатые).
- Аномалии митрального клапана. Может обнаруживаться пролапс, низкое крепление хорд створок, дополнительные или аномально расположенные сосочковые мышцы, врожденные стеноз и недостаточность.
Симптомы
У 96% пациентов система кровообращения и организм в целом никак не страдают от стромальных дефектов, клиническая симптоматика отсутствует. При значимом поражении различных кардиальных отделов могут определяться неспецифические проявления: цианоз кожи, особенно – в области носогубного треугольника, быстрая утомляемость, одышка, незначительные редко возникающие кардиальные боли. Чаще всего малые аномалии манифестируют в период гормональной перестройки (подростковый период, беременность). Наблюдается тахикардия, аритмии, давящие ощущения за грудиной, тошнота, снижение физической выносливости, головные боли и головокружения. Возможно появление признаков вегетососудистой дистонии, в том числе субфебрильное повышение температуры тела.
У новорожденных патология может проявляться частым глубоким дыханием, ускорением сокращений сердца при кормлении, купании. Существуют симптомы, характерные для отдельных дефектов. Добавочные хорды левого желудочка становятся этиологическим фактором синусовой тахикардии. Регургитация крови из-за неплотного смыкания трикуспидального клапана или ее нефизиологическая циркуляция при открытом овальном окне могут приводить к застойным явлениям в малом круге кровообращения, что сопровождается выраженной одышкой даже при незначительной физической активности.
Осложнения
Несмотря на отсутствие прямого патологического влияния, малые аномалии снижают общую резистентность миокарда к воздействию повреждающих факторов, что повышает риск формирования сердечно-сосудистых патологий. К примеру, на фоне пролапса митрального клапана развивается до 30% всех инфекционных эндокардитов, вероятность внезапной смерти при массивной регургитации повышается в 50 раз, особенно у молодых людей обоих полов. У отдельных пациентов возникают фатальные нарушения ритма, проводимости, наблюдается образование аневризм аорты и коронарных артерий с их последующим разрывом. Дегенерация клапанных структур становится предрасполагающим фактором атеросклероза и кальциноза, которые сопровождаются сужением просвета отверстий (стенозом) между полостями сердца и/или сосудами.
Диагностика
Иногда врачу-кардиологу удается заподозрить наличие малых аномалий при проведении первичного осмотра, однако это происходит только при обнаружении характерной достаточно выраженной симптоматики, сопутствующих состояний. Патология сердца, обусловленная соединительнотканной дисплазией, у детей раннего возраста часто сопровождается грыжами, врожденными вывихами суставов, их повышенной мобильностью, удлиненными конечностями и пальцами на руках, ногах, деформациями грудной клетки. Аускультативно изменения миокарда проявляют себя шумами во время систолы или определением нескольких звуковых феноменов одновременно. В качестве дополнительных методов исследования обычно используются:
- Эхокардиография. ЭхоКГ является основным методом диагностики дефектов строения миокарда. При расширении основания аорты или легочной артерии отмечаются специфические признаки нарушения структуры и внутрисердечной гемодинамики, в частности – существенная разница гидростатического давления в аорте и полости левого желудочка. При открытом сообщении между предсердиями наблюдается прерывание сигнала в области перегородки, допплерография выявляет нарушения линейного тока крови вплоть до турбулентного характера. При наличии пролапса клапанов устанавливается его степень в миллиметрах и примерный объем регургитации. Эхо-КГ хорошо визуализирует дополнительные хорды, их эктопическое крепление.
- Электрокардиография. При малых аномалиях ЭКГ назначается главным образом для диагностики аритмий и определения их генеза. Большое значение имеют тесты с использованием физической нагрузки, позволяющие оценить резервные способности миокарда, выявить скрытые патологии проводящей системы. Обнаружить аномальные пути проведения импульсов помогает чрезпищеводная электрокардиостимуляция.
- Рентгенография. Рентген ОГК выполняется для визуализации сердца и крупных сосудов. С помощью рентгенологического исследования можно определить признаки увеличения камер, реже – дилатации восходящей аорты, уточнить состояние других сосудов, подтвердить наличие патологических образований, например, аневризм, оценить их смещаемость. Методика дает возможность заподозрить пороки клапанов.
Лечение малых аномалий сердца
Лечение патологии необходимо лишь в тех случаях, когда диспластические явления в сердце влияют на его работу, функционирование магистральных сосудов. При отсутствии симптоматики рекомендуется общая профилактика сердечно-сосудистых заболеваний с ежегодным посещением кардиолога для консультации и проведения УЗИ. Выделяют несколько направлений коррекции состояния пациентов:
- Немедикаментозная терапия. Из-за выраженности вегетативных проявлений существенную роль в улучшении состояния больного играют мероприятия по нормализации образа жизни. Пациенту или его родителям разъясняют важность соблюдения режима труда и отдыха в соответствии с возрастными особенностями, необходимость исключить переутомление, стрессы и чрезмерные физические нагрузки, обеспечить здоровое сбалансированное питание. Дополнительно назначают массаж, лечебную гимнастику, водные процедуры, по показаниям – консультации психолога.
- Медикаментозное лечение. Требуется при существенных нарушениях внутрисердечной циркуляции крови или множественных аномалиях органа. Обычно применяют препараты калия и магния, медикаменты, улучающие доставку и потребление миокардом кислорода (убихинон, цитохром С, карнитин), витамины (В1, В2, В3, РР), кардиопротекторы (триметазидин, таурин, никорандил). При аритмиях, нарушениях проводимости используют антиаритмические средства (амиодарон, бета-адреноблокаторы, прокаинамид).
- Хирургические методы. Показаны, если у пациента выявляются массивные гемодинамические нарушения с потенциальным развитием жизнеугрожающих осложнений. Аномалии межжелудочковой, межпредсердной перегородки оперируют в условиях искусственного кровообращения, гипотермии. Небольшие дефекты ушивают, крупные закрывают искусственным барьером из синтетических или биоорганических материалов. При стенозах, пролапсах клапанов выполняют их протезирование.
Прогноз и профилактика
Поскольку малые аномалии в большинстве случаев никак не сказываются на состоянии здоровья больного, прогноз почти всегда благоприятный. При наличии нарушений оперативное вмешательство позволяет полностью устранить последствия дисплазии и предупредить развитие осложнений. Общая летальность при применении хирургических методик не превышает 1%. Первичная профилактика предусматривает исключение вредных влияний на плод и ребенка в первые годы жизни, вторичная заключается в предупреждении возможных осложнений, включает регулярные (1-2 раза в год) осмотры кардиолога с проведением инструментальных исследований. Рекомендуется соблюдение здорового образа жизни, отказ от вредных привычек, дозирование физических нагрузок, правильное питание с большим количеством овощей и фруктов, ограничением жиров и соли, избегание стрессовых ситуаций.
Источник
В период утробного развития, когда еще имеются жаберные карманы, жаберные дуги и жабры, сердце представляет собой однокамерную полость; из него отходит непарный артериальный ствол (truncus arteriosus); от него идут в обе стороны по шесть ветвей, называемых жаберными артериальными дужками, веточки которых направляются к жабрам. Сзади у спинной части зародыша артериальные

Рис. 336. Внутриутробное развитие крупных сосудов (на левом рисунке — внутриутробное состояние крупных сосудов и кровеобращения, на правом — после рождения):
I—VI — шесть аортальных дужек человеческого зародыша; дужки с каждой стороны соединяются в один сосуд (первичная спинная аорта: правая — 13, левая — 14); обе они соединяются в одну непарную вторичную спинную аорту 7; 16 — непарный артериальный ствол, отходящий от сердца; от ствола отходят пятые дужки; на месте отхождения четвертых дужек ствол разделяется на два ствола; от этих стволов отходят III, II и 2 дужки. Затем I,
II и У дужки и части спинной аорты исчезают, а из остальных развиваются крупные сосуды; остающиеся дужки, сосуды и спинная аорта (на левом рисунке) и образующиеся из них крупные сосуды окрашены в серый цвет; 1 — внутренняя сонная артерия; 2 — наружная сонная артерия; 3 — общая сонная артерия;
- 4 и 12 — подключичные артерии; 8 — аорта (у места выхода из сердца);
- 15 — нисходящая аорта. Кроме того, из остающихся частей образуются легочная артерия 9, ее правая и левая ветви 10 и 6 и боталлов проток 5; легочная артерия, ее ветви и проток окрашены в темный цвет.
дужки с каждой стороны соединяются в один сосуд (первичная аорта), но вскоре же позади (ниже) сердца обе первичные аорты соединяются в одну непарную вторичную аорту.
В дальнейшие периоды утробного развития первая пара артериальных дужек (считая от переднего конца зародыша) исчезает у всех водных и наземных позвоночных; вторая пара исчезает у большинства позвоночных, пятая — v всех наземных позвоночных.

Рис. 337. Грудной лимфатический проток (спереди):
- 1 — левая безымянная вена; 2 — подмышечные лимфатические железы;
- 3 — полунепарная вена; 4 — грудной лимфатический проток; 5 — место слияния лимфатических стволов, образующих грудной проток (цистерна лимфы);
- 6 — поясничные лимфатические железы; 7 — крестцовые лимфатические железы; 8 — подвздошные железы; 9 — непарная вена; 10 — межреберные лимфатические железы; 11 — правая безымянная вена; 12 — правый лимфатический проток.
Остальные же артериальные дужки и сердце с исчезновением жабер и развитием легких претерпевают у наземных позвоночных (в частности у млекопитающих и человека) значительные изменения. В сердце сначала обособляются непарное предсердие и непарный желудочек; затем между предсердиями и желудочками образуются перегородки;
получаются два желудочка и два предсердия — правые и левые. Одновременно с этим шестая пара артериальных дужек превращается в правую и левую ветви легочной артерии, а, кроме того, левая шестая дужка образует боталлов проток. При этом в артериальном стволе развивается продольная перегородка, и артериальный ствол разделяется на два сосуда: аорту и легочную артерию. Третья пара дужек дает начало внутренним сонным артериям, а четвертые дужки: левая — образует аортальную дугу, правая — безымянную артерию и начало подключичной.

Рис. 333. Впадение грудного протока в вену (у места слияния внутренней яремной и подключичной вен в одну безымянную); ключица удалена:
- 1 — трахея; 2 — пищевод; 3 — позвоночная артерия; 4 — щитовидная железа;
- 5 — левый лимфатический подключичный ствол; 6 — внутренняя яремная вена
- (отогнута вперед и вниз).
Источник
