Реакция сосудов легких на кислород

Биохимическая регуляция мозгового кровотока. Влияние углекислого газа и кислородаКровеносные сосуды мозга сужаются или расширяются в ответ на изменения парциального давления СО2 (РаСО2). Эффект СО2 реализуется через изменение pH ликвора. Изменение рН влияет на тонус сосудов напрямую, посредством изменения концентрации кальция в гладкомышечных клетках сосудов или через систему вторичных посредников, что, в конечном счете, ведет к изменению концентрации таких медиаторов сосудистого тонуса как простагландины, окись азота, циклические нуклеотиды, активности калиевых каналов и внутриклеточного кальция. • При РаСО2 выше 10-11 кПа мозговой кровоток более не способен увеличиваться из-за максимальной вазодилатации. • В нормальных условиях РаСО2 в головном мозге немного выше, чем в артериальной крови, а рН и уровень бикарбоната несколько ниже.
• В течение 6-12 часов после длительной гипокапнии внеклеточный уровень рН мозга восстанавливается практически полностью. Это влияет на тонус мозговых сосудов и восстановление церебрального кровотока и внутричерепного объема крови. • У новорожденных в реакции на гиперкапнию важную роль играют выделяемые эндотелием сосудов вазодилатирующие простагландины. Реакция мозгового кровотока на изменение концентрации кислорода в крови проявляется в виде вазодилатации в ответ на гипоксию: Изменения мозгового кровотока и метаболизма функционально взаимосвязаны между собой. Местное повышение метаболизма быстро вызывает усиление кровотока и увеличение поступления субстрата и наоборот. В нормальных условиях местный кровоток может изменяться, но общий объем мозгового кровотока остается неизменным. Повышение активности в одной зоне мозга сопровождается снижением ее в других и происходит перераспределение кровотока. При состояниях, вызывающих общее повышение уровня церебрального метаболизма, таких как лихорадка или судорожная активность, наступает соответствующее повышение мозгового кровотока. Напротив, анестетики, гипотермия или кома вызывают снижение церебрального метаболизма и кровотока. – Также рекомендуем “Вегетативная регуляция мозгового кровотока. Влияние реологии крови” Оглавление темы “Нервная система с точки зрения анестезиолога”:
|
Источник
Уровень кислорода в крови при Covid-19 уменьшается потому, что легочные альвеолы воспаляются, заполняются жидкостью и утрачивают способность брать его из воздуха. Такое явление называется гипоксемией и сопровождается характерными признаками – одышкой, головокружением, побледнением/посинением кожных покровов, учащенным дыханием и пульсом.
Если показатели падают до критических значений – ниже 93% – необходима экстренная госпитализация и принудительная подача кислорода.
Что это такое
Сатурация в медицине – это насыщение крови кислородом, измеряемое в процентах и обозначаемое как SpO2. Ее значения очень важны, поскольку указывают на проблемы с дыхательной и сердечной деятельностью еще до появления первых признаков дефицита кислорода.
В организме происходит непрерывный газообмен между клетками крови и тканями. Кровь насыщается кислородом в легких и переносит его к тканям. Последние в процессе обмена отдают отходы, образовавшиеся в результате дыхания и «меняют» углекислый газ на кислород.
Углекислый газ, в свою очередь, транспортируется кровью обратно в легкие, из которых выходит при выдохе наружу. В это же время в эритроцитах освобождается пространство, сразу занимаемое кислородом. Таков круговорот газов, представляющий собой дыхательный цикл.
Газообмен осуществляется благодаря проникновению газов в молекулы гемоглобина, связываясь с ним через молекулу железа в его составе. Гемоглобин формирует эритроциты, придающие крови характерный красный цвет.
Гемоглобин с кислородом внутри называется оксигемоглобин – именно его цифровое значение отражает уровень сатурации и насыщенность кислородом.
Сатурация измеряется специальным прибором – пульсоксиметром, включая его разновидности для домашнего использования, и фитнес-браслетами. Однако последние могут показывать менее точные цифры.
При низких значениях насыщенности крови кислородом подключается аппарат искусственной вентиляции легких – ИВЛ. Вначале вентиляция выполняется посредством ингаляции через маску или носовой катетер, если этого недостаточно, проводится интубация трахеи с установкой эндотрахеальной трубки или процедура ЭКМО – экстракорпоральной мембранной оксигенации.
Цель измерений
Смысл действий медперсонала по замеру сатурации состоит в предупреждении дыхательной недостаточности. После попадания коронавируса в легкие его молекулы повреждают альвеолы, ответственные за газообмен с легочными капиллярами.
Ткань легких начинает отекать, что приводит к развитию воспалительного процесса – пневмонии. Из-за отека в кровь перестает поступать необходимый объем кислорода. Кроме того, согласно результатам последних исследований, обнаружилась способность Covid-19 нарушать структуру гемоглобина: новый коронавирусный штамм лишает его способности доставлять кислород к клеткам.
Пневмония при новом Sars-CoV-2 может достаточно долго протекать в скрытой, латентной форме и никак не проявляться. У некоторых больных бывает лишь слабость и недомогание, температура при этом не поднимается, одышка и кашель либо отсутствуют, либо выражены слабо.
Затем на фоне почти полного здоровья состояние резко ухудшается, болезнь стремительно прогрессирует, и выявляют ее уже на критическом этапе. Поэтому сатурация при коронавирусе – это один из ранних и наиболее достоверных симптомов риска развития дыхательной недостаточности. Он объективно указывает на то, нуждается ли больной в проведении интенсивной терапии и незамедлительной подаче кислорода.
В зависимости от показателя сатурации осуществляется выбор методики поддержания функции дыхательной системы. Если снижение незначительное, достаточно подаваемого воздуха через маску или катетер, и человек дышит сам.
В случае резкого падения концентрации кислорода в крови пациента подключают к аппарату ИВЛ. При тяжелом течении коронавирусной инфекции применяется метод ЭКМО, и к больному подсоединяют мембранный оксигенатор. Производится забор венозной либо артериальной крови, которая очищается, насыщается кислородом и возвращается в кровеносное русло.
Какая должна быть сатурация в норме
Норма у взрослых – 95-98%, но при коронавирусе она может снижаться до 91-92% и ниже. При тяжелых формах дыхательной недостаточности возможно падение сатурации до 70% и меньше. Однако в случае имеющихся сопутствующих болезней бронхолегочной системы организм несколько по-другому реагирует на нехватку кислорода, и ее признаки появляются уже при снижении сатурации до 88%.
Как проявляется недостаток оксигена
При уменьшении показателей сатурации у взрослого человека возникает одышка, он дышит часто и поверхностно, делает больше 20 вдохов и выдохов в минуту. Сердце бьется быстро, кожа бледнеет, на ней может появляться синюшный оттенок. Многие пациенты жалуются на внезапную слабость, быструю усталость даже после незначительной физической активности.
Небольшое снижение кислорода в крови проявляется апатичностью, головной болью, головокружением и сонливостью. Пациент, у которого развивается гипоксемия, не испытывает интереса к тому, что происходит вокруг, с трудом концентрирует внимание, у него может ухудшаться память. У некоторых в буквальном смысле наблюдается «помрачение рассудка».
Измерительные приборы
В легких и среднетяжелых случаях измерения проводят пульсоксиметром – прибором, напоминающим обычную прищепку, надеваемую на палец, мочку уха или другую часть тела. С одной стороны пульсоксиметра расположен экран, где высвечиваются показатели сатурации.
Принцип работы аппарата основывается на свойствах веществ поглощать световые волны разной длины. В данном случае таким веществом является гемоглобин и его способность поглощать свет в зависимости от насыщенности кислородом.
В реанимационных отделениях измеряют не только уровень сатурации, но и высчитывают индекс оксигенации, или респираторный индекс. С этой целью сначала проводят спирометрию для проверки функционирования легких, давая пациенту подышать в трубочку.
Аппарат считывает информацию в конкретный момент времени, но некоторые модели способны также сохранять данные и строить графики.
Пониженные значения индекса оксигенации – это самый точный критерий, указывающий на развитие грозного осложнения коронавирусной пневмонии – острого респираторного дистресс-синдрома (ОРДС).
Чтобы решить, как и какие процедуры делать больному, требуется комплексная оценка его состояния. Поэтому проводится детальное обследование, в которое входят общий анализ крови, исследование газового состава и кислотно-щелочного баланса, анализ на содержание электролитов. По результатам осуществляется выбор метода подачи O2, и решается вопрос о подключении к ИВЛ.
Как подается кислород
Надо сразу сказать, что обогащением крови кислородом нельзя вылечить или убить коронавирус. Повышение сатурации является методом симптоматической терапии, позволяющим нормализовать работу органов дыхания.
Более того, при легком протекании Ковида проводить кислородонасыщающие мероприятия нецелесообразно, и их делают только тяжелым больным или тем, кто находится в критическом состоянии.
Для стимуляции и поддержания дыхательной деятельности применяются:
- стандартная подача кислорода через маску или назальную канюлю (ставится в нос);
- кислородотерапия в прон-позиции, когда больной лежит на животе;
- интубация с введением трубки в трахею и подключение к ИВЛ.
Стоит отметить, что кислородотерапия в прон-позиции весьма активно и успешно применяется в отделениях реанимации. Когда человек лежит на животе, меняются вентиляционно-перкуссионные соотношения в легких – проще говоря, альвеолы дышат свободнее за счет снижения давления воспалительной жидкости.
В итоге лучше вентилируются те области легких, в которые до этого поступало недостаточно кислорода, так как больной лежал на спине. Кроме того, в процесс дыхания вовлекается большая площадь легких, и несколько уменьшается отрицательное влияние прибора ИВЛ.
Другими словами, прон-позиция способствует улучшению перехода кислорода в кровь из альвеол, повышая тем самым оксигенацию. Такой несложный метод позволяет лечить многих людей с тяжелыми формами пневмонии.
К ИВЛ подключаются только те больные, которым не помогло дыхание через маску или назальную канюлю и терапия в прон-позиции.
В реанимационных палатах способ подачи кислорода выбирается в зависимости от того, сколько процентов сатурации покажет пульсоксиметр. При ее уровне от 80 до 93% используется маска, значение ниже 75% является показанием к подключению ИВЛ с введением эндотрахеальной трубки или проведением трахеостомии.
Гелий – облегчение для легких
Насытить кровь кислородом можно, смешав его с гелием. Такая методика позволяет добиться:
- ускорения нормализации газового состава;
- восстановления кислотности;
- предотвращения тяжелых осложнений;
- улучшения кровоснабжения и микроциркуляции в тканях легких.
Смесь кислорода с гелием предварительно нагревают до t=92° и подают ее пациенту. Процедура длится около 15 минут. Сторонники такого метода констатируют, что вдыхание «лечебного пара» не доставляет дискомфорта, а ощущения напоминают пребывание в сауне.
На данном этапе кислородно-гелиевая методика проходит клинические испытания в институте им. Склифосовского.
Нужно отметить, что в аппаратах ИВЛ используется чистый кислород без примесей. Однако особого смысла в его чистоте нет, поскольку он почти не доходит до легочных альвеол. Кроме того, плотность кислорода превышает плотность воздуха – 1.43 против 1.2 кг/м 3, а это означает, что дышать им достаточно сложно.
Совсем другое дело, когда кислород сочетается с гелием. В составе воздуха, которым мы дышим, 78% азота и всего 21% кислорода, азот здесь является своеобразным «растворителем» данного соединения, так как его плотность меньше по сравнению с кислородом. Плотность гелия ниже плотности азота в 6.5 раз, поэтому в соединении с кислородом он служит его настоящим «разжижителем».
С другой стороны, гелий пока нельзя назвать панацеей. Его эффективность при лечении пациентов с Covid-19 еще не нашла клинического подтверждения, хотя и отмечается некий положительный эффект. Значимым фактором является и его дороговизна – стоимость гелия в 2020 г. выросла вдвое и составляет порядка 2 тыс. руб за м 3. Но главное даже не это, а отсутствие специальных установок, более сложных и дорогостоящих по сравнению с аппаратами ИВЛ, а также квалифицированных специалистов для работы с ними.
Ранее гелиотерапия применялась в специализированных медцентрах. Возможности для ее скорого внедрения имеются у московского института Склифосовского, а когда эта практика дойдет до остальных клиник, тем более в провинциальных городах, зависит от высшего руководства здравоохранения.
Читайте также: Выпадение волос после коронавируса: чем личить, что делать, как остановить при ковиде у женщин?
Источник apkhleb.ru
Пишу о том, что мне интересно. Чтобы не пропустить что нибудь важное, рекомендую подписаться на 9111.ру
Источник
Резервная емкость легочных сосудов. Дыхание и кровоток в легких
При умеренной нагрузке минутный объем крови возрастает до 200% от исходного уровня, давление в легочной артерии или несколько понижается в связи с падением сосудистого сопротивления за счет расширения легочных сосудов и углубления дыхания (Drinker, 1954), или незначительно повышается сразу после начала нагрузки, быстро возвращаясь к исходному (Sancetta, Rakita, 1957). При физической нагрузке, в то время как общелегочное сопротивление падает незначительно, периферическое сопротивление может снижаться до 50 %.
Малый круг кровообращения также осуществляет функцию депонирования крови, являясь своеобразным буфером, выравнивающим при определенных условиях несоответствие между работой правого и левого желудочков сердца. В легких может циркулировать до 28% всей массы крови. Количество ее зависит от увеличения массы циркулирующей крови, колебаний внутригрудпого давления при дыхательных движениях, от положения тела. С увеличением давления в большом круге кровообращения существенно возрастает легочный кровоток при уменьшенном оттоке по венам.
Кровообращение в малом круге тесно связано с дыхательной функцией легких. Дыхание регулирует легочную гемодинамику путем влияния дыхательных движений и состава альвеолярного воздуха. В норме во время вдоха увеличивается емкость сосудов малого круга, давление в легочной артерии падает, при выдохе — повышается. Однако просвет легочных сосудов может изменяться независимо от дыхательных движений под влиянием нервной регуляции и состава альвеолярного воздуха.
В покое функционирует 1/10 легочной ткани, в остальных невентилируемых участках кровотока нет. Это важная приспособительная реакция организма, благодаря которой обеспечивается нормальное насыщение крови кислородом при минимальной вентиляции и минимальном минутном объеме крови.
При снижении парциального давления кислорода в альвеолах повышается давление в легочной артерии (К. Н. Федорова, 1961). Увеличивается и минутный объем сердца. В основе его лежит гиперфункция сердца, вызванная возбуждением симпатического отдела нервной системы: (В. В. Парин, Ф. 3. Меерсон, 1965). Увеличение минутного объема сердца является приспособительным механизмом, способствующим нормальному снабжению тканей кислородом. Однако эти изменения наступают лишь при длительной альвеолярной гипоксии.
Повышение давления в легочной артерии при альвеолярной гипоксии связано с увеличением сопротивления в легочных альвеолах (Aviado, 1961). Определенную роль в этом могут играть и легочные вены (Gordon е. а., 1962). По мнению этих авторов, сужение посткапиллярного, русла может иметь в некоторых случаях компенсаторное значение для перераспределения крови из плохо вентилируемых отделов легких в хорошо вентилируемые.
Реакция легочных сосудов на гипоксию осуществляется под контролем нервной системы. Однако, учитывая, что эта реакция наблюдается и в изолированном легком, можно предположить, что она осуществляется по типу аксон-рефлекса или через обменные процессы, приводящие к спазму легочных сосудов. А. И. Хомазюк (1963) предположил, что при альвеолярной гипоксии развивается и тканевая гипоксия, в результате которой происходит освобождение продуктов нарушенного обмена, влияющих на рецепторные поля сосудов малого круга кровообращения.
Альвеолярная гиперкапния воздействует на тонус легочных сосудов; так же, как гипоксия, но эффект ее значительно слабее. Механизм повышения давления в легочной артерии в ответ на вдыхание смеси, содержащей повышенное количество углекислого газа, неясен. Moret (1962) обнаружил одновременно с ростом давления в легочной артерии увеличение давления и в левом предсердии. Возможно, что эта реакция возникает в. посткапиллярном русле. Неясно, вызывается ли спазм легочных сосудов непосредственным воздействием гиперкапнии или изменением рН, обусловленным этим высоким парциальным давлением.
Следует отметить, что реакция сосудов малого круга кровообращения в ответ на те или иные изменения в составе альвеолярного воздуха направлена на компенсацию нарушенного газообмена и поддержание нормального насыщения крови кислородом.
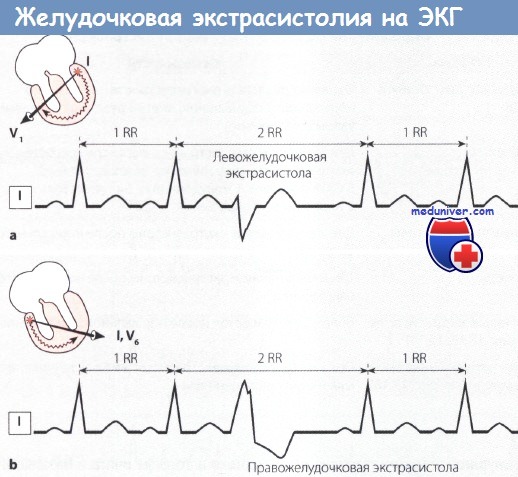
Желудочковая экстрасистолия. Схема.
а Левожелудочковая экстрасистола с компенсаторной паузой (картина блокады ПНПГ).
b Правожелудочковая экстрасистола с компенсаторной паузой (картина блокады ЛНПГ).
Учебное видео ЭКГ при экстрасистолии и ее типы

– Также рекомендуем “Врожденные пороки сердца плода. Легочный кровоток у плода”
Оглавление темы “Строение и развитие малого круга кровообращения”:
1. Малый круг кровообращения. Сосуды малого круга кровообращения
2. Артериолы легких. Прекапилляры и капилляры малого круга кровообращения
3. Легочные вены и бронхиальные артерии. Связь большого и малого круга кровообращения
4. Артерио-венозные анастомозы малого круга. Рефлексогенные зоны малого круга кровообращения
5. Развитие малого круга кровообращения. Онтогенез легочного кровообращения
6. Морфология артерий малого круга. Показатели гемодинамики в малом круге
7. Легочные вены и сопротивление легочных сосудов. Минутный объем малого круга кровообращения
8. Резервная емкость легочных сосудов. Дыхание и кровоток в легких
9. Врожденные пороки сердца плода. Легочный кровоток у плода
10. Малый круг кровообращения после рождения плода. Когда закрывается артериальный (боталлов) проток?
Источник