Реакция сосудов на гормоны
Гормональная регуляция артериального давления. Влияние надпочечников на артериальное давлениеРегулирующее влияние центральной нервной системы на состояние сосудистого тонуса осуществляется путем тесно переплетающихся взаимодействий нервных и гормональных факторов. Помимо непосредственного влияния, гипоталамус оказывает также и опосредованное действие на сосудистый тонус путем мобилизации гормонов гипофиза. Непосредственная анатомическая и функциональная связь с нейрогипофизом обеспечивает при его раздражении быстрое выделение вазопрессина, а через симпатическую нервную систему провоцирует усиленную секрецию катехоламинов. Эти гормональные сдвиги могут оказывать непосредственное действие на сосудистый тонус. Одновременно происходит и стимуляция секреции гормонов аденогипофиза с повышенным выделением АКТГ, провоцирующим секрецию кортп-костероидов. Таким образом, основным эндокринным регулятором всех сосудистых реакций и сосудистого тонуса является гипофиз-адреналовая система, осуществляющая все приспособительные реакции в организме. Высшим отделом, контролирующим функцию гипофиз-адреналовой системы, несомненно, является кора головного мозга. Эмоциональные возбуждения, стрессовые ситуации, перенапряжение нервных процессов оказывают стимулирующее действие на функциональное состояние гипоталамо-гипофизарной системы и провоцируют повышенное выделение АКТГ и гормонов надпочечников (Euler с соавт., 1959). Повышение секреции АКТГ под влиянием эмоциональных возбуждений было установлено многими исследователями (Н. В. Михайлов, 1955; И. А. Эскин, 1956; Harris, 1955; Liebegott, 1957). Повышенное выделение катехоламинов при этих же ситуациях доказано многочисленными работами Selye (1960), Rabb (1961) и многих других. В реализации приспособительных сосудистых реакций ведущую роль играют как гормоны мозгового слоя надпочечников (адреналин и норадреналин), так и корковые гормоны (кортизол, альдостерон). Оба гормона мозгового слоя надпочечников влияют на артериальное давление разными путями. Адреналин повышет артериальное давление преимущественно благодаря усилению работы сердца, минутного объема, частоты пульса. Норадреналин, образующийся на нервных окончаниях, оказывает непосредственное действие на сосудистый тонус. Прессорный эффект от норадреналина значительно сильнее, чем от адреналина (В. В. Закусов, 1953). Влияя непосредственно на вазоконстрикторы, норадреналин повышает как систолическое, так и диастолическое артериальное давление. Повышение секреции катехоламинов почти всегда обусловлено влиянием центральной нервной системы, на которую оказывают воздействие факторы внешней среды, вызывающие эмоциональное возбуждение или нервное перенапряжение, что и влечет за собой ряд сосудистых реакций, осуществляемых через гипоталамо-гипофизарную систему. Передача прессорных импульсов на периферию реализуется при помощи освобождения норадреналина на нервных окончаниях, заложенных в стенках сосудов. Повышенное выделение норадреналина может вызвать очень быстрое сужение сосудов, вплоть до полного прекращения кровотока. Многими работами было установлено, что образующийся на нервных окончаниях норадреналин очень быстро подвергается ферментативным воздействиям и инактивируется. В физиологических условиях эта инактивация происходит почти мгновенно (через 4—6 сек) после введения (Gitlov с соавт., 1961). В патологических условиях может нарушаться не только секреция, но и инактивация норадреналина.
Воздействие гипоталамуса на сосудистый тонус не ограничивается только мобилизацией и повышением секреции катехоламинов, происходит также стимуляция секреции гормонов коркового слоя надпочечников. Влияние гипоталамуса на выделение корковых гормонов происходит благодаря повышенному выделению АКТГ, путем повышенного выделения в nucl. supraopticus и para-vertebralis вещества (нейрогормон), названного CRF. В отношении воздействия на сосудистый тонус гормоны коркового и мозгового слоя надпочечников функционируют как единое целое. По мнению Raab, прессорный эффект кортикостероидов осуществляется путем повышения чувствительности сосудистой стенки к воздействию катехоламинов. Это положение получило подтверждение со стороны многих исследователей. Значительно более выраженное влияние на сосудистый тонус оказывают минералокортикоиды, в частности альдостерои, секреция которого отчасти стимулируется АКТГ. Основным стимулятором выработки альдостерона является особое гормоноподобное вещество, обнаруженное Farrell в 1960 г. в гипоталамусе и названное им по аналогии с тропными гормонами адреногломерулотропином. Введение этого вещества вызывает гиперплазию клеток клубочковой зоны коры надпочечников и значительно усиливает секрецию альдостерона. Центрогенный механизм не является единственным регулятором образования и выделения альдостерона. В настоящее время получено много данных, свидетельствующих о том, что выраженное стимулирующее влияние на секрецию альдостерона оказывает ренин и его дериват ангиотензин II. Sloper (1962) установил, что введение ренина или ангиотензина II сопровождается повышенным образованием альдостерона и одновременным повышением артериального давления. Действие альдостерона на артериальное давление осуществляется путем усиления реабсорбции натрия в почечных канальцах и повышения его уровня в крови. Натрий, по-видимому, задерживается также и в стенках сосудов, способствуя повышению их тонуса и развитию гипертонии (Н. А. Ратнер и Е. Н. Герасимова, 1966). Нарушение электролитного обмена, по мнению Selye (1960), делает организм особенно чувствительным ко всем гипертензивным воздействиям. Определенное влияние на сосудистый тонус оказывают и другие минералокортикоиды. Введение животным дезоксикортикостеронацетата (ДОКСА) вызывает стойкую гипертонию, которая удерживается даже после удаления надпочечников (Friedman, 1953). Об этом свидетельствуют также и данные Hudson (1965). Некоторое влияние на сосудистый тонус оказывают и глюкокортикоиды. На основании литературных данных можно прийти к заключению, что надпочечниковые гормоны принимают непосредственное участие, в регуляции сосудистого тонуса. Ведущая роль эндокринных факторов в этом отношении доказывается существованием чисто эндокринных случаев гипертоний, которые являются как бы естественным экспериментом, доказывающим, что повышение секреции некоторых гормонов при гормонально активных опухолях надпочечников может вы. зывать выраженную и стойкую гипертонию. К таким «чисто эндокринным» гипертониям относится гипертония при синдроме Иценко — Кушипга, феохромоцитоме, первичном альдостеронизме. – Также рекомендуем “Синдром Иценко—Кушинга. Причины кушингоида” Оглавление темы “Сердечно-сосудистая система при сахарном диабете”:
|
Источник
Возрастной фактор атеросклероза. Влияние тиреоидных гормонов на сосуды
Объясняя влияние возрастного фактора на развитие атеросклероза, Danowski и Cambell (1962) пытаются связать это с состоянием функции щитовидной железы, приводя интересные фактические данные о постепенном снижении функции щитовидной железы в более пожилых возрастных группах. Параллельно со снижением функционального состояния щитовидной железы происходит повышение уровня холестерина и бета-липопротеидов.
Было установлено, что поглощение J131 и уровень PBJ у пожилых людей ниже, чем у молодых. У стариков вес щитовидной железы значительно ниже и нередко в железе наблюдается фиброз.
У больных микседемой наблюдаются нарушения липидного обмена, характерные для атеросклероза. Помимо повышения уровня холестерина и снижения фосфолипидов, многие авторы указывают также на повышение уровня липонротеидов и триглицеридов (Malmros и Swahn, 1953; Danowski, 1963).
Аналогичные результаты были получены И. Е. Ганелиной с сотрудниками (1964). По их данным, уровень холестерина у больных гипотиреозом в большинстве случаев превышал 260 мг%, доходя до 400 мг%. Также значительно оказались повышенными бета-липопротеиды и триглицериды.

Наряду с этим в литературе имеется описание ряда случаев тяжелого гипотиреоза, протекавшего с нормальным уровнем холестерина. Совершенно очевидно, что вопрос о выраженности атеросклероза нельзя решать на основании изменений показателей липидного обмена. Более достоверными являются данные патологоанатомов, большинство из которых описывают тяжелые проявления атеросклероза у больных, погибших от гипотиреоза (Douglass и Jacobson, 1957; Bansi, 1955; Kountz, 1950).
Большое значение в развитии атеросклероза у больных гипотиреозом имеют дегенеративные изменения сосудистой стенки, ведущие к повышенной ее проницаемости.
Известную роль в повреждающем действии на сосудистую стенку играет тиреотроппый гормон, который повышенно секретируется при гипотиреозе. Как показали наблюдения Asboe-Hansen и Iversen (1951), Uotila с соавт. (1961), тиреотропный гормон повреждает соединительную ткань сосудистой стенки путем активации действия гиалуронидазы, что может способствовать более быстрому развитию атеросклероза.
На основании литературных данных можно прийти к заключению, что если в отношении влияния гормонов щитовидной железы на обмен липидов данные довольно определенны и однородны, то в отношении роли щитовидной железы в качестве фактора, препятствующего развитию атеросклероза, имеется еще много противоречий и неясностей.
Несмотря на благоприятное влияние тиреоидных гормонов на обмен липидов, повышенная продукция этих гормонов или усиленное введение их могут оказать повреждающее воздействие на сосудистую стенку. Необходимо иметь в виду, что влияние тиреоидных гормонов на сердечно-сосудистую систему осуществляется через посредство катехоламинов, содержание которых в сердечной мышце увеличивается под влиянием раздражения симпатикуса. Сердечная мышца обладает способностью накапливать катехоламины, в частности норадреналин. Катехоламины оказывают также влияние и на обменные процессы и на состояние сосудистой стенки.
За последнее время установлено, что парентеральное введение адреналина влечет за собой повышение содержания свободных жирных кислот и фосфолипидов.
– Также рекомендуем “Влияние адреналина на сосуды. Применение тиреоидных гормонов в лечении атеросклероза”
Оглавление темы “Участие гормонов в развитии атеросклероза”:
- Нефрогенные причины гипертонической болезни. Участие надпочечников в развитии гипертонии
- Антиадренергическая терапия. Энвакар
- Пример использования энвакара в лечении гипертонии. Лекарственная терапия эндокринной гипертонии
- Гормональные причины атеросклероза. Теория А. Л. Мясникова коронарного атеросклероза
- Влияние гормонов на обмен липидов. Участие щитовидной железы в обмене жиров
- Возрастной фактор атеросклероза. Влияние тиреоидных гормонов на сосуды
- Влияние адреналина на сосуды. Применение тиреоидных гормонов в лечении атеросклероза
- Декстро-трийодтиронин при атеросклерозе. Влияние половых гормонов на обмен холестерина
- Эстрогены в обмене холестерина. Влияние женских половых гормонов на развитие атеросклероза
- Влияние эстрогенов на сосуды. Применение эстрогенов для лечения атеросклероза
Источник
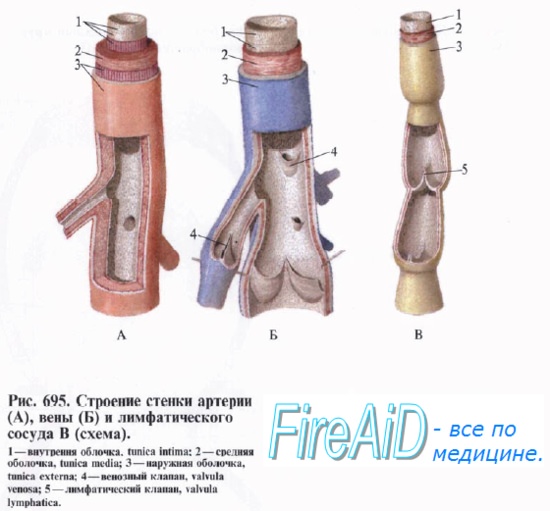
Оглавление темы “Гормоны почек. Гормоны сердца. Гормоны сосудов. Гормоны при стрессе. Выделение гормонов при повреждении тканей.”: Гормоны сосудов. Гормоны эндотелия. Эндотелин. Регуляторная функция гормонов сосудистого эндотелия. Эндотелиалъный гиперполяризующий фактор.Клетки сосудистого эндотелия синтезируют и выделяют через апикальную и базальную мембраны три группы гормонов: сосудосуживающие (эндотелины, тромбоксаны), сосудорасширяющие (оксид азота, гиперполяризующий фактор, простагландины) и факторы адгезии и агрегации клеточных элементов. Эндотелины (ЭТ) являются крупными полипептидами (21 аминокислота), образуются путем частичного гидролиза молекулы предшественника или «большого эндотелина», состоящей из 38 аминокислот, под влиянием связанного с мембраной клетки и находящегося в цитоплазматических везикулах эндотелинпревращающего фермента. Этот фермент локализован в эндотелии сосудов легких, сердца, почек, плаценты, поджелудолчной железы, надпочечников, головного мозга и даже в сосудистых гладких мышцах. Наличие двух форм эндотелинпревращающего фермента (мембрано-связанной и внутриклеточной) определяет и два места образования эндоте-линов — в цитоплазме и на поверхности клеточной мембраны. Эндотелин-превращающий фермент ведет не только к образованию молекул эндотелина, но способен вызывать гидролиз и инактивацию на поверхности эн-дотелиоцитов ряда регуляторных пептидов и гормонов (инсулина, бради-кинина, нейротензина и др.). Активация эндотелинпревращающего фермента происходит под влиянием цитокинов.
Эффекты эндотелинов обусловлены их взаимодействием со специфическими мембранными рецепторами двух типов — ЭТ-А и ЭТ-В. Следствием специфического связывания эндотелина с рецептором является активация систем вторичных посредников (фосфолипаза С, ИФЗ, диацилглицерол, цГМФ и цАМФ, фосфолипазы D и А2). Различают прямые и опосредованные сосудистые эффекты эндотелинов. Прямые эффекты заключаются в действии на гладкие мышцы сосудов. Связывание эндотелина с рецепторами гладких мышц сосудов вызывает их сокращение и вазоконстрикцию (через образование ИФЗ и повышение внутриклеточного Са2+), а также стимуляцию митогенеза и пролиферации клеток (через активацию тирозинкиназы и фосфорилирование тирозина). Взаимодействие эндотелинов с рецепторами клеток эндотелия вызывает реализацию опосредованных эффектов, в виде высвобождения из эндотелия вазоактивных факторов, приводящих к расширению сосудов (N0, гиперполяризующий фактор, простагландины). Кроме сосудистых эффектов эндотелины изменяют секрецию гормонов гипофиза и надпочечников, стимулируют секрецию атрио-пептида миокардом, угнетают эффекты вазопрессина в почках, способствуя диурезу и натрийурезу, увеличивают реакции сердца на симпатические стимулы. Среди сосудорасширяющих гормонов эндотелия основное место по выраженности и распространенности эффекта занимает оксид азота (N0), постоянно образующийся из L-аргинина под влиянием фермента NO-син-тетазы. Одним из стимулов, активирующих фермент и образование оксида азота, является механическое растяжение стенки сосудов. Активация фермента и синтез оксида азота происходят при действии на мембранные рецепторы эндотелиоцитов ацетилхолина, адреномедуллина, гистамина, брадикинина, АТФ, а также в результате повышения в клетке эндотелия концентрации ионизированного Са2+. NO-синтетаза помимо образования оксида азота стимулирует синтез некоторых цитокинов: интерлейкина — 1(3, альфа-интерферона, тогда как другие цитокины: ИЛ-4, ИЛ-8, ИЛ-10, напротив, подавляют активацию фермента. Вазодилатирующий эффект N0 опосредуется активацией образования в гладкомышечных клетках цГМФ. Оксид азота также подавляет вазоконстрикторное действие ангиотензина-II. Синтезированный клетками эндотелия оксид азота выделяется не только через базальную мембрану в сторону гладкомышечных клеток кровеносных сосудов, но и через апикальную мембрану, где тормозит адгезию тромбоцитов и лейкоцитов крови к эндо-телиальной выстилке стенки сосуда. Антиагрегантное действие оксида азота отчасти опосредовано простациклином, образующимся в эндотелии. В нервной системе N0 является модулятором синаптической передачи, так как выявлено его поступление в синаптическую щель и показано инги-бирующее влияние на выделение медиаторных аминокислот. Эндотелиалъный гиперполяризующий фактор также вызывает дилатацию артериальных и венозных сосудов, но отличается от N0 механизмом действия — способностью активировать ионные каналы (К+,Сl) и снижать возбудимость эндотелиальных клеток. К числу факторов регуляции адгезии и агрегации клеток относятся многочисленные интегрины и селектины, образуемые клетками эндотелия. – Также рекомендуем “Стресс. Гормоны при стрессе. Общий адаптационный синдром. Гормональное обеспечение общего адаптационного синдрома, или стресса.” |
Источник