Роль сосудов малого круга кровообращения
Из предыдущих статей вы уже знаете состав крови и строение сердца. Очевидно, что все функции кровь выполняет только благодаря своей постоянной циркуляции, которая осуществляется благодаря работе сердца. Работа сердца напоминает насос, который нагнетает кровь в сосуды, по которым кровь течет к внутренним органам и тканям.

Кровеносная система состоит из большого и малого (легочного) кругов кровообращения, которые мы подробно обсудим. Описал их Уильям Гарвей, английский врач, в 1628 году.

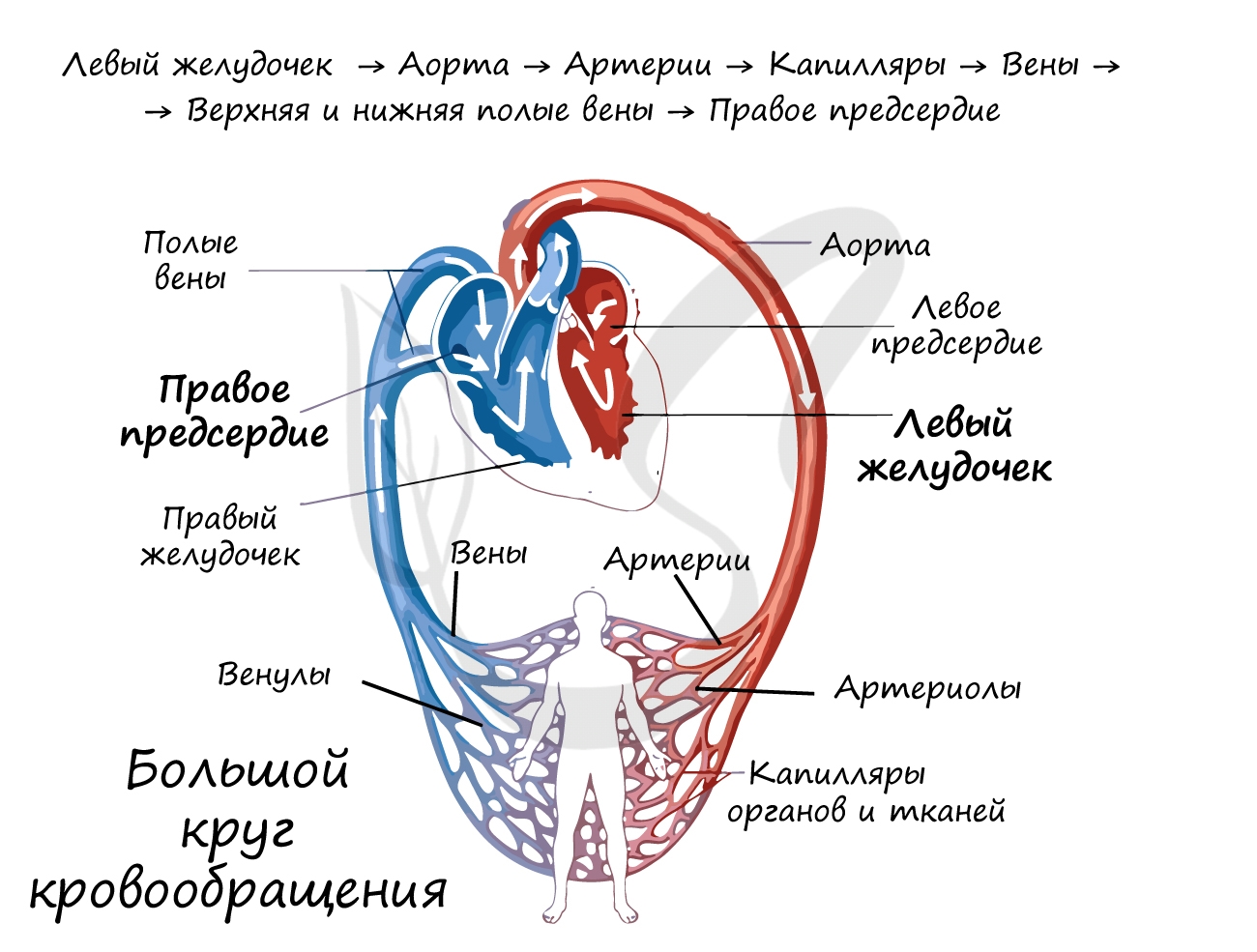
Большой круг кровообращения (БКК)
Этот круг кровообращения служит для доставки кислорода и питательных веществ ко всем органам. Он начинается выходящей из левого желудочка аортой – самым крупным сосудом, которая последовательно разветвляется на артерии, артериолы и капилляры. Открыл БКК и понял значение кругов кровообращения известный английский ученый, врач Уильям Гарвей.
Стенка капилляров однослойна, поэтому через нее происходит газообмен с окружающими тканями, которые к тому же через нее получают питательные вещества. В тканях происходит дыхание, в ходе которого окисляются белки, жиры, углеводы. В результате в клетках образуется углекислый газ и продукты обмена веществ (мочевина), которые также выделяются в капилляры.
Венозная кровь по венулам собирается в вены, возвращаясь в сердце через самые крупные – верхнюю и нижнюю полые вены, которые впадают в правое предсердие. Таким образом, БКК начинается в левом желудочке и заканчивается в правом предсердии.

Кровь проходит БКК за 23-27 секунд. По артериям БКК течет артериальная кровь, а по венам – венозная. Главная функция этого круга кровообращения – обеспечить кислородом и питательными веществами все органы и ткани организма. В сосудах БКК высокое артериальное давление (относительно малого круга кровообращения).
Малый круг кровообращения (легочный)
Напомню, что БКК заканчивается в правом предсердии, которое содержит венозную кровь. Малый круг кровообращения (МКК) начинается в следующей камере сердца – правом желудочке. Отсюда венозная кровь поступает в легочный ствол, который делится на две легочные артерии.
Правая и левая легочные артерии с венозной кровью направляются к соответствующим легким, где разветвляются до капилляров, оплетающих альвеолы. В капиллярах происходит газообмен, в результате которого кислород поступает в кровь и соединяется с гемоглобином, а углекислый газ диффундирует в альвеолярный воздух.
Обогащенная кислородом артериальная кровь собирается в венулы, которые затем сливаются в легочные вены. Легочные вены с артериальной кровью впадают в левое предсердие, где заканчивается МКК. Из левого предсердия кровь поступает в левый желудочек – место начала БКК. Таким образом два круга кровообращения замыкаются.
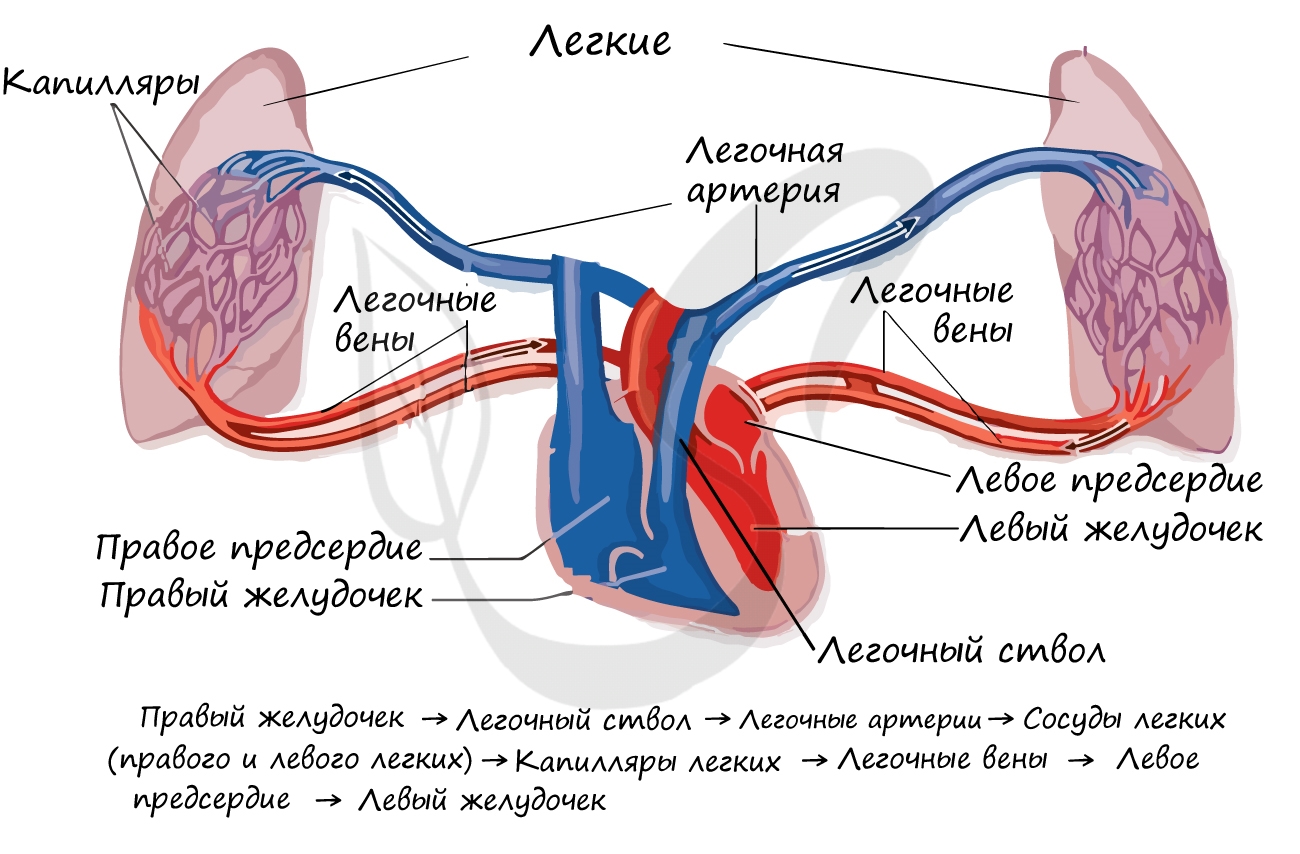
МКК кровь проходит за 4-5 секунд. Основная его функция состоит в насыщении кислородом венозной крови, в результате чего она становится артериальной, богатой кислородом. Как вы заметили, по артериям в МКК течет венозная, а по венам – артериальная кровь. Артериальное давление здесь ниже, чем БКК.
Интересные факты
В среднем за каждую минуту сердце человека перекачивает около 5 литров, за 70 лет жизни – 220 млн. литров крови. За один день сердце человека совершает примерно 100 тысяч ударов, за всю жизнь – 2,5 млрд. ударов.
© Беллевич Юрий Сергеевич 2018-2021
Данная статья написана Беллевичем Юрием Сергеевичем и является его интеллектуальной собственностью. Копирование, распространение (в том числе путем копирования на другие сайты и ресурсы в Интернете) или любое иное использование информации и объектов без предварительного согласия правообладателя преследуется по закону. Для получения материалов статьи и разрешения их использования, обратитесь, пожалуйста, к Беллевичу Юрию.
Источник
Малый круг кровообращения начинается в правом желудочке, из которого выходит легочный ствол, и заканчивается в левом предсердии, куда впадают легочные вены. Малый круг кровообращения еще называют легочным, он обеспечивает газообмен между кровью легочных капилляров и воздухом легочных альвеол. В его состав входят легочный ствол, правая и левая легочные артерии с их ветвями, сосуды легких, которые собираются в две правые и две левые легочные вены, впадая в левое предсердие.
Легочный ствол (truncus pulmonalis) берет начало от правого желудочка сердца, диаметр 30 мм, идет косо вверх, влево и на уровне IV грудного позвонка делится на правую и левую легочные артерии, которые направляются к соответствующему легкому.
Правая легочная артерия диаметром 21 мм идет вправо к воротам легкого, где делится на три долевые ветви, каждая из которых в свою очередь делится на сегментарные ветви.
Левая легочная артерия короче и тоньше правой, проходит от бифуркации легочного ствола к воротам левого легкого в поперечном направлении. На своем пути артерия перекрещивается с левым главным бронхом. В воротах соответственно двум долям легкого она делится на две ветви. Каждая из них распадается на сегментарные ветви: одна – в границах верхней доли, другая – базальная часть – своими ветвями обеспечивает кровью сегменты нижней доли левого легкого.
Легочные вены. Из капилляров легких начинаются вену-лы, которые сливаются в более крупные вены и образуют в каждом легком по две легочные вены: правую верхнюю и правую нижнюю легочные вены; левую верхнюю и левую нижнюю легочные вены.
Правая верхняя легочная вена собирает кровь от верхней и средней доли правого легкого, а правая нижняя – от нижней доли правого легкого. Общая базальная вена и верхняя вена нижней доли формируют правую нижнюю легочную вену.
Левая верхняя легочная вена собирает кровь из верхней доли левого легкого. Она имеет три ветви: верхушечнозаднюю, переднюю и язычковую.
Левая нижняя легочная вена выносит кровь из нижней доли левого легкого; она крупнее верхней, состоит из верхней вены и общей базальной вены.
Сосуды большого круга кровообращения
Большой круг кровообращения начинается в левом желудочке, откуда выходит аорта, и заканчивается в правом предсердии.
Основное назначение сосудов большого круга кровообращения – доставка к органам и тканям кислорода и пищевых веществ, гормонов. Обмен веществ между кровью и тканями органов происходит на уровне капилляров, выведение из органов продуктов обмена веществ – по венозной системе.
К кровеносным сосудам большого круга кровообращения относятся аорта с отходящими от нее артериями головы, шеи, туловища и конечностей, ветви этих артерий, мелкие сосуды органов, включая капилляры, мелкие и крупные вены, которые затем образуют верхнюю и нижнюю полые вены.
Аорта (aorta) – самый большой непарный артериальный сосуд тела человека. Она делится на восходящую часть, дугу аорты и нисходящую часть. Последняя в свою очередь делится на грудную и брюшную части.
Восходящая часть аорты начинается расширением – луковицей, выходит из левого желудочка сердца на уровне III межреберья слева, позади грудины идет вверх и на уровне II реберного хряща переходит в дугу аорты. Длина восходящей аорты составляет около 6 см. От нее отходят правая и левая венечные артерии, которые снабжают кровью сердце.
Дуга аорты начинается от II реберного хряща, поворачивает влево и назад к телу IV грудного позвонка, где проходит в нисходящую часть аорты. В этом месте находится небольшое сужение – перешеек аорты. От дуги аорты отходят крупные сосуды (плечеголовной ствол, левая общая сонная и левая подключичная артерии), которые обеспечивают кровью шею, голову, верхнюю часть туловища и верхние конечности.
Нисходящая часть аорты – наиболее длинная часть аорты, начинается от уровня IV грудного позвонка и идет к IV поясничному, где делится на правую и левую подвздошные артерии; это место называется бифуркацией аорты. В нисходящей части аорты различают грудную и брюшную аорту.
Источник
Кровеносные сосуды. Большой и малый круги кровообращения (рис. 70). При сокращении сердце выталкивает кровь из своей полости в кровеносные сосуды. К кровеносным сосудам относятся артерии, вены, капилляры. Между артериальными и венозными сосудами имеются капилляры. По артерии течет насыщенная кислородом ало-красная кровь. Самый крупный сосуд называется аортой. Аорта начинается от левого желудочка. Кровь по артерии течет под высоким давлением. Поэтому стенки артерии толще, крепче и эластичнее, чем стенки венозных сосудов. Артерии расположены в глубине мышц. Чем дальше от сердца отходят артерии, тем они больше разветвляются на более мелкие сосуды, которые называются артериолами. Артериолы дальше переходят в артериальные капилляры. Артериальные капилляры участвуют в процессе обмена веществ. Через стенки капилляров кислород переходит из крови в ткани и клетки, вместо него из них забирает углекислый газ. Поэтому в составе крови концентрация кислорода уменьшается, а углекислого газа увеличивается. Цвет крови изменяется, кровь превращается из артериальной в венозную. Кровь поступает в венозные капилляры. Венозные капилляры переходят в мелкие сосуды, называемые венуллами. Венуллы, соединяясь, переходят в более крупные венозные сосуды, затем по верхней и нижней полым венам венозная кровь поступает в правое предсердие. В венозных сосудах кровь течет под низким давлением. Артерией называют сосуды, которые принимают кровь из сердца и распределяют ее по телу. Венами называют сосуды, собирающие по телу венозную кровь и приносящие ее к сердцу. Капиллярами называют очень мелкие, примерно в 50 раз тоньше, чем волос человека, сосуды, осуществляющие обмен веществ и газообмен.
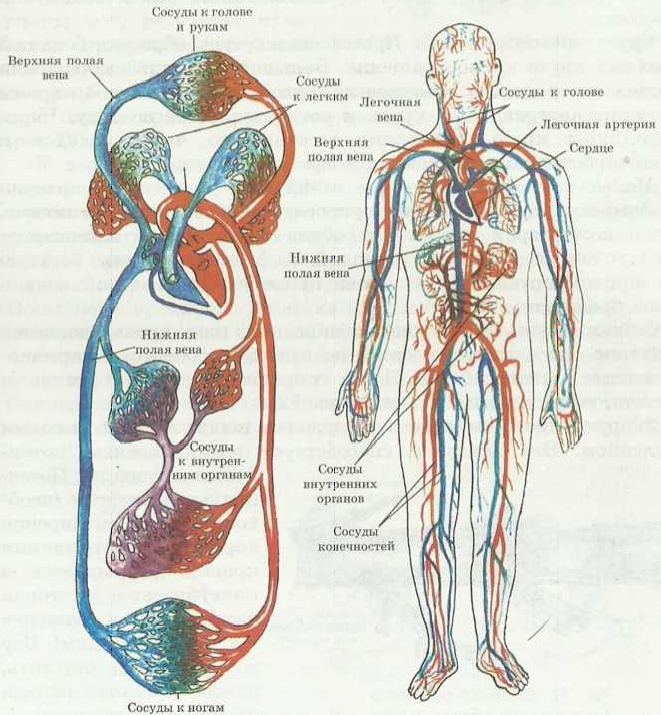
Рис. 70. Схема кровообращения
Круги кровообращения. Кровеносные сосуды образуют большой и малый круги кровообращения. Большой круг кровообращения начинается с левого желудочка аортой, по крупным артериям проводит артериальную кровь и распределяет ее по телу. Через капилляры кровь переходит в венозную часть сосудов и заканчивается полыми венами в правом предсердии.
Малый круг кровообращения начинается с легочной артерии правого желудочка, которая приносит венозную кровь в легкие, где в капиллярах происходит обмен газов (кровь насыщается кислородом, выделяет углекислый газ), насыщенную, богатую кислородом артериальную кровь приносит по легочной вене в левое предсердие.
Стенки венозных сосудов тонкие, по ним кровь движется медленно. Но движению крови по венам способствуют карманообразные клапаны (рис. 71) и сокращение мышц органов и скелета, изменение их объема (рис. 72).
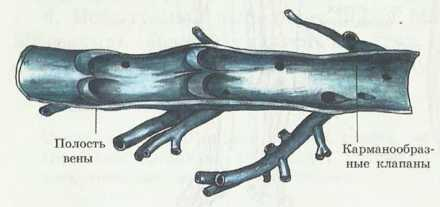
Рис. 71. Клапаны вен. Вена (продольный разрез вены)
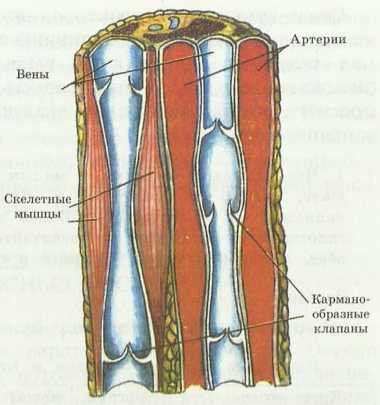
Рис. 72. Движение крови по венам
В аорту кровь из левого желудочка поступает под высоким давлением. Это давление способствует возникновению потенциальной энергии. Потенциальная энергия (необходимая для расширения аорты и поступления крови) превращается в кинетическую (которая расходуется на движение крови по артериям). Эту волну можно ощутить, нажав кончиком пальца на артерию запястья.
Движение крови по кровеносным сосудам большого и малого кругов кровообращения связано с работой сердца. В артериях давление крови высокое, а в венах – низкое, разница давления в них является одним из главных условий движения крови.
Сердце задает определенную скорость движению крови.
При изгнании крови из сердца в артерии в их стенках возникает волна, которая способствует движению ее вдоль сосудистой системы. Эти волны есть результат пульсации артерии – артериальный пульс. Пульс усиливается при большем потоке крови по сосудам. Это можно наблюдать при пальпаторном прощупывании пульсации лучевой артерии (рис. 73).
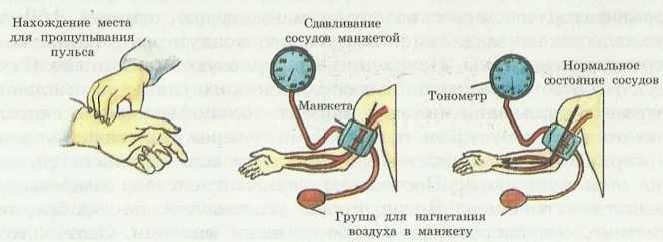
Рис. 73. Подсчет пульса. Измерение кровяного давления.
У взрослых людей в плечевом поясе артериальное кровяное давление соответствует 120/80 мм рт. ст. 120 мм рт. ст. связано с работой сердца, а 80 мм рт. ст. – с функциональным состоянием (эластичности кровеносных сосудов). Величина кровяного давления может повышаться или понижаться под влиянием трудового процесса, факторов климата, желез внутренней секреции и т.д. Повышение кровяного давления называется гипертонией. Высокое давление (гипертония) поражает кровеносные сосуды, сердце, ткани, клетки и может привести к кровоизлиянию, изменяет обмен веществ. Снижение кровяного давления называется гипотонией. Снижение кровяного давления может привести к недостаточной подаче венозной крови к сердцу и к внезапной его остановке.
Среди гуморальных факторов определенную роль играет гормон адреналин, выделяемый эндокринными железами, расположенными над почками. Адреналина выделяется особенно много при эмоциональных состояниях (радость, волнение и т.д.), он суживает просвет сосудов, повышает давление крови, учащает сердечное сокращение.
1. Что называют большим и малым кругами кровообращения? Расскажите, каково их значение?
2. Какие сосуды называют артериями, капиллярами и венами?
3. Какое влияние оказывают гипертония и гипотония на организм?
4. Посчитайте свой пульс за 1 минуту утром, в обед, вечером, в покое, сравните и объясните.
Задание.
Начертите и заполните эту таблицу в тетради.
Изменение крови в большом и малом кругах кровообращения
| Круг кровообращения | Органы, образующие круг кровообращения | Цвет крови (в артериях, венах) |
Источник
Согласно современным представлениям, легочная гипертензия (ЛГ) – это группа заболеваний, характеризующихся прогрессирующим повышением легочного сосудистого сопротивления и давления в легочной артерии, которое приводит к развитию правожелудочковой сердечной недостаточности и преждевременной гибели пациентов [1-3]. По данным ряда авторов, нарушение гемодинамики малого круга кровообращения (МКК) имеет место при дисплазии соединительной ткани (ДСТ) [4, 5].
ДСТ представляет собой уникальную онтогенетическую аномалию развития, которая относится к числу сложных, далеко не изученных вопросов в современной медицине. В основе ДСТ лежат молекулярно-генетические и онтогенетические механизмы, которые приводят к изменению структуры и функции соединительной ткани. Тканевые аномалии онтогенеза тесно связаны как с нарушением синтеза коллагена и фибриллогенеза, так и аномалиями его биодеградации, ферментопатиями, дефектом фибронектина, эластина, гликопротеидов, протеогликанов, а также дефицитом различных кофакторов ферментов (меди, цинка, магния, аскорбиновой кислоты, кислорода и др.), участвующих в образовании поперечных ковалентных связей для стабилизации коллагеновых структур. Системность поражения при ДСТ во многом обусловлена всеобъемлющим распространением в организме самой соединительной ткани, составляющей строму всех органов.
Неполноценность укладки коллагеновых фибрилл, а также слабая степень и неравномерность распространения минерализации при ДСТ создают условия для нарушения опорной функции кости в виде изменения плотности, прочности, эластичности, упругости. Клинически наиболее ярко это проявляется в виде скелетных изменений грудной клетки, позвоночника и костно-суставного аппарата. В основе деформации грудной клетки лежит также неполноценность реберных хрящей в виде дистрофических изменений хондроцитов, появлении хондриновых волокон, не имеющих пучковости, состоящих из рыхло упакованных тонких и толстых волокон, отдельных волокон с продольными щелями.
Начальные признаки скелетных деформаций у большинства пациентов с ДСТ формируются в 5-6-летнем возрасте [6]. С течением времени выраженность и количество костно-мышечных признаков ДСТ нарастают, изменения позвоночника становятся фиксированными, не поддающимися активной и пассивной коррекции [4]. Наиболее распространенными внешними признаками ДСТ у детей школьного возраста и подростков являются так называемые статические деформации: нарушения осанки и сколиозы, прогрессирующие на фоне присоединяющихся плоскостопия и гипермобильности суставов. При этом деформации грудной клетки становятся более выраженными, принимают клинические формы в виде синдрома «прямой спины», вороночной, килевидной, смешанной и др. [6]. Помимо деформаций грудной клетки и позвоночника независимым предиктором формирования торакодиафрагмальных нарушений являются гипотония и гипотрофия мышц, что закономерно приводит к усугублению торакодиафрагмальных изменений при слабости мышечного каркаса.
На скорость прогрессирования данных проявлений ДСТ влияют нерациональное питание детей, стрессы, гиповитаминозы, частые острые респираторные вирусные инфекции, кишечные инфекции, применение антибиотиков, неблагоприятная экологическая обстановка [7].
Морфоонтогенетический процесс характеризуется прогредиентным течением. В результате формирования деформаций грудной клетки и позвоночного столба, нарушений механики дыхания происходит изменение соответствия геометрии торакоабдоминальных полостей, аспирационных функций грудной клетки и диафрагмы, что затрудняет отток крови из верхней полой вены в правое предсердие. Формируется венозный «парадокс», характеризующийся относительным увеличением центрального венозного давления и малым притоком крови в правые отделы сердца. На малый выброс правого желудочка сосуды малого круга отвечают увеличением сосудистого сопротивления с пассивным повышением давления [2, 4].
Уменьшение размеров сердца в узкой деформированной грудной клетке сопровождается снижением сердечного выброса, приводит к активации прессорных рецепторов на снижение давления в аорте. Кроме того, у пациентов с наследственными изменениями обмена веществ происходит нарушение химических, коллоидно-химических процессов, а также биоэнергетических реакций, протекающих при сокращении рабочей мускулатуры. В любой системе организма развитие патологического процесса изменяет афферентное влияние на кардиовазомоторные центры, особенно если имеются отклонения параметров внутренней среды организма (газового состава, электролитного равновесия и пр.). Активация симпатической нервной системы имеет определенное значение на показатели гемодинамики малого круга кровообращения. Не вызывает сомнений, что симпатическая стимуляция реализуется в легких констрикциях артериол, артерий и даже вен, так как тонус легочных сосудов зависит от массы мышечных элементов в их стенках и определяется воздействием на их рецепторы рядом адренергических субстанций: катехоламинов, серотонина, гистамина и др. Раздражение симпатических нервов может вызывать повышение тонуса легочных сосудов с повышением давления в малом круге кровообращения [4, 9].
Деформации грудины, ребер, позвоночника приводят к ограничению амплитуды движения диафрагмы. Смещение диафрагмы на 1 см сопровождается уменьшением объема грудной клетки на 250-270 мл. При снижении объема грудной полости происходит снижение объема плевральных полостей со сдавливанием легких [4]. Уменьшение объема легких на 1 см3 способствует уменьшению объема вентилируемого воздуха через легкие на 50 мл.
Достаточно длительное время уменьшение объема грудной полости в сочетании с вегетативной дисфункцией, сопровождающейся увеличением частоты дыхательных движений, поддерживают нормальные показатели максимальной вентиляции легких и дыхательного резерва. С утяжелением торакодиафрагмального синдрома увеличивается дыхательный объем (ДО), преимущественно за счет снижения резервного объема вдоха, что тормозит уменьшение жизненной емкости легких (ЖЕЛ) [4]. С возрастом у пациентов происходит усугубление тугоподвижности в реберно-позвоночно-грудинных сочленениях, на этом фоне уменьшается растяжимость легких и количество растяжимой легочной паренхимы, снижается ЖЕЛ и минутный объем дыхания (МОД). Сдавление легких со снижением их объема и вентиляционной способности создает условия для увеличения сосудистого сопротивления за счет редукции сосудистого русла малого круга кровообращения [4, 9]. Снижение функции внешнего дыхания ведет к хроническому кислородному голоданию (гипоксической гипоксии) [4], что также способствует повышению давления в МКК.
Однако известно, что сосудистая сеть МКК является высокоэластичным резервуаром, который оказывает гораздо меньшее сопротивление кровотоку, чем сосуды системной циркуляции. В связи с этим даже троекратное повышение легочного сопротивления не вызывает роста давления в легочной артерии из-за соответствующего снижения сосудистого сопротивления. Таким образом, способность к существенному изменению кровотока без изменения давления является важной особенностью гемодинамики МКК у пациентов с ДСТ: увеличение размера легочного ствола играет важную роль в обеспечении достаточного кровотока [4].
Снижение легочного сосудистого сопротивления при этом позволяет временно снизить постнагрузку на правый желудочек и не требует высокого внутрижелудочкового давления для создания необходимого градиента между правым желудочком и легочной артерией. Относительное повышение сопротивления кровотоку приводит к повышению скорости сокращения правого желудочка. При этом расходуется большое количество энергии, требующее удлинения диастолического процесса, направленного на восстановление энергетических запасов [4].
Учитывая, что количество капиллярной крови в легких находится в тесной зависимости от величины ударного объема, можно предположить, что характерное для пациентов с ДСТ снижение ударного объема, повышение давления в легочных сосудах способствуют уменьшению площади капиллярного русла в легких, что также имеет значение для нарушений гемодинамики малого круга кровообращения [4, 9]. Рост давления в МКК («пассивная» гипертония) является одной из причин повышения периферического сопротивления в результате рефлекторного воздействия с сосудов малого круга на сосуды большого, что, несомненно, влияет на сократительную способность левого желудочка.
На фоне прогрессирования диспластикозависмых изменений у пациентов присоединяются нарушения со стороны бронхолегочной системы: изменяется функция мышечно-хрящевого каркаса трахеобронхиального дерева и альвеолярной ткани, делая их повышенно эластичными, формируется дискинезия стенки воздухопроводящих путей (раздувание на вдохе и коллапс на выдохе), что способствует задержке эвакуации секрета, уменьшению средней скорости воздушного потока в промежутке от бронхов мелкого до бронхов крупного калибра и объема форсированного выдоха за одну секунду. Методы математического моделирования позволили выделить четыре клинических варианта бронхолегочного синдрома при ДСТ: бронхитический, буллезный, гипервентиляционный и торакодиафрагмальный, связанный с развитием типичных изменений вентиляции и легочной гемодинамики [9].
Математический анализ показывает, что на величину среднего давления в легочной артерии достоверно влияют степень и выраженность деформации грудной клетки и позвоночника, приводящие к рестриктивному дистелектазу нижних долей легкого. Уменьшение объема легких при этом приводит к увеличению сосудистого сопротивления. По-видимому, этому способствует не только редукция сосудистого русла, но и изменение хода и формы мелких легочных сосудов и капилляров.
Уменьшение общей площади и общего сечения капиллярной сети легких влечет за собой цепь компенсаторных механизмов, направленных на увеличение поставки кислорода тканям и элиминации углекислого газа из организма. Некоторое увеличение альвеолярной вентиляции (ее резкое увеличение не выгодно из-за нарушения биомеханики экскурсии грудной клетки и диафрагмы – пародоксального дыхания) оказывает существенный прирост удельной перфузии легких.
Нарастание кровенаполнения сосудов малого круга кровообращения до определенного момента может не отражаться на уровне давления в легочной артерии и крупных венах за счет компенсаторного увеличения депонирования крови. Со временем, при более значительном увеличении объема крови и недостаточном снижении сосудистого сопротивления, происходит закрепление и прогрессирование легочной гипертензии [4, 7]. Длительное повышение давления в системе легочной артерии ведет к постепенному утолщению стенок сосудов со снижением их просвета, склерозу легочной паренхимы и ухудшению кровообращения [4].
Повышение давления в системе легочной артерии является пусковым фактором ауторегуляции, основанной на способности миокарда усиливать мощность сокращения и уровень работоспособности в ответ на повышение сопротивления выбросу крови из желудочка без изменения исходной длины мышечного волокна. Снижение емкостных свойств малого круга кровообращения изменяет эффективность работы сердца, так как при пониженной растяжимости сосудистой стенки выброс одного и того же количества крови требует дополнительной затраты энергии. Для компенсации существующих дефектов требуется увеличение минутного объема сердца за счет учащения сердечных сокращений, способствующее повышению легочной перфузии и являющееся основным механизмом компенсации недопоставки кислорода тканям [4, 9].
Ухудшение экстракардиальных условий и нарастание систолического давления в легочной артерии становятся причиной пространственно-функциональной асимметрии сократительной функции миокарда. У пациентов укорачивается период изгнания крови из правого желудочка. А более выраженное сдавление правых отделов сердца деформированными ребрами и грудиной обусловливает увеличение периода расслабления правого желудочка. Вынужденное увеличение интенсивности функционирования кардиоструктур в данных условиях не компенсирует насосную функцию сердца, а развивающаяся при этом диастолическая ригидность с ограничением податливости миокарда, замедлением течения диастолических фаз еще больше ограничивает объемные показатели сердца. В ответ на сложившуюся ситуацию повышается активность правого и левого предсердий (активного наполнения). Несмотря на это, происходит снижение ударного объема крови, уменьшение фракции выброса левого и правого желудочков, что способствует повышению периферического сопротивления. Компенсаторно-приспособительные реакции у данной группы пациентов включают в свой диапазон полный набор как внутрикардиальных, так и интракардиальных сосудистых регуляторных механизмов, однако состояние этих компенсаторных реакций носит характер угрожаемого срыва. Постепенно повышается легочное сосудистое сопротивление, с увеличением давления в легочной артерии, что свидетельствует о снижении сократительной способности миокарда и истощении компенсаторных механизмов.
Необходимость увеличения мощности сокращения правого желудочка на фоне редукции диафрагмального движения и уменьшения эластической тяги легких приводит к нарушению венозного притока к сердцу [4]. Уменьшение объема грудной клетки и редукция движений диафрагмы ведут к снижению передачи энергии накопления сердцу во время диастолы, обеспечивающей быстрое наполнение его полостей, в результате чего происходит уменьшение постсистолического объема в венозном притоке к сердцу. Уменьшение эластической тяги легких при этом сопровождается снижением объема пресистолической фазы наполнения сердца. Усиление мощности сокращения миокарда при его гиперфункции в ситуации «маленький объем сердца – маленький выброс» приводит к увеличению систолического притока. Уменьшение фазы диастазиса является результатом увеличения дебита притока в систолическую фазу.
При ДСТ, сопровождающейся деформацией грудной клетки, систолическое давление в легочной артерии более чем на 1/3 превышает уровень у здоровых лиц, не достигая при этом патологических значений (табл.).

Однако относительно большие значения показателя в сочетании с тенденцией к увеличению размера легочной артерии и размера выносящего тракта правого желудочка свидетельствуют о формировании нарушений гемодинамики МКК [8]. Условия, способствующие этому, имеют прогредиентное течение и приблизительно к 40-летнему возрасту могут привести к формированию классической легочной гипертензии [4, 7].
Патофизиологические изменения, возникающие при этом, формируют в организме своеобразную клиническую симптоматику: быстрая утомляемость, снижение работоспособности и толерантности к физической нагрузке. Хроническая гипоксия клинически выражается в развитии не только астенического синдрома, но и гипотрофии мышечной системы, формировании дистрофических изменений органов, ухудшении функционального состояния всего организма.
Таким образом, повышение давления в малом круге кровообращения является одним из важных механизмов изменений электромеханической активности миокарда, центральной и периферической гемодинамики, венозного притока крови к сердцу при ДСТ [4, 8-10].
Подавляющее большинство авторов считают, что гипертрофия и/или дилятация правого желудочка является следствием повышения сосудистого легочного сопротивления и легочной артериальной гипертензии. Последние определяют возникновение правожелудочковой сердечной недостаточности, а возникновение легочного сердца определяет трудоспособность и продолжительность жизни больных.
Максимально раннее начало коррекции условий, приводящих к повышению давления по МКК, включающее помимо медикаментозной терапии консультирование по питанию, лечебную гимнастику, дозированные физические упражнения, физиотерапию, психокоррекцию, ручной массаж, позволит сохранить качество жизни этих пациентов, предотвратить их инвалидизацию и смертность [9-12].
Литература
- Диагностика и лечение легочной гипертензии. Национальные рекомендации ВНОК // Кардиоваскулярная терапия и профилактика. 2007. 6 (6), приложение 2. С. 503-522
- Легочная гипертензия. Консенсус экспертов ACC и AHA (2009) // Medicine Review. 2009. № 4 (09). С. 22-31.
- Диагностика и лечение легочной гипертензии. Клинические рекомендации РМОАГ. 2013. [электронный ресурс www.cardioweb.ru, дата обращения 11.01.2016.
- Яковлев В. М., Нечаева Г. И. Кардиореспираторные синдромы при дисплазии соединительной ткани. Омск, 1994. 160 с.
- Кадурина Т. И., Горбунова В. Н. Дисплазия соединительной ткани: рук. для врачей. СПб: Элби, 2009. 704 с.
- Нечаева Г. И., Викторова И. А. Дисплазия соединительной ткани: терминология, диагностика, тактика ведения пациентов. Омск. 2007. 185 с.
- Нечаева Г. И. и др. Состояние гемодинамики малого круга кровообращения у пациентов с дисплазией соединительной ткани // Лечащий Врач. 2011. № 7. С. 34-37.
- Вершинина М. В. и др. Эндогенные и экзогенные факторы риска формирования бронхолегочного синдрома у пациентов с дисплазией соединительной ткани // Справочник врача общей практики. 2014. № 10. С. 3-11.
- Нечаева Г. И. и соавт. Выявление и тактика ведения пациентов с недифференцированной дисплазией соединительной ткани. Метод. рекомендации для врачей под ред. академика РАМН, д.м.н. А. И. Мартынова. М.: ООО «РГ ПРЕ100», 2011. 52 с.
- Вершинина М. В., Нечаева Г. И., Хоменя А. А., Дрокина О. В. Эффективность медицинской реабилитации при бронхолегочном синдроме у пациентов с дисплазией соединительной ткани // Медицинский вестник Северного Кавказа. 2015. № 1 (т. 10). С. 50-55.
- Рекомендации по количественной оценке структуры и функции камер сердца // Российский кардиологический журнал. Приложение 1. 2012. № 3 (95). С. 1-28.
- Нечаева Г. И., Дрокина О. В., Мартынов А. И. и др. Основы курации пациентов с дисплазией соединительной ткани в первичном звене здравоохранения // Терапия. 2015. № 1. С. 29-36.
Г. И. Нечаева1, доктор медицинских наук, профессор
Е. Н. Логинова, кандидат медицинских наук
М. В. Вершинина, кандидат медицинских наук
ГБОУ ВПО ОмГМУ МЗ РФ, Омск
1 Контактная информация: profnechaeva@yandex.ru
Источник
