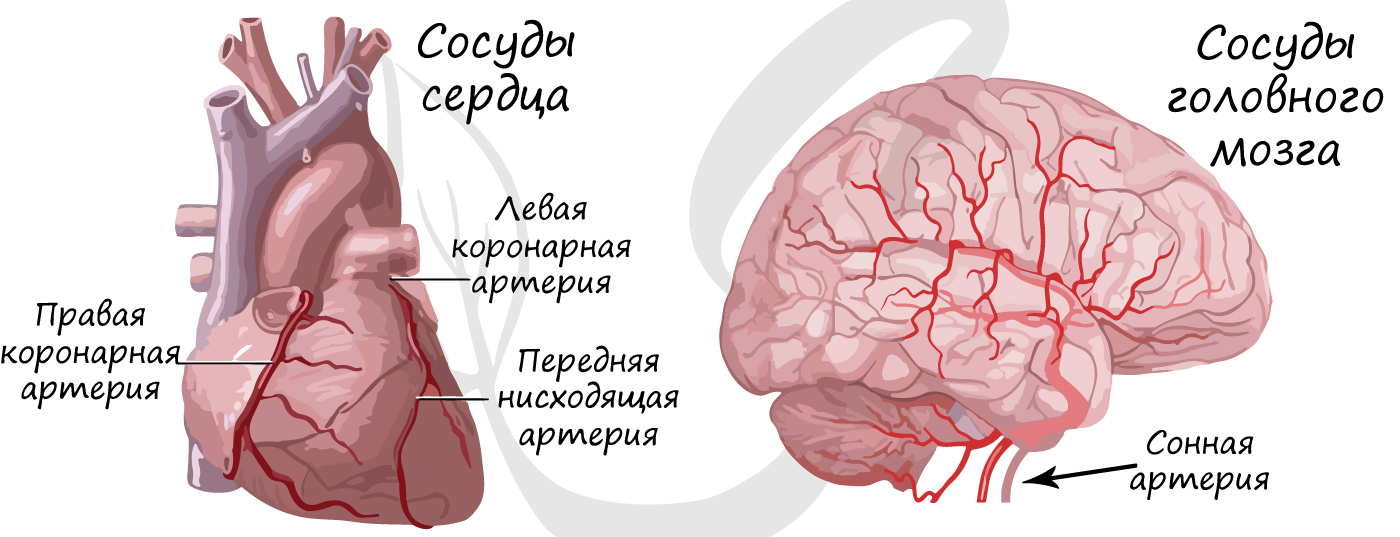
С только у человека сосудов сердца
Сердечно-сосудистая система человека замкнутая. Это означает, что кровь перемещается только по сосудам и отсутствуют какие-либо полости, куда кровь изливается. Благодаря работе сердца и разветвленной системе сосудов, каждая клетка нашего организма получает кислород и питательные вещества, которые необходимы для жизнедеятельности.
Обратите внимание на устоявшееся название – сердечно-сосудистая система. На первое место выносится именно сердечная мышца, которая выполняет важнейшую функцию. Мы переходим к изучению этого уникального органа.
Сердце
Раздел медицины, изучающий сердце, носит название кардиология (от др.-греч. καρδία – сердце и λόγος – изучение). Сердце – полый мышечный орган, сокращающийся с определенным ритмом в течение всей жизни человека.
Снаружи сердце покрыто околосердечной сумкой – перикардом. Состоит из 4 камер: 2 желудочков – правого и левого, и 2 предсердий – правого и левого. Запомните, что между желудочками и предсердиями находятся створчатые клапаны.
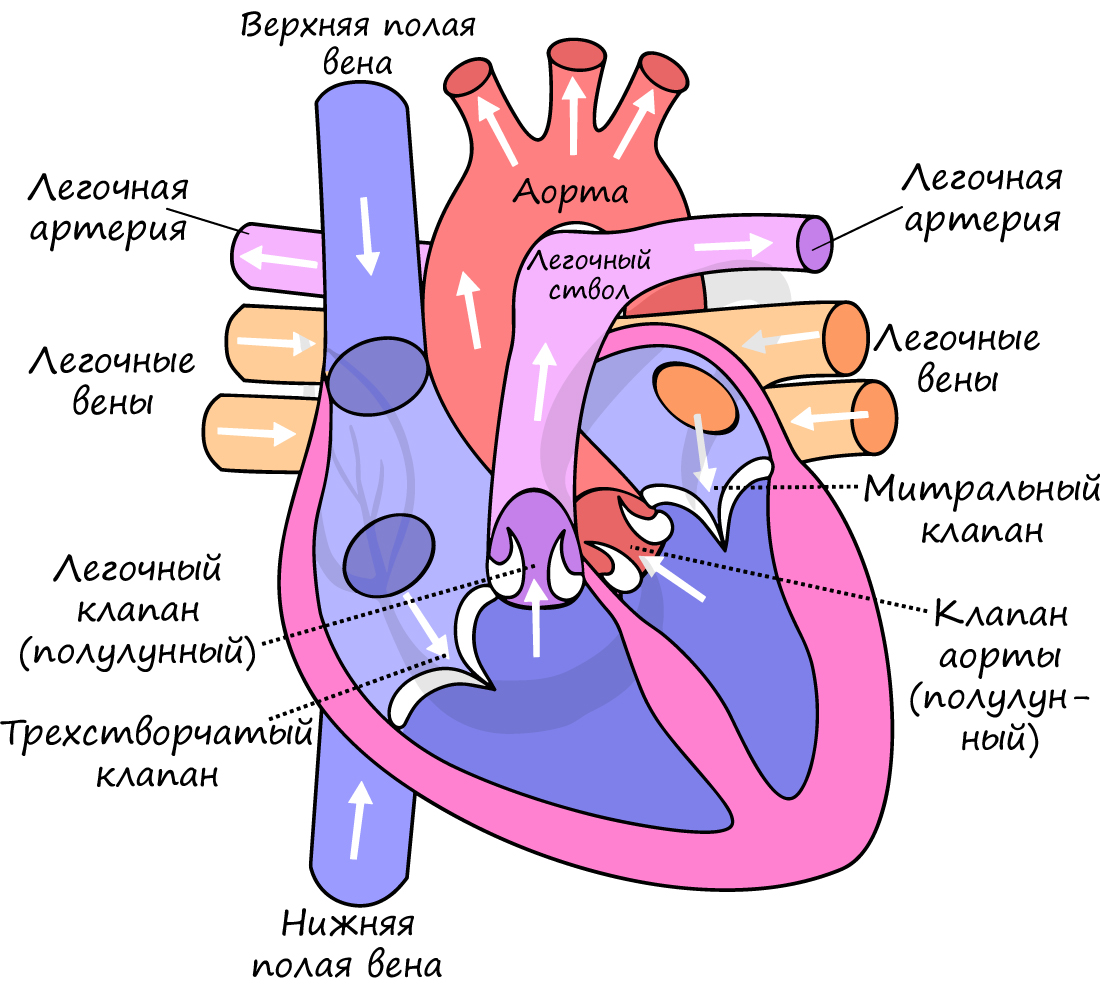
Между правым предсердием и правым желудочком расположен трехстворчатый (трикуспидальный) клапан, между левым предсердием и левым желудочком – двустворчатый (митральный) клапан.
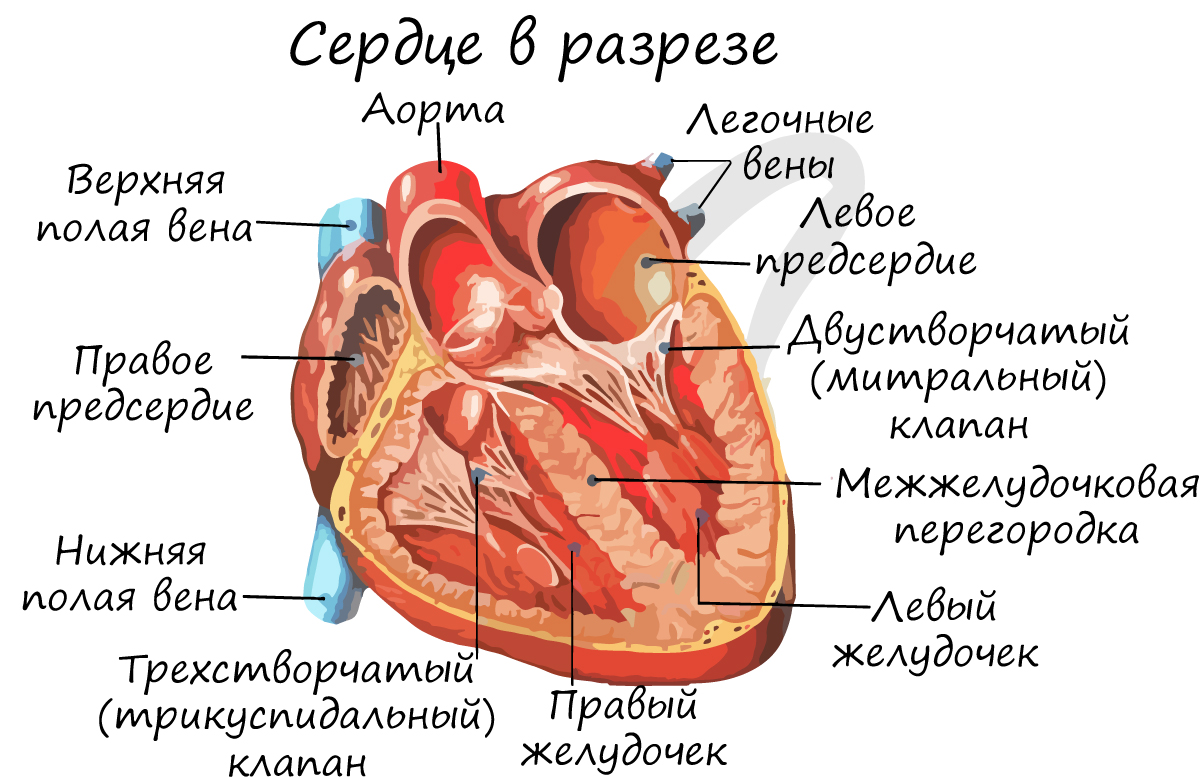
В сердце кровь движется однонаправленно: из предсердий в желудочки, благодаря наличию створчатых (атриовентрикулярных) клапанов (от лат. atrium – предсердие и ventriculus – желудочек).
От левого желудочка отходит самый крупный сосуд человека – аорта, диаметром 2.5 см, кровь в которой течет со скоростью 50 см в секунду. От правого желудочка отходит легочный ствол. Между левым желудочком и аортой, а также правым желудочком и легочным стволом находятся полулунные клапаны.
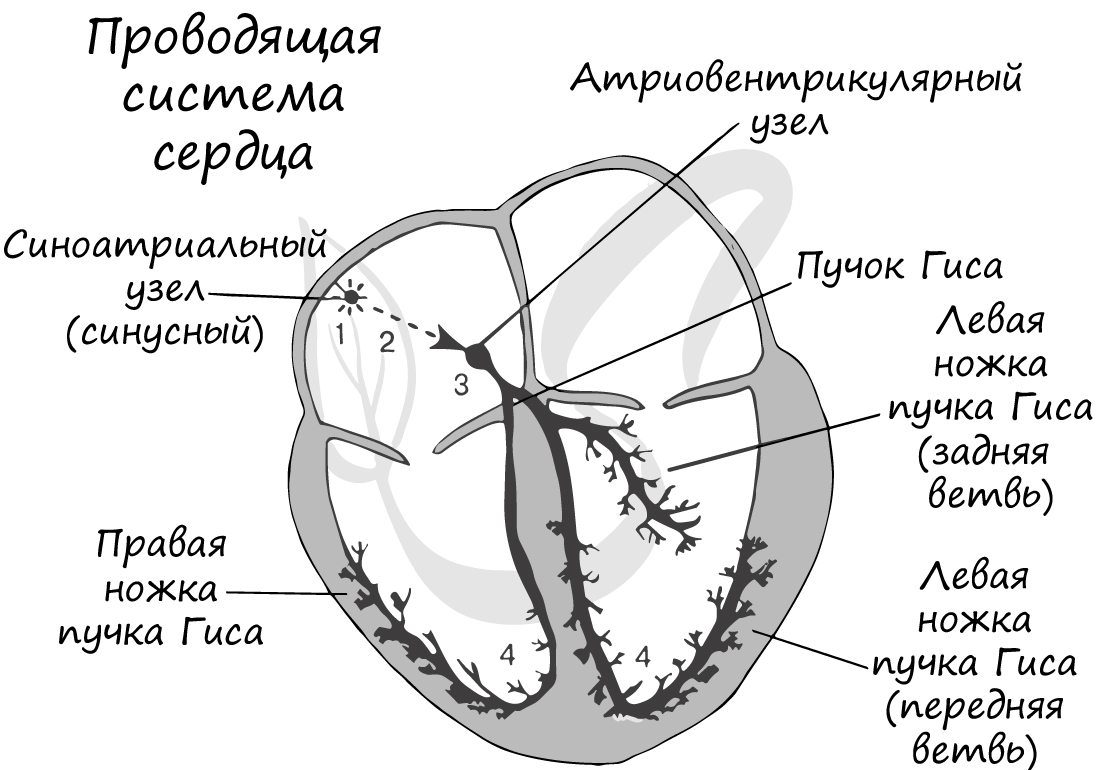
Мышечная ткань сердца представлена одиночными клетками – кардиомиоцитами, обладающими поперечной исчерченностью. Сердце обладает особым свойством – автоматией: изолированное от организма сердце продолжает сокращаться без внешних воздействий. Это связано с наличием в толще мышечной ткани особых клеток – пейсмекерных (клетки водителя ритма, атипичные кардиомиоциты), которые сами периодически генерируют нервные импульсы.
В сердце имеется проводящая система благодаря которой возбуждение, возникшее в одной части сердца, постепенно охватывает другие части. В проводящей системе выделяют синусный, атриовентрикулярный узлы, пучок Гиса и волокна Пуркинье. Именно благодаря наличию этих проводящих структур сердце способно к автоматии.
Сердечный цикл
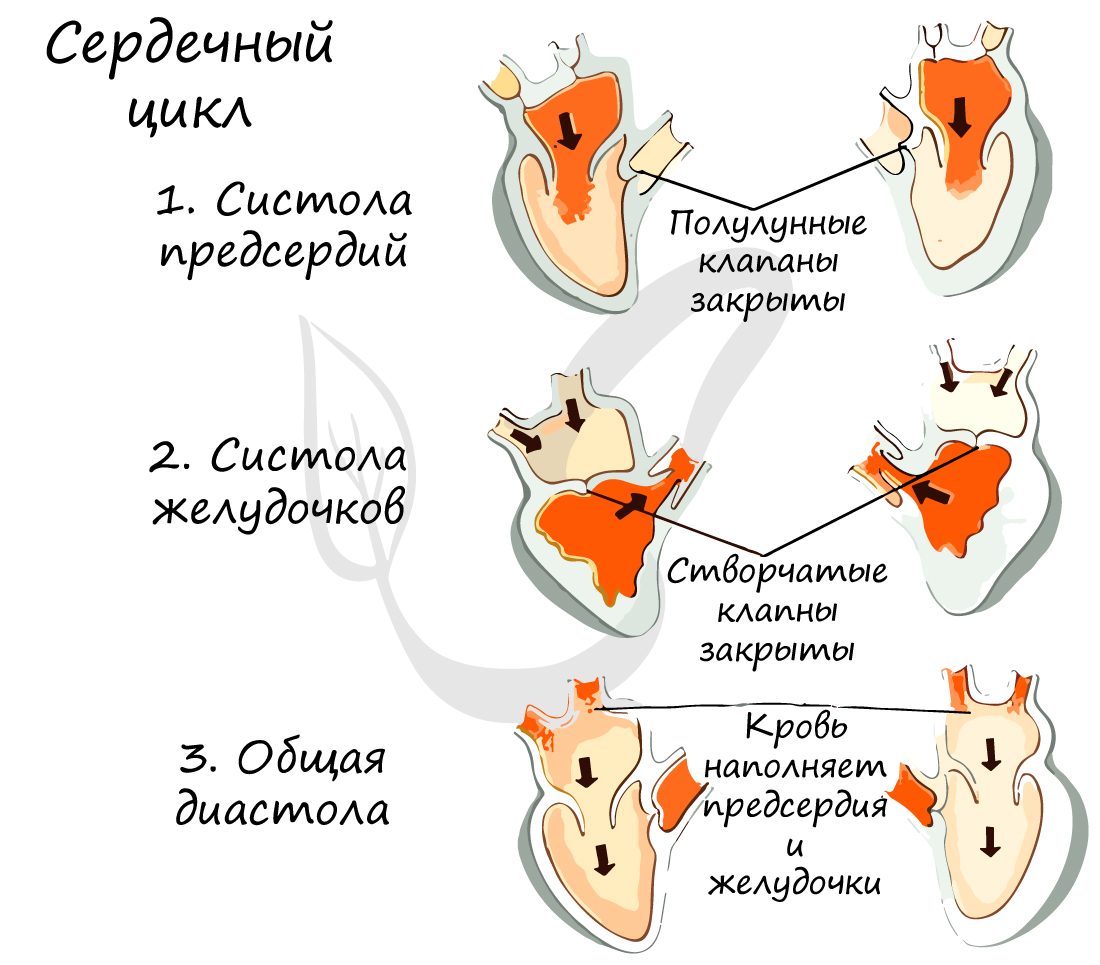
Работа сердца заключается в последовательно сменяющих друг друга трех фазах:
- Систола предсердий (от греч. systole – сжимание, сокращение)
Длится 0,1 сек. В эту фазу предсердия сокращаются, их объем уменьшается, и кровь из них поступает в желудочки. Створчатые клапаны в период этой фазы открыты, полулунные – закрыты.
- Систола желудочков
Длится 0,3 сек. Створчатые (атриовентрикулярные) клапаны закрываются, чтобы не допустить обратного тока крови в предсердия. Мышечная ткань желудочков начинает сокращаться, их объем уменьшается: открываются полулунные клапаны. Кровь изгоняется из желудочков в аорту (из левого желудочка) и легочный ствол (из правого желудочка).
- Общая диастола (от греч. diastole – расширение)
Длится 0,4 сек. В диастолу полости сердца расширяются – мышцы расслабляются, полулунные клапаны закрываются. Створчатые клапаны открыты. В эту фазу предсердия наполняются кровью, которая пассивно поступает в желудочки. Затем цикл повторяется.
Мы уже разобрали сердечный цикл, однако я хочу акцентировать ваше внимание на некоторых деталях. В общей сложности один цикл длится 0,8 сек. Предсердия отдыхают 0,7 секунд – во время систолы желудочков и общей диастолы, а желудочки отдыхают 0,5 секунд – во время систолы предсердий и общей диастолы. Благодаря такому энергетически выгодному циклу, сердечная мышца мало утомляется при работе.
Частоту сокращений сердца (ЧСС) можно измерить с помощью пульса – толчкообразных колебаний стенок сосудов, связанных с сердечным циклом. Средняя частота пульса в норме – 60-80 ударов в минуту. У спортсмена ЧСС реже, чем у нетренированного человека. При больших физических нагрузках ЧСС может возрастать до 150 уд/мин.
Возможны изменения сердечного ритма в виде его чрезмерного урежения или учащения, соответственно выделяют: брадикардию (от греч. βραδυ – медленный и καρδιά – сердце) и тахикардию (от др.-греч. ταχύς – быстрый и καρδία – сердце). Брадикардия характеризуется урежением пульса до 30-60 уд/мин, тахикардия – выше 90 уд/мин.
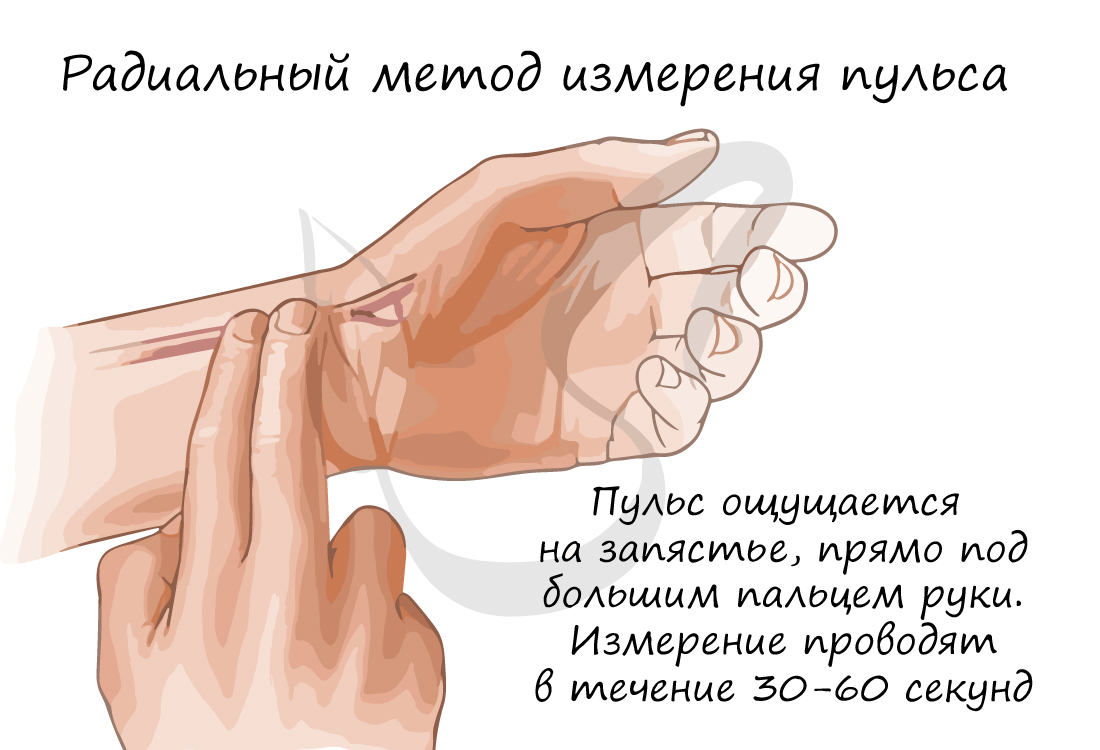
Регуляторный центр деятельности сердечно-сосудистой системы лежит в продолговатом и спинном мозге. Парасимпатическая нервная система замедляет, а симпатическая нервная система ускоряет ЧСС. Оказывают влияние также гуморальные факторы (от лат. humor – влага), главным образом гормоны: надпочечников – адреналин (усиливает работу сердца), щитовидной железы – тироксин (ускоряет ЧСС).

Сосуды
К тканям и органам кровь движется внутри сосудов. Они подразделяются на артерии, вены и капилляры. В общих чертах мы обсудим их строение и функции. Хочу заметить: если вы считаете, что по венам течет венозная, а по артериям – артериальная кровь, вы ошибаетесь. В следующей статье вы найдете конкретные примеры, опровергающие это заблуждение.
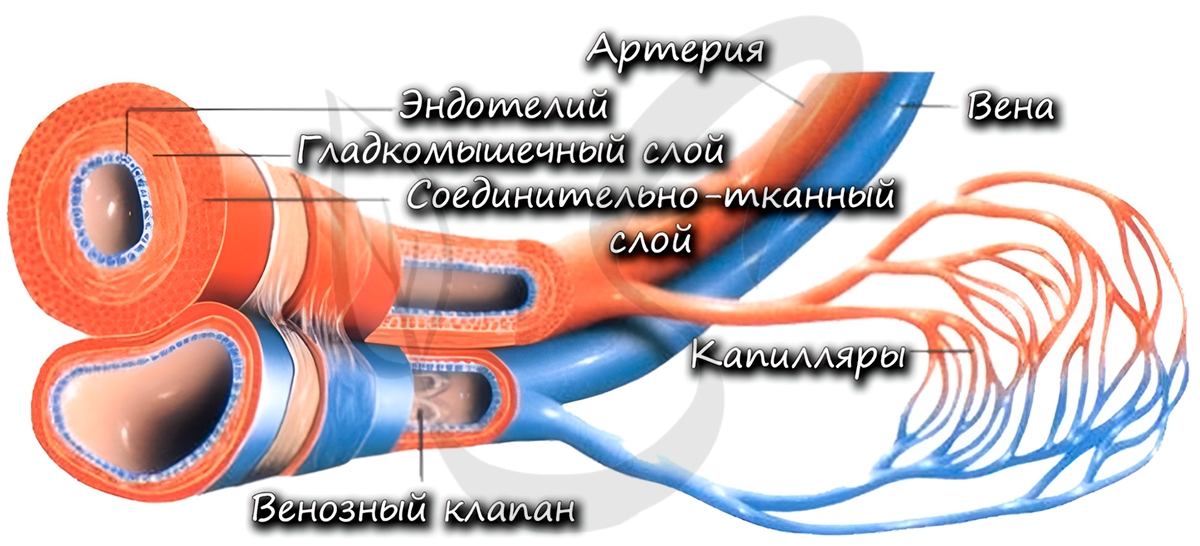
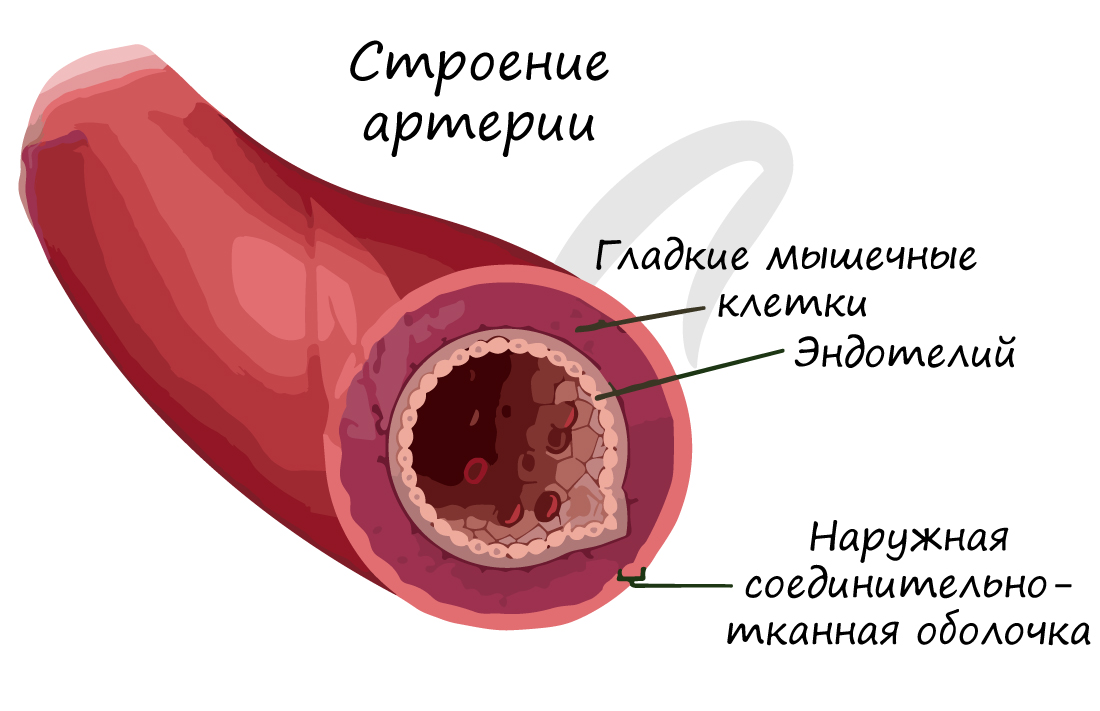
По артериям кровь течет от сердца к внутренним органам и тканям. Они обладают толстыми стенками, в составе которых имеются эластические и гладкие мышечные волокна. Давление крови в них наиболее высокое, по сравнению с венами и капиллярами, в связи с чем они и имеют вышеуказанную толстую стенку.
Изнутри артерия выстлана эндотелием – эпителиальными клетками, которые образуют однослойный пласт тонких клеток. Благодаря наличию гладких мышечных клеток в толще стенки, артерии могут сужаться и расширяться. Скорость кровотока в артериях примерно 20-40 см в секунду.
Большей частью артерии несут артериальную кровь, однако нельзя забывать об исключениях: от правого желудочка по легочным артериям к легким идет венозная кровь.
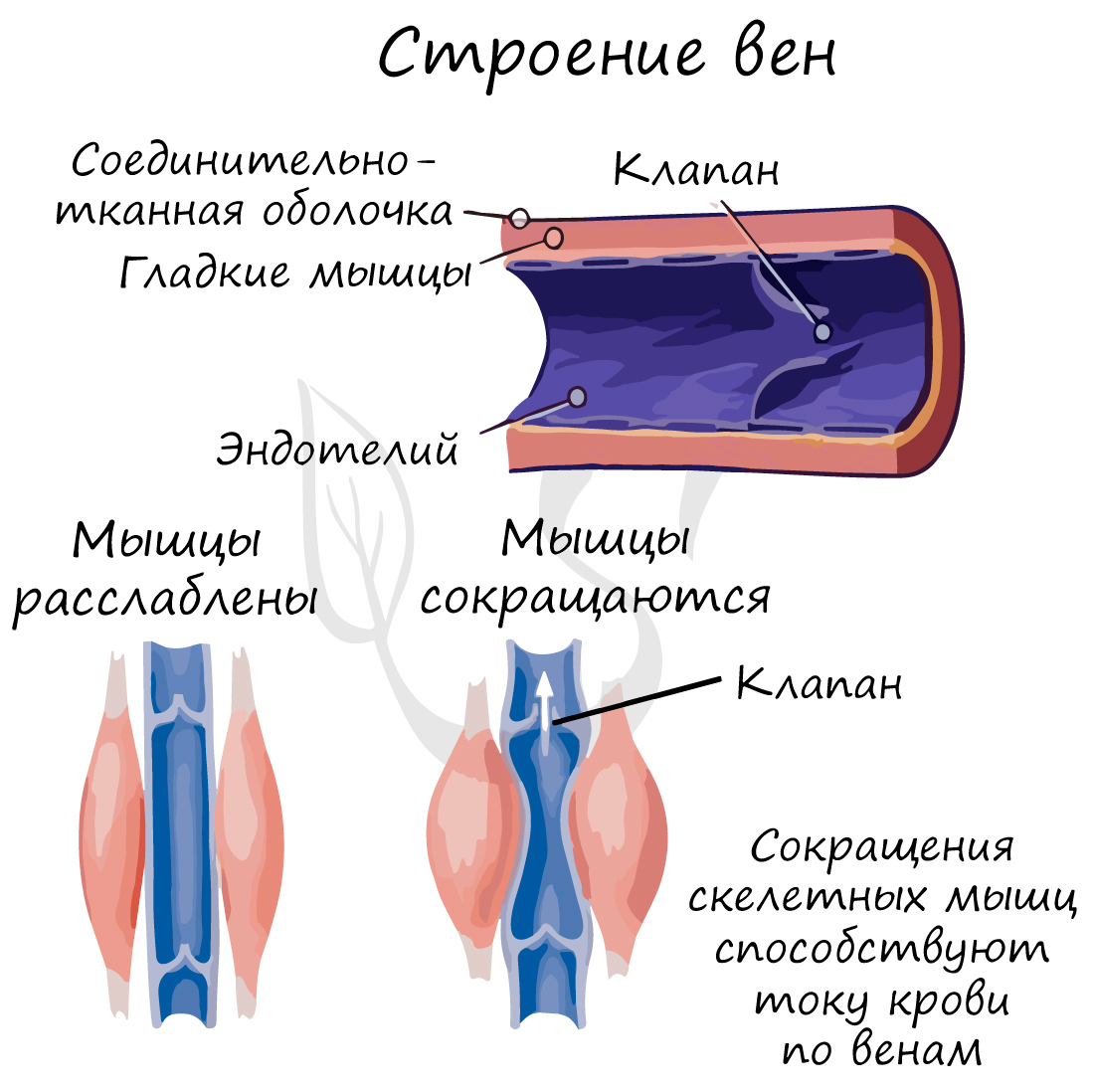
По венам кровь течет к сердцу. По сравнению со стенкой артерии, в венах меньше эластических и мышечных волокон. Давление крови в них небольшое, поэтому стенка вен тоньше, чем у артерий.
Характерный признак вен (который вы всегда заметите на схеме) наличие внутри вены клапанов. Клапаны препятствуют обратному току крови в венах – обеспечивают однонаправленное движение крови. Скорость кровотока в венах около 20 см в секунду.
Только представьте: вены поднимают кровь от ног к сердцу, действуя против силы тяжести. В этом им помогают вышеупомянутые клапаны и сокращения скелетных мышц. Вот почему очень важна физическая активность, противопоставленная гиподинамии, которая вредит здоровью, нарушая движение крови по венам.
Преимущественно в венах находится венозная кровь, однако нельзя забывать об исключениях: к левому предсердию подходят легочные вены с артериальной кровью, обогащенной кислородом после прохождения легких.
Самые мелкие кровеносные сосуды – капилляры (от лат. capillaris – волосяной). Их стенка состоит из одного слоя клеток, что делает возможным газообмен и обменные процессы различными веществами (питательными, побочными продуктами) между клетками, окружающими капилляр, и кровью в капилляре. Скорость движения крови по капиллярам самая низкая (по сравнению с артериями, венами) – составляет 0,05 мм в секунду, что необходимо для процессов обмена.
Суммарный просвет капилляров больше, чему у артерий и вен. Они подходят к каждой клетке нашего организма, именно они являются связующим звеном, благодаря которому ткани получают кислород, питательные вещества.
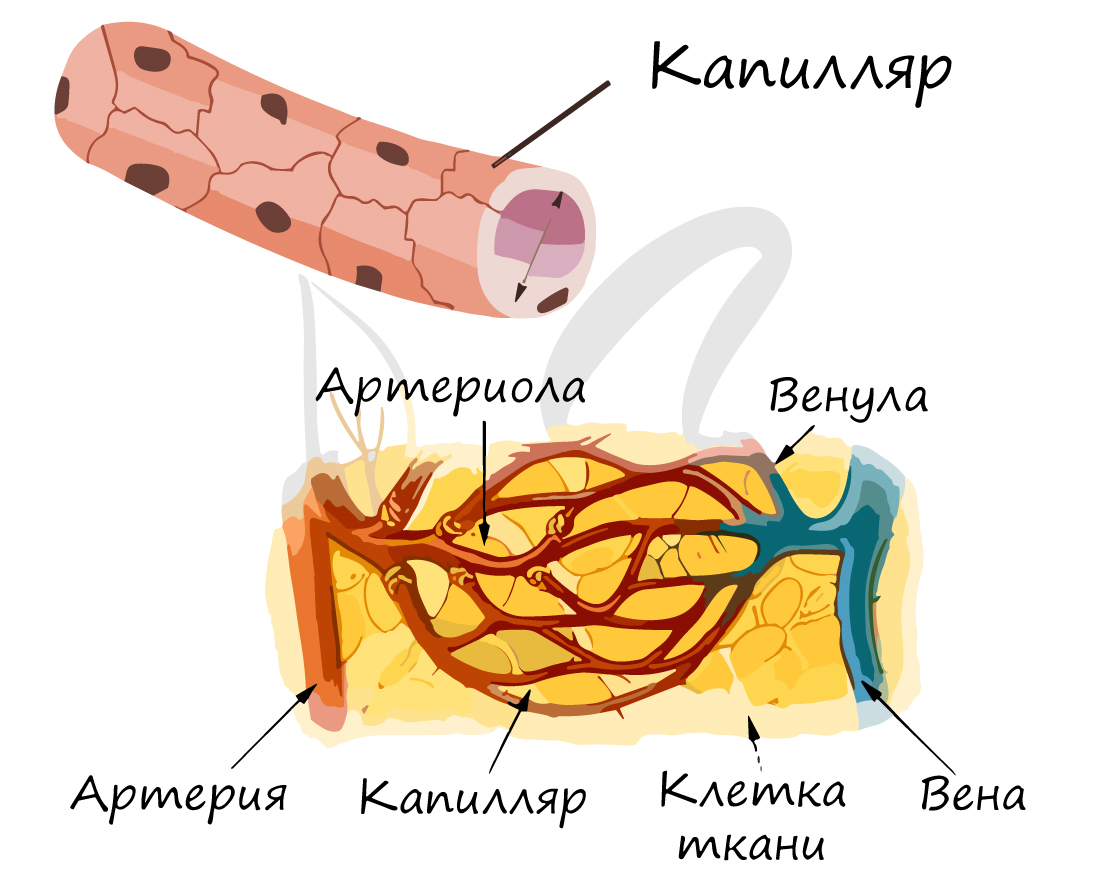
По мере прохождения крови по капиллярам, она теряет кислород и насыщается углекислым газом. Поэтому на картинке выше вы видите, что поначалу кровь в капиллярах артериальная, а затем – венозная.
Гемодинамика
Гемодинамикой называют процесс циркуляции крови. Важным показателем является кровяное давление – давление, оказываемое кровью на стенки кровеносных сосудов. Его величина зависит от силы сокращения сердца и сопротивления сосудов. Различают систолическое (в среднем 120 мм. рт. ст.) и диастолическое (в среднем 80 мм. рт. ст.) артериальное давление.
Систолическое артериальное давление подразумевает давление в кровеносном русле в момент сокращения сердца, диастолическое – в момент его расслабления.
При физической нагрузке и стрессе артериальное давление повышается, пульс учащается. Во время сна артериальное давление снижается, как и частота сердечных сокращений.
Уровень артериального давления – важный показатель для врача. Артериальное давление может быть повышено у пациента с болезнью почек, надпочечников, поэтому крайне важно знать и контролировать его уровень.
Повышение артериального давления, к примеру 220/120 мм рт. ст. врачи называют артериальной гипертензией (от греч. hyper – чрезмерно; говорить гипертония не совсем верно, гипертония – повышенный тонус мышц), а понижение, например до 90/60 мм. рт. ст. будет называться артериальной гипотензией (от греч. hypo – под, внизу).
Все мы, вероятно, хотя бы раз в жизни испытывали ортостатическую гипотензию – снижение уровня артериального давления при резком подъеме из положения сидя или лежа. Сопровождается легким головокружением, однако может приводить и к обмороку, потере сознания. Ортостатическая гипотензия может (в рамках нормы) проявляться у подростков.

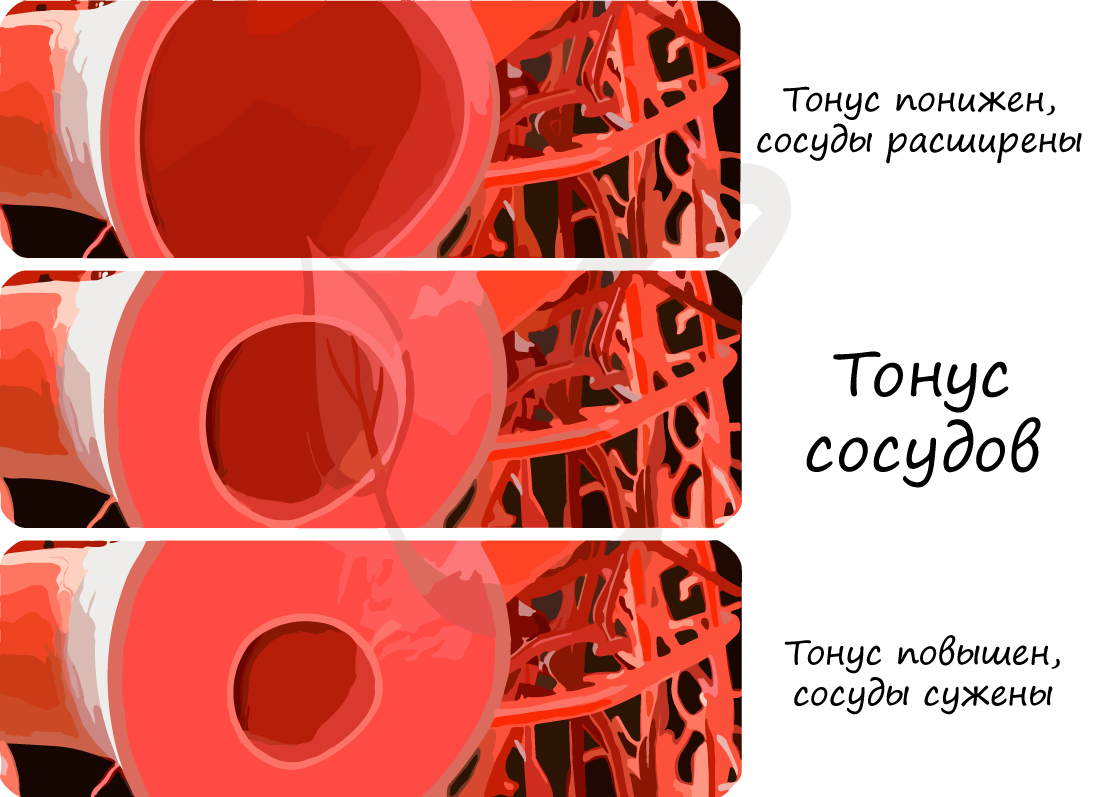
Существует нервная регуляция гемодинамики, заключающаяся в действии на сосуды волокон симпатической нервной системы, которая сужает сосуды (давление повышается), парасимпатической нервной системы, которая расширяет сосуды (давление соответственно понижается).
На просвет сосудов оказывают действия также гуморальные факторы, распространяющиеся через жидкие среды организма. Ряд веществ оказывает сосудосуживающие действие: вазопрессин, норадреналин, адреналин, другая часть оказывает сосудорасширяющее действие – ацетилхолин, гистамин, окись азота (NO).
Заболевания
Атеросклероз (греч. athḗra – кашица + sklḗrōsis – затвердевание) – хроническое заболевание артерий, возникающее в результате нарушения в них обмена жиров и белков. При атеросклерозе в сосуде формируется холестериновая бляшка, которая постепенно увеличивается в размерах, приводя в итоге к полной закупорке сосуда.
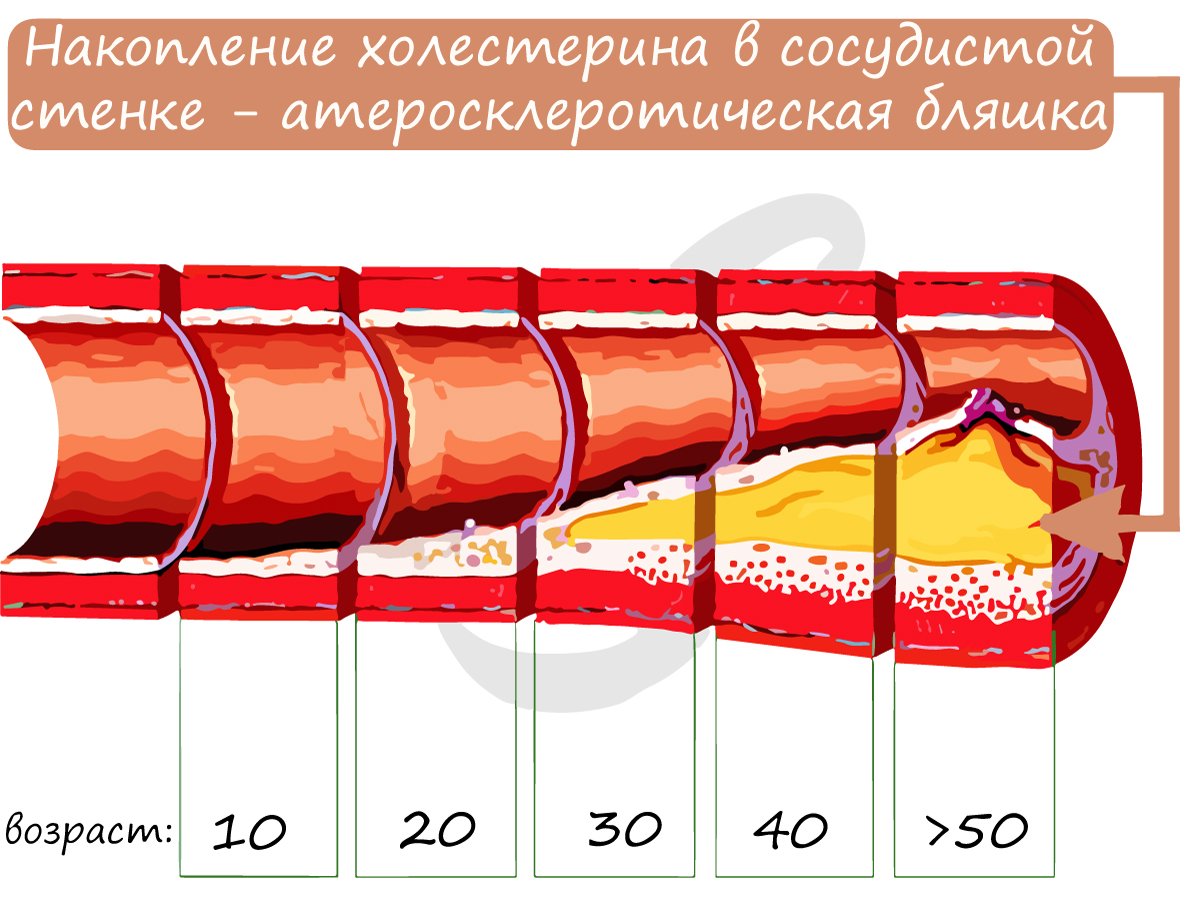
Бляшка суживает просвет сосуда, уменьшая количество крови, протекающей по нему к органу. Атеросклероз нередко затрагивает сосуды, которые питают сердце – коронарные артерии. В этом случае болезнь может проявляться болями в сердце при незначительных физических нагрузках. Если атеросклероз затрагивает сосуды головного мозга – у пациента ухудшается память, концентрация внимания, когнитивные (интеллектуальные) функции.
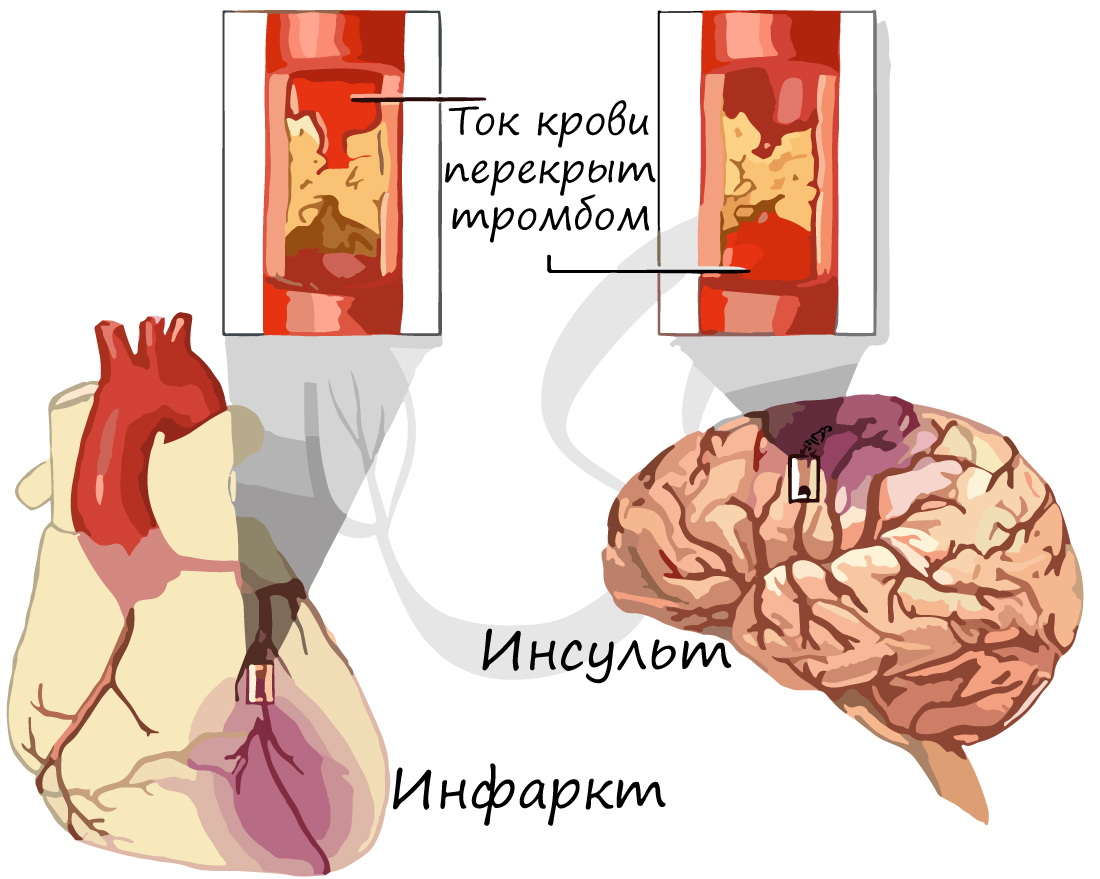
В какой-то момент атеросклеротическая бляшка может лопнуть, в этом случае происходит невероятное: кровь начинает сворачиваться прямо внутри сосуда, ведь клетки реагируют на разрыв бляшки, как на повреждение сосуда! Образуется тромб, который может закупорить просвет сосуда, после чего кровь полностью перестает поступать к органу, который этот сосуд кровоснабжает.
Такое состояние называется инфаркт (лат. infarcire – «начинять, набивать») – резкое прекращения кровотока при спазме артерии или закупорке. Инфаркт выражается в омертвлении тканей органа вследствие острого недостатка кровоснабжения. Инфаркт головного мозга называют – инсульт (лат. insultus – нападение, удар).
© Беллевич Юрий Сергеевич 2018-2021
Данная статья написана Беллевичем Юрием Сергеевичем и является его интеллектуальной собственностью. Копирование, распространение (в том числе путем копирования на другие сайты и ресурсы в Интернете) или любое иное использование информации и объектов без предварительного согласия правообладателя преследуется по закону. Для получения материалов статьи и разрешения их использования, обратитесь, пожалуйста, к Беллевичу Юрию.
Источник
Оглавление темы “Анатомия и строение сердца”:
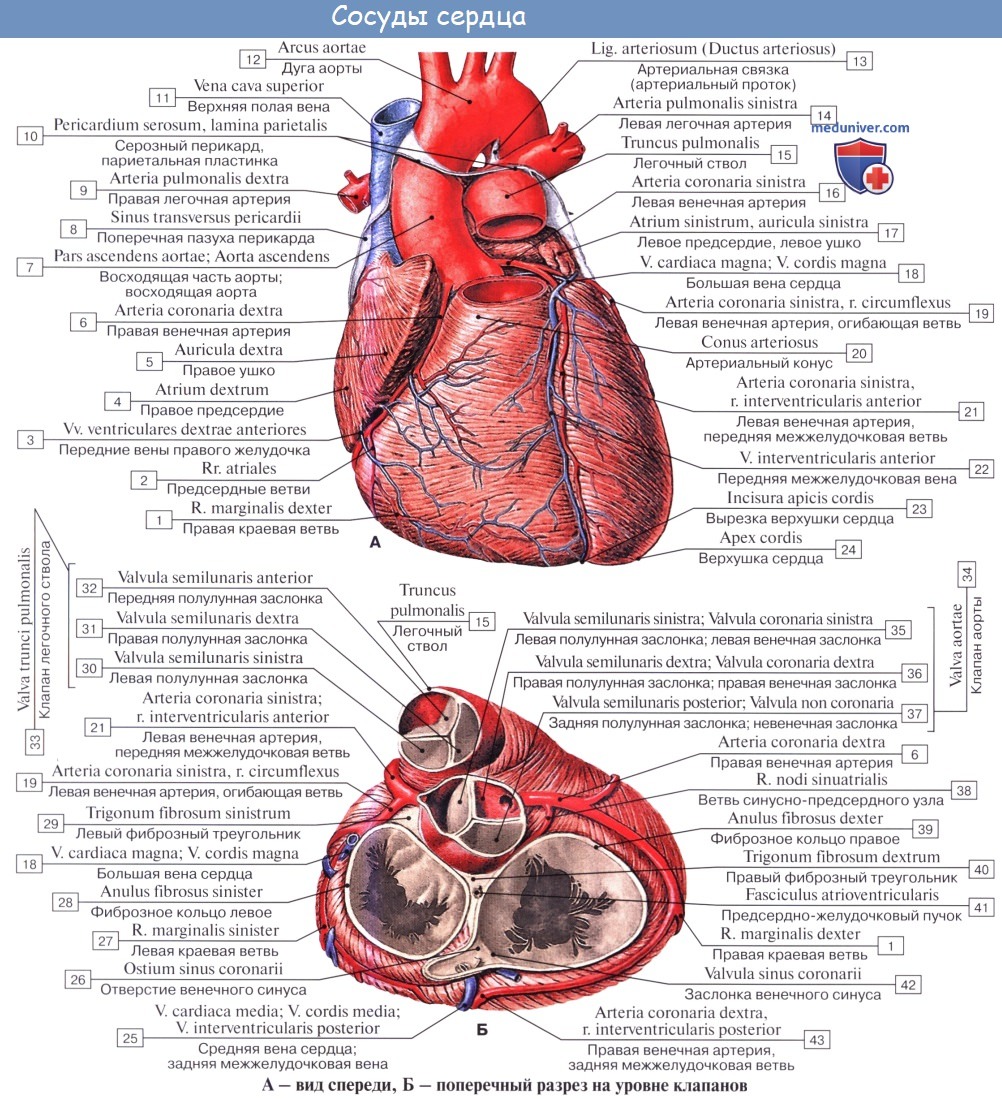
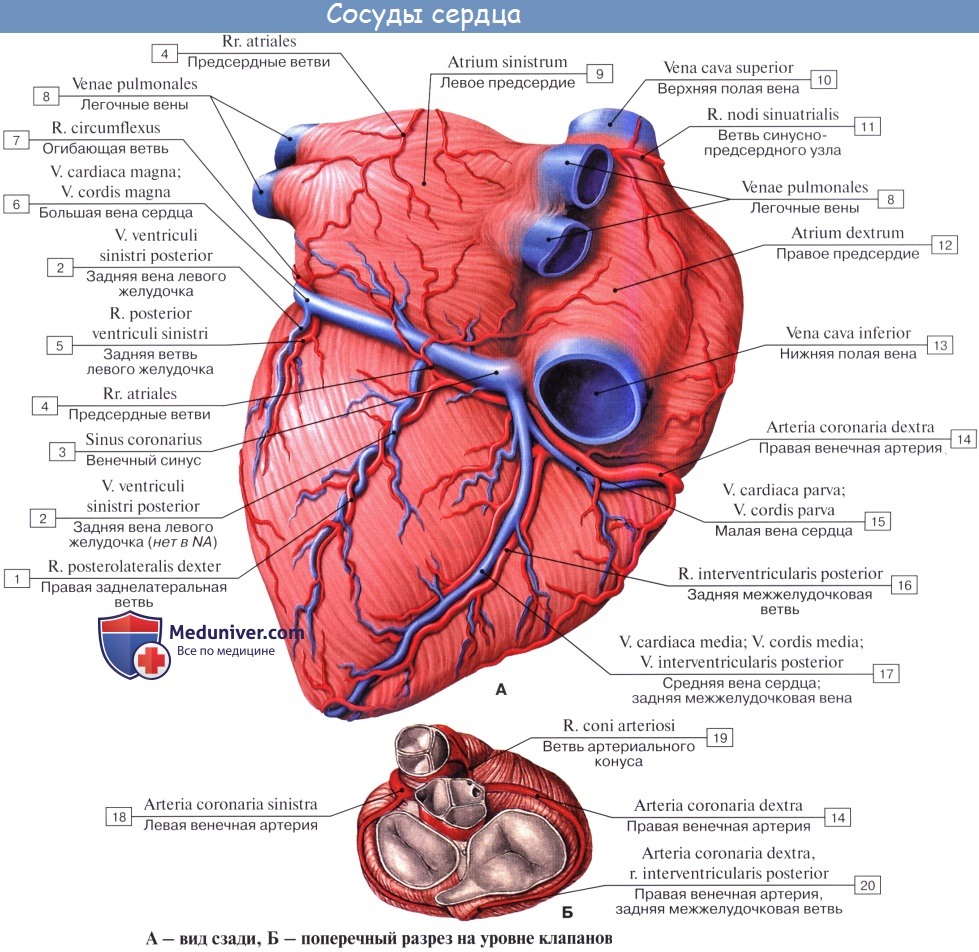
Кровоснабжение сердца. Питание сердца. Венечные артерии сердца.Артерии сердца – аа. coronariae d et sinistra, венечные артерии, правая и левая, начинаются от bulbus aortae ниже верхних краев полулунных клапанов. Поэтому во время систолы вход в венечные артерии прикрывается клапанами, а сами артерии сжимаются сокращенной мышцей сердца. Вследствие этого во время систолы кровоснабжение сердца уменьшается: кровь в венечные артерии поступает во время диастолы, когда входные отверстия этих артерий, находящиеся в устье аорты, не закрываются полулунными клапанами.
Правая венечная артерия, a. coronaria dПравая венечная артерия, a. coronaria d, выходит из аорты соответственно правой полулунной заслонке и ложится между аортой и ушком правого предсердия, кнаружи от которого она огибает правый край сердца по венечной борозде и переходит на его заднюю поверхность. Здесь она продолжается в межжелудочковую ветвь, r. interventricularis posterior. Последняя спускается по задней межжелудочковой борозде до верхушки сердца, где анастомозирует с ветвью левой венечной артерии. Ветви правой венечной артерии васкуляризируют: правое предсердие, часть передней стенки и всю заднюю стенку правого желудочка, небольшой участок задней стенки левого желудочка, межпредсердную перегородку, заднюю треть межжелудочковой перегородки, сосочковые мышцы правого желудочка и заднюю сосочковую мышцу левого желудочка. ,
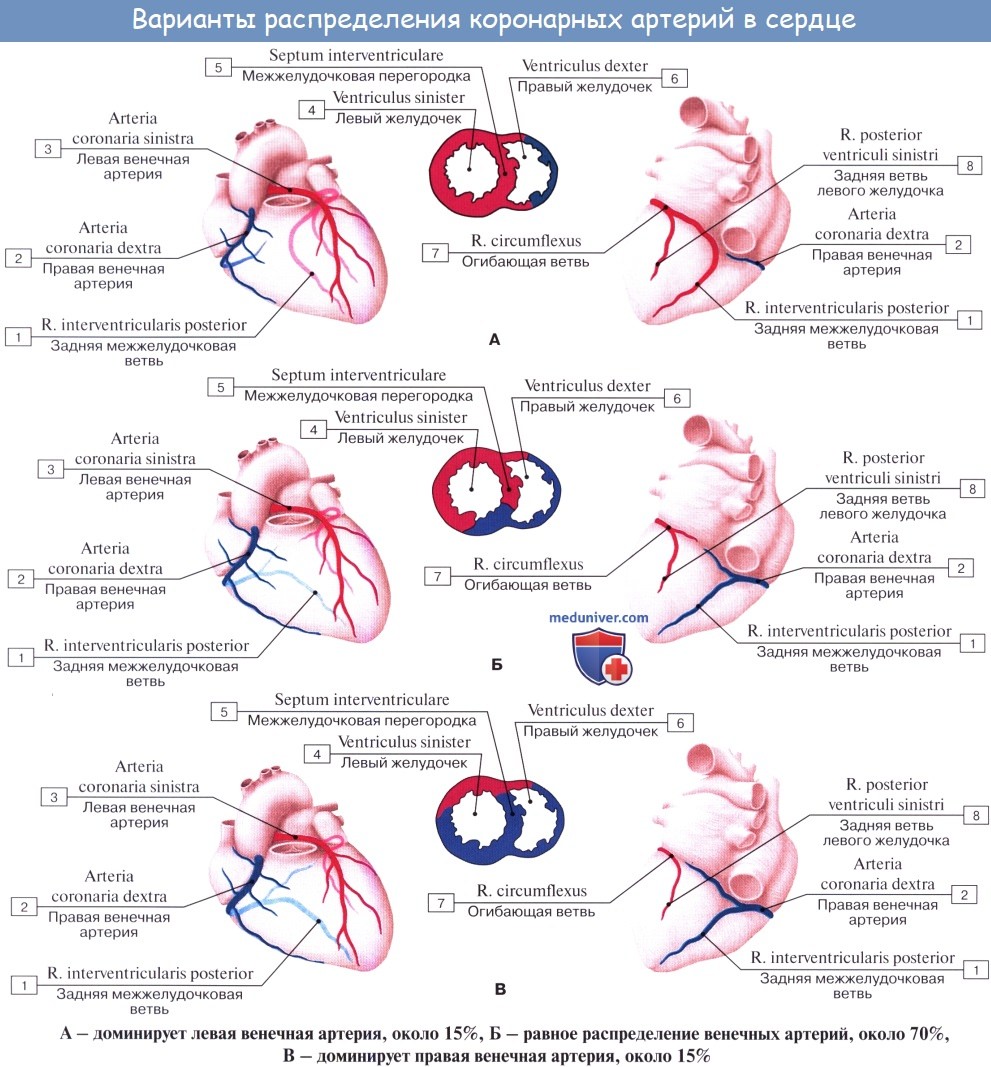
Левая венечная артерия, a. coronaria sinistraЛевая венечная артерия, a. coronaria sinistra, выйдя из аорты у левой полулунной заслонки ее, также ложится в венечную борозду кпереди от левого предсердия. Между легочным стволом и левым ушком она дает две ветви: более тонкую переднюю, межжелудочковую, ramus interventricularis anterior, и более крупную левую, огибающую, ramus circumflexus. Первая спускается по передней межжелудочковой борозде до верхушки сердца, где она анастомозирует с ветвью правой венечной артерии. Вторая, продолжая основной ствол левой венечной артерии, огибает по венечной борозде сердце с левой стороны и также соединяется с правой венечной артерией. В результате по всей венечной борозде образуется артериальное кольцо, расположенное в горизонтальной плоскости, от которого перпендикулярно отходят ветви к сердцу. Кольцо является функциональным приспособлением для коллатерального кровообращения сердца. Ветви левой венечной артерии васкуляризируют левое, предсердие, всю переднюю стенку и большую часть задней стенки левого желудочка, часть передней стенки правого желудочка, передние 2/3 межжелудочковой перегородки и переднюю сосочко-вую мышцу левого желудочка. Наблюдаются различные варианты развития венечных артерий, вследствие чего имеются различные соотношения бассейнов кровоснабжения. С этой точки зрения различают три формы кровоснабжения сердца: равномерную с одинаковым развитием обеих венечных артерий, левовенечную и правовенеч-ную. Кроме венечных артерий, к сердцу подходят «дополнительные» артерии от бронхиальных артерий, от нижней поверхности дуги аорты вблизи артериальной связки, что важно учитывать, чтобы не повредить их при операциях на легких и пищеводе и этим не ухудшить кровоснабжение сердца.
Внутриорганные артерии сердцаВнутриорганные артерии сердца: от стволов венечных артерий и их крупных ветвей соответственно 4 камерам сердца отходят ветви предсердий (rr. atriales) и их ушек (rr. auriculares), ветви желудочков (rr. ventriculares), перегородочные ветви (rr. septales anteriores et posteriores). Проникнув в толщу миокарда, они разветвляются соответственно числу, расположению и устройству слоев его: сначала в наружном слое, затем в среднем (в желудочках) и, наконец, во внутреннем, после чего проникают в сосочковые мышцы (аа. papillares) и даже в предсердно-желудоч-ковые клапаны. Внутримышечные артерии в каждом слое следуют ‘ходу мышечных пучков и анастомозируют во всех слоях и отделах сердца. Некоторые из этих артерий имеют в своей стенке сильно развитый слой непроизвольных мышц, при сокращении которых происходит полное замыкание просвета сосуда, отчего эти артерии называют «замыкающими». Временный спазм «замыкающих» артерий может повлечь за собой прекращение тока крови к данному участку сердечной мышцы и вызвать инфаркт миокарда. Учебное видео кровоснабжения сердца (анатомии артерий и вен)Другие видео уроки по данной теме находятся: Здесь – Также рекомендуем “Вены сердца. Лимфатическая система сердца.” |
Источник
Сердечно-сосудистые заболевания не только являются одной из главных причин смертности, но и стремительно «молодеют» – все чаще от них страдают люди в возрасте от 35 до 40 лет. Разбираемся, как проверить работу сердца, пока не стало поздно. В этом нам помогает эксперт по лабораторной диагностике ЛабКвест Латытина Юлия Сергеевна.
Когда нужно проверять сердце и сосуды
Когда есть симптомы. Основными симптомами сердечно-сосудистых заболеваний считаются одышка, головокружение, повышенная потливость и отёки. Если эти симптомы регулярны, то стоит обращаться к врачу.
Когда нужно принять решение насчет занятий спортом. Речь не о легкой зарядке по утрам, а о плавании, беге, серьезных силовых тренировках, то есть нагрузках средне-высокой интенсивности. То есть заниматься можно и без рекомендации врача, но перед подготовкой к марафону нужно посетить кардиолога. Особенно, если вы хотите заниматься спортом ради результатов.
Когда есть факторы риска. Среди основных факторов риска: диабет, курение, стрессы, малоподвижный образ жизни, высокий уровень холестерина, высокое давление, сердечно-сосудистые заболевания родственников. Обо всех этих факторах нужно обязательно рассказывать врачу.
Какие есть методы диагностики сердца
Пробы Мартине и Штанге. С этими тестами можно дома измерить пульс и понять, нужно ли идти к врачу для дальнейшей диагностики. Особенно, если выраженных симптомов нет, а понять состояние здоровья хочется.
Проба Мартине проводится следующим образом: пациент должен присесть 20 раз за 30 секунд. После замерить пульс и зафиксировать результат. Далее нужно сделать минутный перерыв и замерить пульс повторно. Нормальным результатом считается разница в 60-80% между показателями пульса в состоянии покоя и после приседаний.
Для пробы Штанге нужно сделать 2-3 глубоких вдоха-выдоха и задержать дыхание. Если удается не дышать больше 40 секунд, то, скорее всего, проблем нет. Если меньше 40, нужно идти к кардиологу.
Осмотр кардиолога. Диагностика сердца начинается в кабинете кардиолога. Врач спросит о симптомах, перенесенных инфекциях, применении лекарств, употреблении алкоголя и табака, психологическом напряжении и стрессах. Также он узнает семейный и личный анамнез, выяснит, нет ли хронических заболеваний.
Кардиолог оценивает цвет кожи, чтобы исключить анемию и другие нарушения функций сердца, проверяет пульс, чтобы оценить кровоток, измеряет артериальное давление и температуру тела. Также осматривает вены шеи, перкутирует грудную клетку и выслушивает сердце стетоскопом.
При необходимости кардиолог обращается к окулисту, чтобы тот осмотрел сосуды и нервные окончания сетчатки глаза. Это также позволяет определить склонность к сердечно-сосудистым заболеваниям.
Электрокардиография. Электрокардиограмма помогает проверить работу водителя ритма сердца, оценить проводимость электрических импульсов, частоту и ритм сердечных сокращений. Также ЭКГ может показать повреждение сердечной мышцы после инфаркта. Этот метод один из самых простых безболезненных – для него нужен только электрокардиограф, проводят его, как правило, быстро.
Лабораторные анализы. Комплексные программы анализов показывают риск развития атеросклероза, который в свою очередь, может привести к развитию нарушений сердечного ритма, стенокардии, инфаркту миокарда и внезапной остановке сердца. Программы исследований показаны как мужчинам, так и женщинам. Врачи рекомендуют сдавать такой анализ всем пациентам старше 20 лет не реже, чем раз в 5 лет. При наличии факторов риска и после 40 лет исследование может назначаться чаще.
Нагрузочные тесты. Если знать, как человек выдерживает физические нагрузки, можно понять, есть ли у него ишемическая болезнь сердца, насколько поражены сосуды, а также выявить другие признаки заболеваний, которые не проявляются в состоянии покоя.
Пациента подключают к электрокардиографу и/или тонометру, он выполняет разные виды физической нагрузки, чаще всего идет по беговой дорожке или крутит педали велотренажера. Если артериальное давление становится слишком высоким или критически изменяются сегменты на ЭКГ, процедуру прекращают.
Непрерывная амбулаторная регистрация ЭКГ. Такое исследование проводят, чтобы обнаружить кратковременные и непредсказуемые нарушения сердечного ритма. Пациенту надевают холтеровский монитор, который регистрирует ЭКГ в течение 24 часов. Данные передаются на компьютер врача. Также во время исследования пациент должен фиксировать все симптомы, связанные с работой сердца.
Рентгенография. Ее делают почти любому человеку с подозрением на болезни сердца. По рентгеновскому снимку грудной клетки оценивают размер и форму сердца, структуру сосудов в легких и грудной полости. Также по снимку можно оценить состояние легких, выявить избыточную жидкость – это может указывать на выраженную сердечную недостаточность.
Компьютерная томография. Этот метод позволяет увидеть изменение в сердце, главных сосудах и легких. С помощью КТ проводят «срезы» грудной клетки в нескольких плоскостях и на компьютере составляют модель сердца, по которой можно изучать его особенности.
Эхокардиография или УЗИ. В этом методе используется ультразвук – через специальный датчик, приложенный к телу, ультразвуковые волны распространяются в тканях, изменяют свои характеристики в зависимости от состояния внутренних органов и возвращаются к датчику, преобразуясь в электрический сигнал. Метод, как и предыдущий, дает информацию об анатомии сердца, позволяет выяснить причины шумов, оценить работу сердца.
Магнитно-резонансная томография. Этот метод позволяет получить точные изображения сердца с помощью магнитного поля. Плюсы исследования в его точности, минусы – в дороговизне, большом количестве времени на получение изображения, вероятных приступах клаустрофобии у пациентов, помещенных в большой электромагнит.
Радионуклидное исследование. Этот метод используют как альтернативу рентгенологическим исследованиям: используют радиоактивные индикаторы, но с вероятностью гораздо меньшего облучения. Индикаторы вводят в вену, и они, попадая в сердце, передают сигнал на экран компьютера.
С помощью этого метода ищут источники болей в груди неизвестного происхождения. Например, можно обнаружить, как именно сужение сосудов влияет на работу сердца.
Катетеризация сердца. В ходе такого исследования тонкий катетер с измерительным прибором на кончике вводят через артерию или вену. Его ведут до главных сосудов и сердечных камер. Катетеры позволяют измерять давление, исследовать сердечные клапаны и сосуды.
Источник