Шунтирование коронарных сосудов без вскрытия грудной клетки


Шунтирование сердца — что это такое и как это может помочь — немаловажные вопросы для людей, имеющих ишемическую болезнь сердца. При таком заболевании данная операция может быть единственной надеждой на полноценную деятельность.
Шунтирование сердца — что это за операция?
Еще лет 45 назад ни у кого не возникал вопрос: шунтирование сердца — что это и для чего оно выполняется? Первые разработки в этом направлении, предпринятые советским ученым-кардиохирургом Колесовым В.И., были подвергнуты сомнениям и даже гонениям. Предположение ученого о том, что с помощью шунта можно создать обходной путь взамен пораженных атеросклерозом сосудов, казалось фантастическим. Сейчас аортокоронарное шунтирование сердца ежегодно спасает жизни десяткам тысяч людей. Операции популярны и эффективны, поэтому проводятся во многих странах мира.
Разбираясь в вопросе: шунтирование сердца – для чего и что это такое, следует учесть его предназначение. Операция применяется при болезнях, поражающих сосуды сердца и нарушающих кровоток. Суть вмешательства заключена в создании нового пути движения крови, который заменит пораженную часть сосуда. Для этой цели используют шунты, сделанные из вен пациента или артерий. Шунты из вен легче создавать, однако они менее надежны и могут закрываться спустя месяц после операции. Лучше использовать артериальные шунты, но такая операция технические сложнее и не всегда возможна.
Коронарное шунтирование — показания
Холестериновые отложения на стенках сосудов приводят к уменьшению просвета сосуда. В результате этого кровь поступает к органам в недостаточном количестве. Если сужен просвет сосуда сердечной мышцы, это может стать причиной стенокардии и инфаркта миокарда. Для расширения просвета сосудов применяют лекарственную терапию, коронарную ангиопластику, стентирование. Если ситуация сложная, кардиохирурги могут прибегнуть к операции. Аортокоронарное шунтирование показано в таких случаях:
- сильная стенокардия, при которой пациент не в силах обслуживать себя самостоятельно;
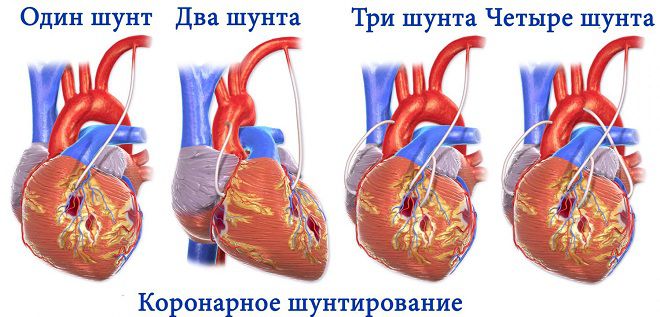
- проблемы с несколькими коронарными сосудами одновременно (более трех);
- сужение коронарных сосудов превышает 75%;
- сочетание атеросклероза с сердечной аневризмой.
Чем опасно шунтирование сердца?
Наряду с вопросом: шунтирование сердца, что это такое, зачастую возникает вопрос о безопасности этого метода. Когда хирургам-кардиологам задают вопрос, опасно ли шунтирование сердца, они отвечают, что не опаснее других операций. Хотя данный вид хирургического вмешательства относится к сложным, современные достижения в медицине и технике позволяют выполнить его максимально безопасно. В послеоперационный период риск осложнения повышается у пациентов, имеющих такие сопутствующие болезни:
- лишний вес;
- сахарный диабет;
- высокий уровень вредного холестерина;
- высокое артериальное давление;
- серьезные почечные заболевания.
В зависимости от качества проведенной операции и общего состояния здоровья изредка могут возникнуть такие осложнения: отек и покраснение в месте шва, кровотечение, сердечные приступы. К очень редким, но возможным осложнениям относятся:
- перикардит — воспалительный процесс на серозной оболочке сердца;
- сбои в сердечном ритме;
- острая сердечная недостаточность;
- флебит — воспаление стенок вены;
- инсульт;
- плеврит — воспаление плевры легкого;
- уменьшение просвета в шунте.
Шунтирование сердца — сколько живут после операции?
Пациенты, перенесшие операцию на сердце, всегда интересуются, сколько живут после шунтирования сердца. Врачи-кардиохирурги называют среднюю цифру в 15 лет, однако уточняют, что в дальнейшем все зависит от пациента и его состояния здоровья. При качественной постановке шунта и соблюдении всех рекомендаций пациент может прожить еще 20-25 лет. После этого может снова потребоваться коронарное шунтирование сердца.
Как делают шунтирование сердца?
Перед проведением операции больного усыпляют, в трахею ставят трубку для контроля дыхания, а в желудок помещают зонд, чтобы избежать забросов желудочного содержимого в легкие.
Дальше по этапам выполняется коронарное шунтирование:
- Вскрывается грудная клетка.
- При операции на неработающем сердце подключают искусственное кровообращение, а при работающем — фиксируют область шунтирования.
- Изымают сосуд, который будет служить шунтом.
- Один край сосуда соединяют с аортой, другой — с коронарной артерией ниже пораженного участка.
- Проверяют качество шунта.
- Отключают аппарат искусственного кровообращения.
- Зашивают грудную клетку.
Коронарное шунтирование на неработающем сердце
Коронарное шунтирование сосудов сердца — операция, относящаяся к сложным и длительным. Большая часть этих операций проводится на неработающем сердце с применением аппарата искусственного кровообращения. Этот метод считается более безопасным и приемлемым по сравнению с операциями на открытом сердце, но при этом увеличивается риск развития осложнений. Использование аппарата может стать причиной возникновения таких негативных реакций организма:
- отек легких;
- гематологические проблемы;
- эмболия почек и сосудов головного мозга;
- нехватка кислорода для работы органов.
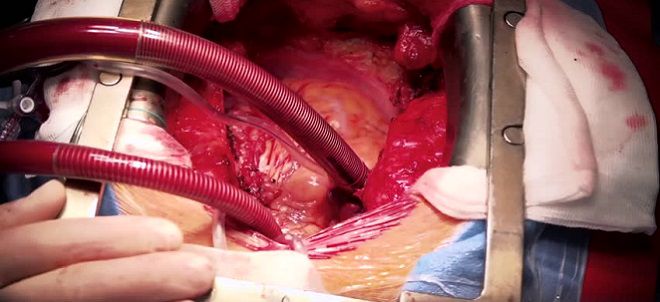
Аортокоронарное шунтирование на работающем сердце
Аортокоронарное шунтирование без искусственного кровообращения позволяет избежать осложнений, вызванных применением медицинского аппарата. Операция на бьющемся сердце требует от хирурга глубоких знаний и мастерства. Шунтирование коронарных артерий проводится в физиологичных для сердца условиях, что снижает риск послеоперационных осложнений, ускоряет выздоровление и выписку пациента из стационара.
Коронарное шунтирование без вскрытия грудной клетки
Эндоскопическое шунтирование сосудов сердца выполняется без нарушения целостности грудной клетки. Эти операции относятся к более современным и безопасным и распространены в европейских клиниках. После такой операции происходит быстрое заживление ран и восстановление организма. Суть метода заключается в проведении хирургического вмешательства через небольшие надрезы в области грудной клетки. Для проведения такой операции необходима специальная медицинская техника, позволяющая осуществлять точные манипуляции внутри человеческого организма.
Реабилитация после шунтирования сосудов сердца
Рассказывая о том: шунтирование сердца, что это такое, врачи сразу затрагивают и момент реабилитации, от которой зависит скорость восстановления пациента.
Реабилитация после шунтирования сердца содержит комплекс упражнений и мероприятий:
- Дыхательные упражнения. Выполняются с первых дней после операции. Упражнения помогают восстановить работоспособность легких.
- Физические нагрузки. Начинаются с нескольких шагов по палате в первые послеоперационные дни и постепенно усложняются.
- Ингаляции с помощью небулайзера с добавлением бронхолитиков или муколитиков.
- Внутривенная лазеро- или озонотерапия.
- Разные виды массажа.
- Ультратонофорез с Пантовегином или Лидазой.
- Магнитотерапия для воздействия на периферические отделы.
- Сухие углекислые ванны.
Коронарное шунтирование сосудов сердца — послеоперационный период
После операции на сердце тщательное наблюдение за больным ведется в течение 2-3 месяцев. Первые 10 дней пациент может оставаться в реанимационном отделении, что зависит от скорости восстановления, самочувствия и наличия-отсутствия осложнений. В период, когда действует наркоз, больному фиксируют конечности, чтобы избежать резких опасных движений. Первые часы после операции больной может дышать с помощью аппарата, который отключают к концу первых суток.
В стационаре ежедневно проводят обработку швов и следят за их состоянием. Небольшая боль, покраснение и ощущение натяжения кожи в месте шва являются нормальным для этого периода. Если аортокоронарное шунтирование сосудов сердца прошло успешно, то на 7-8 сутки пациенту снимают швы. Только после этого пациенту могут разрешить принимать душ. Для облегчения заживления костей грудины пациенту рекомендуется полгода носить корсет, спать в этот период можно лишь на спине.

Жизнь после коронарного шунтирования
Коронарное шунтирование сосудов считается успешным, если пациент через два месяца возвращается к привычному режиму жизни.
Длительность и качество жизни будут зависеть от соблюдения предписаний врача:
- Принимать медикаменты, назначенные врачом, и не заниматься самолечением.
- Не курить.
- Придерживаться рекомендованного рациона питания.
- После операции шунтирования, а затем раз в году проходить лечение в санатории.
- Выполнять посильные физические нагрузки, избегая перегрузок.
Диета после шунтирования сердца
В послеоперационный период пациенты, перенесшие коронарное шунтирование сосудов сердца, должны тщательно следить за своим питанием. От этого фактора зависит, сколько лет жизни они смогут еще прожить. Рацион питания должен быть составлен таким образом, чтобы не допустить появления лишнего веса и отложения на стенках сосудов вредного холестерина.
После операции пациентам рекомендуется придерживаться таких советов:
- Уменьшить количество сахара, заменив его стевией.
- Молочные продукты должны быть обезжиренными.
- Из сыров следует отдавать предпочтение диетическим сырам и тофу.
- Из мяса разрешено соевое мясо, белое мясо курицы, индейка, нежирная телятина.
- Из круп можно все, кроме манки и риса.
- Дополнительно употреблять рыбий жир.
- Из рыб можно есть маложирную и иногда рыбу средней жирности.
- Из жиров желательно отказаться от всех, кроме растительного оливкового масла холодного отжима.
- Рекомендуется снизить количество соли.
- Полезно употреблять свежие овощи и фрукты.
Приблизительное меню на день
- Завтрак — яичный омлет из белков на пару, салат из фруктов и обезжиренного йогурта.
- Второй завтрак — обезжиренный творог.
- Обед — вегетарианский суп с черным подсушенным хлебом, овощное рагу.
- Перекус — запеченные яблоки.
- Ужин — оладьи из овощей, тушенная рыба нежирных сортов или белое мясо курицы.
Источник
Наличие ишемической болезни сердца с выраженной клинической симптоматикой в виде загрудинной боли и одышки служит частым поводом для обращения к кардиологу. Радикально решить проблему помогает оперативное вмешательство. Тактика выбора для некоторых подобных пациентов – аортокоронарное шунтирование сердца. Это вмешательство, в процессе которого суженный и закупоренный бляшками сосуд меняют на трансплантат с вены ноги. В результате восстанавливается кровоток в миокарде, а больному сохраняют жизнь.
Показания и противопоказания к проведению
В основе ИБС как правило лежит атеросклероз коронарных артерий. На их стенках накапливается холестерин, образуются бляшки, нарушающие проходимость сосудов. Сердце получает недостаточный объем кислорода с током крови, и человек чувствует боли в груди по типу стенокардии. В народе это состояние известно как грудная жаба. Оно проявляется давящими, сжимающими, жгучими кардиалгиями приступообразного характера, поначалу связанными с физической нагрузкой или сильным волнением, а в дальнейшем возникающими и в покое.
Показание к операции коронарного шунтирования стенозированных сосудов сердца – необходимость восстановления кровотока в миокарде при таких заболеваниях:
- прогрессирующая, постинфарктная и стенокардия напряжения;
- инфаркт миокарда.
Подобные состояния требуют выполнения коронаровентрикулографии (КВГ) перед выбором тактики действий.
Аортокоронарное шунтирование (АКШ) выступает методом выбора, если при КВГ обнаружено:
- гемодинамически значимый стеноз венечного сосуда сердца (сужение более чем на 75%), в том числе ствола левой коронарной артерии;
- одновременное поражение нескольких веток русла;
- дефект ближних отделов правой межжелудочковой ветви;
- сохраненный диаметр артерии составляет менее 1,5 мм.
Поскольку шунтирование на сердце требует от организма хороших восстановительных возможностей, оно имеет ряд противопоказаний. К ним относятся тяжелые соматические заболевания:
- печени (цирроз, хронический гепатит, дистрофические изменения) с выраженной печеночно-клеточной недостаточностью;
- почек (почечная недостаточность последних стадий);
- легких (эмфизема, тяжелая пневмония, ателектаз).
А также:
- декомпенсированный сахарный диабет;
- неконтролируемая артериальная гипертензия.
Возраст больных сам по себе – не противопоказание к шунтированию сердца, когда нет тяжелых сопутствующих болезней.
Перечисленные показания и противопоказания доктор рассматривает комплексно, определяя степень операционного риска и решая, как действовать дальше.
Шунтирование после инфаркта миокарда
Данная операция при коронарном синдроме является одним из вариантов радикального лечения пациента. Ее проводят в случаях, когда состояние венечного сосуда не позволяет поставить стент или при ретромбозе установленного устройства (в такой ситуации у больного извлекают артерию вместе с пружинкой и на ее место имплантируют шунт). В остальных случаях преимущество выбора всегда за малоинвазивной методикой (стентирование, баллоннирование и прочими).
Методики и техника выполнения
Шунтирование – полостная операция, предполагающая образование дополнительного пути кровотока к сердцу, минуя пораженные сегменты венечных артерий. Оперируют и в плановом, и в экстренном порядке. Существуют два метода создания анастомозов в кардиологической хирургии: маммарокоронарный (МКШ) и аортокоронарный (АКШ). При аортокоронарном пути как субстрат замены используют большую подкожную вену бедра или вены голени, а при МКШ – внутреннюю грудную артерию.
Последовательность действий
- Выполняют доступ к сердцу (как правило через разрез грудины).
- Одновременный со стернотомией забор трасплантатов (изъятие сосуда с другой части тела).
- Канюляция восходящей части аорты и полых вен, подключение аппарата искусственного кровообращения АИК (заключается в перекачивании через специальный прибор – мембранный оксигенатор, который насыщает венозную кровь кислородом, при этом позволяя миновать аорту).
- Кардиоплегия (остановка сердца путем охлаждения).
- Наложение шунтов (сшивание сосудов).
- Профилактика воздушной эмболии.
- Восстановление сердечной деятельности.
- Ушивание разреза и дренирование перикардиальной полости.
Затем проверяют функционирование анастомоза при помощи специальных методик. Иногда делают малоинвазивную операцию без подключения АИК. Ее выполняют на работающем сердце, она грозит меньшим риском осложнений и сокращенной продолжительностью восстановления. Однако этот вид вмешательства требует чрезвычайно высокой квалификации хирурга.
Подробнее о технике выполнении АКШ смотрите видео в блоке ниже.
Ранний послеоперационный период
После операции пациент несколько дней лежит в палате реанимации. В этот период наблюдают за жизненно важными показателями, обрабатывают швы антисептическими растворами, промывают дренажи. Каждый день выполняют анализ крови, регистрируют кардиограмму, измеряют температуру тела. Поначалу естественное явление – незначительная лихорадка и кашель. После отключения аппарата ИВЛ пациента обучают дыхательной гимнастике, чтобы эффективно выводить жидкость из легких и предотвратить застойную пневмонию. С этой же целью больного часто поворачивают в стороны и несколько раз выполняют рентгенографию ОГК. Пациент получает необходимые лекарства.
Если состояние стабильно, а жизни пациента ничего не угрожает, его переводят в общую палату, чтобы далее наблюдать и восстанавливать после шунтирования сердца. Постепенно расширяют двигательный режим, начиная с ходьбы возле кровати, по коридору. Обрабатывают участки послеоперационных ран. Больной носит эластичные чулки для уменьшения отека голени. Перед выпиской снимают швы с грудной клетки. Срок нахождения в больнице колеблется в пределах недели и более.
Реабилитация
Восстановление после операции представляет собой комплекс мероприятий, направленных на возвращение к повседневной жизни, адекватным физическим нагрузкам и профессиональной деятельности.
Весь период делят на несколько этапов:
- Стационарный период направлен на расширение двигательного режима. Пациенту разрешают садиться, потом стоять, ходить по палате и т. д., каждый день увеличивая нагрузку на сердце под строгим контролем персонала.
- Длительное наблюдение. После выписки из кардиологического центра продолжается восстановление после операции шунтирования сосудов сердца в домашних условиях. Пациент, как правило, находится на больничном листе, чтобы избежать перегрузок и простуд. Вернуться к работе можно не раньше чем через шесть недель после выписки (срок устанавливают индивидуально). Водителю или строителю его обычно продлевают еще до трех месяцев. Больной должен посещать участкового врача и кардиолога через 3, 6 и 12 месяцев после вмешательства. Во время каждого визита ему выполняют ЭКГ, определяют биохимический спектр липидов, общий анализ крови, при необходимости — рентгенографию органов грудной клетки. Основной принцип реабилитационного процесса на этом этапе заключается в модификации образа жизни. Понятие подразумевает полноценный сон (не менее 7 часов), частое дробное питание с обязательным включением в диету полиненасыщенных жирных кислот, отказ от курения и злоупотребления алкоголем, достаточная физическая активность, поддержание нормальной массы тела (окружность талии у женщин <80 см, у мужчин <94 см). Несмотря на значительное улучшение самочувствия и исчезновение боли в груди, больному нужно придерживаться постоянного приема некоторых медикаментов. К ним относятся препараты, разжижающие кровь, уменьшающие уровень холестерина и антигипертензивные средства.
- Санаторно-курортный. Пациентам рекомендовано пройти курс оздоровления в специализированном заведении. Комплексная программа обычно включает кардиотренировки, ЛФК и физпроцедуры.
Возобновление проходимости сосудов методом АКШ, как правило, значительно улучшает качество жизни пациентов: исчезают приступы стенокардии, снижается вероятность инфаркта после шунтирования, восстанавливается трудоспособность. Необходимость в медикаментах сводится к профилактическому минимуму. Однако стоит отметить, что риск повторных тромбозов существует, и только при соблюдении рекомендаций по поводу образа жизни удастся надолго сохранить здоровье.
Сколько живут после операции?
Длительность жизни после вмешательства — довольно индивидуальный параметр, который зависит от объема пораженного миокарда и длительности пребывания сердечной мышцы в условиях ишемии. Большую роль играет наличие сопутствующих заболеваний, таких как сахарный диабет и гипертоническая болезнь. В среднем, пациенты после АКШ живут от 5 до 25 лет, но статистика в этом вопросе — фактор не ключевой, важным моментом является конкретное состояние организма человека, о котором ведут речь.
Осложнения
Осложнения после шунтирования могут возникать во время операции и после выписки. Как указывалось выше, риск неблагоприятных последствий оценивают перед вмешательством, он зависит от фонового состояния организма. К наиболее частым проблемам относят:
- острую почечную недостаточность;
- тромбоз;
- остановку сердца;
- нарушения ритма;
- инфаркт миокарда;
- инфицирование, в том числе сепсис;
- пневмонию;
- кровотечение;
- перикардит и тампонаду сердца;
- отек легких;
- кардиогенный шок;
- невроз.
Отдаленное осложнение – стеноз шунтов из-за несоблюдения рекомендаций врача. В таком случае проходимость сосудов снова утрудняется, возникает типичная клиническая картина стенокардии. Такая ситуация требует повторного аортокоронарного шунтирования.
Отзывы пациентов после шунтирования
Существует большое количество методик восстановления кровообращения в сердечной мышце: стентирование, баллонирование и прочие. Шунтирование – самая радикальная из возможных техник, разрешающая возобновить кислородное питание, заменив сосуд. Пациенты, которым выполняют подобное вмешательство, всегда ощущают улучшение состояния. Оно связано с полным исчезновением симптомов, повышением переносимости физических нагрузок и качества жизни. Мы никогда не рекомендуем отказываться от проведения этой процедуры в случаях, когда для нее имеются аргументированные показания, ибо только таким способом у больного появляется шанс на выздоровление.
Стоимость в России и других странах
Цена на процедуру достаточно высока: в зарубежных клиниках операция может стоять от 8 до 40 тысяч долларов, в отечественных кардиологических центрах — от 100 до 300 тысяч рублей. Граждане РФ всегда могут поинтересоваться о квотах и льготах на прохождение лечения у своего профильного кардиолога.
Выводы
Операция коронарного шунтирования сосудов сердца приобрела популярность в современной кардиохирургии. Метод обеспечивает адекватную перфузию миокарда, тем самым улучшая качество жизни, предотвращая раннюю инвалидность и достоверно снижая смертность от сердечно-сосудистой патологии.
Источник
