Шунтирование сосудов сердца в тюмени

Хирургическое лечение ишемической болезни сердца
Операции коронарного шунтирования в том числе на работающем сердце.
О направлении отделения

Кардиохирургическое отделение №3
Ишемическая болезнь сердца — это группа заболеваний, которые характеризуются нарушением кровообращения в артериях, призванных обеспечивать сердечную мышцу (миокард) необходимым запасом крови.

Из-за того, что эти артерии называются коронарными, то и ишемия (недостаточное кровоснабжение органа) получила название “коронарная болезнь”.
Симптомы:
- Боль за грудиной, часто иррадиирует в нижнюю челюсть, шею, левое плечо, предплечье, кисть, спину.
- Боль давящая, сжимающая, жгучая, душащая. Интенсивность различная.
- Провоцируются физическими или эмоциональными факторами. В покое прекращаются самостоятельно.
- Длится от 30 секунд до 5-15 минут.
- Быстрый эффект от нитроглицерина.
Причины:
- Атеросклероз коронарных (питающих сердечную мышцу) артерий — хроническое заболевание, характеризующееся уплотнением и потерей эластичности стенок артерий, сужением их просвета за счет так называемых атеросклеротических бляшек (образование, состоящее из смеси жиров (в первую очередь, холестерина (жироподобное вещество, являющееся «строительным материалом» для клеток организма) и кальция)) с последующим нарушением кровоснабжения сердца.
- Спазм коронарных сосудов на фоне атеросклероза или без него, который изменяет активность коронарных (питающих сердечную мышцу) артерий из-за гиперчувствительности к воздействию факторов внешней среды (например, к стрессу).
- Тромбоз (закупорка) коронарных артерий – происходит при отрыве атеросклеротической бляшки (которая может находиться в любом сосуде организма) и перенесения ее с током крови в коронарную артерию.
Факторы риска:
- Наследственность.
- Высокий уровень холестерина (жироподобное вещество, являющееся « строительным материалом» для клеток) в крови: в организме скапливается большое количество липопротеида (соединения жира и белка) низкой плотности (ЛПНП), или ” плохого” холестерина, в то время как уровень липопротеида высокой плотности (ЛПВП), или ” хорошего” холестерина, снижается;
- Злоупотребление табаком.
- Ожирение.
- Высокое кровяное давление.
- Сахарный диабет.
- Отсутствие регулярной физической активности, малоподвижный образ жизни.
- Чрезмерное потребление жирной пищи.
- Частые психоэмоциональные стрессы.
- Некоторые особенности характера.
- Мужской пол.
- Пожилой возраст.
Диагностика:
- Осмотр врачом-кардиологом.
- Осмотр сердечно-сосудистым хирургом
- Общий анализ крови.
- Общий анализ мочи.
- Биохимический анализ крови.
- Коагулограмма.
- Электрокардиография (ЭКГ).
- Эхокардиография (ЭхоЭКГ).
- Холтеровское суточное мониторирование электрокардиограммы (ЭКГ).
- Рентгенография органов грудной клетки.
- Проба с физической нагрузкой под контролем электрокардиографии (ЭКГ).
- Радиоизотопные нагрузочные пробы.
- Стресс-эхокардиография.
- Коронароангиография.
- Мультиспиральная компьютерная томография (МСКТ) сердца.
- Электрофизиологическое исследование сердца (ЭФИ).
- Ультразвуковая допплерография (УЗДГ) периферических сосудов.
Лечение:
Основной метод лечения, который предлагает наше отделение это коронарное шунтирование.
Коронарное шунтирование – восстановить кровоток дальше бляшки в обход её с использованием собственных сосудов (шунтов), подготовленных из большой подкожной вены нижней конечности, внутренней грудной артерии или лучевой артерии.
Виды аортокоронарного шунтирования (АКШ) :
- -АКШ с искусственным кровообращением и кардиоплегей;
- -АКШ на работающем сердце без искусственного кровообращения;
- -АКШ на работающем сердце с искусственным кровообращением
Возможно использование в качестве аутотрансплантата для шунтирования коронарных артерий аутовены и (или) лучевой артерии с анастомозированием проксимальных концов шунтов с аортой, секвенциальное шунтирование, шунтирование природными или искусственными Y-образными конструкциями
Это влечет за собой:
- уменьшение частоты или полное исчезновение приступов стенокардии.
- значительное снижение риска возникновения инфаркта миокарда.
- снижение риска внезапной смерти
- увеличение продолжительности жизни.
В связи с этим заметно повышается качество жизни – возрастает объем безопасных физических нагрузок, восстанавливается трудоспособность, становится доступной жизнь здоровых людей.
Услуги и цены отделения
Как записаться?
Вы можете
позвонить сами:
+7 (3452) 56-00 -10Единый центр информации
Или мы можем
Вам перезвонить:
Как проехать к отделению?
Адрес и контакты:
ул.Юрия Семовских, дом 10
+7 (3452) 56-00 -10Единый центр информации
Источник
Заведующий отделением и старшая медицинская сестра
Телефоны отделения
8 (3452) 293-735 — Заведующий отделением
8 (3452) 293-747 — Ординаторская
Режим работы отделения
24 часа в сутки, 7 дней в неделю
Часы посещения пациентов в отделении
| пн.,вт.,ср.,чт.,пт. | 16:00-19:00 |
| выходные и праздничные дни | 10:00-12:30 16:00-18:00 |
| Беседа с врачом: | 13:00 — 14:00 |
| Правила внутреннего распорядка | |
| Что взять с собой: | Чашка, ложка, тапочки, полотенце, средства личной гигиены |
Сосудистое отделение Федерального Центра Нейрохирургии г. Тюмень является одним из ведущих в России по лечению пациентов с патологией сосудов центральной нервной системы, осуществляя весь спектр высокотехнологичных нейрохирургических операций по данной специализации.
Приоритетом работы отделения является малоинвазивные технологии, позволяющие минимизировать травматичность оперативного лечения для пациентов, снизить операционные риски и время госпитализации.
Наличие уникального и современного оборудования, позволяет проводить хирургические вмешательства на качественно новом уровне, сводя до минимума операционные риски.
ТЕХНОЛОГИИ И ОБОРУДОВАНИЕ, ПРИМЕНЯЮЩИЕСЯ В ОТДЕЛЕНИИ СОСУДИСТОЙ ПАТОЛОГИИ:
Магнитно-резонансные томографы (МРТ)
SIEMENS AVANTO 5T
GE DISCOVERY 750W0Т
- МР ангиография
- МР-диффузия головного мозга
- МР-перфузия головного мозга
Компьютерный томограф (КТ)
SIEMENS SOMATOM Emotion
- КТ-ангиография сосудов головного мозга и брахиоцефальных сосудов.
- КТ-перфузия головного мозга.
ОФЭКТ и ПЭТ (на базе Радиологического центра)
Интраоперационный ICG контроль
Интраоперационнная допплерография
Навигационная станция BrainLab
Интраоперационный нейрофизиологический контроль
Гибридная КТ-операционная
TOSHIBA AQUILION LB 32
Для комплексной оценки состояния пациентов в отделении работают также врач-невролог, врач-кардиолог.
Сотрудники отделения сосудистой патологии имеют богатый опыт проведения операций на сосудах ЦНС и прошли обучение как за рубежом — Финляндии, Австрии, Испании, Германии, так и в ведущих клиниках в России — Москве, Санкт–Петербурге, Казани, Екатеринбурге.
ПЕРЕЧЕНЬ СОСУДИСТЫХ ПАТОЛОГИЙ И ВИДОВ ОПЕРАТИВНЫХ ВМЕШАТЕЛЬСТВ ВЫПОЛНЯЕМЫХ В ОТДЕЛЕНИИ
- АНЕВРИЗМЫ СОСУДОВ ГОЛОВНОГО МОЗГА
- Микрохирургическое клипирование аневризм открытым способом, моделирование просвета несущих сосудов, операции при гигантских аневризмах под доплерографическим и ICG контролем.
- Наложение широкопросветных обходных анастомозов в лечении аневризм труднодоступной локализации.
- Эндоваскулярная эмболизация аневризм микроспиралями, в том числе с использованием стент-ассистенции.
- АНЕВРИЗМЫ ЭКСТРАКРАНИЛЬНЫХ ОТДЕЛОВ ВНУТРЕННИХ СОННЫХ АРТЕРИЙ
- Микрохирургическое клипирование аневризм открытым способом, моделирование просвета несущих сосудов, операции при гигантских аневризмах под доплерографическим и ICG контролем.
- Наложение широкопросветных обходных анастомозов
- Эндоваскулярная эмболизация аневризм микроспиралями, в том числе с использованием стент-ассистенции.
- КАВЕРНОМЫ
- Микрохирургическое удаление каверном под нейронавигационным, доплерографическим.
- АРТЕРИО-ВЕНОЗНЫЕ МАЛЬФОРМАЦИИ (АВМ)
- Микрохирургическое удаление АВМ под нейронавигационным, доплерографическим и ICG контролем, с предварительной эмболизацией клеевым составом ONIX.
- Эндоваскулярная эмболизация АВМ клеевыми составами ONIX.
- КАРОТИДНО-КАВЕРНОЗНЫЕ СОУСТЬЯ (ККС)
- Эндоваскулярное лечение больных с каротидно-кавернозными соустьями.
- ПОСЛЕДСТВИЯ ИНСУЛЬТОВ, ТРАНЗИТОРНЫЕ ИШЕМИЧЕСКИЕ АТАКИ (ТИА)
- Наложение обходных микроанастомозов (ЭИКМА)
- АТЕРОСКЛЕРОЗ БРАХИОЦЕФАЛЬНЫХ АРТЕРИЙ
- Классическая каротидная эндартерэктомия.
- Эверсионная каротидная эндартерэктомия.
- Эндоваскулярное стентирование внутренних сонных артерий при атеросклерозе.
- ГЕМОДИНАМИЧЕСКИ ЗНАЧИМЫЕ ИЗВИТОСТИ ВНУТРЕННИХ СОННЫХ АРТЕРИЙ
- Резекция с редрессацией внутренней сонной артерии при гемодинамически значимых извитостях, в том числе используя обходное временное шунтирование и протезирование.
Мы работаем на благо наших пациентов, давая возможность вернуться к активной жизни, не взирая на серьезные заболевания.
Врачи отделения
Источник
Об операции АКШ
Аортокоронарное шунтирование (АКШ) – один из самых эффективных метод в лечении ишемической болезни сердца (ИБС). Операция выполняется на работающем сердце, без применения метода искусственного кровообращения и показана в тех случаях, когда поражение артерий сердца выражено настолько, что использование других методов восстановления коронарного кровотока невозможно.
В нашей клинике ФНКЦ ФМБА коронарное шунтирование выполняется несколькими методами:
Преимущества АКШ на работающем сердце
отсутствие травм клеток крови – применение искусственного кровообращения (ИК) может негативно повлиять на кровь, иммунитет, организм в целом
во время операции кровеносная система и легкие работают самостоятельно
реабилитация протекает легче
значительно меньшее количество осложнений после операции – ИК может спровоцировать эмболию сосудов головного мозга, отек легких, кислородное голодание жизненно важных органов
Показания к аортокоронарному шунтированию
Показания к АКШ определяются различной степенью поражения артерий и проявлениями ишемической болезни сердца:
- стенокардия, не поддающаяся медикаментозной терапии;
- сужение ствола левой коронарной артерии и главных сердечных артерий свыше 50%;
- ИБС со снижением фракции выброса.
Как правило, АКШ не проводится:
- выраженной полиорганной недостаточности;
- в течение первых месяцев после нарушения мозгового кровообращения;
- злокачественных новообразованиях.
Подготовка к аортокоронарному шунтированию
В ФНКЦ ФМБА перед проведением аортокоронарного шунтирования сердца врач составляет план предоперационного обследования. Оно включает лабораторные анализы и инструментальные исследования:
- общий анализ крови, мочи;
- биохимию крови;
- коагулограмма развёрнутая;
- АДФ агрегация тромбоцитов;
- группа крови и резус фактор;
- маркеры инфекций: ВИЧ, гепатит В, гепатит С, сифилис;
- Pro-BNP, СРБ;
- ЭКГ;
- Эхо-КГ;
- рентгенологическое обследование;
- ЭГДС (максимальная давность – 1 месяц). Исключение – пациенты с поражением ствола ЛКА;
- УЗДС брахиоцефальных артерий (максимальная давность – 3 месяца);
- УЗДС артерий нижних конечностей (максимальная давность – 3 месяца);
- УЗДС вен нижних конечностей (максимальная давность – 7 дней);
- ФВД (максимальная давность – 7 дней);
- УЗИ внутренних органов;
- коронарография.
При наличии сопутствующей патологии могут быть назначены дополнительные анализы:
- ОНМК в анамнезе – КТ головного мозга.
- заболевания щитовидной железы – ТТГ, Т4, Т3 (максимальная давность – 30 дней). Консультация эндокринолога при наличии изменений гормонального профиля.
- сахарный диабет – гликемическая кривая (максимальная давность – 7 дней). Консультация эндокринолога при гликемии более 10 ммоль/л.
- Подагра – мочевая кислота (максимальная давность – 1 месяц). При превышении значения в 420 мкмоль/л – консультация терапевта и подбор терапии.
- консультация стоматолога, уролога, гинеколога.
За день до операции пациента осматривает хирург и анестезиолог. Накануне АКШ рекомендуется легкий ужин не позднее 12 часов до операции, с ночи не есть, не пить, отменить прием лекарств. На ночь ставится очистительная клизма. Утром пациент принимает душ.
После подписания информированного согласия пациенту делается премедикация — вводятся лекарства, которые снизят эмоциональную напряженность, помогут успокоиться. Через 40-60 минут пациент доставляется в операционный блок.
В кардиологическом центре ФНКЦ ФМБА вы можете сдать все анализы и пройти исследования, рекомендованные врачом перед операцией. Структура нашего центра позволяет быстро пройти подготовительный предоперационный этап и получить результаты на руки. Имея свою лабораторию, мы отвечаем за правильность взятия анализов и качество клинико-лабораторных исследований.
Проведение АКШ
Аортокоронарное шунтирование на работающем сердце начинается с обеспечения доступа к месту проведения операции — послойно разрезается кожа, подкожные слои, мышцы.
Трансплантат (шунт) — здоровый участок вены или артерии — забирается из грудной клетки пациента или его конечности (бедра, голень). Для выполнения операции на работающем сердце применяется специальное оборудование, позволяющее стабилизировать миокард в месте формирования анастомоза. Один конец здорового сосуда подшивается к аорте, другой — к коронарной артерии ниже стенозированного/суженного участка. Затем восстанавливается полная работа сердца, рана ушивается, пациента переводят в отделение реанимации.
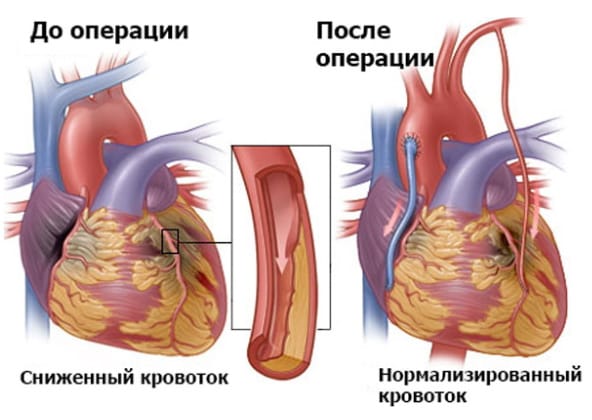
Коронарное шунтирование в большинстве клиник проводят с остановкой сердечной деятельности с применением аппарата искусственного кровообращения. Использование этого метода связано с риском развития осложнений, которые удлиняют сроки восстановления, ухудшают выздоровление, могут привести к кровотечениям, инсульту, инфаркту. Проведение операции без искусственного кровообращения – на работающем сердце – позволяет снизить риск послеоперационных осложнений.
После операции
В целом реабилитация и восстановление после АКШ без искусственного кровообращения проходит быстрее и легче. Если ранний послеоперационный период проходит без осложнений, то через сутки удаляют катетеры и пациента переводят в отделение, где он находится до 7-10 дней. Там будет отслеживаться состояние сердца и всего организма.
В послеоперационном периоде пациенту индивидуально подбирается план реабилитации и назначается лечебная физкультура.
Хорошим методом поддержания здоровья являются пешие прогулки длительностью от 10 минут в самом начале (после того как разрешат ходить) до 30-60 минут через 2-3 недели после операции.
Важно, чтобы при физической нагрузке, ЧСС не поднимался выше 100-115 ударов в минуту и не было одышки.
Если после операции и реабилитационного периода в палате – в отделении кардиохирургии вы переживаете о самостоятельном восстановлении, можете пройти программу реабилитации в нашем центре.
При выписке из стационара лечащий врач выдаст памятку о правилах профилактики после операции, назначит лекарственные препараты. Прием любых других препаратов, в том числе из домашней аптечки, должен быть согласован с кардиологом.
Курить, употреблять алкоголь после операции АКШ нельзя пожизненно. Также нужно будет соблюдать диету с уменьшенным содержанием соли, жиров, сладостей.
После вам необходимо будет пройти исследование сердца через 1 месяц, 3, 6, 12 месяцев. Это вы также можете сделать в нашем центре.
Стоимость АКШ
Несмотря на общее название «шунтирование на работающем сердце», существует несколько методов проведения этой операции. Врач выбирает метод в зависимости от показаний, сопутствующих заболеваний, состояния сердца и организма на момент вмешательства.
Важно знать, что АКШ часто проводится в сочетании с другими методами лечения и операциями. К примеру, может выполняться АКШ и сразу этапно удаляться опухоль в любом органе, или АКШ выполняется в сочетании с операцией на сонной артерии или с операцией на клапанах сердца. Если же у пациента аритмия, то АКШ может выполняться в сочетании с РЧА легочных вен.
Операция аортокоронарного шунтирования в нашей клинике может проводиться в рамках бесплатной высокотехнологичной медицинской помощи по ВМП или платно.
Аортокоронарное шунтирование в условиях искусственного кровообращения с пластикой/протезированием клапана или аневризмэктомией
235 000 ₽
Окончательная стоимость лечения определяется исходным состоянием пациента (сопутствующие заболевания, выраженность ХСН), а также его подготовленностью к операции, наличием необходимых анализов и исследований.
Стоимость может варьироваться от 420 000 до 450 000 рублей.
В нее входит:
- операция, цена которой указана выше;
- предоперационное обследование (для пациентов, которые не сделали обследование до госпитализации);
- расходные материалы;
- анестезия;
- лекарственные препараты, медикаментозное лечение;
- комфортность палаты и длительность нахождения в клинике.
Многолетний опыт кардиохирургов ФНКЦ ФМБА подтвержден большим числом успешных операций по разным методам: все вмешательства проводятся по современным рекомендациям на высокотехнологичном оборудовании. Абсолютно все обследования вы можете пройти непосредственно в ФНКЦ ФМБА по плану, составленному врачом.
Источник
Сегодня самой распространенной причиной болезней сердца является атеросклероз, на фоне которого развиваются осложнения, связанные с нарушением проходимости сосудов. Причина — образование атеросклеротических бляшек на их стенках. Самыми серьезными заболеваниями, по праву, можно считать острый инфаркт миокарда (ОИМ) и инсульт (или ОНМК).
В оборудованном по последнему слову современной медицинской техникой отделении кардиологии и сосудистой хирургии в Клиническом госпитале Лапино всеми возможными способами борются с этой «эпидемией». Кардиохирурги высокой квалификации, имеющие опыт работы в лучших отечественных и зарубежных научно-исследовательских центрах, в соответствии с передовыми международными стандартами проводят стентирование коронарных артерий, приводя в норму кровообращение внутри сосудов сердца. Для этой цели используется коронарный стент — жесткий, инертный к химическим реакциям, металлический каркас, покрытый лекарственным препаратом, восстанавливающий проходимость коронарных артерий.
Круглосуточная кардиологическая служба госпиталя «Мать и Дитя», спасая людей от ОИМ, осуществляет экстренные и плановые кардиохирургические вмешательства на сосудах сердца, в том числе и по полису ОМС. Эндоваскулярные хирурги ГК «Мать и Дитя» — единственной частной клиники, которая практикует устранение пороков сердца у детей любого возраста — совместно с анестезиологами реаниматологами проводят постоперационную реабилитацию пациентов в кардиореанимации.
Показания к стентированию коронарных артерий
Коррекция коронарного кровотока улучшает качество жизни пациентов, увеличивает ее продолжительность. Кажется, что такая процедура показана практически всем кардиобольным, однако решение о проведении стентирования принимает только врач, основываясь на выраженности клиники и данных дополнительного обследования, включая кардиографию. Обязательным является оценка возможных рисков в соответствии с результатами консервативной терапии. Кардиохирурги и кардиологи ГК «Мать и Дитя» считают, что показаниями к коррекции являются состояния, угрожающие развитием осложнений, опасных для жизни пациента:
- Ранние сроки инфаркта миокарда (экстренная помощь)
- Резистентность заболевания к медикаментозной терапии
- Прогрессирующая стенокардия
- Прединфаркт
- Нарастающая постинфарктная ишемия (несмотря на адекватную консервативную терапию)
- Трансмуральный инфаркт
- Сужение коронарной артерии более чем на 70%
- Непроходимость двух и более сосудов сердца
- Рестеноз
- Острый тромбоз стента
- Латентная ишемия миокарда
- Стенокардия после шунтирования.
Сегодня стентирование сердца рассматривается в качестве альтернативы операции на сердце и сосудах.
Противопоказания
Коронарное стентирование имеет несколько противопоказаний:
- Тотальный атеросклероз сосудов
- Тяжелое нарушение функции дыхания
- Крайняя степень патологии печени, почек
- Изменения время свертываемости крови
- Индивидуальная непереносимость контрастных препаратов (аллергия).
Подготовка к процедуре
Стентирование сосудов сердца проводится экстренно или планово. Если речь идет о проведении операции по жизненным показаниям, времени на предподготовку нет. Пациенту в современной специализированной рентгеноперационной вводят препараты, предупреждающие тромбообразование (антикоогулянты и антиагреганты) и выполняют кардиоангиографию (КАГ).
В зависимости от полученной информации принимается решение о стентировании сосудов. Нужно подчеркнуть, что врачи, работающие в ГК «Мать и Дитя», на высоком профессиональном уровне владеют всеми современными, эндоваскулярными методиками, поэтому обращение за экстренной медицинской помощью именно к ним — гарантия высокого качества выполненного в кратчайшие сроки оперативного вмешательства.
Плановая процедура стентирования сосудов сердца требует соблюдения ряда правил:
- Клинико-лабораторное обследование проводится за две недели до предполагаемого вмешательства и помогает врачам составить представление об общем состоянии здоровья пациента. Операция стентирования сосудов предполагает: ОАК, ОАМ, биохимию крови, в том числе тестирование на вирус гепатитов, ВИЧ и люэс; определение ПТИ, время свертываемости крови; ЭКГ, допплерографию, УЗИ сосудов верхних конечностей — в зависимости от вида доступа в кровоток.
- Решение вопроса об отмене ранее назначенных лекарств, в том числе и сахаропонижающих препаратов, принимается после консультации с врачом.
- Пациентам разрешается ужин накануне операции, но завтрак — запрещен.
- За трое суток до стентирования коронарных сосудов назначается прием препаратов, блокирующих тромбообразование. По показаниям лекарственное средство может быть назначено в значительной дозе прямо перед стентированием, но это чревато осложнениями со стороны желудка.
В любом случае, тактика ведения пациента — прерогатива врача.
Проведение стентирования
В Клиническом госпитале Лапино выполняются эндоваскулярные операции любого уровня сложности, в том числе, стентирование коронарных артерий, сосудов шеи, почек, нижних конечностей. Имплантаты (стенты) подбираются каждому пациенту в индивидуальном порядке: с лекарственным покрытием, полимерные, полностью растворимые — стенты нового поколения.
Техника стентирования коронарных артерий определяется на стадии предварительного обследования и чаще всего осуществляется непосредственно после кардиоангиографии, под местной анестезией. КАГ со 100% точностью показывает локализацию сужения, диаметр просвета сосуда. Через кардиоангиографический доступ к устью пораженного сосуда проводят катетер. По нему сосудистый хирург под контролем рентгена транспортирует металлический проводник. Затем, в область стеноза доставляется баллонный катетер, сдутый как резиновый шарик. В месте сужения он раздувается с помощью шприца и определенного давления (иногда несколько раз). При этом катетер впечатывает атеросклеротическую бляшку в стенку сосуда, открывая его просвет.
Чтобы сохранить достигнутый результат на длительное время, на месте бывшего сужения устанавливают стент — металлокаркас. Для этого первый катетер убирают, оставляя проводник в артерии. На него «сажают» новый баллонный катетер с имплантатом в сжатом состоянии и под контролем рентгена вновь доставляют его к стенозированному участку.
Хирург еще раз «надувает шарик», стент раскрывается и впечатывается в стенку артерии, образуя жесткую конструкцию, блокирующую возврат стеноза.
Баллон в сдутом состоянии извлекается из сосуда вместе с проводником и катетером. Если протяженность стеноза значительна, ставят несколько стентов. Затем, накладывают тугую повязку на место входа в сосудистое русло с коллагеновым герметиком, и переводят пациента в реанимационную палату под наблюдением врача. Выполненный доступ (лучевой или бедренный) определяет время, когда пациент может вставать: уже в первые сутки или на следующий день.
Осложнения
Минимальный срок постоперационного периода, эффективность стентирования — это преимущества процедуры. Но есть и осложнения.
На местном уровне:
- При необходимости шунтирования имплантат в сосуде «мешает» операции. Именно поэтому при предполагаемой операции ставят растворимые стенты. Срок их действия — два года.
- Возможно образование сквозного отверстия между артерией и веной с образованием пульсирующей гематомы.
- Кровотечение в области доступа.
Общие осложнения:
- Аллергия на контраст.
- Функциональная несостоятельность почек.
- Тромб или рестеноз.
- Нарушение целостности артерии.
- Нарушение сердечного ритма.
- ОИМ, ОНМК.
- Летальный исход.
После стентирования
Профилактика тромбообразования требует от пациента приема специальных препаратов, согласованных с врачом:
- Клопидогрель в течение года.
- Аспирин — на неопределенно долгий срок.
- Статины — при высоком уровне холестерина.
- Другие препараты по назначению врача.
Почему стентирование?
Ответить на этот вопрос без обследования невозможно. Поэтому, если вам за 40 и Вас беспокоят: неприятные ощущения или периодические боли за грудиной, учащенное сердцебиение, экстрасистолы, одышка при физической нагрузке, приеме пище, высокое давление или его резкие перепады — обратитесь к врачу и пройдите полное клинико-лабораторное обследование.
Если вам уже поставлен диагноз гипертонической болезни или вы перенесли инфаркт, инсульт — не стоит ждать прогрессирования болезни, и лучше доверить свое здоровье профессионалам ГК «Мать и Дитя».
Записаться на приём
услуги – Стентирование сосудов
Можете задать интересующий вас вопрос,
доктор обязательно на него ответит
Источник
