Шунтирование сосудов в омске
Шунтирование коронарных сосудов сердца – показания и противопоказания к операции. Как проходит аортокоронарная операция? Реабилитация после хирургического вмешательства. Цена на коронарное шунтирование сердца в клиниках города.
Сортировка:
Рейтинг
Название
Рейтинг
Шунтирование сердца (без искусственного кровообращения) (сначала дешёвые)
Шунтирование сердца (без искусственного кровообращения) (сначала дорогие)
Прием кардиохирурга (сначала дешёвые)
Прием кардиохирурга (сначала дорогие)
УЗИ (сначала дешёвые)
УЗИ (сначала дорогие)
Отзывы
Название
Шунтирование сердца (без искусственного кровообращения)
Прием кардиохирурга
УЗИ
Отзывы
Приоритеты
Рейтинг доверия
Показать карту
- Когда делают операцию
- Как делают шунтирование сердца
- Осложнения после операции
- Реабилитация после шунтирования
- Стоимость услуги
Хирургическое лечение при инфаркте миокарда
Аортокоронарное шунтирование (АКШ) – операция на сердце, при которой кардиохирург восстанавливает кровообращение в сердечной мышце. Суть вмешательства в том, чтобы создать путь для кровотока из аорты в миокард в обход закрытой коронарной артерии, питающей сердце.
При вмешательстве хирург вживляет до 6 шунтов. Роль шунта выполняют аутотрансплантаты – сосуды, взятые из организма пациента. Обычно хирург использует подкожные вены голени либо артерии, которые редко поражает атеросклероз – одну из артерий руки или внутреннюю грудную. Удаление этих сосудов не влияет на кровоток, потому что организм перенаправляет его через «запасную» систему сосудов.
Из статьи на портале Med.Firmika.ru вы узнаете, как и когда делают шунтирование, какие могут возникнуть осложнения и сколько длится восстановление после операции.
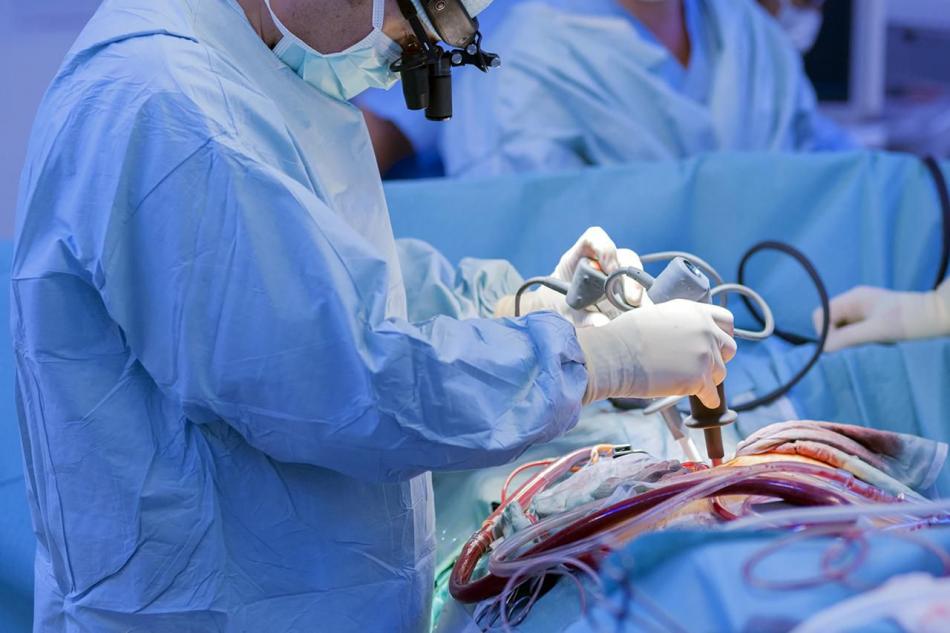
Показания к коронарному шунтированию
Операцию выполняют, когда коронарные артерии частично или полностью закрываются тромбом, из-за чего участки миокарда получают мало крови и погибают.
Шунтирование показано в следующих случаях:
- Частые приступы стенокардии или острый инфаркт миокарда;
- Пациент не может выполнять привычную физическую нагрузку из-за загрудинной боли;
- Поражены три крупных сосуда сердца, и есть риск инфаркта миокарда;
- Ствол левой коронарной артерии сужен на 50%;
- Сердечные сосуды изогнуты, и врач не может установить в них стент;
- После стентирования сосуд повторно закрывается;
- Сердечная недостаточность, которая связана с сужением коронарных артерий;
- Медикаментозное лечение не помогает избавиться от загрудинной боли, которая возникает во время физической нагрузки.
Как правило, хирург ставит шунты, если у пациента есть другие показания к открытой операции, например, пороки сердца или расслоение стенки аорты. Иногда шунты ставят пациентам, у которых сужение артерий не вызывает загрудинной боли, но врач выявляет высокий риск инфаркта миокарда или опасных для жизни аритмий.
Противопоказания к шунтированию сердца
Хирургическое вмешательство противопоказано при тяжелой недостаточности внутренних органов, остром инсульте, хронических болезнях легких и злокачественных опухолях. Также аортокоронарное шунтирование не выполняют, если атеросклеротическая бляшка поражает артерию на всем протяжении, и нет участка, в который можно установить шунт.
Как проводят шунтирование коронарных артерий
Перед вмешательством кардиолог делает ЭКГ, УЗИ сердца и анализы крови. Чтобы выяснить, какие сосуды поражены и насколько они сужены, выполняют коронарографию – врач вводит через бедренную артерию катетер в аорту и заполняет сердечные сосуды контрастным веществом.
Шунтирование длится 3-6 часов и включает следующие этапы:
- Под общим наркозом кардиохирург рассекает грудину и разводит ее части;
- Вскрывает грудную полость;
- Выделяет сосуд, который будет выполнять функцию шунта;
- Пришивает один его конец к аорте, а другой к артерии сердца ниже места ее сужения;
- С помощью рентгеноконтрастного исследования оценивает проходимость шунта;
- Вводит дренаж в полость перикарда – околосердечной сумки;
- Накладывает металлические скобы на грудину;
- Зашивает мягкие ткани.
Обычно операцию выполняют в условиях вспомогательного искусственного кровообращения, когда вместо сердца работает механический насос. Чтобы «отключить» сердечную мышцу, врач использует метод кардиоплегии. С помощью холода и лекарственных препаратов он резко замедляет обмен веществ в сердечной мышце. Опытные хирурги оперируют на работающем сердце, чтобы уменьшить риск осложнений.
Как проводят маммарокоронарное шунтирование
При операции в качестве шунта используют маммарную или внутреннюю грудную артерию, которая редко поражается атеросклерозом, и, в отличие от вен, способна расширяться и сужаться. Особенность маммарокоронарного шунтирования – его можно выполнить, не раздвигая грудину и без остановки сердца. Чтобы выделить сосуд и пришить его к коронарной артерии, врач делает небольшой разрез между ребрами с левой стороны.
Осложнения после шунтирования сердца
Если вмешательство выполняют в условиях искусственного кровообращения, есть риск повредить сердечную мышцу и вызвать постоперационный инфаркт миокарда. Реже после вмешательства обостряются хронические болезни, например, бронхиальная астма и сахарный диабет или возникает инсульт.
Шунты действуют в среднем 10 лет, однако при сахарном диабете и тяжелом атеросклерозе они могут закрыться через несколько лет после операции.
Восстановление после коронарного шунтирования
В первые 24 часа за состоянием больного следят в блоке интенсивной терапии. Врач каждый день делает перевязку раны, оценивает состояние сердечной мышцы с помощью УЗИ и ЭКГ.
Чтобы ускорить восстановление легких, хирург обучает пациента дыхательным и физическим упражнениям. Через 10 дней его выписывают и выдают направление на кардиореабилитацию. Чтобы оценить состояние шунтов, на второй-третий месяц проводят нагрузочный тест на беговой дорожке или повторно делают коронарографию.
После операции больной продолжает принимать кардиопрепараты и средства, разжижающие кровь, чтобы снизить риск сужения шунтов и закупорки непораженных коронарных сосудов.
Сколько стоит шунтирование сердца в Омске
Стоимость операции зависит от количества шунтов, техники вмешательства и состояния сердца.
Цены коронарного шунтирования:
- Начинаются от 105 000₽;
- Доходят до 250 500₽;
- В среднем составляют 175 300₽.
Вмешательство в условиях искусственного кровообращения обходится дороже. Точную сумму лечения можно узнать после консультации с кардиологом.
Источники для статьи:
- Борисов Д.В, Зотов А.С. и др. «Аортокоронарное шунтирование на работающем сердце в условиях вспомогательного искусственного кровообращения» – 2018.
- Лысенко А.В., Стоногин А.В. и соавт. «Маммарокоронарное шунтирование из левосторонней торакотомии на современном этапе развития коронарной хирургии» – 2014.

Автор статьи:
Мариам Арутюновна Арутюнян
Копирайтер информационного портала Firmika.ru.
Специализация на переводах и авторских статьях по медицине и стоматологии.
Вопросы по теме “Шунтирование сердца”
Задать новый вопрос
Вопрос будет задан всем клиникам на портале после проверки. Ответы обычно приходят в течение суток.
После первого шунтирования прошло10 лет сейчас хуже стало можно второй раз делать шунтирование читать далее
г. Волгоград 2 мес. назад Просмотров 318
Добрый день, мужу требуется шунтирование сердца, как сказал врач после коронагрофии, все плохо, везде забито, у него был инсульт 7 лет назад и вот в октябре микроинфаркт, а ему всего 46. Мы из Луганск… читать далее
Если высокое давление где-то 200 и трудно её сбить ,что для этого сделать читать далее
Источник
Первая операция на сердце, закрытая пальцевая митральная комиссуротомия, была выполнена в 1959 году профессором Н. И. Еремеевым. В 1965 году на базе МСЧ-4 г. Омска было организовано кардиохирургическое отделение при участии НИИПК г. Новосибирска (профессор Савинский Г. А.). Первым заведующим отделением стала Тесленко Любовь Ароновна.

Тесленко Л.А. – первая заведующая кардиохирургическим отделением
С 1966 года начали осваиваться операции на «сухом» сердце в условиях умеренной гипотермии. На первом этапе развития Омской кардиохирургии первые операции на сердце выполнили Тесленко Л. А., Пацер Р.Е., Кобяков, и др. хирурги. Научными руководителями отделения с 1973 года по 1977 год были профессора Омского медицинского института Ю. И. Малышев и А. Н. Кабанов.
За короткий период времени были освоены и внедрены многие типы операций на сердце: закрытая митральная комиссуротомия, резекция аорты при ее коарктации, перевязка ОАП, наложение межсосудистых анастомозов при синих пороках, вальвулопластика легочной артерии и др.
В 1977 году по инициативе докт.мед.наук, профессора Л. В. Полуэктова отделение кардиохирургии из МСЧ-4 было переведено в Областную клиническую больницу. С этого времени начался новый период в освоении сердечно-сосудистой хирургии в Омской области.

Под руководством докт.мед., профессора Л.В.Полуэктова проходит обсуждение больных на операцию (1977 год, кардиохирургическое отделение, Областная клиническая больница)
С 1979 года по 1984 год заведует отделением д. м. н. Самойлов Владимир Антонович.

Докт.мед.наук Самойлов В.А. консультирует пациента перед операцией (кардиохирургическое отделение, Областная клиническая больница, 1979 год).
С 1984 года и по настоящее время заведует отделением д. м. н. Цеханович Валерий Николаевич. С переходом кардиохирургического отделения из МСЧ- 4 в Областную клиническую больницу начинается активного внедрение операций в условиях пролонгированной бесперфузионной гипотермической защиты: радикальная коррекция Тетрады Фалло, протезирование митрального, аортального клапанов, коррекция частичного аномального дренажа, коррекция тотального аномального дренажа легочных вен (В.А.Самойлов). В 1983 году в Омске впервые выполнена операция с использованием искусственного кровообращения (В.А.Самойлов).

М.Ю.Лебедев врач высшей квалификационной категории готовит аппарат искусственного кровообращения (1999 г).
В дальнейшем в условиях искусственного кровообращения стали осваиваться операции при пороках сердца более сложной категории, в том числе протезирование восходящего отдела аорты, многоклапанное протезирование, операции Мастерда; использование ксенопротезов: протезирование восходящей аорты ксенокондуитом, трикуспидального клапана биопротезом при аномалии Эбштейна, комбинированные операции АКШ и протезирование клапанов, кавапульмональный анастемоз (д. м. н. В.Н. Цеханович).
В 1989 году в Омске впервые выполнена операция аортокоронарного шунтирования в условиях искусственного кровообращения (В.Н. Цеханович). В 2001 году внедрены операции АКШ на «бьющемся» сердце.
Освоено аортокоронарное шунтирование с использованием артериальных кондуитов: внутренняя грудная и лучевая артерия (односторонняя и двухсторонняя), многососудистое шунтирование с использованием только артериальных кондуитов.
В 2006 году Омская кардиохирургия получает новую материально-техническую базу оснащенную самым современным медицинским оборудованием, в состав отделения включены операционный блок (3 операционных зала), реанимационный блок на 12 коек и др. помещения. Появилась возможность проводить в год более 500 операций с искусственным кровообращением, это позволило значительно расширить объем оказания высокотехнологичной медицинской помощи населению Омской области.

Открытие нового отделения, 14 августа 2006 год
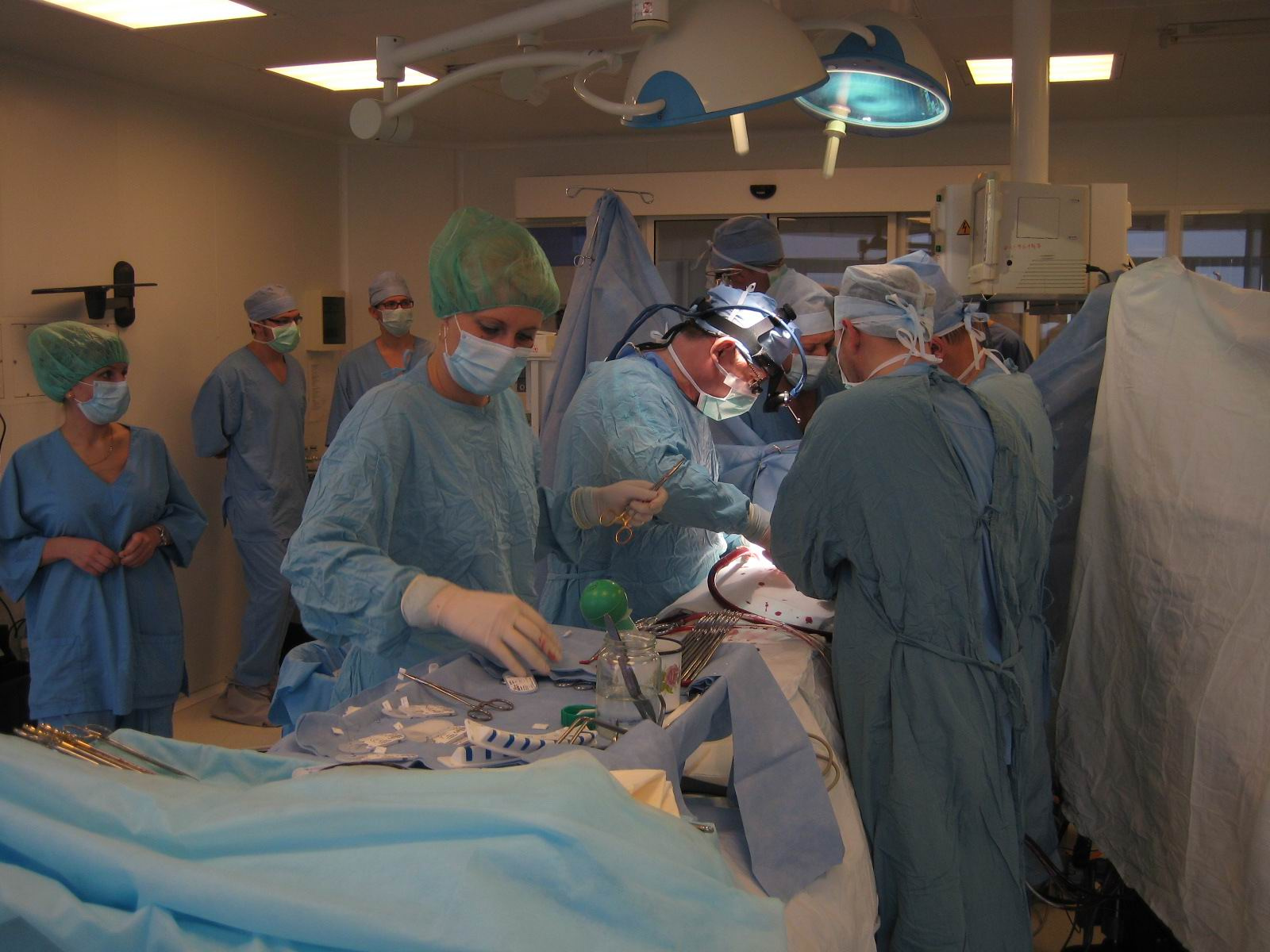
Операционная бригада за имплантацией системы механической поддержки левого желудочка (INCOR) 16 ноября 2010г.
Настоящий период характеризуется увеличением операций на «открытом» сердце в условиях искусственного кровообращения. Внедрены и выполняются все современные методы хирургического лечения больных с сердечно-сосудистой патологией. Всего в кардиохирургическом отделении оперировано более 14 тыс. больных, в т.ч. более 7 тыс. операций проведено в условиях искусственного кровообращения. На материале отделения были защищены 3 докторских и 7 кандидатских диссертаций.
Неоценимый вклад в развитие современной кардиохирургии за прошедший период внесли практические врачи: Пацер Р.Е., Федоров В.А., Тюканов М.Н., Тимошенко А.В., Четвериков С.Ю., Морозова Э.П., Морова, Н.А., Старжевская Л.Е., Прохоров О.А., Лебедев М.Ю., Лепихина Г.Я., Корчагина Н.П., Храпова Н.В., Гижицкая Н.М. и др.
Старшими медицинскими сестрами кардиохирургического отделения работали Касьяненко Р.С., Трифонова Г. А., Ерофеева Н.К. и Жмаева И.В.
В настоящее время Чурсина Полина Александровна и Реслер Алла Викторовна являются старшими медицинскими сестрами кардиохирургического отделения с группой анестезиологии и реанимации.
Многие годы медицинскими сестрами работали Евич А.Н., Зырянова З.А., Степанова Е.П., Опарина О.Н., Перебейнос О.В., Панкова Е.Н., Дусупова Г.К., санитарка Уфельман Э.Ф. и др.
Источник
Сердечно-сосудистые заболевания продолжают лидировать в сводках заболеваемости и смертности. Многие из них поддаются лечению, но если дело дошло до операции, очень важно получить своевременную высокотехнологичную медицинскую помощь (ВМП).
Наиболее сложные и редкие операции выполняются в федеральных центрах, остальные – в регионах. В Омске их проводят в БУЗОО «Областная клиническая больница», в клиническом кардиологическом диспансере, КМСЧ № 9 и БСМП-1. Только в прошлом году в регионе был прооперирован 791 пациент с ишемической болезнью сердца. Стоимость всех операций составила 149,3 млн рублей.
О том, какая высокотехнологичная медицинская помощь по профилю «кардиология» оказывается в регионе, мы попросили рассказать Ольгу Кореннову, заместителя главного врача по поликлиническому разделу работы БУЗОО «Клинический кардиологический диспансер», профессора, доктора медицинских наук.
– ВМП в кардиологии могут получить и дети, и взрослые. Малышам чаще всего проводится хирургическая коррекция врожденных пороков сердца или ассоциированных с пороками аритмий. Родителям следует внимательно отслеживать симптоматику, чтобы вовремя показать ребенка специалисту. Некоторые пороки необходимо оперировать уже в первые дни или месяцы жизни, только тогда малыш будет жить. Раннее выявление патологии сердечно-сосудистой системы у детей предупреждает развитие осложнений и внезапную детскую смерть.
Большая часть ВМП – это операции взрослым пациентам с ишемической болезнью сердца. Одна из таких операций – стентирование коронарных артерий. Под рентгеном в сосуды пациента вводится контрастное вещество, с помощью которого врачи видят место сужения сосуда. Затем в это место по артерии вводится стент – металлическая спираль, которая расширяет сосуд и помогает восстановить кровоток. Когда поставить стент невозможно (либо сосуд слишком тонкий, либо большая бляшка, либо поражено много сосудов), хирурги выполняют другую высокотехнологичную операцию – аортокоронарное шунтирование. Вместо пораженных сосудов пациенту вшивается собственная вена или артерия, после чего кровоснабжение сердечной мышцы начинается в обход поврежденного участка. В результате таких операций приступы стенокардии прекращаются, однако прогноз жизни пациентов во многом зависит от их самодисциплины в дальнейшем. Если после стентирования хотя бы на два дня прекратить прием антиагрегантов, в половине случаев снова образуется тромб и пациент может перенести повторный инфаркт.
С 1 июля 2015 года на территории Омской области реализуется государственная программа по повышению доступности амбулаторно-поликлинической медицинской помощи в части медикаментозного обеспечения ацетилсалициловой кислотой, клопидогрелом и аторвастатином пациентов, перенесших рентгенэндоваскулярные вмешательства на коронарных сосудах по поводу острого коронарного синдрома. Организовано их бесплатное лекарственное обеспечение в поликлинике БУЗОО «Клинический кардиологический диспансер». Ожидаемый краткосрочный эффект от технологии «стентирование коронарных артерий + лекарственное обеспечение в течение года» – снижение одногодичной летальности стентированных больных на 50%.
Следующий вид ВМП – это коррекция жизнеугрожающих нарушений ритма сердца. В этом случае выполняется хирургическая или радиочастотная абляция (разрушение) источников аритмий. Сначала с помощью электрофизиологического исследования выявляются источники аритмий, затем проводится операция по уничтожению этих очагов. Такие операции показаны при тахикардии – если у пациента, к примеру, вместо 60 ударов сердца в минуту 180-300 ударов. Есть и другой, нередкий вид аритмии – брадикардия, когда, наоборот, частота сердечных сокращений 20-30 ударов в минуту. В таких случаях пациенту устанавливается электрокардиостимулятор, который нормализуют частоту ударов. Самые сложные аритмии – когда у пациента одновременно и тахи-, и брадикардия. То есть сердце бьется то чересчур часто, то редко. В таких случаях устанавливается сложное устройство – кардиостимулятор и кардиовертер-дефибриллятор, которые нормализуют работу сердца и при частых, и при редких ударах.
Еще один вид помощи из разряда ВМП – устранение сужения сосудов нижних конечностей, почек и других внутренних органов (операции стентирования или шунтирования, как при ишемической болезни сердца), а также коарктации (сужения) аорты, когда в место сужения аорты вшивается имплант (искусственный сосуд). При расширении же сосудов – аневризме – проблемный участок, наоборот, устраняется.
После ВМП очень важно получить реабилитацию. Первый этап реабилитации начинается уже в день поступления пациента в стационар. Раньше пациент-сердечник 21 день, а то и больше, неподвижно лежал на больничной койке. Сейчас за восстановление утраченных функций организма берутся сразу, как только сняты острые симптомы. В первый же день пациент садится на койке, на второй встает, выполняет дыхательную гимнастику и затем постепенно расширяет двигательный и эмоциональный режим под контролем врачей, инструкторов по лечебной физкультуре, психологов.
Второй этап – это перевод пациента, перенесшего острый коронарный синдром, из стационара в специализированные центры реабилитации. В нашем городе это центр восстановительной терапии «Русь» КМХЦ, где с выздоравливающими занимаются инструкторы по лечебной физкультуре, психологи, диетологи и другие специалисты. И, наконец, третий этап – это амбулаторная реабилитация или санаторно-курортное лечение, в настоящее время активно развивается в кардиодиспансере в условиях дневного стационара. Главное на этом этапе – научить пациента самостоятельно выполнять необходимые упражнения и вести здоровый образ жизни.
Источник
