Сколько сосудов на ногах
Анатомия, строение и структура сосудов организма, особенно вен нижних конечностей, представляют интерес для понимания причин развития заболеваний в этой системе.
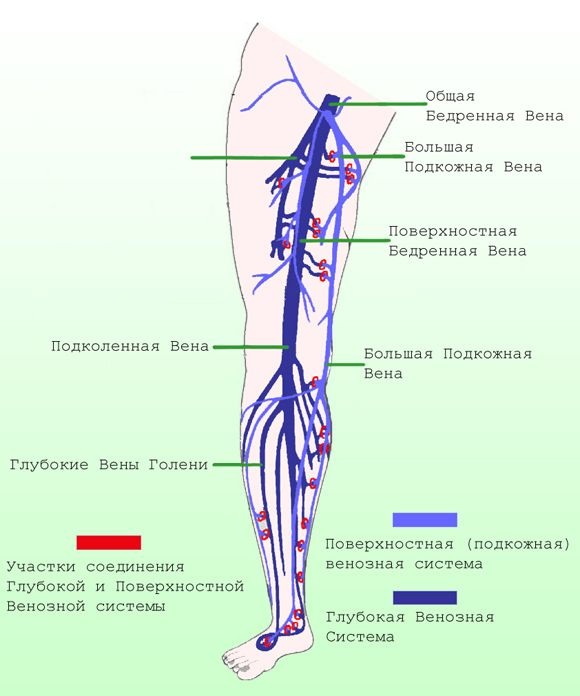
Анатомия вен ног человека
Нижняя конечность состоит из двух основных типов вен:
- Поверхностные.
- Глубокие.
Поверхностные расположились в подкожной клетчатке, а вторые находятся в мышечной фасции. Глубокие сосуды сопровождают главные артерии, их ветви и обычно являются парными. Они расположены в сосудистой оболочке с соответствующей артерией, которая помогает сдавливать и перемещать кровь по венам. Другие вены, более мелкие, впадают в них.
Оба типа вен содержат венозные клапаны, чтобы предотвратить рефлюкс (заброс) крови. Клапанов намного больше в глубоких венах.
Вены перфоранты ног
Поверхностные и глубокие вены связаны между собой коммуникантами. Такие вены призваны соединять между собой различные отделы поверхностной венозной системы. Большая часть из них имеют клапаны, которые заставляют кровь двигаться только по направлению из поверхностных в глубокие вены.
Перфоранты бывают прямыми и непрямыми. Первые осуществляют соединение глубоких вен с подкожными. Вторые осуществляют эту связь опосредованно, через мелкие мышечно-венозные синусы, расположенные в мышцах.
Подкожные вены ног
Вены нижних конечностей (анатомия их в картинках представлена далее в статье) также включают большую и малую артерию.
Первая является самой длинной в организме человека. Начинается она в области медиальной вены стопы и заканчивается в бедренной, недалеко от паха.
Она поднимается поверхностно к медиальной лодыжке, прежде чем пересечь дистальную треть переднезадней голени.
Затем проходит за медиальными большеберцовыми и бедренными мыщелками, поднимается вверх по бедру, проходит через подкожное отверстие волокнистой оболочки, которая окружает бедро.
Длинная подкожная вена сопровождается ветвями медиального кожного нерва бедра по всему ходу в бедре. В ней находится 10-20 венозных клапанов.
Короткая подкожная или малая, проходит латерально к пяточному сухожилию и поднимается между поверхностной и глубокой фасцией в дистальной трети голени. По средней линии голени она проникает в глубокую фасцию, а затем поднимается на поверхность икроножной мышцы.
На стыке промежуточной и проксимальной трети голени короткая подкожная вена выходит над глубокой фасцией перед прохождением между головками икроножной мышцы. Он заканчивается в подколенной вене внутри подколенной ямки, на 3-7,5 см выше коленного сустава.
Поверхностные вены ног
Когда человек смотрит на тело, он замечает синие линии, это поверхностные вены.
К ним относятся:
- Заднемедиальная вена бедра.
 Вены нижних конечностей. Строение
Вены нижних конечностей. Строение - Передняя кожная вена бедра, она пересекает бедренный треугольник, прежде чем открыть в длинную подкожную вену
- Поверхностная эпигастральная вена — дренирует нижнюю брюшную стенку и открывается в длинную подкожную вену.
- Поверхностная периферическая подвздошная вена — также дренирует нижнюю брюшную стенку и открывается в длинную подкожную вену.
- Поверхностная наружная половая вена — дренирует часть мошонки или половых губ, а также открывается в длинную подкожную вену.
- Глубокая наружная половая вена — также присоединяется к длинной подкожной вене у подкожного отверстия
Если вена становится варикозной, слишком заметной на теле, её удаляют с помощью операции. Поскольку она поверхностная, то от её удаления кровоток не нарушится, он будет осуществляться через глубокие вены.
Бассейн большой подкожной вены
Длинная подкожная вена имеет много связей с короткой подкожной и глубокими венами нижней конечности через перфорантные вены. Основные притоки присоединяются к ней в бедре, около соединения с бедренной веной.
Откуда получает кровь большая вена:
- из передней и боковой подкожных вен;
- поверхностной периферической подвздошной;
- поверхностной эпигастральной;
- наружной половой.
Бассейн малой подкожной вены
Из венозной сети боковой части стопы берет начало малая вена. Продвигаясь, она обходит сзади лодыжку, направляясь вверх. На своём пути принимает много подкожных вен, проходящих по голени.
Здесь же происходит её соединение с глубокими венами, далее она дренирует боковую поверхность ноги, продвигаясь вверх по задней её части и стекает в подколенную вену. На этом месте она разделяется: одна часть продолжает движение вверх и присоединяется к глубокой вене бедра, а вторая впадает в подколенную вену.
Глубокие вены ног
Сосуды, находящиеся под мышечной фасцией и дренирующие мышцы, представляют собой глубокие вены. Они сопровождают артерии, кровь в них поступает из поверхностных вен.
Глубокие ножные вены:
- задние большеберцовые парные вены;
- передние большеберцовые;
- задние малоберцовые;
- подколенная;
- бедренная;
- глубокая вена бедра.
Большеберцовые и малоберцовые стекают в подколенную, а она, в свою очередь, стекает в бедренную вену.
Система глубоких вен имеет решающее значение для обратного кровотока и отвечает за транспортировку около 90% венозной крови от ног обратно к сердцу.
Для человека могут быть серьёзные последствия, если после тромбоза клапаны большой глубокой вены перестают функционировать, и вена больше недоступна для транспортировки крови. Но при удалении или закрытии поверхностных вен, здоровая глубокая вена может принять обратный кровоток к сердцу.
Функции вен ног
Вены транспортирую кровь с периферии и обратно в сердце. Это кровь, без кислорода, дезоксигенированная. Кровь, богатая кислородом, поступающая от сердца, доставляется организму. А в обратную сторону поступает кровь с углекислым газом, которую и несут вены.
Заболевания вен нижних конечностей и их симптомы
Вены нижних конечностей, анатомия которых тесно связана с физиологией венозного русла, подвергаются развитию патологий, связанных с нарушением оттока крови. Варикозные заболевания подразделяются на первичные и вторичные.
Варикозное расширение вен
Это одно из распространенных заболеваний сосудов нижних конечностей, которое поражает только поверхностную венозную систему – варикоз.
Механизм возникновения расстройства прост: кровь из ножных вен возвращается к сердцу, двигаясь вопреки силе земного притяжения снизу вверх. Поскольку сердцу одному не под силу поднять всю массу крови, то ему на помощь приходят сокращения мышц стопы, голени и бедра, которые действуют как насос.
Венозные клапаны препятствуют обратному кровотоку, но когда они выходят из строя, возникает обратный кровоток (венозная «недостаточность» или «рефлюкс»), что приводит к высокому венозному давлению. Это вызывает значительное растяжение и удлинение венозных стенок, а в результате возникают сосудистые звездочки и варикозное расширение.
В том случае, если вены, клапаны здоровы, то кровь перекачивается с лёгкостью. Разрушенный клапанный аппарат является причиной застоя крови, которая при этом становится вязкой. Стенки сосудов истончаются, и при лёгком повреждении могут рваться. Питание окружающих тканей нарушается.
Симптомы расстройства:
- тупая, распирающая боль, появляющаяся после физического напряжения;
- зуд;
- судороги икроножных мышц;
- выступающие под кожей вены в виде жгутов и мешковидных расширений;
- отёчность ног;
- изменение цвета кожи на красно-синий, при осложнениях появление коричневых пятен;
- долго не заживающие язвы на последней стадии развития болезни.
 Состояние является хроническим и прогрессирующим, а это означает, что новые варикозные расширения могут развиваться со временем, несмотря на лечение. Предрасположенность к такому расстройству, слабости соединительной ткани, не поддается лечению. Самый распространённый фактор риска – пожилой возраст.
Состояние является хроническим и прогрессирующим, а это означает, что новые варикозные расширения могут развиваться со временем, несмотря на лечение. Предрасположенность к такому расстройству, слабости соединительной ткани, не поддается лечению. Самый распространённый фактор риска – пожилой возраст.
Флебит
Заболевание означает воспаление вены. Флебит возникает как в поверхностных, так и в глубоких сосудах. Поверхностный флебит поражает верхние вены, но хорошо излечивается в течение нескольких недель. Причинами могут быть поврежденные сосуды во время операции, травмы, сидячий образ жизни, курение, тучность.
В том случае, если к флебиту присоединяется тромбоз, то это неизбежно приводит к тромбофлебиту.
Тромбофлебит
Вены нижних конечностей (анатомия, топография поверхностных и глубоких сосудов помогает в лечении заболеваний) могут накапливать в своих варикозных узлах большое количество крови.
Воспаление стенок и образование тромба опасно развитием тромбофлебита, который формируется в поверхностных и глубоких венах. Этот процесс опасен для жизни, так как тромб может сформироваться очень быстро и без видимых причин. В некоторых случаях причиной могут быть травмы в области расширенных вен, ОРВИ.

Первопричины тромбофлебита:
- нарушение венозного оттока в хронической форме;
- повышенное давление в области вен (сидячая работа, перенос тяжестей, тяжёлые физические упражнения);
- слабость стенок вен, нарушение венозного кровообращения.
Симптомы:
- появление сильно уплотнённой выступающей «шишки»;
- боль и зуд в месте уплотнения;
- повышение температуры тела в месте образования уплотнения.
Следует срочно обращаться к врачу, чтобы не дать возможность тромбу дойти до паховой зоны. В этом случае он попадёт в бедренную вену, где циркулирует большой кровоток и может вызвать эмболию лёгочной артерии.
Тромбоз
Венозный тромбоз происходит в том случае, когда кровь свёртывается и её сгусток блокирует вену.
Причин может быть много:
- Болезнь или травма ног.
- Лекарственные препараты, влияющие на свертывание крови.
- Ожирение.
- Переломы конечностей.
- Длительное обездвиживание.
Тромбоз может развиваться как результат тромбофлебита.
Методы диагностики патологий
Визуально врач может увидеть расширенные вены, изменившийся цвет кожи, наличие отёка. Но простой осмотр не позволяет оценить состояние внутренних сосудов. Для определения степени заболевания имеются современные методики.
Дуплексное сканирование
Анатомия вен нижних конечностей с помощью ультразвука позволяет дать правильную оценку состоянию сосудов и окружающих тканей. Определяется местоположение тромба, характер тромбоза, его протяжённость, состояние венозных клапанов. При помощи сканирования оценивается риск отрыва тромба.
С помощью процедуры диагностируются:
- тромбоз;
- сужение стенок сосудов;
- варикозное расширение сосудов;
- воспаления стенок сосудов, вызванных инфекциями.
Рентгеноконтрастная флебография
Флебография в первую очередь проводится для диагностики тромбоза глубоких вен, при котором в сосудах голени образуются сгустки. А также метод используется для оценки врожденных сосудистых проблем с, оценки функции клапанов глубоких вен и выявления повреждённых мест для артериального шунтирования.
Флебография занимает 30–45 минут и может быть сделана в кабинете врача, лаборатории или больнице. Во время процедуры пациент лежит на наклонном рентгеновском столе. С помощью катетера вводится контрастный раствор. Врач наблюдает за движением раствора через вену с помощью флюороскопа.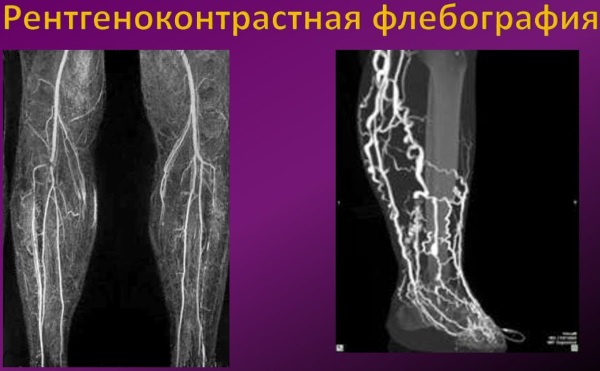
В это же время делается серия снимков с помощью рентгеновских лучей. Когда тест завершен, вводят жидкость для удаления контраста из вен, катетер удаляют и на место инъекции накладывают повязку.
Компьютерная томография с контрастом
Преимущество компьютерной ангиографии заключается в отсутствии осложнений после процедуры исследования. С помощью этого метода просматриваются большие и маленькие подкожные вены, артерии, глубокие сосуды по всей нижней конечности. Введение контрастного вещества даёт возможность создавать трёхмерную картину всей сосудистой сети нижних конечностей.
Процедура помогает врачу определить:
- диаметр и просвет сосудов;
- сужение или их закупорку;
- состояние венозных стенок;
- воспалительный процесс, происходящий внутри сосудов.
Сканирование проводится томографом, для чего пациент укладывается на стол, который, перемещается в аппарат. Контрастное вещество вводится через катетер.
Магниторезонансная томография
Вены нижних конечностей, анатомия, структурные изменения, динамика развития заболеваний которых исследуется с помощью МРТ, нередко подвергаются структурной дегенерации тканей. Контрастный усилитель помогает определить наличие венозных узлов, тромбов в просветах вен. Краситель вводится через периферический катетер.
Комплекс исследований крови
Перед выбором тактики лечения врач предложит пройти обследование:
- сделать коагулограмму, для оценки нарушений свёртывания крови;
- клинический анализ крови;

- исследование на активированное частичное тромбопластиновое время, фибриноген, тромбиновое время;
- на оценку количества тромбоцитов.
Методы лечения патологий
В современной флебологии применяются малоинвазивные и медикаментозные методики. Но, поскольку варикоз – это заболевание хирургическое, то положительный результат достигается только оперативными методами.
Группы применяемых препаратов при лечении болезней вен на ногах Лекарственные препараты призваны повышать венозный тонус, улучшать микроциркуляцию, уменьшать проницаемость капилляров.
| Группа лекарственных средств | Торговое название |
| Венотоники | Детралекс, Венарус, Флебофа |
| Венопротекторные | Троксерутин, Докси-Хем, Венорутин |
| Ангиопротекторный | Троксевазин |
| Комбинированные препараты капилляропротективные | Анавенол, Аэсцин, Репарил |
| Синтетические и растительные препараты | Гинкор-Форт, Арбифлекс, Трентал |

Консервативное лечение назначается тем людям, кто имеет противопоказания к проведению операций.
Компрессионная склеротерапия
Методика заключается в том, что в расширенную вену путём инъекции доставляется склерозирующий агент. Под действием препарата происходит компрессия, загустевание и склерозирование вены. Современные препараты, которые при этом используются безопасны, не вызывают кожного некроза.
Чрескожная лазерная коагуляция (ЧЛК)
Операция проводится амбулаторно, без наркоза, используется только местная анестезия. В расширенный сосуд подаётся тепловая энергия лазера. Всё происходит под ультразвуковым контролем. При этом вена «запаивается» и исключается из кровотока. Кровь начинает двигаться другим путём, по здоровым венам.
Процедура не травматичная, после неё необходимости в госпитализации нет. Основное условие для проведения операции – толщина сосуда должна быть не более 1,5 см.
Хирургическое лечение
Хирургическое вмешательство – это радикальный метод лечения, целью которого является устранение вено-венозных рефлюксов. В ходе операции удаляются основные стволы малой и большой подкожной вены. После операции остаются шрамы на коже, работоспособность восстанавливается через 1 месяц.
Радиочастотная коагуляция
Малоинвазивный метод, при котором используются радиочастотные сигналы. Под ультразвуковым контролем в область венозного просвета вводится специальный катетер, который соединён с внешним генератором радиочастоты.
На конец катетера каждые 20 сек. передаётся сигнал, под воздействием которого биологическая ткань сосуда разогревается до 120˚С. После разогрева венозные стенки слипаются. Варикозные узлы удаляются при этом безболезненно и без повреждения поверхностных тканей.
Склеротерапия
Флебэктомия
Варикозное расширение вен боковых ветвей можно лечить склеротерапией. Пораженные вены захватываются с помощью крючка и вытягиваются через небольшие разрезы.
После операции пациенты должны оставаться в больнице в течение 2-3 дней и не работать 1-2 недели. В это время может появиться боль, гематомы. Компрессионные чулки или бинты необходимо носить в течение нескольких недель, чтобы уменьшить послеоперационные проблемы.
Компрессионная терапия
В зависимости от сложности заболевания применяется кратковременное или длительное компрессионное лечение. При первых признаках варикоза врачи рекомендуют применять эластичную компрессию. Для этого приобретаются специальные эластичные бинты или чулки, размер и степень компрессии которых определяет доктор.
Для достижения более высокого давления применяется эластичный бандаж, который делается из бинтов, наматываемых на пальцы стопы и далее по всей ноге. Каждый новый виток бинта перекрывает предыдущий, за счёт чего и создается повышенная компрессия.
Когда применяется микрофлебэктомия?
Серьёзные сосудистые проблемы современная медицина позволяет решать щадящими способами. Удаление варикозных вен проводится с помощью небольшой операции – микрофлебэктомии.
Под местной анестезией на коже делаются проколы, через которые удаляют вены. Проколы настолько небольшие, 3-5 мм, что после них нет необходимости накладывать швы, достаточно место прокола заклеить пластырем. Пациент после операции может сразу ходить.
Народные рецепты
Профилактика варикоза в домашних условиях основана на применении растительных препаратов, натуральных продуктов.
Рецепт 1:
- Нужно взять большой пучок петрушки, мелко порезать, поместить в чашку с водой. Прокипятить в течение 5–8 мин., остудить, добавить немного эфирного масла.

- Смочить ватный тампон в растворе и нанести на поражённые участки.
- Рекомендуется делать тампонирование 2–3 раза в день.
Содержащиеся в петрушке рутин и витамин С укрепляют капилляры, снимают боль.
Рецепт 2:
- Следует измельчить в блендере капустные листья, добавить немного воды. Перемешать до однородной массы.
- Нанести пасту на больной участок кожи, сверху накрыть хлопчатобумажной тканью, забинтовать.
- Оставить компресс на 2 часа, затем смыть тёплой водой.
Рецепт 3:
- Необходимо взять 3 листа алоэ, выдавить из них сердцевину.
- В блендере размельчить свежую морковь, 1 шт., смешать с мякотью алоэ.
- В смесь добавить яблочный уксус, ½ стакана.
- Все перемешать до пастообразного состояния.
- Перед сном нанести смесь на заболевшие участки кожи, укутать чистым полотенцем и оставить на ночь.
Последствия заболеваний вен на ногах
Варикоз может прогрессировать. Чем дальше оттягивать поход к врачу, тем быстрей можно получить сосудистые проблемы. Это могут быть отёки, судороги икроножных мышц, к которым впоследствии присоединятся гиперпигментация кожного покрова, трофические язвы.
Наиболее серьёзное осложнение – тромбофлебит, когда венозная стенка воспаляется, формируется тромб, который угрожает лёгочной артерии или сердцу.
Чтобы не доводить дело до тяжёлого состояния, следует вовремя обращаться к врачу:
- при наличии расширенных подкожных вен;
- частых отёков ног;
- появления сосудистых звёздочек.
Только врач-флеболог может поставить или опровергнуть диагноз начинающегося варикоза.
Профилактике заболеваний вен нижних конечностей следует уделять особое внимание. Регулярное выполнение простых физических упражнений, регулирование веса, отказ от ненужных продуктов, знание анатомии развития болезни, всё это поможет снизить риск развития варикоза.
Автор: Беляева Анна
Оформление статьи: Владимир Великий
Видео об анатомии вен нижних конечностей
Вебинар про анатомию вен нижних конечностей:
Источник
Атеросклероз сосудов нижних конечностей — хроническое заболевание, которое поражает артерии и артериолы, а также сопровождается признаками нарушенного кровообращения в ногах. Развитие патологии связывают с комплексным расстройством метаболизма жиров в организме и факторами внешней среды. Нарушение гладкой структуры внутренней оболочки сосуда, отложения липидов и солей кальция сужают просвет и уменьшают доставку кислорода, а также питательных веществ к мышцам. Поражение артерий нижних конечностей атеросклерозом — одна из наиболее частых причин ампутации ног.
Клиника и основные симптомы заболевания
 Появление клинических признаков связано с сужением просвета сосуда более чем на 75 %. Чаще всего патологический процесс локализируется в нижнем отделе брюшной аорты (ниже отхождения почечных артерий): 33 % — аорто-подвздошный сегмент, 66 % — бедренно-подколенный.
Появление клинических признаков связано с сужением просвета сосуда более чем на 75 %. Чаще всего патологический процесс локализируется в нижнем отделе брюшной аорты (ниже отхождения почечных артерий): 33 % — аорто-подвздошный сегмент, 66 % — бедренно-подколенный.
Возникновение атеросклеротической бляшки с формированием фиброза (плотной соединительной ткани) можно рассматривать как адаптационный механизм в ответ на травматизацию и асептическое воспаление внутренней оболочки из-за сильного потока крови в магистральных артериях.
Типичные признаки поражения нижних конечностей
Симптоматика заболевания вызвана нарушением доставки крови по пораженным сосудам к мышцам и нервным волокнам.
Наиболее характерные симптомы атеросклероза сосудов нижних конечностей:
- снижение толерантности к физической нагрузке (быстрая утомляемость при ходьбе);
- перемежающаяся хромота — специфический признак, который характеризуется появлением интенсивных болей (жжение) в ноге при физических нагрузках, необходимостью остановиться и отдохнуть;
- нейропатии возникают из-за нарушенного питания нервных волокон и ощущаются мурашками, онемением, судорогами;
- изменение цвета кожных покровов (побледнение) ног, местное снижение температуры;
- истончение слоя подкожной жировой клетчатки, атрофия мышц (объем конечностей отличается между собой при одностороннем поражении);
- атрофия волосяных фолликулов (волосы на ногах становятся тонкими, ломкими, со временем выпадают);
- гиперкератоз кожи стоп, ногтей.
Выраженность симптомов определяется уровнем, протяженностью и степенью сужения (стеноза). Кроме того, наличие сопутствующих отягощающих факторов (сахарный диабет, курение, пожилой возраст) ухудшает прогноз для жизни и здоровья пациента.
Проявления болезни у пожилых людей: в чем особенность?
Диагноз чаще выставляется мужчинам, поскольку у представительниц слабого пола до периода менопаузы действует защитный эффект эстрогенов, который предотвращает развитие атеросклероза. Кроме того, патология чаще диагностируется у людей пожилого возраста из-за истощения адаптационных и компенсаторных механизмов. Особенностями атеросклероза нижних конечностей у таких пациентов считаются:
- медленное прогрессирование симптомов из-за поражения нервных волокон;
- высокая интенсивность болевого синдрома (причина в том, что коллатеральные артерии, которые обеспечивают минимальный необходимый кровоток в тканях, уже не растут);
- системные расстройства: похудение, истощение, нарушение психического статуса;
- прогрессирующая атрофия мышц;
- частые язвы, не поддающееся консервативному лечению;
- высокий риск осложнений (в 30 % случаев): гангрена, септические состояния.
Дополнительные хронические патологии дыхательной системы, сердца, почек затрудняют диагностику и подбор эффективного лечения.
Ампутация нижней конечности назначается в 45 % случаев болезни у пациентов пожилого возраста, что ведет к инвалидности и ухудшению качества их жизни.
Виды и стадии атеросклероза нижних конечностей
Окклюзия магистральных артерий нижней конечности атеросклеротической бляшкой вызывает характерную клинику в зависимости от стадии процесса.
В практической деятельности врачи пользуются классификацией процесса на основании функциональных способностей пациента (по Фонтейну-Покровскому), представленной в таблице.
| Степень нарушения | Болевой синдром | Дополнительные признаки |
|---|---|---|
| I | При значительных физических нагрузках (ходьба на 1 км и более) | Слабость, быстрая утомляемость |
| II | А. Боль развивается на дистанции 200—1000 м | Развитие трофических проявлений: уменьшение мышечной и жировой массы, утолщение ногтей и кожи стоп |
| Б. Перемежающаяся хромота при ходьбе на 50—200 м | ||
| III | Боль в состоянии покоя | Для уменьшения боли пациенты опускают пораженную конечность, которая приобретает багрово-синюшный окрас. Прогрессирующая атрофия мышц |
| IV | Стадия деструктивных изменений | Появление трофических язв, гангрены |
III и IV стадии нарушений считаются «критической ишемией», которая требует неотложной медицинской помощи, чаще всего хирургической.
Кроме того, часто применяется Северно-Американская классификация, которая учитывает результаты измерения лодыжечного давления.
| Степень | Перемежающаяся хромота | Лодыжечное давление |
|---|---|---|
| Бессимптомное течение | Показатели в пределах нормы | |
| 1 | Незначительная | Более 50 мм. рт. ст. после нагрузки |
| 2 | Умеренная | Промежуточные показатели между 1-й и 3-й стадией |
| 3 | Выраженная | Менее 50 мм. рт. ст. в состоянии покоя |
| 4 | Боль в состоянии покоя | Менее 40 мм. рт. ст. в состояния покоя |
| 5 | Минимальные язвы, местная гангрена, ишемия ступни | До 60 мм. рт. ст. в покое |
| 6 | Гангрена, что поднимается выше плюснефаланговых суставов | Как в 5-й степени |
При 5-й и 6-й степени ишемии ангиография сосудов определяет расширение коллатералей и полную окклюзию основных артерий ступни.
Как выглядят ноги при атеросклеротическом поражении на разных стадиях?
Изменения внешнего вида ноги характеризуются уровнем поражения, степенью и длительностью процесса.
Характерные признаки нарушений при разных стадиях патологии:
- Фаза функциональной компенсации, которая развивается вследствие генерализованной реакции организма, направленной на улучшение кровотока. Определяются бледность и похолодание кожных покровов, периодически возникающие покалывания в пальцах.
- Фаза субкомпенсации, что характеризуется сухостью кожи, снижением эластичности. Пораженная конечность меньше в объеме, чем здоровая. На ступнях развивается омозоление (гиперкератоз), ногти огрубевают, ломаются, наблюдаются участки облысения на ногах. Фото атеросклероза нижних конечностей 2-й степени:

- Фаза декомпенсации, при которой наблюдается выраженная атрофия мышц и подкожной клетчатки. Кожа истончается, минимальная травматизация ведет к образованию язв и трещин. Фото с трофической язвой на внутренней поверхности левого голеностопного сустава.

- Фаза дистрофических изменений, при которой развивается сухая гангрена ступни. Терминальная стадия атеросклероза, что требует немедленного оперативного вмешательства, чтобы предотвратить инфекционно-септические последствия.

Лечение и диагностика заболевания: как решить проблему атеросклероза
Основная причина развития патологии до конца не изучена, поэтому врачи выделяют ряд предрасполагающих и провоцирующих факторов. Терапия атеросклероза подразумевает комплексное воздействие на:
- факторы риска (ожирение, курение, компенсация сахарного диабета);
- патогенез заболевания (расширение просвета, улучшение свойств крови);
- обезболивание;
- вторичную профилактику развития осложнений.
Кто лечит патологию и к кому обратиться
 Чтобы диагностировать атеросклероз при выявлении признаков нарушенного кровоснабжения в нижних конечностях, необходима консультация таких специалистов:
Чтобы диагностировать атеросклероз при выявлении признаков нарушенного кровоснабжения в нижних конечностях, необходима консультация таких специалистов:
- кардиолога;
- сердечно-сосудистого хирурга для дифференциальной диагностики с патологиями венозного русла, эндартериитом, тромбангоитом;
- рентгенэндоваскулярного хирурга и интервенционного радиолога — специалистов, что проводят контрастные методы диагностики патологии;
- эндокринолога — при наличии сопутствующего сахарного диабета.
Лечение атеросклероза нижних конечностей проводится после определения основных причин нарушений у каждого пациента, показаний и противопоказаний к назначению медикаментозной терапии или хирургических вмешательств.
Какие исследования нужно предварительно пройти?
Общеклиническое обследование у специалиста подразумевает:
- Оценку пульса на артериях нижней конечности. Уровень окклюзии определяется вышерасположенным участком: если пульсация отсутствует на бедренной артерии, поражение аорто-подвздошного сегмента, подколенной — бедренного.
- Аускультацию — над пораженным участком определяется систолический шум.
- Функциональные пробы Оппеля, Панченка (утратили свою диагностическую ценность).
Необходимые для постановки параклинические методы исследования и изменения при атеросклеротическом поражении представлены в таблице:
| Метод | Характерные признаки |
|---|---|
| Измерение лодыжечно-плечевого индекса (соотношение артериального давления на верхних и нижних конечностях, в норме —1) | Снижение до 0.7 и ниже, в зависимости от степени |
| Ультразвуковое допплеровское исследование (УЗДГ) |
|
| Рентгенконтрастная ангиография |
|
| Биохимический анализ крови |
|
К дополнительным методам относится определение уровня гомоцистеина: чем больше концентрация последнего, тем выше риск заболевания.
Препараты для лечения: какие медикаменты назначают при атеросклерозе нижних конечностей
Консервативная терапия атеросклероза проводится на 1—2-й стадии заболевания при отсутствии показаний к хирургическому вмешательству. Основные принципы лечения и используемые группы препаратов представлены в таблице.
| Действие | Группа препаратов | Средства и дозы |
|---|---|---|
| Липидоснижающие | Статины |
|
| Гомоцистеин-снижающие |
| |
| Улучшение реологических свойств крови | Дезагреганты |
|
| Периферические вазодилататоры |
| |
| Устранение спазма сосудов | Миотропные спазмолитики |
|
| Аналоги простагландинов |
|
Обязательное условие эффективного лечения — компенсация других заболеваний (сахарного диабета, патологии дыхательной системы, печени и почек).
Как снять боль
Механизм возникновения жалоб связан с нарушением кровотока и развитием асептического воспаления, поэтому симптоматическое лечение атеросклероза подразумевает обезболивание нестероидными средствами.
Наиболее используемые лекарства:
-
 «Нимид» — гель для местного использования;
«Нимид» — гель для местного использования; - «Диклофенак» (в форме 1%-й мази или геля для местного применения);
- «Долобене-гель» (активное вещество — гепар
