Скорость распространения пульсовой волны в эластичных сосудах
Методика сфигмографии. Скорость распространения пульсовой волны
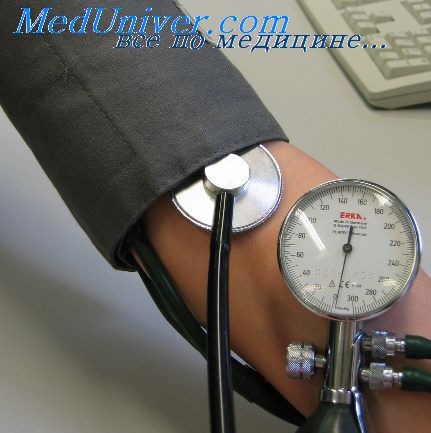
Для регистрации пульсовых колебаний применяют оптические сфигмографы, механически воспринимающие и оптически записывающие колебания сосудистой стенки. К таким приборам относится мсханокардиограф с записью кривой на специальной фотобумаге Фоторегистрация дает неискаженные колебания, однако она трудоемка и требует применения дорогостоящих фотоматериалов.
Большое распространение получили электросфигмографы, при которых применяются пьезокристаллы, конденсаторы, фотоэлементы, угольные датчики, тензометры и другие устройства. Для записи колебаний пользуются электрокардиографом с чернильно-перьевой, струйной или тепловой регистрацией колебаний. Сфигмограмма имеет разный рисунок в зависимости от применяемых датчиков, что затрудняет их сравнение и расшифровку. Более информативным является полиграфическая одновременная запись пульсации сонных, лучевых и других артерий, а также ЭКГ, баллистограммы и других функциональных изменений сердечно-сосудистой деятельности.
Скорость распространения пульсовой волны (СРПВ). Для определения тонуса сосудов, эластичности стенок сосудов определяют скорость распространения пульсовой волны. Увеличение ригидности сосудов ведет к увеличению СРПВ. Для этой цели определяют разницу во времени появления пульсовых волн, так называемое запаздывание.
Проводят одновременную запись сфигмограмм, располагая два датчика над поверхностными сосудами, расположенными проксимально (над аортой) и дистально по отношению к сердцу (на сонной, бедренной, лучевой, поверхностной височной, лобной, глазничной и других артериях). Определив время запаздывания и длину между двумя исследуемыми точками, определяют СРПВ (V) по формуле: v=S/T,
где S — длина исследуемого сосуда (в см),
Т — время запаздывания (в мс).
Другой более удобный и распространенный метод исследования заключается в одновременной записи на двух каналах осциллографа ЭКГ и сфигмограммы. По интервалу времени между зубцом R ЭКГ и началом пульсовой волны определяют «3».

При этом измеряют расстояние на участке аорта — пульсирующая точка на периферическом сосуде и ведут расчет СРПВ или же ограничиваются определением «3» в долях секунды, исходя из того, что точное определение длины извилистых сосудов практически невозможно.
Для суждения о гемодинамике большого мозга Э. Б. Голланд (1973) и другие авторы записывают ЭКГ и сфигмограмму, располагая датчики пульса на поверхностной височной, лобной, глазничной артериях. По величине «3» сфигмограммы поверхностной височной артерии определяют состояние сосудов наружной сонной артерии, при сфигмографии глазничной или лобной артерии — сосудов внутренней сонной артерии.
Для выяснения суммарной пульсации позвоночных артерий датчики располагают над остистыми отростками С4, С5, С6, С7 позвонков. На кривых, приводимых в работе Э. Б. Голланд (1973), рисунок волн позвоночной артерии не имеет четких опознавательных точек, и поэтому суждение о величине «3» является в какой-то степени произвольным.
Здесь было бы необходимо записать дифференциальную кривую, которая дает более информативные данные для анализа графических показателей.
Среднее значение величины «3» у здоровых людей, по Э. Б. Голланд (1973), на участке аорта — поверхностная височная артерия равно 105 мс, аорта — лобная ветвь — 118 мс, аорта — позвоночная артерия (С6) — 97 мс.
Коэффициент асимметрии при двусторонней регистрации в норме колеблется от 18 до 21%, показывая как регионарные особенности вазомоторных механизмов, так и наличие морфологических изменений сосудов.
При церебральном атеросклерозе величина 3 уменьшается, индивидуальная вариабельность становится большей, увеличивается асимметрия на различных участках сосудов. Сходные изменения отмечаются в склеротической стадии гипертонической болезни.
При инсульте увеличение показателя «3» более выражено на стороне очага поражения, где снижается тонус сосудов. Следует отметить, что закономерной зависимости величины «3» от уровня артериального давления не отмечается.
– Также рекомендуем “Реоэнцефалография. Реограммы и реография”
Оглавление темы “Оценка центральной нервной системы”:
1. Оценка высшей нервной деятельности. Восприятие и гнозис
2. Детская неврология. Особенности обследования детей
3. Исследование спинномозговой жидкости. Давление и внешний вид спинномозговой жидкости
4. Исследование содержания белка в ликворе. Определение сахара и хлоридов в ликворе
5. Цитологические исследования спинномозговой жидкости. Спектроскопия ликвора
6. Сфигмография. Значение и оценка сфигмограммы
7. Методика сфигмографии. Скорость распространения пульсовой волны
8. Реоэнцефалография. Реограммы и реография
9. Реограф. Техника реографии
10. Объемная реограмма. Оценка объемных реограмм
Источник
Пульсовая волна — распространяющаяся по артериям волна повышенного давления, вызванная выбросом крови из левого желудочка сердца в период систолы. Распространяясь от аорты до капилляров, пульсовая волна затухает.
Поскольку аорта является главным кровеносным сосудом, то аортальная скорость пульсовой волны представляет наибольший интерес с медицинской точки зрения при обследовании пациентов.
Возникновение и распространение пульсовой волны по стенкам сосудов обусловлено упругостью аортальной стенки. Дело в том, что во время систолы левого желудочка сила, возникающая при растяжении аорты кровью, направлена не строго перпендикулярно к оси сосуда и может быть разложена на нормальную и тангенциальную составляющие. Непрерывность кровотока обеспечивается первой из них, тогда как вторая является источником артериального импульса, под которым понимают упругие колебания артериальной стенки.
Для людей молодого и среднего возраста скорость распространения пульсовой волны в аорте равна 5,5-8,0 м/с. С возрастом уменьшается эластичность стенок артерий и скорость пульсовой волны увеличивается.
Скорость распространения пульсовой волны[1] в аорте является достоверным методом определения жесткости сосудов. В стандартном её определении используется методика, основанная на измерении пульсовых волн датчиками, установленными в области сонной и бедренной артерий. Определение скорости распространения пульсовой волны и других параметров жесткости сосудов позволяет выявить начало развития тяжелых нарушений сердечно-сосудистой системы и правильно подобрать индивидуальную терапию.
СРПВ увеличивается при атеросклерозе аорты, гипертонической болезни, симптоматических гипертониях и при всех патологических состояниях, когда происходит уплотнение сосудистой стенки. Уменьшение СРПВ наблюдается при аортальной недостаточности, при открытом артериальном (боталловом) протоке.
Для регистрации пульсовых колебаний применяют оптические сфигмографы, механически воспринимающие и оптически записывающие колебания сосудистой стенки. К таким приборам относится мсханокардиограф с записью кривой на специальной фотобумаге Фоторегистрация дает неискаженные колебания, однако она трудоемка и требует применения дорогостоящих фотоматериалов. Большое распространение получили электросфигмографы, при которых применяются пьезокристаллы, конденсаторы, фотоэлементы, угольные датчики, тензометры и другие устройства. Для записи колебаний пользуются электрокардиографом с чернильно-перьевой, струйной или тепловой регистрацией колебаний. Сфигмограмма имеет разный рисунок в зависимости от применяемых датчиков, что затрудняет их сравнение и расшифровку. Более информативным является полиграфическая одновременная запись пульсации сонных, лучевых и других артерий, а также ЭКГ, баллистограммы и других функциональных изменений сердечно-сосудистой деятельности.
Для определения тонуса сосудов, эластичности стенок сосудов определяют скорость распространения пульсовой волны. Увеличение жесткости сосудов ведет к увеличению СРПВ. Для этой цели определяют разницу во времени появления пульсовых волн, так называемое запаздывание. Проводят одновременную запись сфигмограмм, располагая два датчика над поверхностными сосудами, расположенными проксимально (над аортой) и дистально по отношению к сердцу (на сонной, бедренной, лучевой, поверхностной височной, лобной, глазничной и других артериях). Определив время запаздывания и длину между двумя исследуемыми точками, определяют СРПВ (V) по формуле:
v=S[2]/T[3],
Основные современные способы методы определения СРПВ, важность оценки жесткости артериальной стенки в клинической практике были отражены в 2016 году в Согласованном мнение российских экспертов по оценке артериальной жесткости в клинической практике. [4]
Примечания[править | править код]
Литература[править | править код]
- Педли Т. Гидродинамика крупных кровеносных сосудов: Пер. с англ. — М.: Мир, 1983. — 400 с.,
- Савицкий Н. Н. Некоторые методы исследования и функциональной оценки системы кровообращения. — Л.: Медицина, 1956. — 329 с.,
- Эман А. А. Биофизические основы измерения артериального давления.- Л.: Медицина, 1983. — 128 с
- Физиология человека / под редакцией профессора В. М. Смирнова — 1-е издание. — М.: Медицина, 2002. — 608 с. — ISBN 5-225-04175-2
- Согласованное мнение российских экспертов по оценке артериальной жесткости в клинической практике- 2016 https://cardiovascular.elpub.ru/jour/article/view/342
См. также[править | править код]
Амбулаторное мониторирование пульсовых волн
Источник
Пульсовая волна. Аускультативный метод измерения давленияКогда сердце во время систолы перекачивает кровь в аорту, в первый момент растягивается только начальная часть аорты, т.к. инерция крови, находящейся в аорте, предупреждает немедленный отток крови на периферию. Однако возросшее давление в начальной части аорты преодолевает инерцию, и фронт волны, растягивающей стенку сосуда, распространяется дальше вдоль аорты. Это явление называют распространением пульсовой волны в артериях. Скорость распространения пульсовой волны в аорте в норме составляет от 3 до 5 м/сек, в крупных артериальных ветвях — от 7 до 10 м/сек, а в мелких артериях — от 15 до 35 м/сек. В целом, чем больше емкость того или иного участка сосудистой системы, тем меньше скорость распространения пульсовой волны, поэтому скорость распространения пульсовой волны в аорте гораздо ниже, чем в дистальных отделах артериальной системы, где мелкие артерии отличаются меньшей податливостью сосудистой стенки и меньшей резервной емкостью. В аорте скорость распространения пульсовой волны в 15 раз меньше, чем скорость кровотока, т.к. распространение пульсовой волны представляет собой особый процесс, лишь незначительно влияющий на продвижение всей массы крови вдоль сосуда. Сглаживание пульсовых колебаний давления в мелких артериях, артериолах и капиллярах. На рисунке показаны типичные изменения рисунка пульсового колебания по мере того, как пульсовая волна проходит по периферическим сосудам. Особое внимание следует обратить на три нижние кривые, где интенсивность пульсаций становится все меньше в мелких артериях, артериолах и, наконец, в капиллярах. В действительности, пульсовые колебания стенки капилляров наблюдаются, если резко увеличены пульсации в аорте или предельно расслаблены артериолы. Снижение амплитуды пульсаций в периферических сосудах называют сглаживанием (или демпфированием) пульсовых колебаний. К этому приводят две основные причины: (1) сосудистое сопротивление кровотоку; (2) податливость сосудистой стенки. Сосудистое сопротивление способствует сглаживанию пульсовых колебаний стенки сосудов, потому что все меньший объем крови продвигается вслед за фронтом пульсовой волны. Чем больше сосудистое сопротивление, тем больше препятствий для объемного кровотока (и меньше его величина). Податливость сосудистой стенки также способствует сглаживанию пульсовых колебаний: чем больше резервная емкость сосуда, тем больший объем крови необходим, чтобы вызвать пульсацию во время прохождения фронта пульсовой волны. Таким образом, можно сказать, что степень сглаживания пульсовых колебаний прямо пропорциональна произведению сопротивления сосуда на его резервную емкость (или податливость сосудистой стенки).
Аускультативный метод измерения давленияСовсем не обязательно вводить иглу в артерию пациента для измерения артериального давления при обычном клиническом обследовании, хотя в ряде случаев применяют прямые методы измерения давления. Вместо этого используют непрямые методы, чаще всего аускультативный метод определения величины систолического и диастолического давления. Аускультативный метод. На рисунке представлен аускультативный метод определения величины систолического и диастолического давления. Стетоскоп располагается в области локтевого сгиба над лучевой артерией. На плечо накладывается резиновая манжетка для нагнетания воздуха. Все время, пока давление в манжетке остается ниже, чем в плечевой артерии, стетоскоп не улавливает никаких звуков. Однако когда давление в манжетке увеличивается до уровня, достаточного для перекрытия кровотока в плечевой артерии, но только во время диастолического снижения давления в ней, можно услышать звуки, сопровождающие каждую пульсацию. Эти звуки известны как тоны Короткова. Истинную причину тонов Короткова все еще обсуждают, однако главной причиной их появления, бесспорно, является то, что отдельным порциям крови приходится прорываться через частично перекрытый сосуд. При этом в сосуде, расположенном ниже места наложения манжетки, ток крови становится турбулентным и вызывает вибрацию, что является причиной появления звуков, слышимых при помощи стетоскопа. Для измерения артериального давления аускультативным методом давление в манжетке сначала поднимают выше уровня систолического давления. Плечевая артерия при этом пережата таким образом, что кровоток в ней полностью отсутствует и тоны Короткова не слышны. Затем давление в манжетке постепенно понижают. Как только давление в манжетке становится ниже систолического уровня, кровь начинает прорываться через сдавленный участок артерии во время систолического подъема давления. В это время в стетоскопе слышны звуки, похожие на стук, возникающие синхронно с сердцебиениями. Давление в манжетке во время появления первого звука принято считать равным систолическому давлению в артерии. По мере того, как давление в манжетке продолжает снижаться, характер тонов Короткова меняется: они становятся более грубыми и громкими. Наконец, когда давление в манжетке падает до уровня диастолического, артерия под манжеткой во время диастолы остается непережатой. Условия, необходимые для формирования звуков (прорыв отдельных порций крови через суженную артерию), исчезают. В связи с этим звуки внезапно становятся приглушенными, и после снижения давления в манжетке еще на 5-10 мм рт. ст. полностью прекращаются. Давление в манжетке во время изменения характера звука принято считать равным диастоличе-скому давлению в артерии. Аускультативный метод измерения систолического и диастолического давления не является абсолютно точным. Ошибка может составить 10% по сравнению с прямым измерением давления в артерии с помощью катетера. Нормальный уровень артериального давления, измеренный аускультативным методом. На рисунке показаны нормальные уровни систолического и диастолического артериального давления в зависимости от возраста. Постепенное увеличение давления с возрастом объясняют возрастными изменениями регуляторных механизмов, контролирующих кровяное давление. В первую очередь почки ответственны за долговременную регуляцию артериального давления. Как известно, функция почек заметно меняется с возрастом, особенно у людей старше 50 лет. Заметное повышение систолического давления происходит у людей старше 60 лет. Дело в том, что артерии к этому времени становятся жесткими в результате развития атеросклероза. Кроме того, повышение систолического давления при атеросклерозе сочетается с увеличением пульсового давления, как объяснялось ранее. – Также рекомендуем “Среднее артериальное давление. Вены и венозное давление” Оглавление темы “Давление крови. Венозный кровоток”: |
Источник
Одним из важных гемодинамических процессов является распространение пульсовой волны.
Если регистрировать деформации стенки артерии в двух равноудаленных от сердца точках, то окажется, что деформация сосуда дойдет до более удаленной точки позже, то есть по сосуду распространяется волна пульсовых колебаний объема сосуда, давления и скорости кровотока, однозначно связанных с друг другом. Это так называемая пульсовая волна.
Пульсовая волна – процесс распространения измененияобъема вдоль эластичного сосуда в результате одновременного изменения в нем давления и массы жидкости.
На рис. 9.7, а приведены изменения объема сосуда для нескольких последовательных моментов времени.
Рассмотрим характеристики пульсовой волны. Амплитудой пульсовой волны (пульсовое давление) будем называть разность между максимальным и минимальным значениями давлений в данной точке сосуда. В начале аорты амплитуда волны максимальна и равна разности систолического и диастолического дававления: ро,»^ =Р„ -Рд (рис. 9.76). Заштрихованная область- диапазон изменения давления в крупных сосудах в связи с распространением в них пульсовой волны. Затухание амплитуды пульсовой волны при ее распространении вдоль сосудов можно представить зависимостью:де р – коэффициент затухания, увеличивающийся с уменьшением радиуса
Рис. 9.7. Схематичное изображение распространения переднего фронта пульсовой волны вдоль крупного сосуда (х) для нескольких моментов времени (t^ < t^ < tg): увеличение объема (а) и соответствующее повышение давления крови (б); / – характерное расстояние переднего фронта (передний фронт короче, чем задний), V – скорость волны
Скорость распространения пульсовой волны зависит от свойств сосуда и крови:
где Е – модуль Юнга материала стенки сосуда, h – ее толщина, г – радиус просвета, р – плотность крови. (Эта формула была вы ведена впервые знаменитым английским ученым Т. Юнгом, в честь которого назван модуль упругости материалов. При этом он был автором классических работ по теории кровообращения. Всю жизнь он совмещал две профессии – врача и физика.)
Скорость распространения пульсовой волны, измеренная экспериментально, составляет V^ ” 6 – 8 м / с, что в 20 – 30 раз больше, чем скорость движения частиц крови V = 0,3 – 0,5 м / с. За время изгнания крови из желудочков (время систолы) t = 0,3 с пульсовая волна успевает распространиться на расстояние
го есть охватить все крупные сосуды – аорту и артерии. Экспериментальное определение скорости пульсовой волны лежит в эснове диагностики состояния сосудов. С возрастом величина Е увеличивается в 2 – 3 раза, а следовательно, возрастает и ско-эость пульсовой волны.
Наряду с пульсовой волной в системе «сосуд-кровь» могут хространяться и звуковые волны, скорость которых очень ка по сравнению со скоростью движения частиц крови и эстью пульсовой волны. Таким образом, в системе сосудов можно выделить три основных процесса движения:
· перемещение частиц крови (V^ == 0,5 м / с);
· / распространение пульсовой волны (V^ “Юм/с);
· распространение звуковых волн (V^ ” 1500 м / с).
В 1899 г. немецкий физиолог О. Франк теоретически развил теорию о том, что артерии “запасают” кровь во время систолы и выталкивают ее в мелкие сосуды во время диастолы. Поставим цель: рассчитать изменение гемодинамических показателей (например, давления) во времени в некоторой точке х крупного сосуда (произвольность выбора точки обусловлена целостью коэффициента затухания пульсовой волны вдоль крупных сосудов).
На рис. 9.8 схематично показаны экспериментальные данныее изменения давления Р в полости левого желудочка и в аор-|, и также объемная скорость Q поступления крови из сердца.
Рис. 9.8. Изменение гемодинамических показателей при сокращении сердца: а – давление крови в аорте (штриховая линия) и давление в левом желудочке сердца (сплошная); б – объемная скорость поступления крови в аорту во время систолы. Кривые F соответствуют первому сокращению, R – повторение процесса; точки 1 и Г соответствуют моментам открытия аортального клапана, точка 3 –| закрытию, точка 2 – момент времени, когда Q^ достигает максимального значения
Из рисунка. Видно, что Р и Q нелинейно изменяются во времени. -г.
Для удобства рассмотрения выделим две фазы кровотока в системе “левый желудочек сердца – крупные сосуды – мелкие сосуды” (рис. 9.8, 9.9):
1-я фаза – фаза притока крови в аорту из сердца с момента открытия аортального клапана до его закрытия (рис. 9.8, точки 1—>2—>3). Во время поступления крови из сердца стенки крупных сосудов растягиваются благодаря их эластичности, и часть крови резервируется в крупных сосудах, а часть проходит в мелкие сосуды (рис. 9.9, а).
2-я фаза – фаза изгнания крови из крупных сосудов в мелкие после закрытия аортального клапана (рис. 9.8, т. 3-> 1 ‘ • Во время этой фазы стенки крупных сосудов за счет упругости возвращаются в исходное положение, проталкивая кровь в мелкие сосуды. В это время в левый желудочек поступает кровь из левого предсердия (рис. 9.9, б).
Рис. 9.9. Схематичное изображение кровотока в крупных и микрососудах при открытом (а) и закрытом (б) аортальном клапане
В модели Франка сделаны следующие допущения. 1. Все крупные сосуды объединены в один резервуар с эластичными стенками, объем которого пропорционален давлению. Они следовательно, и резервуар обладают высокой эластичностью.’ Гидравлическим сопротивлением резервуара пренебрегают.
Система микрососудов представлена как жесткая трубка. гидравлическое сопротивление жесткой трубки велико; эластичностью мелких сосудов пренебрегают. Эластичность и сопротивление для каждой группы сосудов постоянны во времени и в пространстве. Не рассматриваются переходные процессы установления течения крови.
Существует “внешний механизм” закрытия и открытия аортального клапана, определяемый активной деятельностью
Составим систему уравнений, описывающих процесс. Скорость изменения объема резервуара dv / dt равняется разности скоростей притока в него крови из сердца Q^ и оттока в систему для сосудовQ:
(9.9)
Q,(t) – объемная скорость поступления крови из сердца
|с. 9.8, б), Q(t) – объемная скорость кровотока в начале мел-|К сосудов, dv – изменение объема крупны[ сосудов. Предполагаем, что изменение объема резервуара линейно и зависит от изменения давления крови в нем dP,
С – эластичность – коэффициент пропорциональности между давлением и объемом, С ~ — .Е
Применяя для течения крови по жесткой трубке закон Пуазеля,получим, что P(t) – давление в крупных сосудах (в том числе на входе в мелкие), ркон ~ Давление на выходе из жесткой трубки, W – гиддродинамическое сопротивление мелких сосудов. Во всех уравнени-под Р подразумевается избыточное давление (разность между реальным давлением и атмосферным).
Систему уравнений (9.9, 9.10, 9.11) можно решить относительно P(t), Q(t) или v(t). Решим систему относительно P(t).
С учетом 9.9,9.10,9.11 получим уравнение
Это неоднородное линейное дифференциальное уравнение решение которого определяется видом функции Q (t).
Из теории дифференциальных уравнений известно, что для произвольной функции Q^(t) решением данного уравнения будет общим интегралом:
где константа К находится исходя из начальных условий.
На рис. 9.10, о представлен график функции P(t), полученный основе расчетов давления по формуле (9.13) для Q (t) в виде пар. и (рис. 9.10, б):
где Q^ – максимальное значение кровотока, поступающего и;1 <
ца, время tg равно половине длительности первой фазы (•L =: —1 )
Расчетная зависимость P(t), представленная на рис. 9.10, блин наблюдаемой в действительности (рис. 9.8, а), Р„о„ = 0.
Представленная модель позволяет рассчитать P(t) и для бой аппроксимации реальной функции Q (t).
Модель Франка для 2-й фазы
Простое аналитическое решение получается для 2-й фазы. Расмотрим модель Франка для 2-й фазы. Вторая фаза начинается с момента закрытия аортального клапана (т.3 на рис. 9. Именно этот момент будем считать начальным для 2-й фазы Модель Франка позволяет аналитически найти зависимость дения давления P(t) в крупном сосуде после закрытия аортльного клапана.
Поскольку кровь уже не поступает из сердца, то Q =0. Тогда уравнение (9.9) превращается в:
Знак минус отражает уменьшение объема крупного сосуда с течением времени. С учетом (9.10),
С учетом (9.11), полагая, что Р^ = 0 (давление после капилляров намного меньше, чем давление в артериях), получи. дифференциальное уравнение:
Начальное условие: при t = 0 (соответствует закрытию клип» на) считаем давление Р = Р^. (В данной модели не учитываем различие давлений в т. 2 и 3, считая давление в т. 3 равным систолическому). В результате получаем закон изменения давления в крупных сосудах с момента закрытия аортального клапана
На рис. 9.11 приведена зависимость спада давления в k|> и ных сосудах после закрытия аортального клапана (во и|”м” диастолы).
Р
Рис. 9.11. Зависимость давления крови от времени в крупном сосуде после закрытия аортального клапана
Через некоторое время (tg) давление упадет до диастолическокого:
После чего открывается клапан, тем самым заканчивается фаза 2 и начинается опять фаза 1.
Зависимость (9.17) хорошо описывает экспериментальную зависимость P(t) в аорте, приведенную на рис. 9.8,авт.З->Г.
Источник
