Сосуд на веке у новорожденного фото
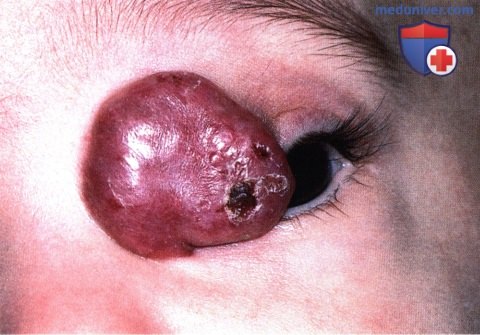
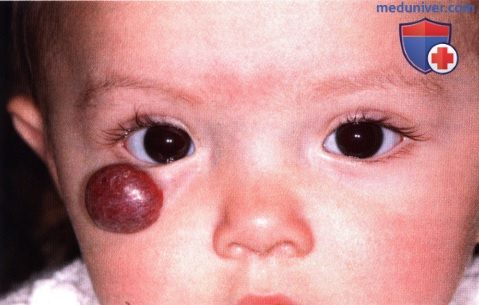
Врожденная капиллярная гемангиома (земляничная гемангиома) века глаза: признаки, гистология, лечение, прогнозНекоторые сосудистые опухоли и псевдоопухоли развиваются в том числе и на веках и соседних тканях (1-39). Наиболее часто из них встречается врожденная кожная капиллярная гемангиома (инфантильная гемангиома, доброкачественная гемангиоэндотелиома, «земляничный» невус). Эта опухоль представляет собою доброкачественную сосудистую ткань, видимую при рождении или появляющуюся через несколько недель после рождения. Это одна из наиболее часто встречающихся в младенческом возрасте опухолей (1). Кожная капиллярная гемангиома младенцев может локализоваться как поверхностно, так и в глубоких слоях, или же прорастать и поверхностные, и глубокие слои кожи. Отмечается развитие этого новообразования у сиблингов, также описано появление этой опухоли у тройни (38). Изредка кожная капиллярная гемангиома сопутствует обширному гемангиоматозу, поражающему внутренние органы и другие ткани. Крупные висцеральные опухоли могут задерживать в своих сосудистых каналах тромбоциты, вызывая тромбоцитопению и вторичную коагулопатию, состояние, получившее название синдром Kasabach-Merritt, которое может приводить к смерти больного (1,3). Другой важный синдром, сопровождающийся наличием крупной (>5 см) гемангиомы лица – синдром РНАСЕ. Определены большие и малые критерии, включающие в себя анатомические аномалии церебральных сосудов, головного мозга, сердечнососудистой системы и глаз, а также вентральные и срединные дефекты (5). а) Клинические проявления. Поверхностная капиллярная гемангиома век и периокулярной области («земляничная» гемангиома) первоначально проявляется в виде красного сосудистого пятна, в течение 3-6 месяцев после постановки диагноза постепенно увеличивающегося в размерах и все более выступает над уровнем окружающей кожи. Новообразование обычно стабилизируется примерно к возрасту 12-18 месяцев, а затем медленно регрессирует. По некоторым оценкам, приблизительно 30% кожных капиллярных гемангиом полностью исчезают к трем годам жизни, и от 75% до 90% – к возрасту семи лет. Почти полный регресс наблюдается примерно в пятилетием возрасте. Хотя на ранних стадиях эта опухоль может вызывать выраженный косметический дефект, постепенно происходит ее значительный регресс, и, в конце концов, остается лишь небольшой косметический дефект или отмечается истончение кожи на месте опухоли. В отличие от поверхностной формы, глубокая капиллярная гемангиома локализуется в подкожных слоях и совсем немного захватывает эпидермис или не захватывает его вовсе. Она имеет сине-серый цвет, мягкая при пальпации и становится более заметной при плаче или напряжении. Опухоль, прорастающая глубоко в глазницу, может вызывать экзофтальм и смещение глазного яблока, что имеет большое значение при дифференциальной диагностике опухолей глазницы у младенцев. Поверхностная и глубокая капиллярные гемангиомы могут сосуществовать. Естественное течение глубокой гемангиомы аналогично изменениям поверхностной гемангиомы в течение нескольких лет. Глубокая капиллярная гемангиома описывается в настоящем атласе в разделе, посвященном опухолям глазницы. ПОВЕРХНОСТНАЯ ВРОЖДЕННАЯ ГЕМАНГИОМА ВЕК: ПОВЕРХНОСТНЫЙ ТИППоверхностный тип капиллярной гемангиомы («земляничная» гемангиома) имеет характерную клиническую картину и может демонстрировать выраженный спонтанный регресс.
ВРОЖДЕННАЯ КАПИЛЛЯРНАЯ ГЕМАНГИОМА ВЕК: ГЛУБОКИЙ ТИПГлубокий тип капиллярной гемангиомы не прорастает эпидермис и выгладит как мягкая синяя или розовая подкожная масса.
ВРОЖДЕННАЯ КАПИЛЛЯРНАЯ ГЕМАНГИОМА ВЕК: ПОВЕРХНОСТНЫЙ ТИП, РЕГРЕСС
ВРОЖДЕННАЯ КАПИЛЛЯРНАЯ ГЕМАНГИОМА ВЕК: ГЛУБОКИЙ ТИП, РЕГРЕСС
ВРОЖДЕННАЯ КАПИЛЛЯРНАЯ ГЕМАНГИОМА ВЕК: ХИРУРГИЧЕСКОЕ УДАЛЕНИЕИногда капиллярную гемангиому можно полностью иссечь с хорошими результатами, не дожидаясь, пока она вырастет до крупных размеров.
б) Осложнения. Основным осложнением периокулярной капиллярной гемангиомы являются косоглазие и амблиопия. Косоглазие может вызываться сдавлением опухолью прямых мышц или быть следствием амблиопии. Амблиопия развивается при прикрывании опухолью зрачка, либо же вследствие анизометропии, вызванной сдавлением глазного яблока опухолью. Аномалия рефракции часто сохраняется даже после регресса опухоли (4). в) Дифференциальный диагноз. Когда на коже века наблюдается характерное образование красного цвета, диагноз очевиден. Дифференциальный диагноз глубокой капиллярной гемангиомы включает в себя несколько других новообразований переднего отдела глазницы, таких, как лимфангиома, рабдомиосаркома и миелоидная саркома (лейкоз). Эти опухоли обсуждаются ниже в разделе, посвященном опухолям глазницы. г) Патологическая анатомия. Гистологически капиллярная гемангиома состоит из образованных капиллярами долек, разделенных фиброзными перегородками. Пролиферирующие эндотелиальные клетки могут вызывать облитерацию этих капилляров. По мере регресса капиллярной гемангиомы клеточная структура опухоли утрачивается, количество сосудов уменьшается, и опухоль замещается фиброзной тканью. д) Патогенез. Патогенез кожной капиллярной гемангиомы, ранее неизученный, в последнее время стал предметом внимания. Было установлено, что плацента и кожные капиллярные гемангиомы имеют общие характерные иммуногистохимические особенности. Это вызвало предположение, что инфантильная гемангиома может быть производным плаценты. Для объяснения такого гемангиома-плацентарного сопряжения были предложены две теории. Согласно первой, в зоне развития гемангиомы ангиобласты могут пролиферировать в ткань плаценты. Согласно второй любопытной теории, клетки плацентарного происхождения в виде эмболов попадают в зону развития опухоли, пролиферируют и формируют гемангиому («метастатическая плацента») (36,37). е) Лечение. Поскольку большинство капиллярных гемангиом младенцев спонтанно регрессирует, наблюдение является более адекватной тактикой по сравнению с хирургической резекцией. Однако большое значение имеет визо- и рефрактометрия. При развитии или угрозе развития амблиопии необходимо назначать заклеивание парного глаза. Большинство авторов для ускорения разрешения опухоли применяют местные или системные стероиды. Ранее отмечалась тенденция к лечению системными кортикостероидами или инъекциями кортикостероидов в новообразование с целью ускорения регресса капиллярной гемангиомы области глаза, имеющей амблиогенный потенциал (6-18). У большинства пациентов, получавших такое лечение, наблюдались хорошие результаты при минимальном количестве осложнений. Однако редкие осложнения введения кортикостероидов в новообразование включали в себя обструкцию центральной артерии сетчатки, линейную перилимфатическую атрофию подкожной жировой клетчатки, депигментацию век, некроз век и супрессию надпочечников (9-17). В качестве альтернативы иногда применяются кортикостероиды местно (19-21). При капиллярных гемангиомах, не реагирующих на терапию кортикостероидами, применялось введение в ткань опухоли интерферонов а-2а и -2Ь (19). Для лечения отдельных случаев гемангиом кожи предлагалось использовать лазертерапию (22,23). Ранее хирургическое удаление капиллярной гемангиомы приводило к плохим результатам вследствие риска развития у младенца быстрой кровопотери и косметически неприемлемого рубцевания. Однако выдвигаются весомые аргументы в пользу выполнения в отдельных случаях частичной хирургической резекции (34-37). Одним из показаний к хирургической резекции является увеличивающаяся в размерах круговая подкожная гемангиома у младенца, угрожающая развитием амблиопии со сдавлением глазного яблока. Такая опухоль до начала регресса может увеличиться еще больше, раннее хирургическое вмешательство поможет избежать более трудного лечения еще более крупной опухоли. Разрез через складку века с удалением опухоли единым блоком, если это возможно, с ушиванием кожи тонким абсорбируемым швом, может в итоге дать очень неплохие результаты (34). Однако следует избегать хирургических вмешательств при более крупных поверхностных образованиях, обширно прорастающих эпидермис. В 2008 г. Leaute-Labreze et al. (25) одновременно открыли эффект перорального пропранолола при лечении младенцев с крупными кожными капиллярными гемангиомами. В настоящее время пропранолол считается стандартом лечения этого состояния, он ускоряет регресс опухоли, при этом количество побочных эффектов незначительно (26, 29). При глубоких опухолях применяется пероральный пропранолол, при поверхностных новообразованиях эффективно местное применение пропранолола (26-31). ж) Список использованной литературы: 1. Drolet BA, Esterly NB, Frieden IJ. Hemangiomas in children. N Engl J Med 1999;341:173-181. 2. Haik BG, Jakobiec FA, Ellsworth RM, et al. Capillary hemangioma of the lids and orbit: an analysis of the clinical features and therapeutic results in 101 cases. Ophthalmology 1979;86:760-789. 3. Haik BG, Karcioglu ZA, Gordon RA, et al. Capillary hemangioma (infantile periocular hemangioma). Surv Ophthalmol 1994;38:399-426. 4. Robb RM. Refractive errors associated with hemangiomas of the eyelids and orbit in infancy. Am J Ophthalmol 1977;83:52-58. 5. Metry D, Heyer G, Hess C, et al. Consensus ement on diagnostic criteria for PHACE syndrome. Pediatrics 2009;124:1447-1456. 6. Brown BZ, Huffaker G. Local injection of steroids for juvenile hemangiomas which disturb the visual axis. Ophthalmic Surg 1982;13:630-633. 7. Zak ТА, Morin JD. Early local steroid therapy of infantile eyelid hemangiomas. J Pediatr Ophthalmol Strabismus 1981;18:25-27. 8. Kushner BJ. Intralesional corticosteroid injection for infantile adnexal hemangioma. Am J Ophthalmol 1982;93:496-506. 9. O’Keefe M, Lanigan B, Byrne SA. Capillary haemangioma of the eyelids and orbit: a clinical review of the safety and efficacy of intralesional steroid. Acta Ophthalmol Scand 2003;81:294-298. 10. Ruttum MS, Abrams GW, Harris GJ, et al. Bilateral retinal embolization associated with intralesional corticosteroid injection for capillary hemangioma of infancy. J Pediatr Ophthalmol Strabismus 1993;30:4-7. 11. Egbert JE, Schwartz GS, Walsh AW. Diagnosis and treatment of an ophthalmic artery occlusion during an intralesional injection of corticosteroid into an eyelid capillary hemangioma. Am J Ophthalmol 1996;121:638-642. 12. Droste PJ, Ellis FD, Sondhi N, et al. Linear subcutaneous fat atrophy after corticosteroid injection of periocular hemangiomas. Am J Ophthalmol 1988;105:65-69. 13. Ford MD, Codere F. Perilymphatic subcutaneous atrophy in adnexal hemangioma: a complication of intralesional corticosteroid injection. Ophthalmic Surg 1990;21:215-217. 14. Cogen MS, Elsas FJ. Eyelid depigmentation following corticosteroid injection for infantile ocular adnexal hemangioma. J Pediatr Ophthalmol Strabismus 1989;26: 35-38. 15. Sutula FC, Glover AT. Eyelid necrosis following intralesional corticosteroid injection for capillary hemangioma. Ophthalmic Surg 1987;18:103-105. 16. Weiss AH. Adrenal suppression after corticosteroid injection of periocular hemangiomas. Am J Ophthalmol 1989;107:518-522. 17. Goyal R, Watts P, Lane CM, et al. Adrenal suppression and failure to thrive after steroid injections for periocular hemangioma. Ophthalmology 2004;111:389-395. 18. Elsas JF, Lewis AR. Topical treatment of periocular capillary hemangioma. J Pediatr Ophthalmol Strabismus 1994;31:153-156. 19. Rosenthal G, Snir M, Biedner B. Corticosteroid resistant orbital hemangioma with proptosis treated with interferon alfa-2-a and partial tarsorrhaphy. J Pediatr Ophthalmol Strabismus 1995;32:50-51. 20. Hastings MM, Milot J, Barsoum-Homsy M, et al. Recombinant interferon alfa-2b in the treatment of vision-threatening capillary hemangiomas in childhood. J AAPOS1997;1:226-230. 21. Fledelius HC, Ilium N, Jensen H, et al. Interferon-alfa treatment of facial infantile haemangiomas: with emphasis on the sight-threatening varieties. A clinical series. Acta Ophthalmol Scand 2001;79:370-372. 22. Gladstone GJ, Beckman H. Argon laser treatment of an eyelid margin capillary hemangioma. Ophthalmic Surg 1983;14:944-946. 23. Chopdar A. Carbon-dioxide laser treatment of eyelid lesions. Trans Ophthalmol Soc UK 1985;104:176-180. 24. Shorr N, Goldberg RA, David LM. Laser treatment of juvenile hemangioma. Ophthalmic Plast Reconstr Surg 1988;4:131-141. 25. Leaute-Labreze C, Dumas de la Roque E, Hubiche T, et al. Propranolol for severe hemangiomas of infancy. N Engl J Med 2008;358:2649-2651. 26. Vassallo P, Forte R, Di Mezza A, et al. Treatment of infantile capillary hemangioma of the eyelid with systemic propranolol. Am J Ophthalmol 2013;155(l):165-170.e2. 27. Rizvi SA, Yusuf F, Sharma R, et al. Management of superficial infantile capillary hemangiomas with topical timolol maleate solution. Semin Ophthalmol 2013;30(l):62-64. 28. Xue K, Hildebrand GD. Topical timolol maleate 0.5% for infantile capillary haemangioma of the eyelid. Br J Ophthalmol 2012;96(12): 1536- 1537. 29. Ni N, Guo S, Langer P. Current concepts in the management of periocular infantile (capillary) hemangioma. Curr Opin Ophthalmol 2011;22(5):419-425. 30. Ni N, Langer P, Wagner R, et al. Topical timolol for periocular hemangioma: report of further study. Arch Ophthalmol 2011;129(3):377-379. 31. Guo S, Ni N. Topical treatment for capillary hemangioma of the eyelid using betablocker solution. Arch Ophthalmol 2010;128(2):255-256. 32. Slaughter К, Sullivan T, Boulton J, et al. Early surgical intervention as definitive treatment for ocular adnexal capillary haemangioma. Clin Exp Ophthalmol 2003;31: 418-423. 33. Deans RM, Harris GJ, Kivlin JD. Surgical dissection of capillary hemangiomas. An alternative to intralesional corticosteroids. Arch Ophthalmol 1992;110:1743-1747. 34. Aldave AJ, Shields CL, Shields JA. Surgical excision of selected amblyogenic periorbital capillary hemangiomas. Ophthalmic Surg Lasers 1999;30:754-757. 35. Cruz OA, Zarnegar SR, Myers SE. Treatment of periocular capillary hemangioma with topical clobetasol propionate. Ophthalmology 1995;102:2012-2015. 36. North PE, Waner M, Mizeracki A, et al. A unique microvascular phenotype d by juvenile hemangiomas and human placenta. Arch Dermatol 2001;137:559-570. 37. North PE, Waner M, Brodsky MC. Are infantile hemangiomas of placental origin? Ophthalmology 2002;109:633-634. 38. Shields CL, Shields JA, Minzter R, et al. Cutaneous capillary hemangiomas of the eyelid, scalp, and digits in premature triplets. Am J Ophthalmol 2000;129:528-531. 39. Plager DA, Snyder SK. Resolution of astigmatism after surgical resection of capillary hemangiomas in infants. Ophthalmology 1997; 104:1102-1106. – Также рекомендуем “Приобретенная гемангиома (вишневая гемангиома, старческая гемангиома) века глаза: признаки, гистология, лечение, прогноз” Редактор: Искандер Милевски. Дата публикации: 8.5.2020 Оглавление темы “Новообразования век глаз.”:
|
Источник
Блефарит – это группа заболеваний, которая представляет собой воспаление краев век. Этот недуг может быть вызван множеством причин и иметь разный характер течения. Часто он диагностируется у детей, в том числе и у новорожденных. В этой статье мы расскажем, почему возникает заболевание у младенцев и как правильно его лечить.
Почему возникает блефарит у новорожденных?
Случаи блефарита у новорожденных – не редкость в офтальмологической практике. Дети вообще чаще взрослых склонны к этому недугу.
Они не всегда соблюдают правила гигиены, трут глаза грязными руками. Все это приводит к развитию данной патологии. Новорожденным малышам блефарит часто передается от инфицированной матери. Беременным женщинам по многим причинам назначают предварительно пройти обследование у врача-офтальмолога. Это необходимо не только для того, чтобы установить степень близорукости или дальнозоркости. Известно, что с высокими степенями миопии естественные роды не рекомендуются, а допускается только проведение кесарева сечения.
Обследование у окулиста необходимо будущим мамам для того, чтобы определить нарушения рефракции и офтальмологические болезни. Одной из них является блефарит, который может быть:
- чешуйчатым;
- язвенным;
- демодекозным;
- аллергическим;
- мейбомиевым.
Если на организм беременной женщины оказывают воздействие такие микроорганизмы, как вирус герпеса, стафилококки, некоторые виды болезнетворных грибков, то у новорожденного малыша может быть блефарит.
В некоторых ситуациях на развитие недуга влияет ослабленный иммунитет грудничка. Нередко в первые месяцы жизни у малыша может проявляться аллергическая реакция, например, на смеси для кормления. Это тоже может оказать влияние на воспалительный процесс, который охватывает собой края век. Блефарит новорожденных часто возникает из-за воздействия на глазки новорожденного пыли, задымленного воздуха, а также если мать ребенка не соблюдает правил гигиены. Есть женщина страдала блефаритом при беременности, но не принимала никаких мер, то новорожденный ребенок может заразиться этим недугом во время прохождения по родовым каналам.
Диагностика блефарита у младенцев
Окулист должен проверить глазное дно малыша, родители которого обратились за помощью.
Это позволит исключить другие офтальмологические заболевания. Чтобы назначить лечение ребенку, врач должен провести следующие исследования:
- взять соскоб и сделать лабораторный анализ на предмет наличия чешуйчатых отложений;
- провести микроскопию ресниц для того, чтобы исключить присутствие клещей;
- взять у ребенка общие анализы мочи, кала и крови, чтобы установить возможные возбудители инфекции;
- вклеить в историю болезни цветную фотографию, которая фиксирует внешний вид ребенка;
- порекомендовать консультацию врача-инфекциониста и назначить лечение совместно.
Часто малышам, страдающим блефаритом, окулисты рекомендуют пройти врача-иммунолога, гастроэнтеролога, отоларинголога, эндокринолога и других специалистов.
Как быть родителям, если у ребенка обнаружили блефарит?
Глаза новорожденных детей моментально сигнализируют о проникновении в организм золотистого стафилококка, грибков, а также других микроорганизмов. Ребенку на первых месяцах жизни очень важно соблюдение гигиены. Родителям необходимо ежедневно проводить влажную уборку в комнате, где большую часть времени находится малыш.
Лечение блефарита необходимо начинать сразу же, как были замечены его первые симптомы. Важно следить и за иммунитетом ребенка. Его ослабленность способствует быстрому развитию заболевания. Если не принять нужных мер по лечению блефарита, недуг может «перерасти» в хроническую стадию. Самостоятельно выбирать способ терапии родителям не стоит. Только рекомендации окулиста помогут побороть патологию.
Некоторые частные клиники предлагают сервис постановки диагноза онлайн. Родители, которые подозревают, что у их ребенка блефарит, могут отправить фото своего малыша врачу по электронной почте. Лучше всего постараться сделать снимки максимально возможного разрешения. Опытный офтальмолог сможет поставить диагноз без специальных исследований.
Лечение блефарита у младенцев
Лечением блефарита у новорожденных должен заниматься окулист. Очень важно устранить причины, которые привели к возникновению блефарита. При согласовании с врачом возможно выполнение некоторых видов процедур, которые позволяют уменьшить симптомы недуга и улучшить самочувствие ребенка. Для этой цели родители могут использовать ватные тампоны, которые удаляют чешуйки.
Это актуально, если малышу поставлен диагноз «чешуйчатый блефарит». Можно применять специальные мази, которые накладываются на веки. Лучше всего наносить их перед сном. Некоторые мази рекомендуется использовать и после уменьшения симптомов.
Иногда врачи назначают физиотерапевтические процедуры, например:
- ультрафиолетовое облучение;
- ультравысокочастотную терапию;
- электрофорез с использованием витаминов.
Если симптомы патологии соответствуют язвенному блефариту, то образовавшиеся язвочки на веках следует обрабатывать раствором бриллиантового зеленого. Нельзя использовать один ватный тампон для обработки обоих глаз. Так инфекцию можно разнести еще больше. В том случае, если причиной возникновения воспалительного процесса у грудничка является аллергия, следует ограничить доступ аллергенов. Окулисты рекомендуют промывать глаза младенца теплой водой. Подойдет для этой цели настой ромашки или календулы.
Какие возможны осложнения при блефарите?
Некоторые родители не придают должного внимания этому недугу. Они считают, что блефарит – это заболевание, которым должен переболеть каждый ребенок. Окулисты уверяют, что это не так. Отсутствие своевременного лечения патологии может привести к тому, что она примет хроническую форму. Из-за этого в области глаз могут проявляться новые воспаления, микротрещины, которые являются причиной попадания инфекций в глазное яблоко. Несоблюдение терапии часто приводит к другим офтальмологическим заболеваниям.
Одним из них является кератит. В детском возрасте он часто требует стационарного лечения. Если симптомы проявляются ярко, но родители не обращают на них внимания, то это чревато формированием язвочек, рубцеванием век, нарушением роста ресниц и их выпадением.
Профилактика блефарита у новорожденных
Главным правилом, которое необходимо соблюдать родителям для того, чтобы избежать возникновения блефарита у ребенка, – это тщательно следить за его гигиеной. Не менее важно соблюдать чистоту и порядок в квартире или доме, где проживает малыш. Необходимость влажной уборки очень важна. Нужно ежедневно протирать пыль, особенно в детской комнате. Ребенка с детства следует приучать к соблюдению правил личной гигиены и контролировать их выполнение в дальнейшем. Очень важно всячески оздоравливать организм. Это способствует укреплению иммунной системы. Лечение, которое назначит окулист, можно дополнить приемом витаминов.
Внимание стоит обращать на любые появляющиеся у ребенка симптомы. Лечение стоит начинать незамедлительно. Так удастся выявить хронические заболевания на ранних стадиях и не дать им развиваться в дальнейшем. Ослабленный болезнями иммунитет является идеальной средой для развития бактерий. А они, в свою очередь, становятся причинами появления блефарита. Огромную роль в профилактике такого офтальмологического заболевания, как блефарит, играет предотвращение развития его хронической формы.
Источник

 Поверхностная капиллярная гемангиома нижнего века правого глаза.
Поверхностная капиллярная гемангиома нижнего века правого глаза. 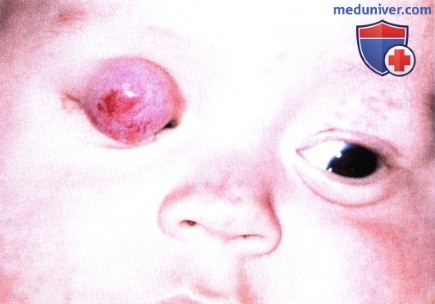 Поверхностная капиллярная гемангиома верхнего века правого глаза.
Поверхностная капиллярная гемангиома верхнего века правого глаза. 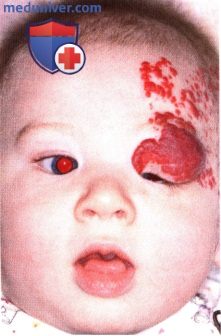 Обширная мультифокальная капиллярная гемангиома верхнего века, лба и височной области.
Обширная мультифокальная капиллярная гемангиома верхнего века, лба и височной области. 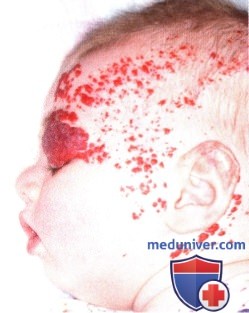 Тот же пациент, что и на рисунке выше, вид сбоку, видна мультифокальная капиллярная гемангиома лица, волосистой части кожи головы и шеи.
Тот же пациент, что и на рисунке выше, вид сбоку, видна мультифокальная капиллярная гемангиома лица, волосистой части кожи головы и шеи. 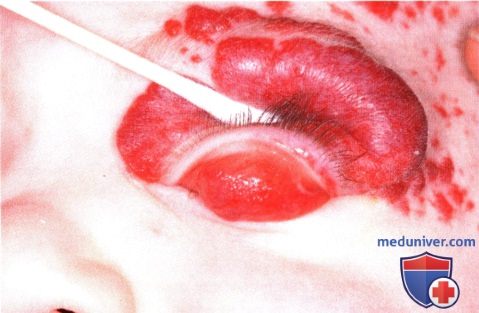 Капиллярная гемангиома века, порастающая на конъюнктиву. Верхнее веко вывернуто, видно диффузное поражение тарзальной конъюнктивы. Для точного определения распространенности новообразования в таких случаях необходимо выворачивать веко.
Капиллярная гемангиома века, порастающая на конъюнктиву. Верхнее веко вывернуто, видно диффузное поражение тарзальной конъюнктивы. Для точного определения распространенности новообразования в таких случаях необходимо выворачивать веко.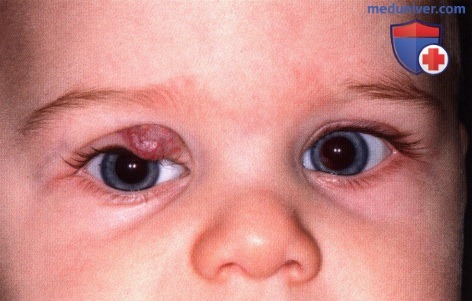 Глубокая капиллярная гемангиома верхнего века, видны проходящие над ней расширенные кровеносные сосуды.
Глубокая капиллярная гемангиома верхнего века, видны проходящие над ней расширенные кровеносные сосуды. 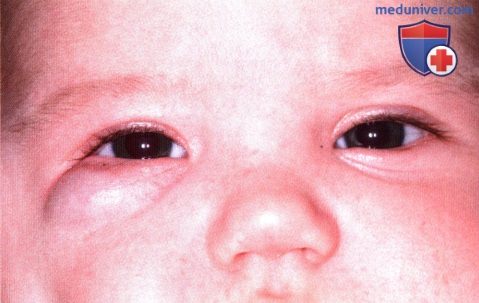 Глубокая капиллярная гемангиома под нижним веком правого глаза, придающая коже синюшный оттенок.
Глубокая капиллярная гемангиома под нижним веком правого глаза, придающая коже синюшный оттенок. 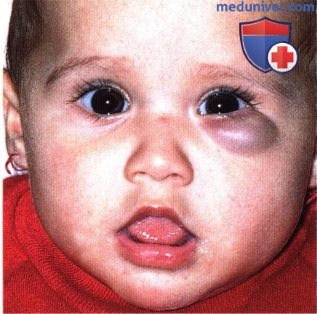 Глубокая капиллярная гемангиома нижнего века левого глаза.
Глубокая капиллярная гемангиома нижнего века левого глаза.  Глубокая капиллярная гемангиома боковой поверхности носа вблизи медиальной спайки век левого глаза.
Глубокая капиллярная гемангиома боковой поверхности носа вблизи медиальной спайки век левого глаза. 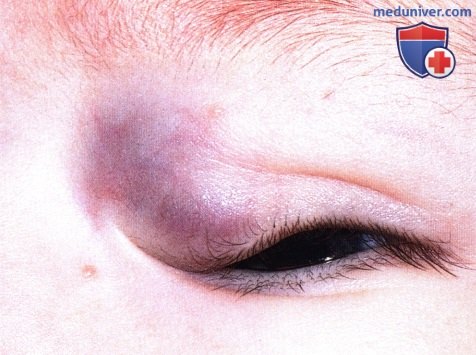 Глубокая капиллярная гемангиома, локализующаяся под медиальной частью верхнего века.
Глубокая капиллярная гемангиома, локализующаяся под медиальной частью верхнего века. 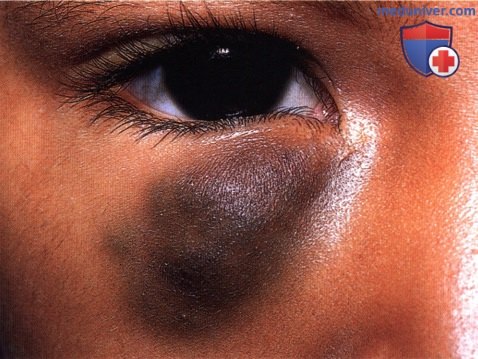 Синюшная глубокая капиллярная гемангиома нижнего века. Она выгляди аналогично кровоизлиянию в лимфангиому, но новообразование медленно регрессировало и не отмечалось эпизодов острых кровоизлияний.
Синюшная глубокая капиллярная гемангиома нижнего века. Она выгляди аналогично кровоизлиянию в лимфангиому, но новообразование медленно регрессировало и не отмечалось эпизодов острых кровоизлияний.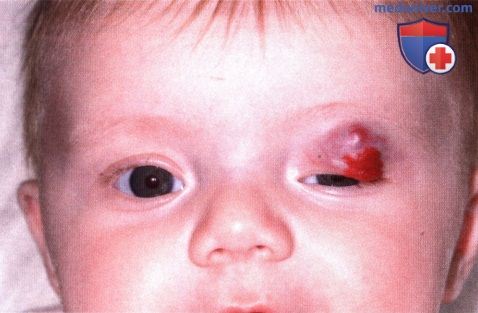 Комбинированная поверхностная и глубокая капиллярная гемангиома у трехмесячного младенца. Ребенок получал лечение пероральными кортикостероидами.
Комбинированная поверхностная и глубокая капиллярная гемангиома у трехмесячного младенца. Ребенок получал лечение пероральными кортикостероидами. 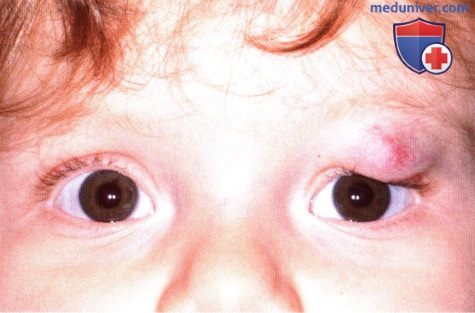 Тот же ребенок через 10 месяцев, виден регресс опухоли, блефароптоз уменьшился, зрачок виден полностью.
Тот же ребенок через 10 месяцев, виден регресс опухоли, блефароптоз уменьшился, зрачок виден полностью.  Недоношенная тройня, у каждого из них имеются множественные капиллярные гемангиомы кожи. У младенца слева видна гемангиома лба, у младенца в середине – верхнего века левого глаза, у младенца справа имеются не видные на фотографии гемангиомы пальцев.
Недоношенная тройня, у каждого из них имеются множественные капиллярные гемангиомы кожи. У младенца слева видна гемангиома лба, у младенца в середине – верхнего века левого глаза, у младенца справа имеются не видные на фотографии гемангиомы пальцев. 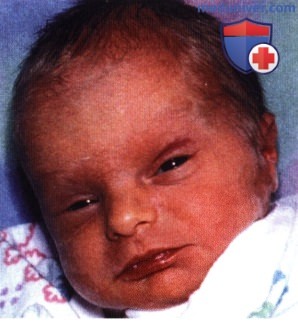 У одного из тройняшек при рождении имелась малозаметная капиллярная гемангиома верхнего века левого глаза.
У одного из тройняшек при рождении имелась малозаметная капиллярная гемангиома верхнего века левого глаза. 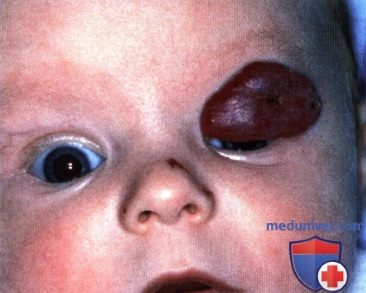 Тот же ребенок, что и на рисунке выше, два месяца спустя, видна быстро увеличивающаяся капиллярная гемангиома верхнего века левого глаза. Ребенок получал лечение пероральными кортикостероидами.
Тот же ребенок, что и на рисунке выше, два месяца спустя, видна быстро увеличивающаяся капиллярная гемангиома верхнего века левого глаза. Ребенок получал лечение пероральными кортикостероидами. 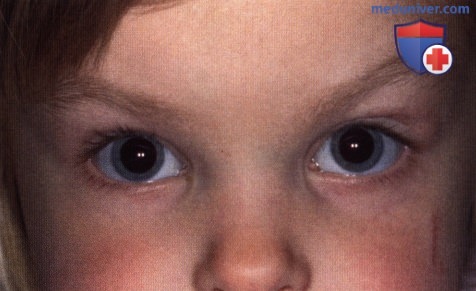 Тот же ребенок в трехлетием возрасте, видно полное разрешение новообразования, быстро исчезнувшее после начала терапии пероральными кортикостероидами.
Тот же ребенок в трехлетием возрасте, видно полное разрешение новообразования, быстро исчезнувшее после начала терапии пероральными кортикостероидами.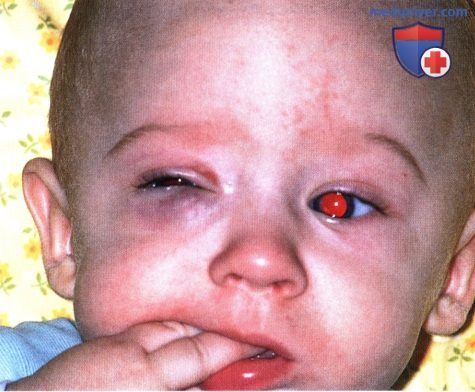 Глубокая капиллярная гемангиома нижнего века у младенца. Рекомендовано наблюдение.
Глубокая капиллярная гемангиома нижнего века у младенца. Рекомендовано наблюдение. 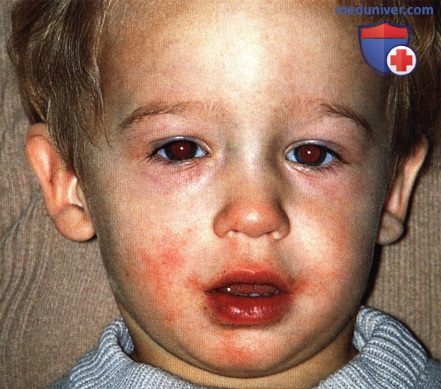 То же новообразование два года спустя, отмечается регресс опухоли.
То же новообразование два года спустя, отмечается регресс опухоли. 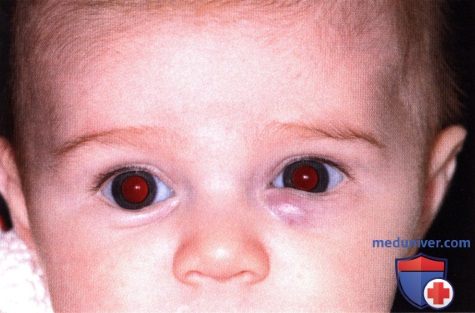 Глубокая капиллярная гемангиома нижнего века младенца.
Глубокая капиллярная гемангиома нижнего века младенца. 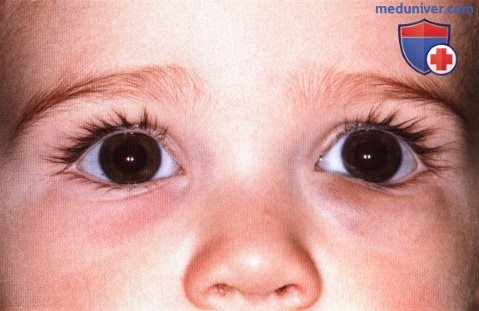 Тот же пациент 13 месяцев спустя. Новообразование почти полностью разрешилось.
Тот же пациент 13 месяцев спустя. Новообразование почти полностью разрешилось. 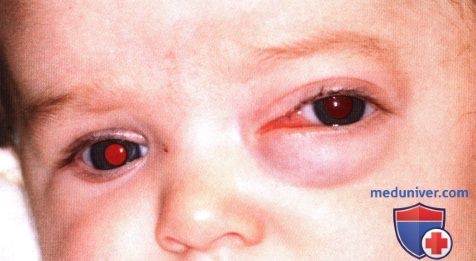 Глубокая капиллярная гемангиома области медиальной спайки век у младенца, вызывающая экзофтальм. Такое новообразование может симулировать этмоидальное энцефалоцеле.
Глубокая капиллярная гемангиома области медиальной спайки век у младенца, вызывающая экзофтальм. Такое новообразование может симулировать этмоидальное энцефалоцеле. 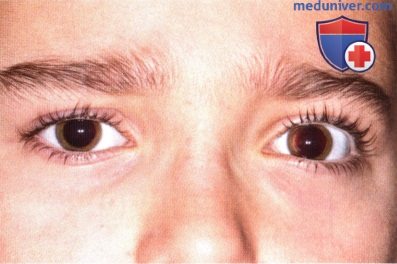 Девять лет спустя, новообразование полностью разрешилось.
Девять лет спустя, новообразование полностью разрешилось.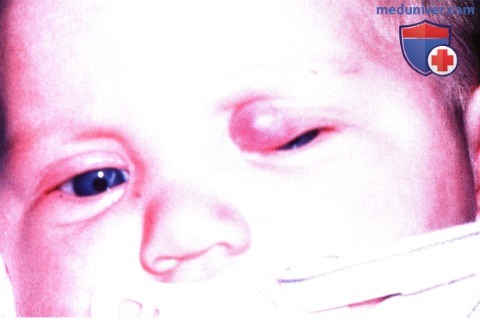 Капиллярная гемангиома глубоких тканей носовой половины верхнего века у младенца. Новообразование было удалено целиком через разрез складки века.
Капиллярная гемангиома глубоких тканей носовой половины верхнего века у младенца. Новообразование было удалено целиком через разрез складки века. 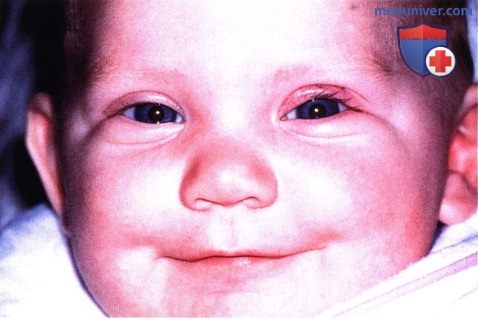 Внешний вид ребенка после операции, достигнут хороший косметический результат.
Внешний вид ребенка после операции, достигнут хороший косметический результат. 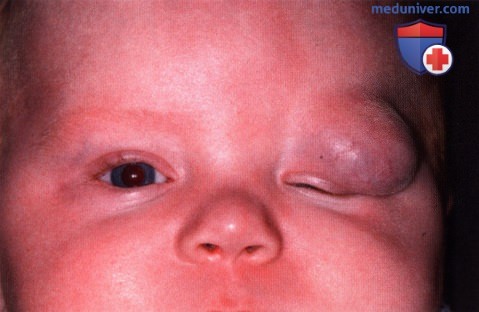 Крупная глубокая капиллярная гемангиома у младенца, виден полный блефароптоз.
Крупная глубокая капиллярная гемангиома у младенца, виден полный блефароптоз. 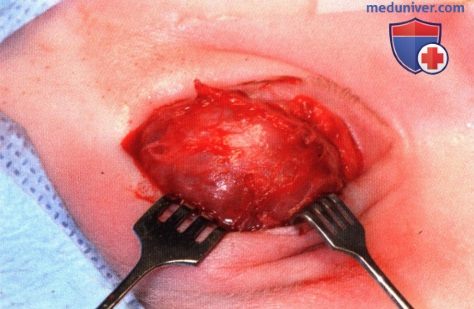 Операция удаления опухоли у пациента, показанного на рисунке выше через разрез складки века.
Операция удаления опухоли у пациента, показанного на рисунке выше через разрез складки века. 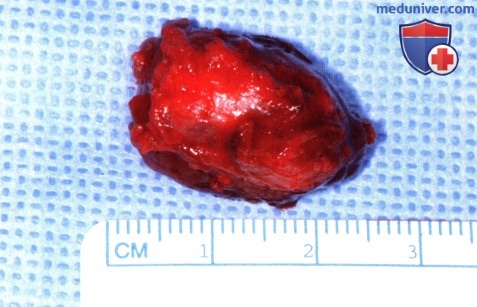 Макропрепарат удаленной целиком опухоли.
Макропрепарат удаленной целиком опухоли. 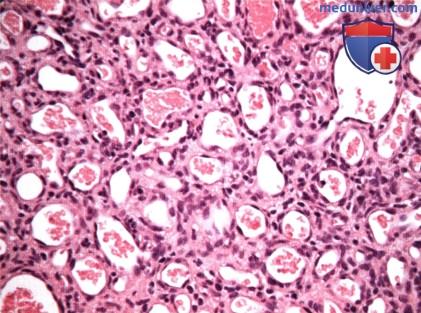 Гистологический препарат капиллярной гемангиомы века, показанной на рисунке выше, видны узкие просветы сосудов и пролиферирующие эндотелиальные клетки (гематоксилин-эозин, х75).
Гистологический препарат капиллярной гемангиомы века, показанной на рисунке выше, видны узкие просветы сосудов и пролиферирующие эндотелиальные клетки (гематоксилин-эозин, х75).