Сосуд питающий сердечные мышцы
Сердечно-сосудистая система человека замкнутая. Это означает, что кровь перемещается только по сосудам и отсутствуют какие-либо полости, куда кровь изливается. Благодаря работе сердца и разветвленной системе сосудов, каждая клетка нашего организма получает кислород и питательные вещества, которые необходимы для жизнедеятельности.
Обратите внимание на устоявшееся название – сердечно-сосудистая система. На первое место выносится именно сердечная мышца, которая выполняет важнейшую функцию. Мы переходим к изучению этого уникального органа.
Сердце
Раздел медицины, изучающий сердце, носит название кардиология (от др.-греч. καρδία – сердце и λόγος – изучение). Сердце – полый мышечный орган, сокращающийся с определенным ритмом в течение всей жизни человека.
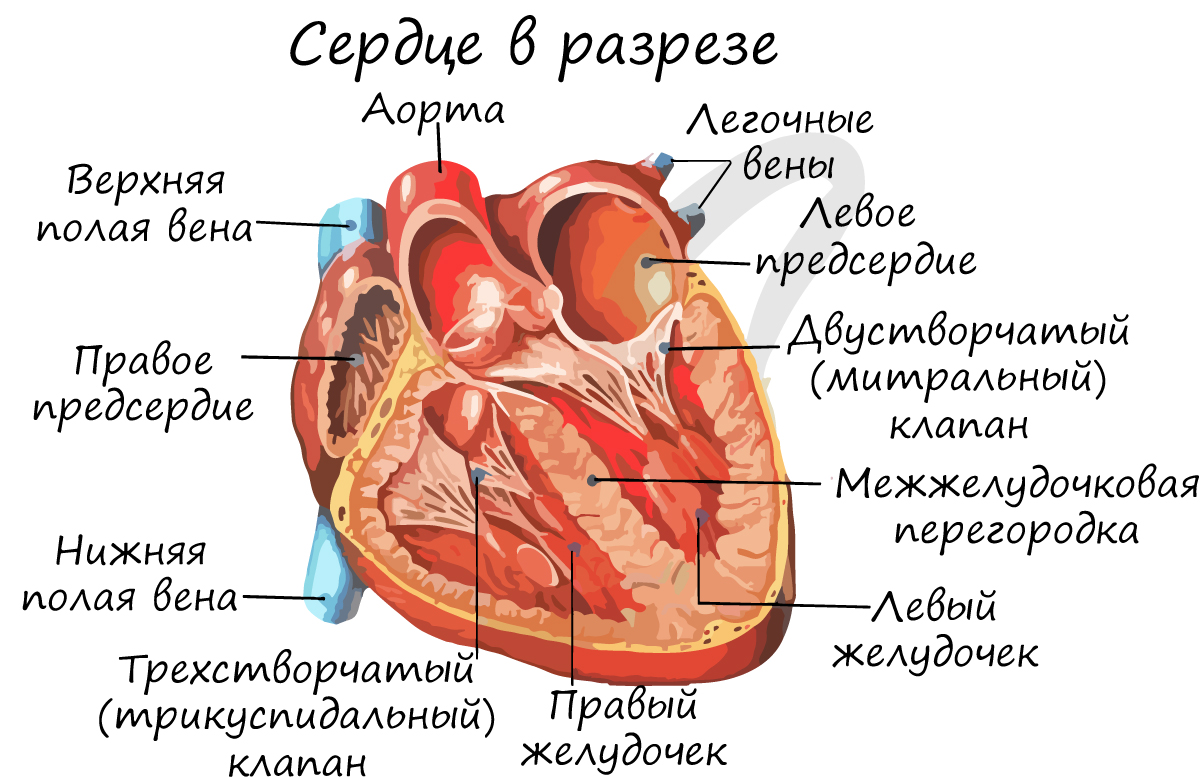
Снаружи сердце покрыто околосердечной сумкой – перикардом. Состоит из 4 камер: 2 желудочков – правого и левого, и 2 предсердий – правого и левого. Запомните, что между желудочками и предсердиями находятся створчатые клапаны.
Между правым предсердием и правым желудочком расположен трехстворчатый (трикуспидальный) клапан, между левым предсердием и левым желудочком – двустворчатый (митральный) клапан.
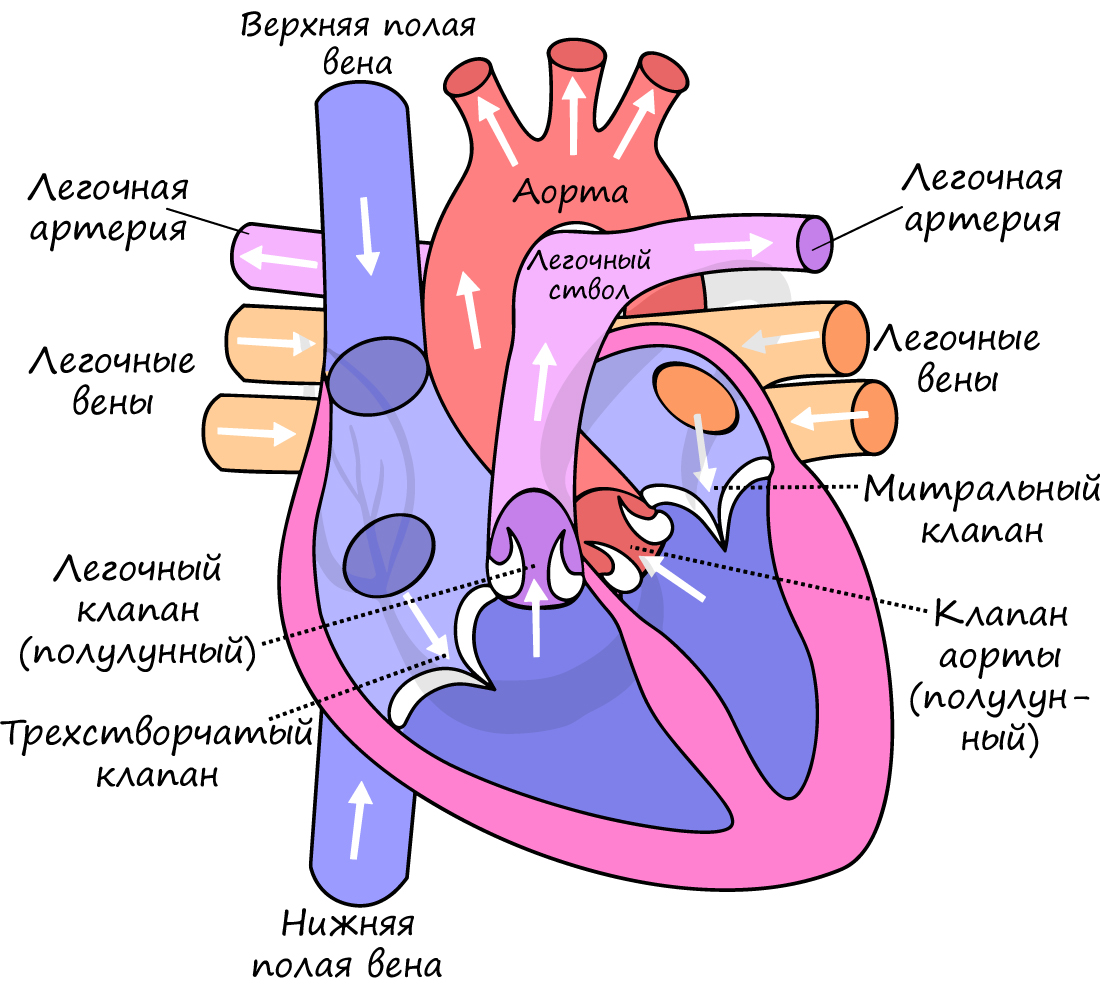
В сердце кровь движется однонаправленно: из предсердий в желудочки, благодаря наличию створчатых (атриовентрикулярных) клапанов (от лат. atrium – предсердие и ventriculus – желудочек).
От левого желудочка отходит самый крупный сосуд человека – аорта, диаметром 2.5 см, кровь в которой течет со скоростью 50 см в секунду. От правого желудочка отходит легочный ствол. Между левым желудочком и аортой, а также правым желудочком и легочным стволом находятся полулунные клапаны.
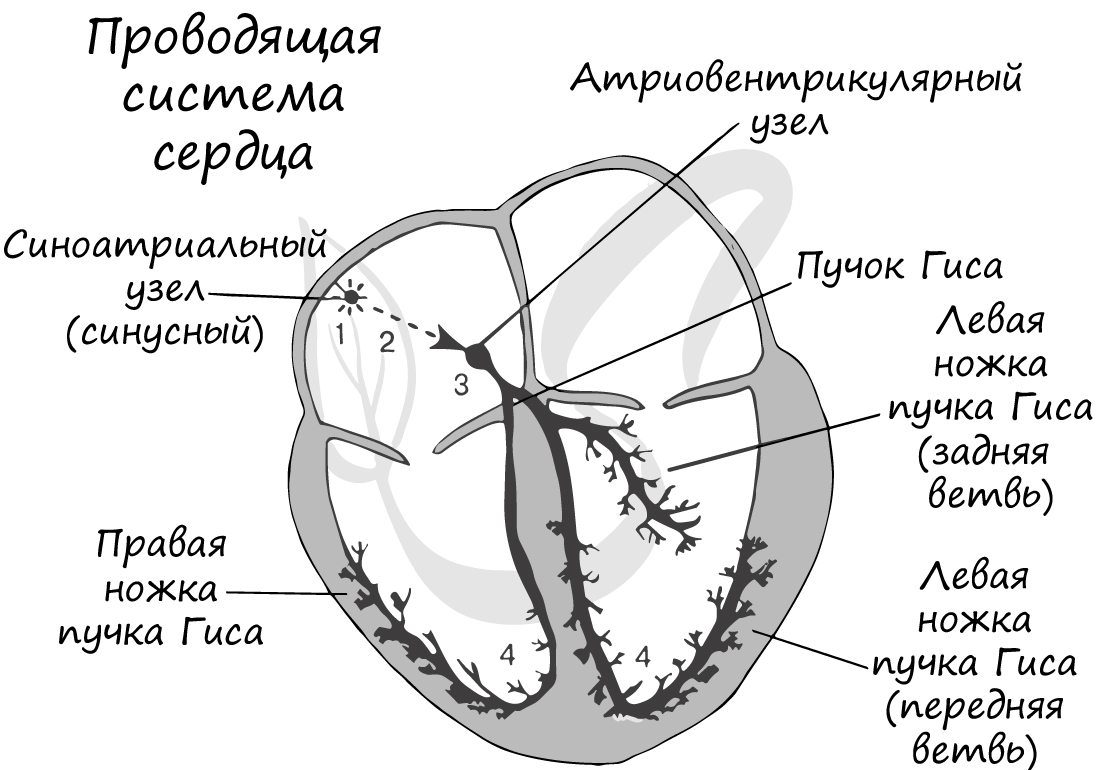
Мышечная ткань сердца представлена одиночными клетками – кардиомиоцитами, обладающими поперечной исчерченностью. Сердце обладает особым свойством – автоматией: изолированное от организма сердце продолжает сокращаться без внешних воздействий. Это связано с наличием в толще мышечной ткани особых клеток – пейсмекерных (клетки водителя ритма, атипичные кардиомиоциты), которые сами периодически генерируют нервные импульсы.
В сердце имеется проводящая система благодаря которой возбуждение, возникшее в одной части сердца, постепенно охватывает другие части. В проводящей системе выделяют синусный, атриовентрикулярный узлы, пучок Гиса и волокна Пуркинье. Именно благодаря наличию этих проводящих структур сердце способно к автоматии.
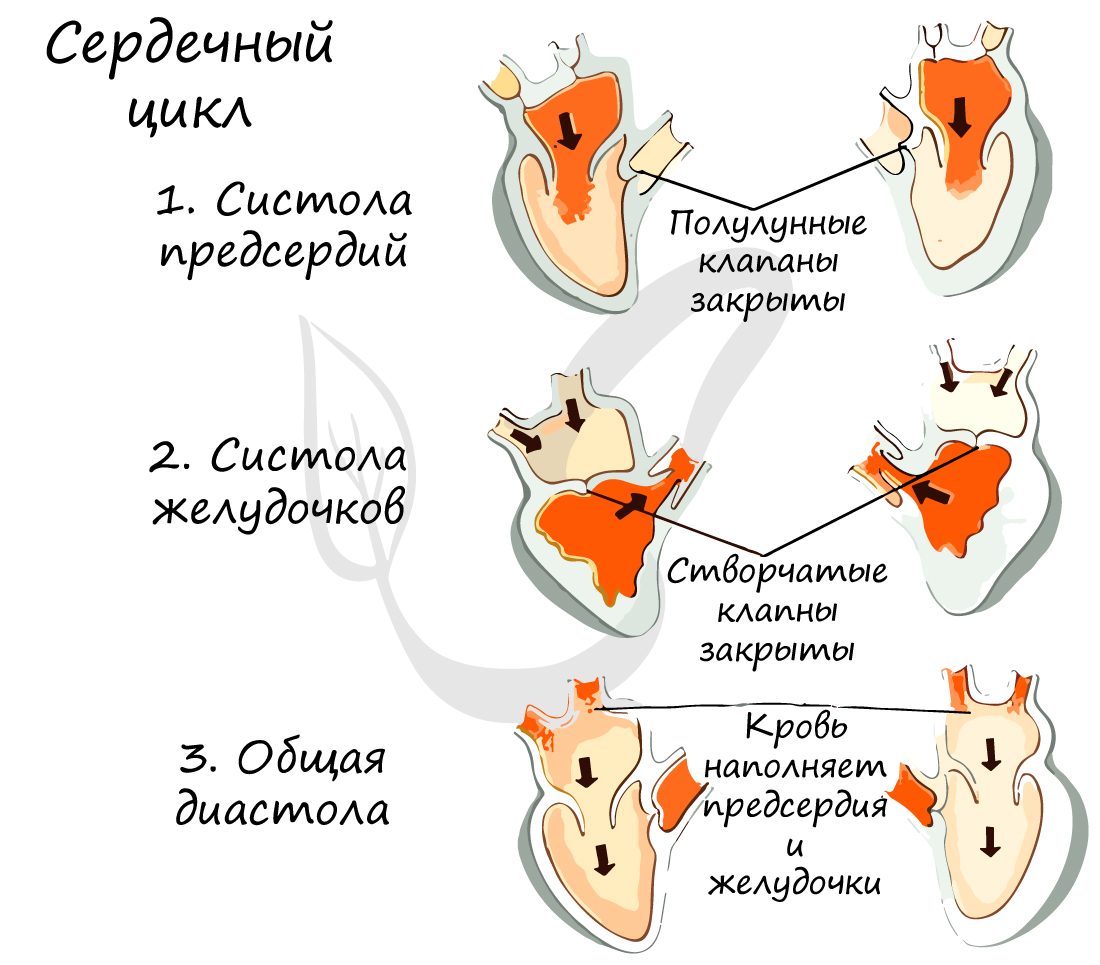
Сердечный цикл
Работа сердца заключается в последовательно сменяющих друг друга трех фазах:
- Систола предсердий (от греч. systole – сжимание, сокращение)
Длится 0,1 сек. В эту фазу предсердия сокращаются, их объем уменьшается, и кровь из них поступает в желудочки. Створчатые клапаны в период этой фазы открыты, полулунные – закрыты.
- Систола желудочков
Длится 0,3 сек. Створчатые (атриовентрикулярные) клапаны закрываются, чтобы не допустить обратного тока крови в предсердия. Мышечная ткань желудочков начинает сокращаться, их объем уменьшается: открываются полулунные клапаны. Кровь изгоняется из желудочков в аорту (из левого желудочка) и легочный ствол (из правого желудочка).
- Общая диастола (от греч. diastole – расширение)
Длится 0,4 сек. В диастолу полости сердца расширяются – мышцы расслабляются, полулунные клапаны закрываются. Створчатые клапаны открыты. В эту фазу предсердия наполняются кровью, которая пассивно поступает в желудочки. Затем цикл повторяется.
Мы уже разобрали сердечный цикл, однако я хочу акцентировать ваше внимание на некоторых деталях. В общей сложности один цикл длится 0,8 сек. Предсердия отдыхают 0,7 секунд – во время систолы желудочков и общей диастолы, а желудочки отдыхают 0,5 секунд – во время систолы предсердий и общей диастолы. Благодаря такому энергетически выгодному циклу, сердечная мышца мало утомляется при работе.
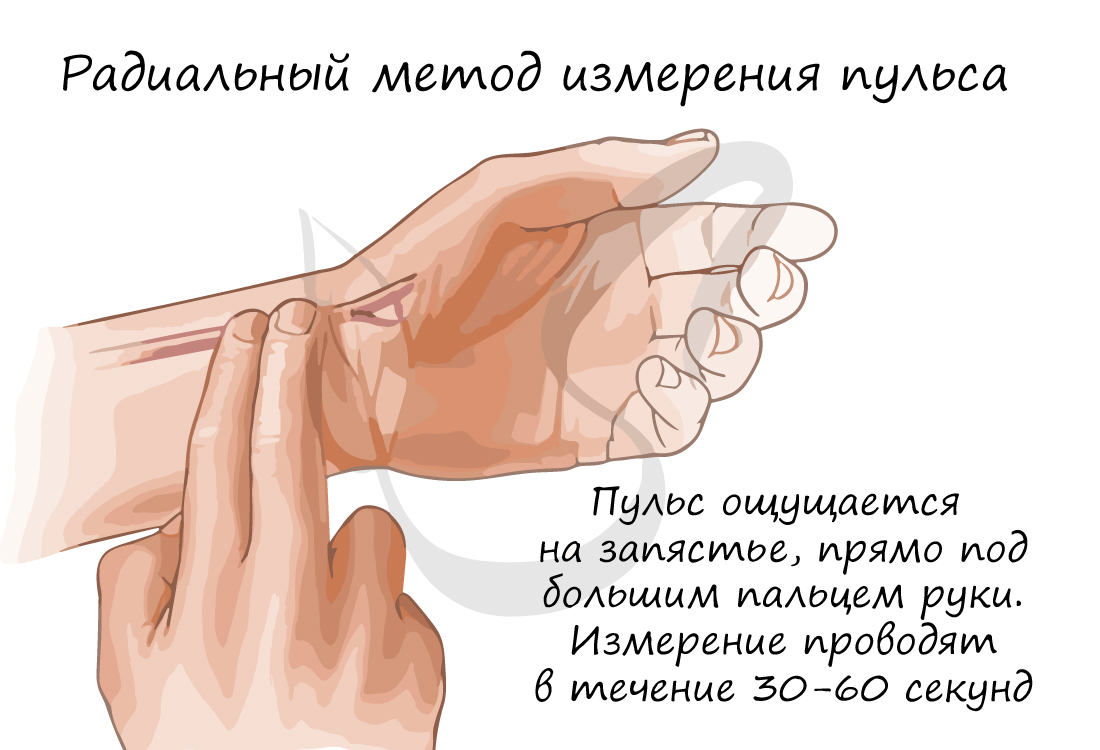
Частоту сокращений сердца (ЧСС) можно измерить с помощью пульса – толчкообразных колебаний стенок сосудов, связанных с сердечным циклом. Средняя частота пульса в норме – 60-80 ударов в минуту. У спортсмена ЧСС реже, чем у нетренированного человека. При больших физических нагрузках ЧСС может возрастать до 150 уд/мин.
Возможны изменения сердечного ритма в виде его чрезмерного урежения или учащения, соответственно выделяют: брадикардию (от греч. βραδυ – медленный и καρδιά – сердце) и тахикардию (от др.-греч. ταχύς – быстрый и καρδία – сердце). Брадикардия характеризуется урежением пульса до 30-60 уд/мин, тахикардия – выше 90 уд/мин.
Регуляторный центр деятельности сердечно-сосудистой системы лежит в продолговатом и спинном мозге. Парасимпатическая нервная система замедляет, а симпатическая нервная система ускоряет ЧСС. Оказывают влияние также гуморальные факторы (от лат. humor – влага), главным образом гормоны: надпочечников – адреналин (усиливает работу сердца), щитовидной железы – тироксин (ускоряет ЧСС).

Сосуды
К тканям и органам кровь движется внутри сосудов. Они подразделяются на артерии, вены и капилляры. В общих чертах мы обсудим их строение и функции. Хочу заметить: если вы считаете, что по венам течет венозная, а по артериям – артериальная кровь, вы ошибаетесь. В следующей статье вы найдете конкретные примеры, опровергающие это заблуждение.
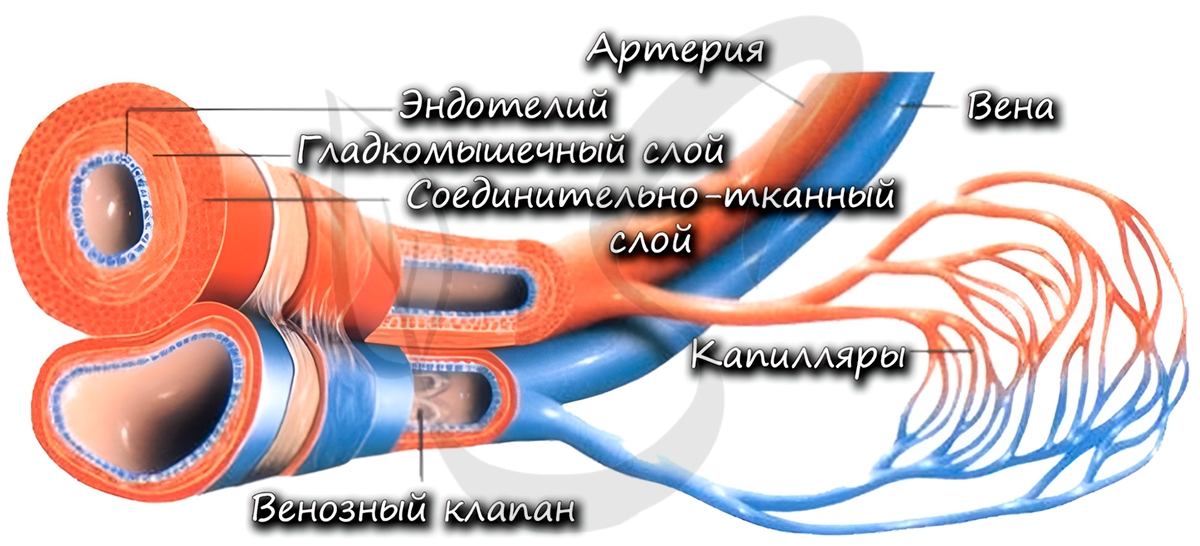
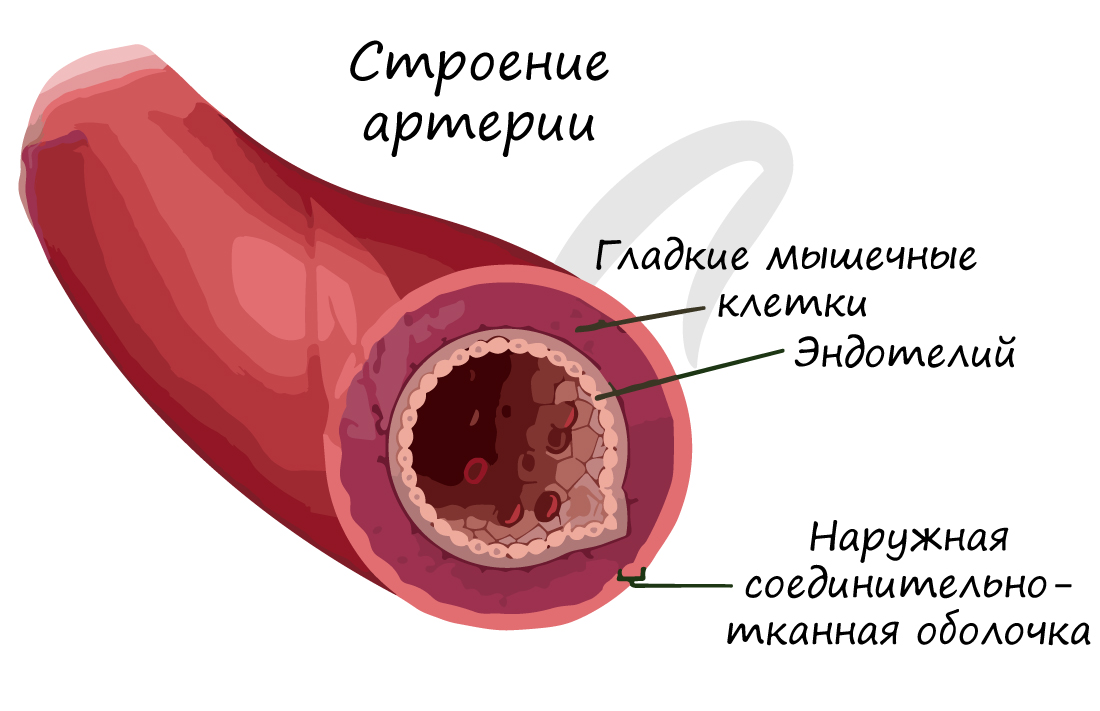
По артериям кровь течет от сердца к внутренним органам и тканям. Они обладают толстыми стенками, в составе которых имеются эластические и гладкие мышечные волокна. Давление крови в них наиболее высокое, по сравнению с венами и капиллярами, в связи с чем они и имеют вышеуказанную толстую стенку.
Изнутри артерия выстлана эндотелием – эпителиальными клетками, которые образуют однослойный пласт тонких клеток. Благодаря наличию гладких мышечных клеток в толще стенки, артерии могут сужаться и расширяться. Скорость кровотока в артериях примерно 20-40 см в секунду.
Большей частью артерии несут артериальную кровь, однако нельзя забывать об исключениях: от правого желудочка по легочным артериям к легким идет венозная кровь.
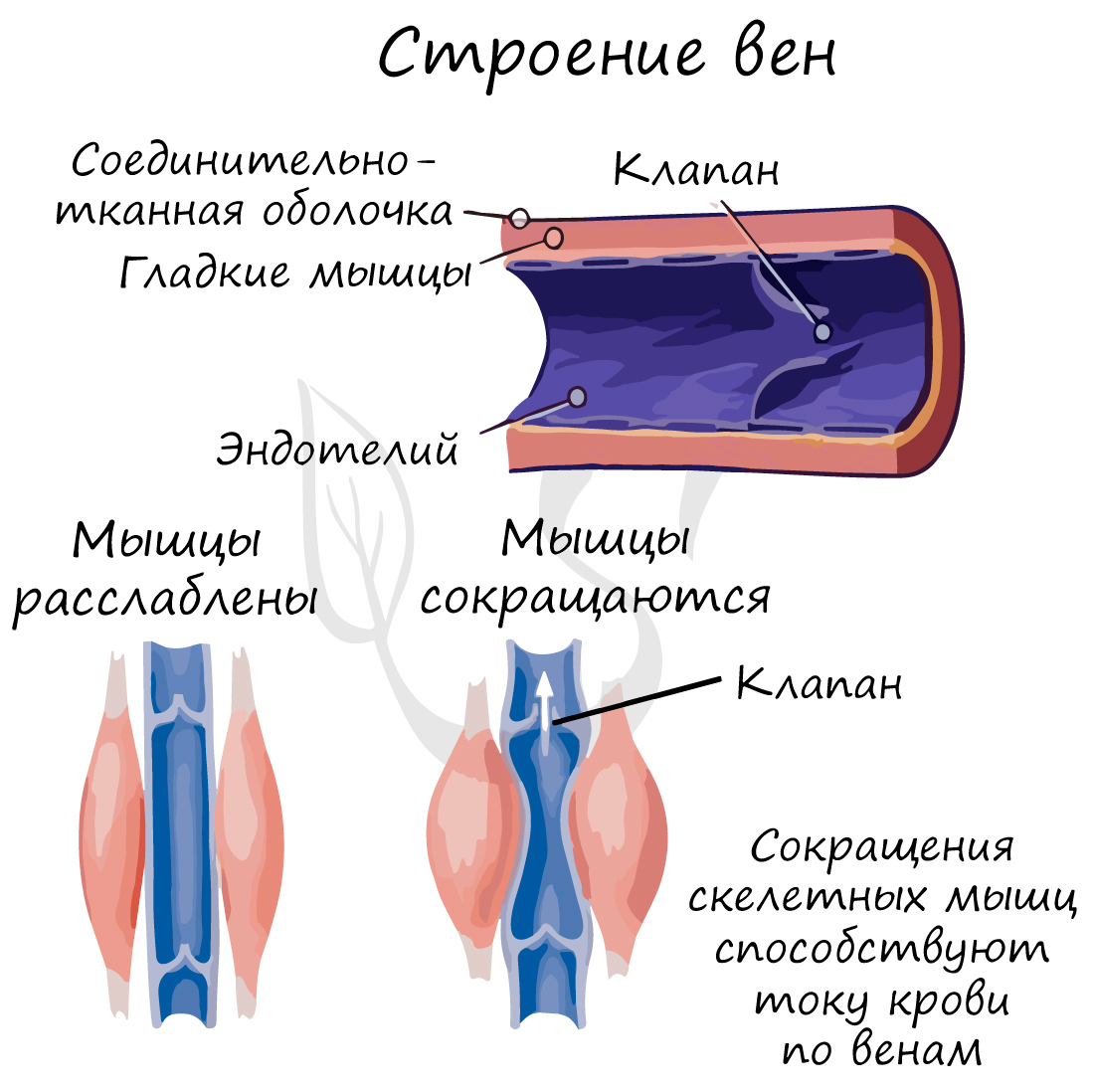
По венам кровь течет к сердцу. По сравнению со стенкой артерии, в венах меньше эластических и мышечных волокон. Давление крови в них небольшое, поэтому стенка вен тоньше, чем у артерий.
Характерный признак вен (который вы всегда заметите на схеме) наличие внутри вены клапанов. Клапаны препятствуют обратному току крови в венах – обеспечивают однонаправленное движение крови. Скорость кровотока в венах около 20 см в секунду.
Только представьте: вены поднимают кровь от ног к сердцу, действуя против силы тяжести. В этом им помогают вышеупомянутые клапаны и сокращения скелетных мышц. Вот почему очень важна физическая активность, противопоставленная гиподинамии, которая вредит здоровью, нарушая движение крови по венам.
Преимущественно в венах находится венозная кровь, однако нельзя забывать об исключениях: к левому предсердию подходят легочные вены с артериальной кровью, обогащенной кислородом после прохождения легких.
Самые мелкие кровеносные сосуды – капилляры (от лат. capillaris – волосяной). Их стенка состоит из одного слоя клеток, что делает возможным газообмен и обменные процессы различными веществами (питательными, побочными продуктами) между клетками, окружающими капилляр, и кровью в капилляре. Скорость движения крови по капиллярам самая низкая (по сравнению с артериями, венами) – составляет 0,05 мм в секунду, что необходимо для процессов обмена.
Суммарный просвет капилляров больше, чему у артерий и вен. Они подходят к каждой клетке нашего организма, именно они являются связующим звеном, благодаря которому ткани получают кислород, питательные вещества.
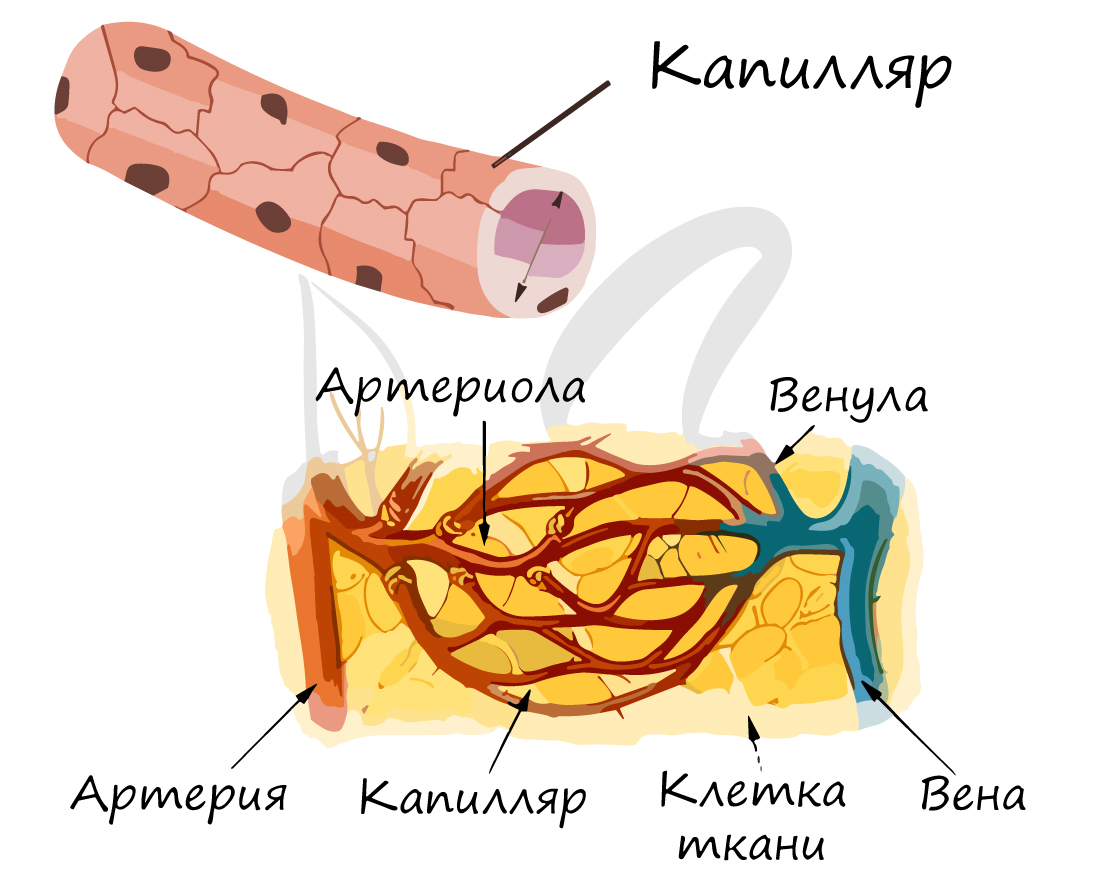
По мере прохождения крови по капиллярам, она теряет кислород и насыщается углекислым газом. Поэтому на картинке выше вы видите, что поначалу кровь в капиллярах артериальная, а затем – венозная.
Гемодинамика
Гемодинамикой называют процесс циркуляции крови. Важным показателем является кровяное давление – давление, оказываемое кровью на стенки кровеносных сосудов. Его величина зависит от силы сокращения сердца и сопротивления сосудов. Различают систолическое (в среднем 120 мм. рт. ст.) и диастолическое (в среднем 80 мм. рт. ст.) артериальное давление.
Систолическое артериальное давление подразумевает давление в кровеносном русле в момент сокращения сердца, диастолическое – в момент его расслабления.
При физической нагрузке и стрессе артериальное давление повышается, пульс учащается. Во время сна артериальное давление снижается, как и частота сердечных сокращений.
Уровень артериального давления – важный показатель для врача. Артериальное давление может быть повышено у пациента с болезнью почек, надпочечников, поэтому крайне важно знать и контролировать его уровень.
Повышение артериального давления, к примеру 220/120 мм рт. ст. врачи называют артериальной гипертензией (от греч. hyper – чрезмерно; говорить гипертония не совсем верно, гипертония – повышенный тонус мышц), а понижение, например до 90/60 мм. рт. ст. будет называться артериальной гипотензией (от греч. hypo – под, внизу).
Все мы, вероятно, хотя бы раз в жизни испытывали ортостатическую гипотензию – снижение уровня артериального давления при резком подъеме из положения сидя или лежа. Сопровождается легким головокружением, однако может приводить и к обмороку, потере сознания. Ортостатическая гипотензия может (в рамках нормы) проявляться у подростков.

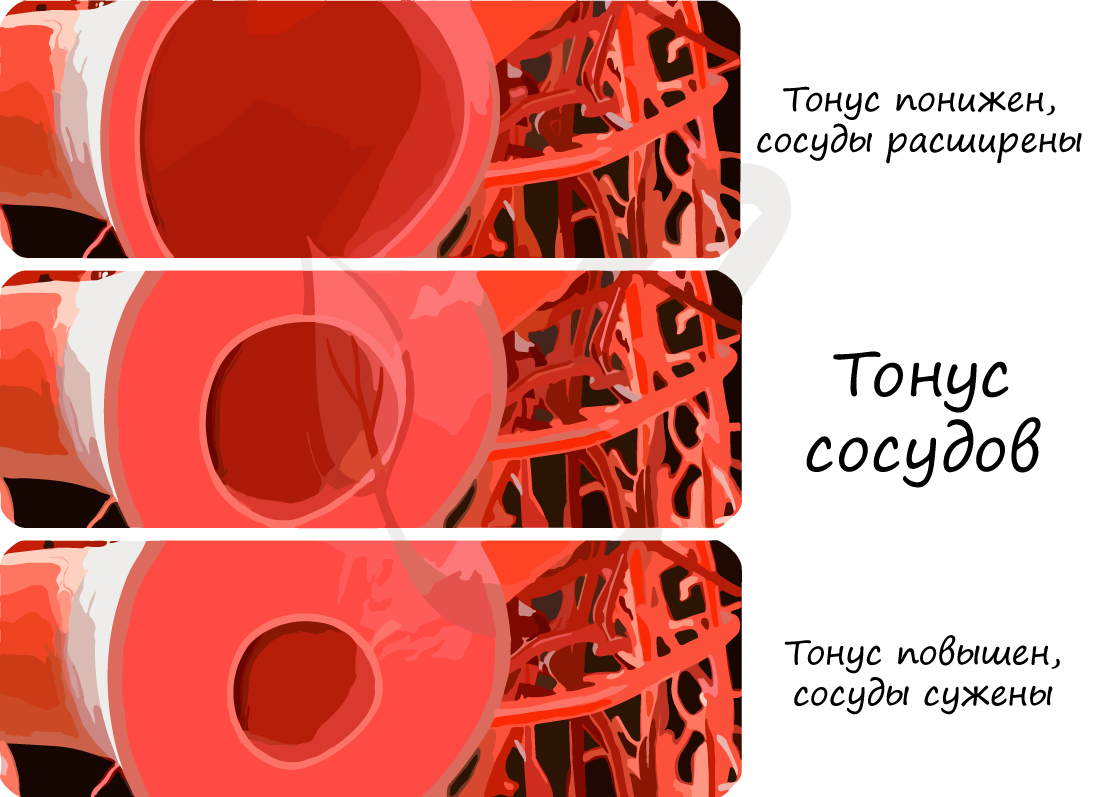
Существует нервная регуляция гемодинамики, заключающаяся в действии на сосуды волокон симпатической нервной системы, которая сужает сосуды (давление повышается), парасимпатической нервной системы, которая расширяет сосуды (давление соответственно понижается).
На просвет сосудов оказывают действия также гуморальные факторы, распространяющиеся через жидкие среды организма. Ряд веществ оказывает сосудосуживающие действие: вазопрессин, норадреналин, адреналин, другая часть оказывает сосудорасширяющее действие – ацетилхолин, гистамин, окись азота (NO).

Заболевания
Атеросклероз (греч. athḗra – кашица + sklḗrōsis – затвердевание) – хроническое заболевание артерий, возникающее в результате нарушения в них обмена жиров и белков. При атеросклерозе в сосуде формируется холестериновая бляшка, которая постепенно увеличивается в размерах, приводя в итоге к полной закупорке сосуда.
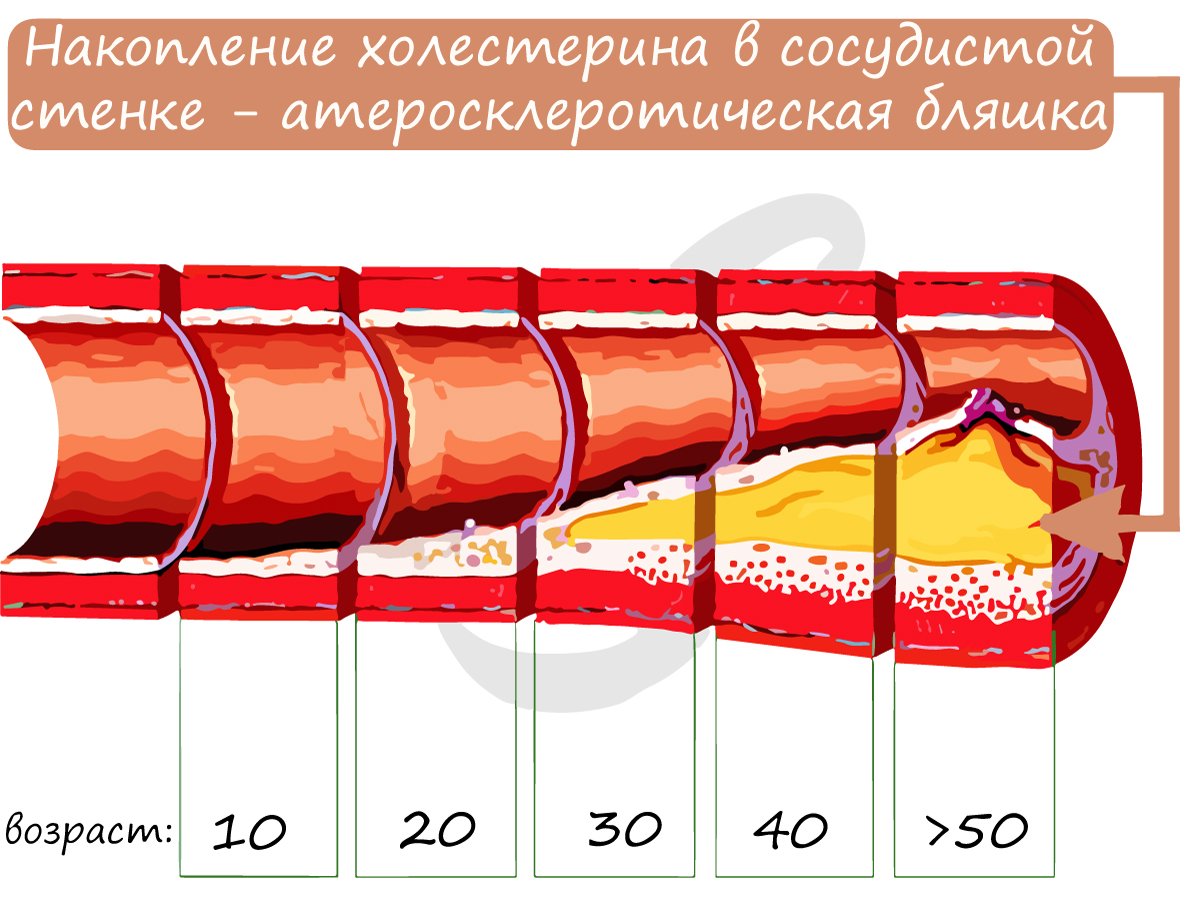
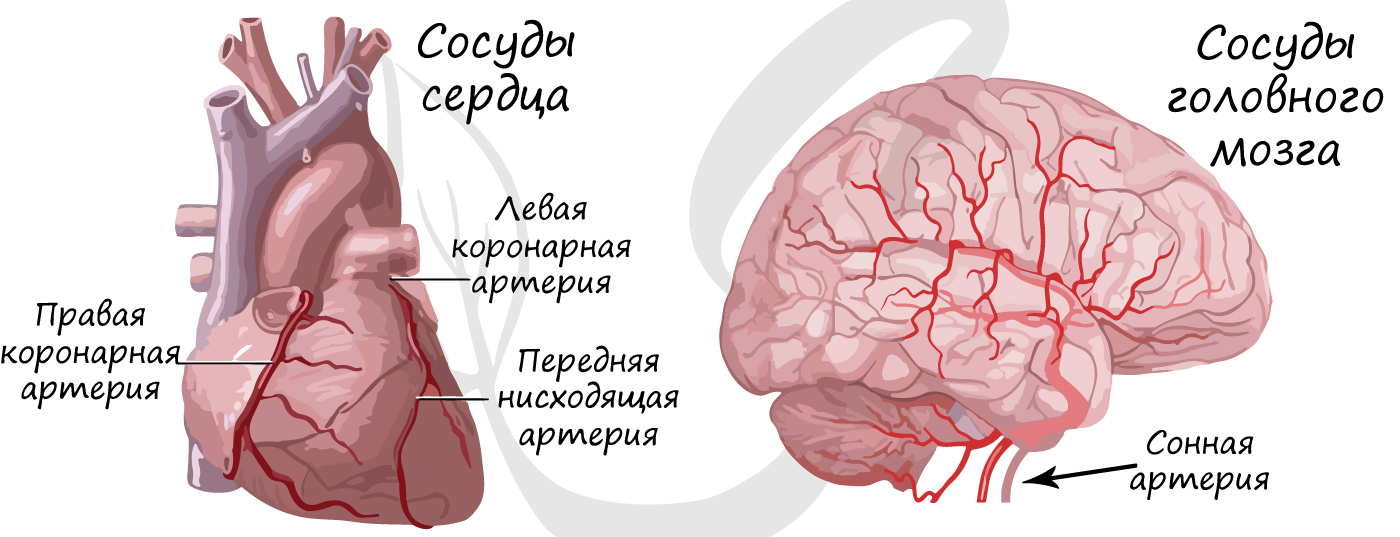
Бляшка суживает просвет сосуда, уменьшая количество крови, протекающей по нему к органу. Атеросклероз нередко затрагивает сосуды, которые питают сердце – коронарные артерии. В этом случае болезнь может проявляться болями в сердце при незначительных физических нагрузках. Если атеросклероз затрагивает сосуды головного мозга – у пациента ухудшается память, концентрация внимания, когнитивные (интеллектуальные) функции.
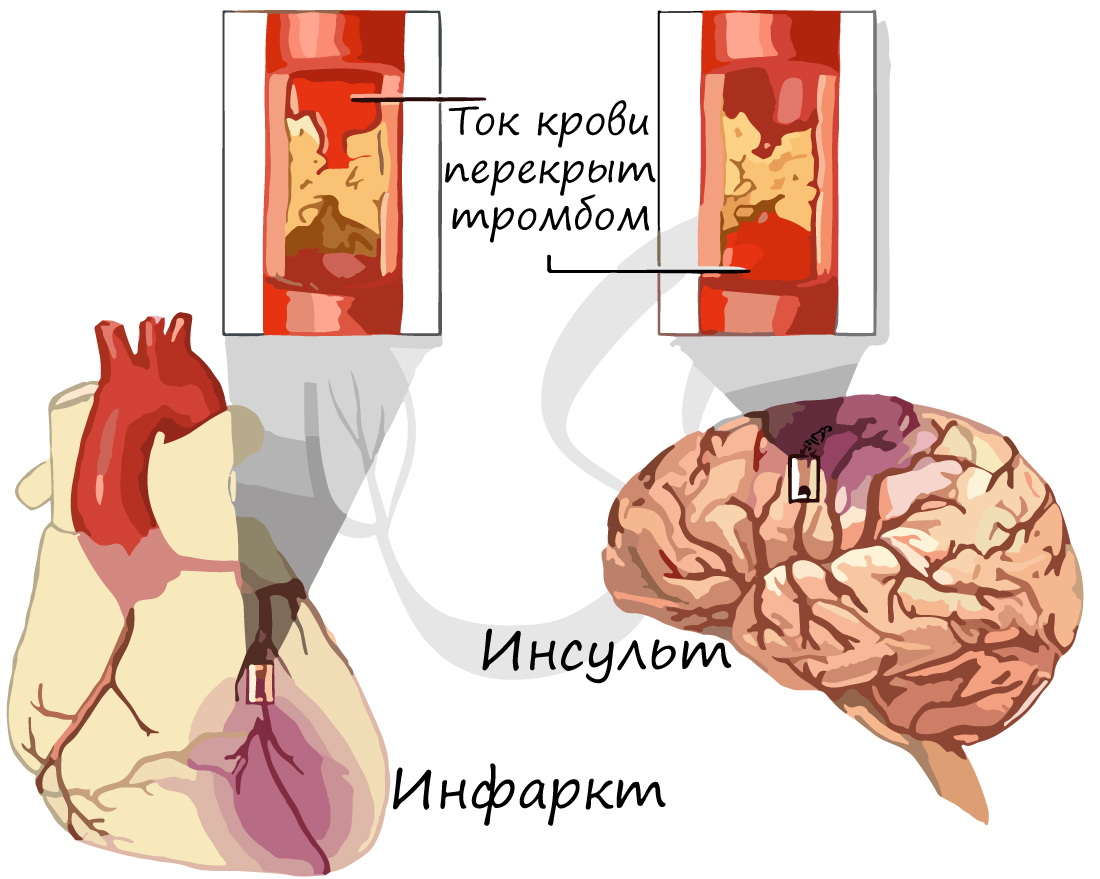
В какой-то момент атеросклеротическая бляшка может лопнуть, в этом случае происходит невероятное: кровь начинает сворачиваться прямо внутри сосуда, ведь клетки реагируют на разрыв бляшки, как на повреждение сосуда! Образуется тромб, который может закупорить просвет сосуда, после чего кровь полностью перестает поступать к органу, который этот сосуд кровоснабжает.
Такое состояние называется инфаркт (лат. infarcire – «начинять, набивать») – резкое прекращения кровотока при спазме артерии или закупорке. Инфаркт выражается в омертвлении тканей органа вследствие острого недостатка кровоснабжения. Инфаркт головного мозга называют – инсульт (лат. insultus – нападение, удар).
© Беллевич Юрий Сергеевич 2018-2021
Данная статья написана Беллевичем Юрием Сергеевичем и является его интеллектуальной собственностью. Копирование, распространение (в том числе путем копирования на другие сайты и ресурсы в Интернете) или любое иное использование информации и объектов без предварительного согласия правообладателя преследуется по закону. Для получения материалов статьи и разрешения их использования, обратитесь, пожалуйста, к Беллевичу Юрию.
Источник
Коронарное кровообращение (circulatio coronaria; лат. coronarius венечный; син. венечное кровообращение) – движение крови по коронарным (венечным) сосудам сердца, обеспечивающее доставку кислорода и питательных субстратов всем тканям сердца и вымывание из них продуктов метаболизма.
Миокард получает кровь по двум венечным артериям – правой и левой, устья которых располагаются в корне аорты у створок аортального клапана. Это сосуды мышечного типа. Ветви левой венечной артерии снабжают кровью левый желудочек, межжелудочковую перегородку, левое и частично правое предсердие. Ветви правой венечной артерии снабжают стенки правой половины сердца. Такая схема кровоснабжения сердца соблюдается не во всех случаях (см. Сердце), что имеет значение для локализации и размеров очагов некроза при закупорке разных ветвей коронарных артерий (см. Инфаркт миокарда). Крупные стволы артерии, стелясь по поверхности сердца, отдают ветви, уходящие вглубь под прямым углом; ветвления достигают восьми порядков. Коронарные артерии относят к артериям концевого типа, однако они имеют межартериальные анастомозы, способные пропустить от 3 до 5% кровотока в бассейне их расположения. Разрастанию межартериальных анастомозов и увеличению их пропускной способности способствует длительная гипоксия миокарда. Капиллярная сеть миокарда очень густа: число капилляров близко к числу мышечных волокон. В субэндокардиальном слое сеть капилляров гуще, чем в субэпикардиальном. Венозная система сердца имеет сложное строение. В правое предсердие впадает самая крупная вена – коронарный синус, в который сливается венозная кровь из разных отделов сердца (преимущественно от стенок левого желудочка). Кроме того, мелкие вены сердца непосредственно впадают в полости правой половины сердца. Миокард пронизан сетью так наз. несосудистых каналов. По диаметру они соответствуют венулам и артериолам, а по строению стенки напоминают капилляры. Это тебезиевы (вьессеновы) сосуды – артериоло-, вено- и синолюминальные пути, соединяющие соответствующие сосуды с полостями сердца. К дренажной системе сердца относятся еще и синусоиды, располагающиеся в глубоких слоях миокарда. В них открываются капилляры. Структурно-функциональные особенности этой системы таковы, что они облегчают быстрый сброс венозной крови. Вопрос о наличии в сердце артериовенозных анастомозов дискутируется. Предполагается возможность функц, «шунтирования» – преимущественного кровотока по какому-либо предпочтительному отрезку коронарного русла. Однако мнение о роли К. к. как дополнительного «сбросового» круга кровообращения не подтверждается. Венечные сосуды обильно снабжены симпатическими и парасимпатическими нервами. Иннервированы и капилляры.
Интенсивность К. к. в норме зависит от потребности сердца в кислороде, к-рая очень высока и характеризуется потреблением 6-8 мл кислорода в 1 мин. на 100 г веса сердца в условиях покоя организма. Сердечная мышца обладает способностью максимально экстрагировать кислород из притекающей крови: коронарная венозная кровь содержит 5-7 об.% кислорода, тогда как кровь из полых вен – 14-15 об.% . Вследствие этого всякое повышение энергетического обмена при усилении работы сердца обеспечивается кислородом за счет увеличения объемной скорости коронарного кровотока, к-рая в покое составляет 60-80 мл в 1 мин. на 100 г веса сердца. Прирост кровотока происходит в результате расширения коронарных сосудов, открытия капилляров, а также вследствие подъема АД. Следовательно, в условиях покоя организма коронарные сосуды должны обладать высоким тонусом. Это является одной из особенностей системы К. к.- сочетание высокого уровня базального обмена в миокарде и высокого тонуса сосудов, имеющих поэтому большой расширительный резерв, который позволяет увеличивать кровоток в 5-7 раз при возрастании работы сердца. Прирост потребления кислорода за счет усиления его экстракции кровью имеет меньшее значение и наблюдается обычно только при очень больших нагрузках на сердце.

Кривые, характеризующие фазовые колебания кровотока в левой коронарной артерии собаки (а) в зависимости от давления в левом желудочке сердца (6) и аорте (в): 1- систола; 2- диастола; 3 – максимум давления в левом желудочке и аорте; 4- максимальный кровоток в левой коронарной артерии. Видно, что кривая кровотока напоминает зеркальное отражение кривых давления.
Для кровоснабжения миокарда левого желудочка характерны значительные колебания притока крови, связанные с фазами сердечного цикла. Во время диастолы притекает примерно 85% крови, а во время систолы – 15% . Для миокарда правого желудочка систолическая и диастолическая фаза К. к. мало различаются. Фазность Коронарного кровообращения обусловлена тем, что силы внесосудистого сжатия в стенках левого желудочка в ходе систолы создают препятствие для протекания крови в бассейне левой коронарной артерии (рис.).
В норме при учащении сердцебиения несоответствия между возросшей потребностью сердца в кислороде и пропускной способностью сосудов не возникает за счет активного расширения сосудов под влиянием метаболических факторов. Вместе с тем внесосудистое сжатие гемодинамически неэффективными экстрасистолами снижает К. к. Систолические сжатия миокарда способствуют оттоку венозной крови; при каждой систоле кровь фонтанирует из коронарного синуса. Имеются данные, что на всем протяжении коронарного русла нет участка равномерного потока крови: в капиллярах она движется также неравномерно с максимумом скорости в фазе систолы.
Вопросы коронарной микроциркуляции разработаны недостаточно вследствие больших технических трудностей. В связи с наличием в стенках сердца интрамурального давления, возрастающего по направлению к внутренним слоям, сосуды, расположенные в субэндокарде, испытывают наибольшее сжатие. В то же время субэндокардиальные слои миокарда испытывают большее напряжение и соответственно большую потребность в кислороде. Это компенсируется более густой васкуляризацией субэндокарда, наличием большего числа открытых (функционирующий) капилляров, что обеспечивает больший кровоток здесь во время диастолы. В целом отношение субэндокардиальной) кровотока к субэпикардиальному в норме больше единицы. Сосуды с исходно сниженным тонусом теряют способность к реакциям саморегуляции, становясь пассивными трубками, и их подверженность внесосудистому сжатию увеличивается. В этих условиях (исчерпание расширительного резерва) при увеличении частоты сердцебиений К. к. не будет возрастать, оно может даже уменьшаться.
Многие факты свидетельствуют о миогенной природе высокого тонуса коронарных сосудов в норме и о тесной связи миогенных и метаболических механизмов его регуляции. По общепринятому мнению, связующим звеном между работой сердца и коронарным кровотоком служат изменения энергетического метаболизма в сердечной мышце, оказывающие сосудорасширяющее действие. Наиболее энергоемкой считается работа сердца при тахикардии (по сравнению с расходом кислорода на работу сердца при повышенном АД и при высоком ударном объеме). Расширение коронарных сосудов происходит и при недостатке кислорода. Существует мнение, что гипоксия воспринимается миокардом таким же образом, как и увеличение потребности в кислороде при усилении работы сердца, т. е. механизмы рабочей и реактивной гиперемии признаются по существу идентичными. Согласно этой точке зрения, реакция коронарных сосудов определяется только соотношением кровоток/обмен вне зависимости от того, меняется ли доставка кислорода при неизмененной потребности или меняется потребность в кислороде. Однако конкретные механизмы рабочей и реактивной гиперемий, по-видимому, различны, что обусловлено несравнимыми уровнями метаболизма в том и другом случае. Не сравнимы и свойства сосудистой стенки при гипоксии и при рабочей гиперемии, хотя и в том, и в другом случае имеет место расширение сосудов: в первом случае коронарные сосуды становятся пассивными трубками, легко деформируемыми силами внесосудистого сжатия, а во втором – расширяясь, они не теряют своих упругих свойств. Существует мнение, что расширение венечных сосудов при гипоксии может зависеть от непосредственного влияния недостатка кислорода на гладкие мышцы, однако прямых доказательств этого очень мало. Высказываются предположения, что гипоксемия меняет чувствительность гладких мышц сосудов к действию метаболитов, появляющихся в условиях гипоксии. Наиболее аргументированной считается гипотеза аденозиновой регуляции К. к., согласно к-рой недостаток кислорода сопровождается ускоренным распадом АТФ, а продукты этого распада – аденозин, инозин, гипоксантин – обладают сильным коронарорасширяющим действием. Механизм рабочей гиперемии эта гипотеза не объясняет, т. к. при усилении сердечной деятельности продуктов распада аденозина не обнаружено. Метаболическая теория регуляции К. к. рассматривает, помимо продуктов распада АТФ, другие факторы гуморальной природы: калий, интермедиаты цикла Кребса, продукты анаэробного обмена, изменение осмотичности тканевой жидкости, неорганический фосфат. Однако попытки воспроизвести сосудистые реакции введением в коронарное русло того или иного вещества не дали результатов, совпадающих с естественными реакциями. Возможно, что расширение сосудов и при реактивной, и при рабочей гиперемии представляет собой результат однонаправленного действия целого ряда факторов. Коронарорасширяющим действием обладают простагландины А1 и Е1 в фармакол. дозах. Они могут принимать участие в коронародилатации при усилении работы сердца. Кинины также расширяют коронарные сосуды. К коронароконстрикторным гуморальным факторам относят ангиотензин, питуитрин. Коронарную вазодилатацию при усилении работы сердца можно объяснить с помощью гистомеханической гипотезы, выдвинутой В. М. Хаютиным относительно рабочей гиперемии скелетных мышц: сокращение мышечного волокна деформирует сосуд так, что подавляется автоматическая ритмика гладкомышечных элементов его стенки и происходит вазодилатация.
Нервная регуляция Коронарного кровообращения во многом остается не до конца исследованной. Даже в эксперименте трудно отделить первичное вазомоторное действие нервов от вторичного, опосредованного через изменение кардио- и гемодинамики, метаболизма миокарда. Раздражение ц. н. с. (ядер гипоталамуса) у животных давало разнообразные реакции коронарных сосудов. У собак с денервированным сердцем коронарная вазомоторная реакция на эмоциональную нагрузку наступала значительно позднее и не так быстро прекращалась при снятии раздражения, как при сохраненной иннервации. Вероятно, в быстром и адекватном приспособлении К. к. к текущим потребностям сердца состоит основная регулирующая роль взаимодействия естественных симпатических и парасимпатических нервных влияний на коронарные сосуды. Хорошо проконтролированными экспериментами установлено, что возбуждение блуждающих нервов расширяет коронарные сосуды. Медиатор холинергического нервного действия – ацетилхолин – также расширяет коронарные сосуды. При раздражении сердечных ветвей симпатических нервов тоже наблюдается расширение коронарных сосудов и увеличение К. к. Однако при этом увеличивается сила и частота сердцебиения, растет скорость сокращения сердечной мышцы и интрамуральное давление – факторы, изменяющие метаболизм миокарда, что само по себе вызывает расширение коронарных сосудов. При возбуждении симпатических нервов иногда наблюдается снижение содержания оксигемоглобина в крови, оттекающей из коронарного синуса, что приводят как показатель недостаточной коронарной вазодилатации или скрытой констрикции сосудов. Некоторые авторы наблюдали первичное повышение сопротивления коронарных сосудов при раздражении симпатических нервов, сменявшееся сильной и длительной вазодилатацией. При снижении температуры тела, уменьшении каким-либо способом интенсивности обмена неврогенная констрикция коронарных сосудов выявляется чаще и отчетливее. Реакции коронарных артерий на раздражение симпатических нервов опосредованы активацией альфа- и бета-адренорецепторов, которые, как полагают, расположены на мембранах гладких мышц сосудов. Коронарная вазодилатация при раздражении симпатических нервов связана с бета-адренергическим рецепторным механизмом, который преобладает над альфа-адренергическим, ответственным за коронароконстрикцию. Конечная реакция определяется количественным преобладанием активации тех или иных рецепторов. При блокировании p-адренергических рецепторов пропранололом раздражение симпатических нервов или введение катехоламинов вызывает коронароконстрикцию альфа-адренергической природы. Адреналин обычно вызывает длительное и сильное расширение коронарных сосудов. Но при этом сильно растет и потребление миокардом кислорода, а также работа сердца. При непосредственном введении катехоламинов в коронарные сосуды вазодилатация предшествует реакции сердца. Блокирование p-адренергических рецепторов выявляет небольшую начальную конструкцию коронарных сосудов при действии катехоламинов. Существует мнение, что соотношение а и p-адренергических рецепторов в коронарных сосудах разного диаметра различно и что это соотношение может меняться под действием температуры, фармакол, агентов и др. Т. о., несмотря на значительный прогресс в изучении регуляции К. к., многие вопросы остаются еще не решенными.
В основе различных форм нарушения К. к. (см. Коронарная недостаточность) лежит возникновение дисбаланса между потребностью миокарда в кислороде и его доставкой кровью. В подавляющем большинстве случаев этот дисбаланс возникает вследствие обструктивных поражений коронарных сосудов атеросклеротическим процессом. При значительных величинах обструкции баланс нарушен уже в покое – кровоток исходно уменьшен. Однако в ряде случаев кровоток в миокарде в покое нормальный, но при усилении работы либо очень мало увеличивается, либо даже снижается. Одной из возможных причин такой динамики коронарного кровотока при нагрузке может быть пассивное состояние стенок сосудов, расширяющихся дистальнее участка стеноза, что делает их подверженными сжатию сокращающимся миокардом. Тогда всякое увеличение нагрузки на сердце будет ограничивать приток крови. При этом особенно страдают субэндокардиальные слои миокарда. По-видимому, реже встречаются случаи, когда причина несоответствия между потребностью и доставкой кислорода лежит в неврогенных спастических реакциях непораженных атеросклерозом коронарных артерий. Уменьшению Коронарного кровообращения способствует также повышенная вязкость крови, увеличивающая сопротивление сосудов. Ограничение утилизации кислорода миокардом может быть связано с факторами биохимической природы, напр. с нарушением процесса диссоциации гемоглобина крови (см. Инфаркт миокарда, Коронарная недостаточность, Стенокардия).
См. также Кровообращение.
Библиография: Коронарная недостаточность, под ред. Е. И. Чазова, с. 9, М., 1977; Новикова Е. Б. Об авторегуляции в коронарной системе, Физиол. журн. СССР, т. 58, № 1, с. 61, 1972, библиогр.; Ногина С. П. Корреляционные отношения артериального давления и коронарного кровотока в ходе длительной стимуляции латеральных ядер гипоталамуса ненаркотизированных животных, там же, т. 60, № 7, с. 1091, 1974, библиогр.; Хаютин Б.М. Механизм управления сосудами работающей скелетной мышцы, в кн.: Пробл. совр. физиол. науки, под ред. E. М. Крепса и В.Н. Черниговского, с. 123, Л., 1971, библиогр.; Ahlquist R. P. Adrenergic receptors, Perspect. Biol. Med., v. 17, p. 119, 1973; Katz A. M. Physiology of the heart, N. Y., 1977; Neural regulation of the heart, ed. by W. C. Randall, N. Y., 1977; The peripheral circulation, ed. by R, Zelis, N. Y., 1975.
А. В. Трубецкой.
Источник
