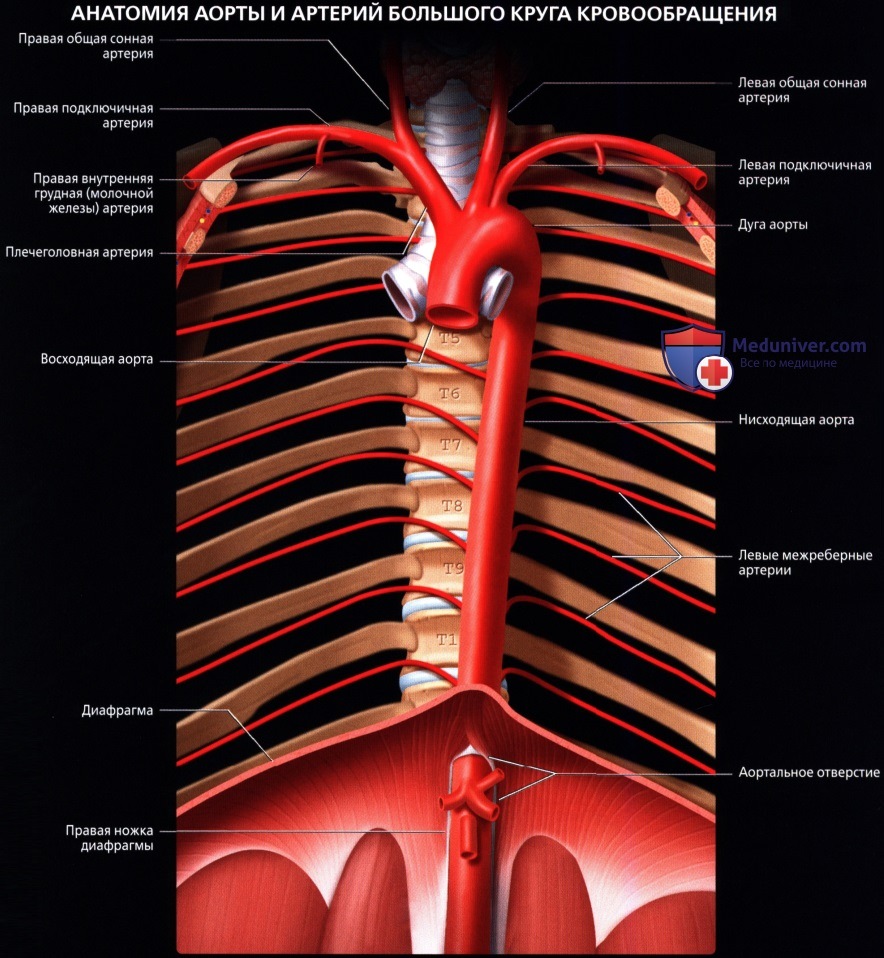
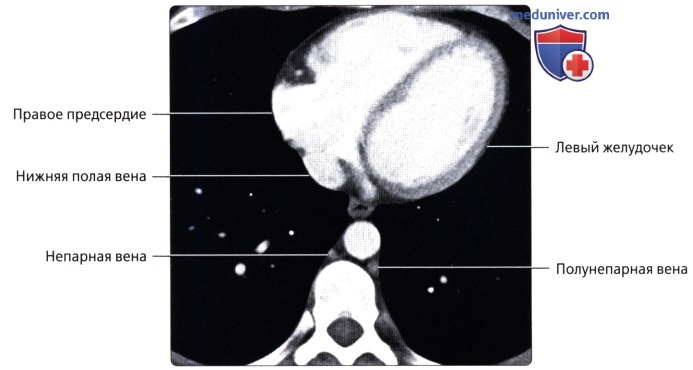
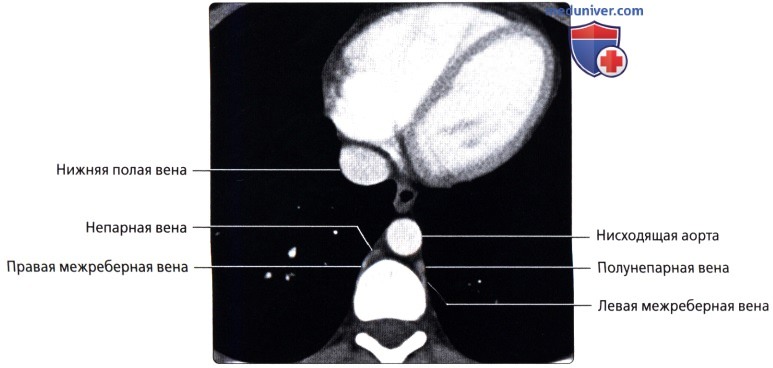
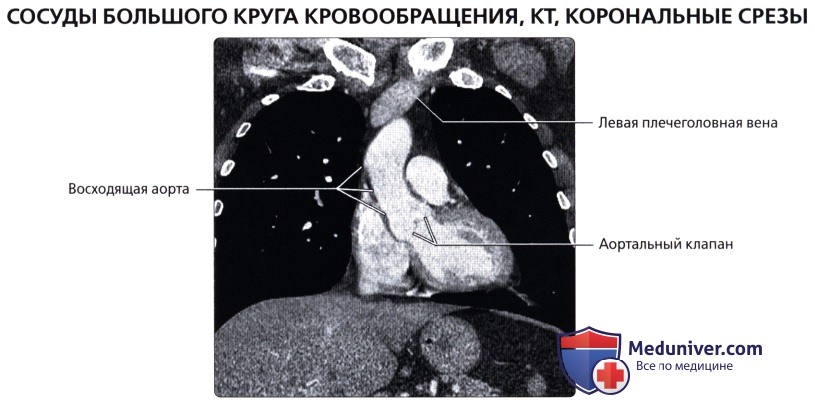
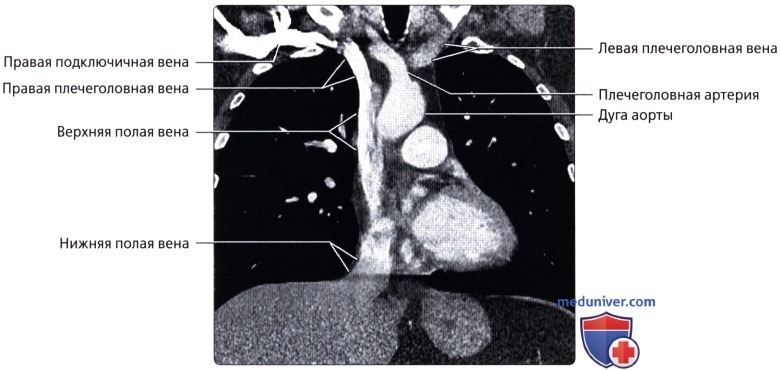
Сосуды большого круга кровообращения аномалии
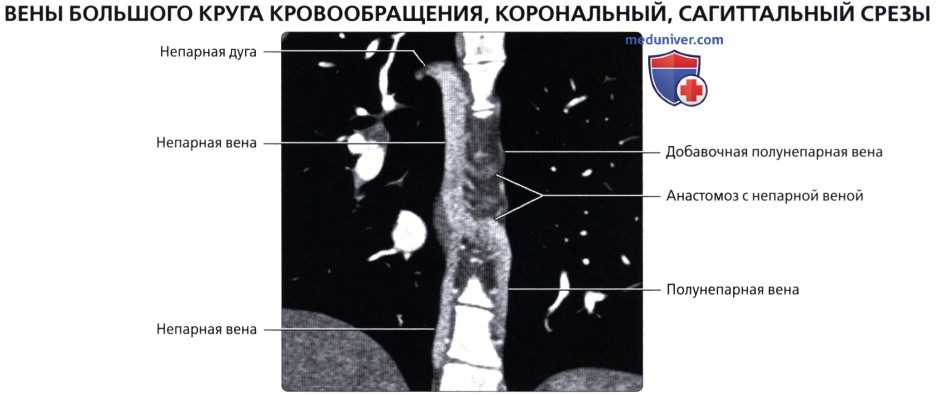
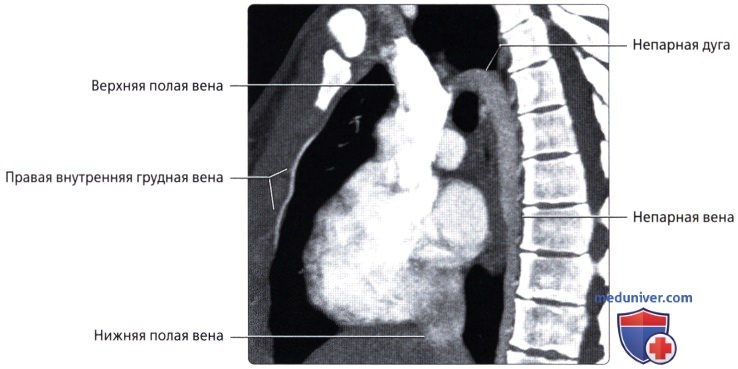
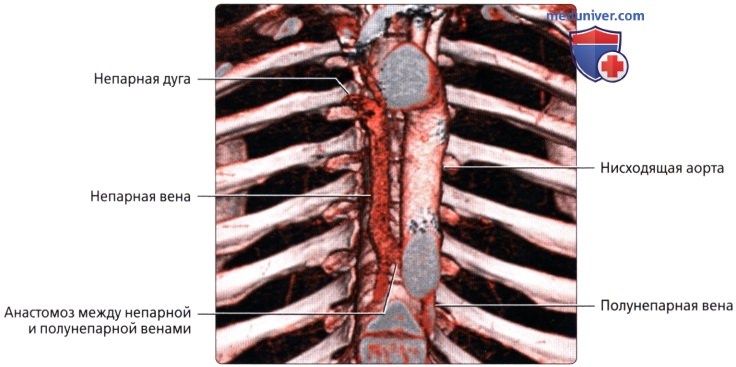
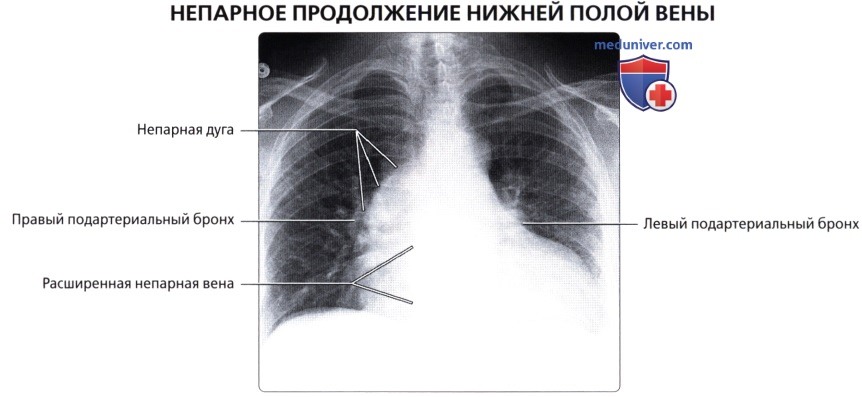
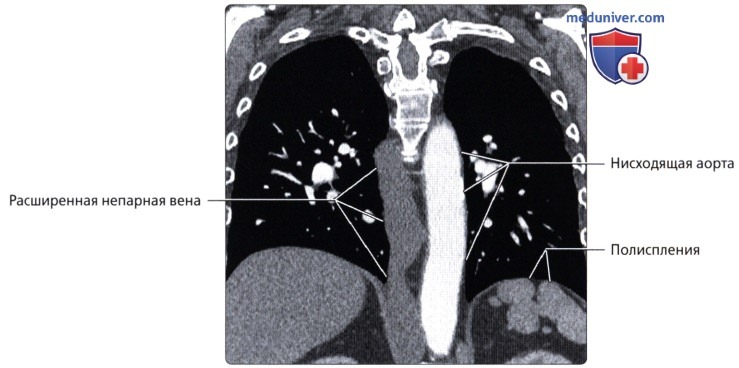
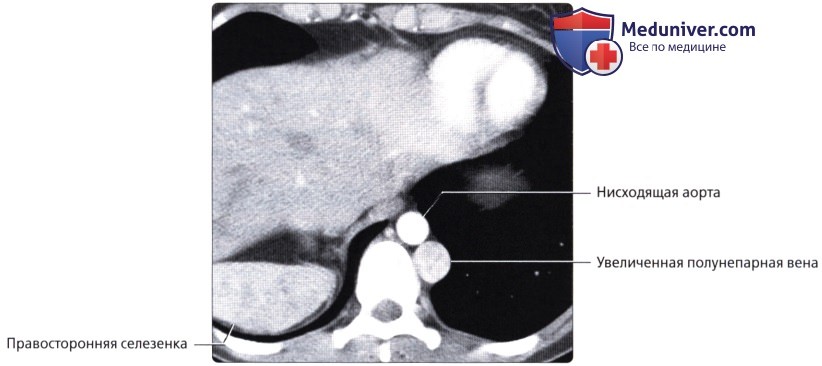
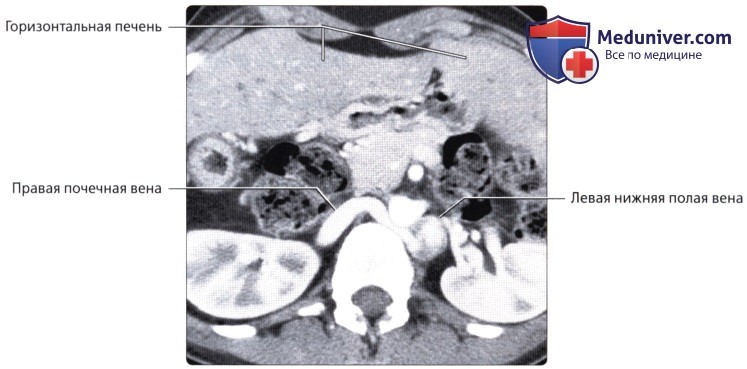
Агенезия нижней полой вены – отток крови из нижней половины тела происходит через систему непарной вены, впадающей в верхнюю полую вену. Печеночные вены могут впадать или в систему непарной вены, или непосредственно в правое предсердие.
Ангиодиспчазия врожденная (син.: Паркса Вебера -Рубашова синдром) – наиболее частый порок развития периферических сосудов, характеризуется наличием патологических соустий (фистул) между артериями и венами. Соустья часто бывают множественными, имеют разнообразный калибр и форму. В зависимости от диаметра различают макрофистулы и микрофистулы. Чаще располагаются в зоне бедренной, ветвей подколенной артерии, по ход’ большеберцовых артерий.
Атрезия верхней полой вены – отсутствие просвета в вене, функцию ее берет на себя непарная вена. Встречается редко.
Атрезия нижней полой вены – редкая аномалия. Кровоток из нижней половины тела осуществляется через сеть коллатералей непарной вены или кава-кавальные анастомозы. Нижняя полая вена между почечными и печеночными венами отсутствует. Печеночные вены непосредственно связаны с правым предсердием; почечные вены соединяются с нормальной нижней частью нижней полой вены. Затем венозный дренаж большого круга кровообращения продолжается через расширенную непарную вену. Последняя входит в грудную клетку через аортальное отверстие в диафрагме и остается сзади, пока не сделает изгиба кпереди над корнем правого легкого, чтобы соединиться с верхней полой веной. Реже полунспарная вена является альтернативным венозным путем и несет кровь в добавочную левую верхнюю полую вену. Чрезвычайно редкий тип мембранного стеноза нижней полой вены может иметь место в диафрагмальной области или вблизи печени. Тонкие клапаноподобные мембраны простираются через просвет полой вены.
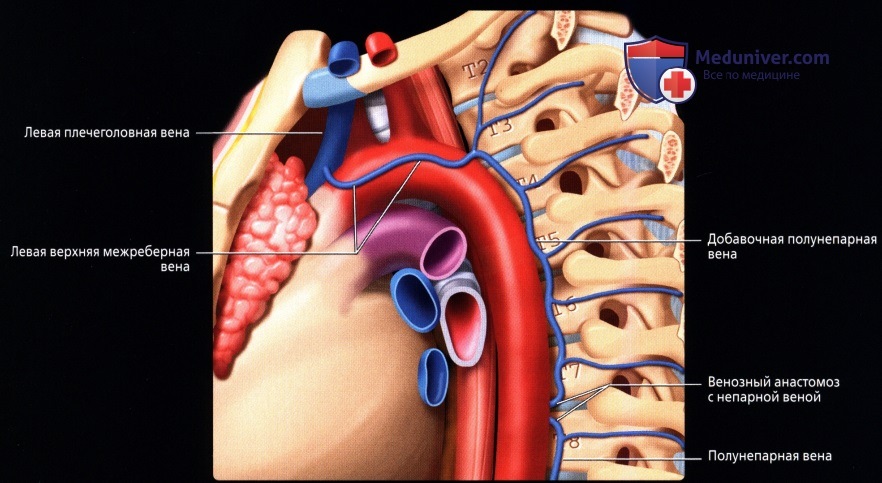
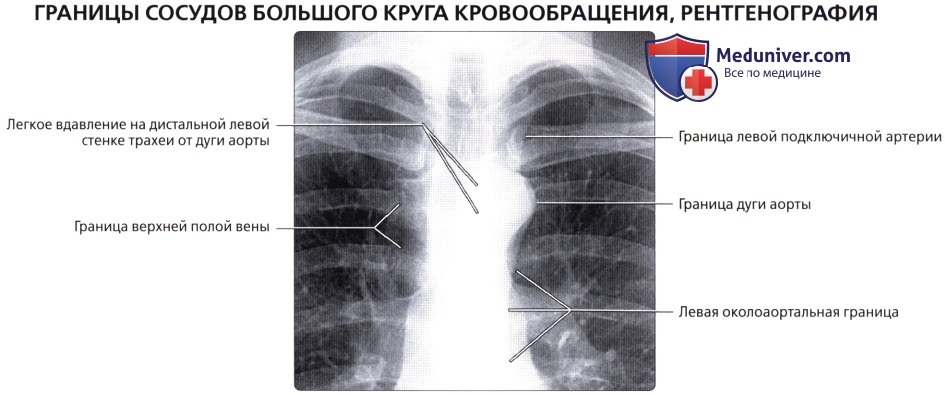
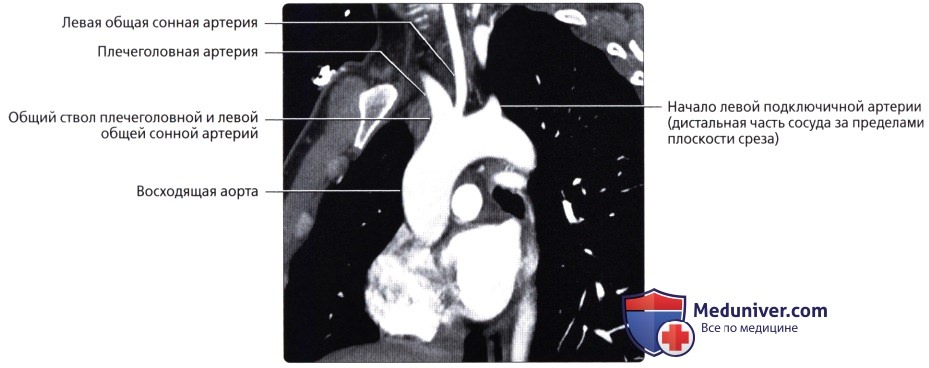
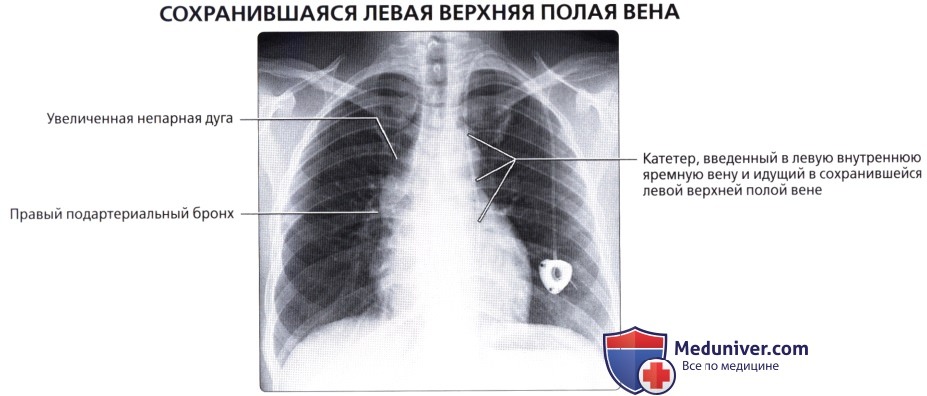
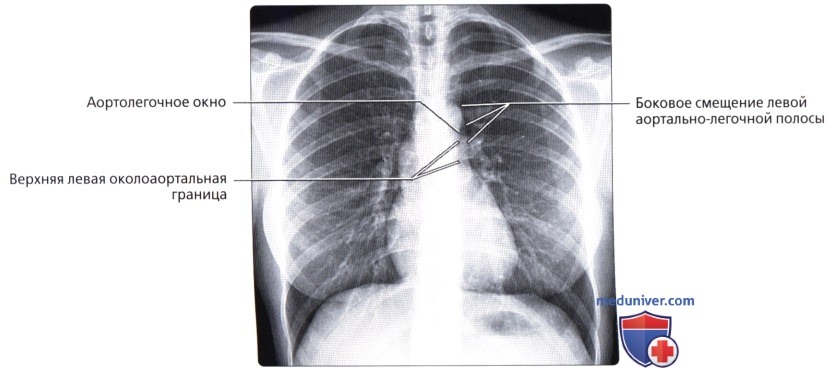
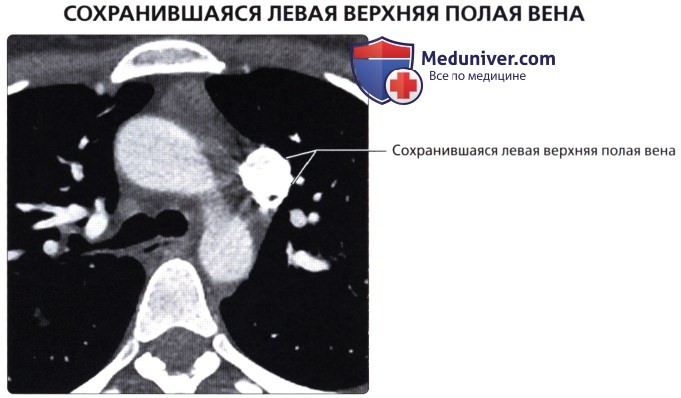
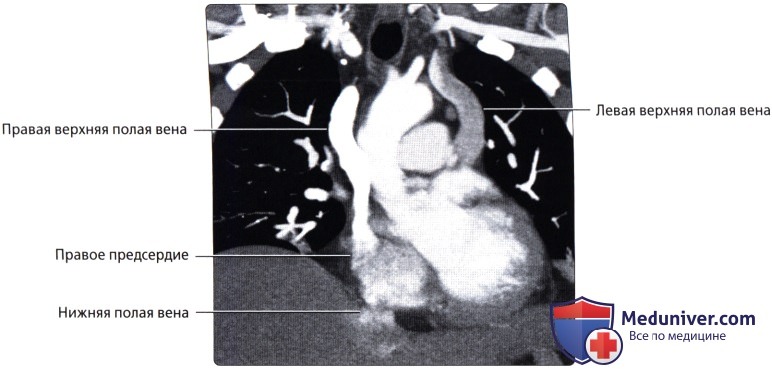
Верхняя полая вена левая добавочная (снн.: верхняя полая вена двойная) – возникает вследствие отсутствия облитерации левой передней кардинальной вены. Может впадать в правое предсердие через венечный синус сердца (92%); иногда впадает непосредственно в правую верхнюю полую вену, в правое предсердие или в левое предсердие. Левая верхняя полая вена возникает из соединения левой плечеголовной и левой внутренней яремной вен и стекается вертикально вниз впереди дуги аорты и левой легочной артерии. Сочетается с другими пороками сердца. В очень редких случаях происходят облитерация правой кардинальной вены и формирование единственной верхней полой вены, расположенной слева и впадающей или непосредственно в правое предсердие, или в венечный синус (рис. 132):
Рис. 132. Симметричное расположение двух полых вен (а), асимметричность полых вен (б) (Patten В. М., 1959): cv. 1 – передняя яремная вена; 2 – левая наружная яремная вена; 3 – поперечная вена лопатки; 4 – подключичная вена; 5 – левая безымянная вена; б – левая верхняя полая вена; 7 – левая непарная вена; 8 – правая непарная вена; 9 – межреберная вена; 10- правая верхняя полая вена; 11 – правая верхняя межреберная вена;
12 – щитовидное сплетение; 13 – щитовидная железа; 14- правая яремная вена. б. 1 – внутренняя яремная вена; 2 – левая безымянная вена; 3 – верхняя полая вена; 4 – непарная вена;
5 – бифуркация легочного ствола; б – левые легочные вены; 7 – коронарный синус; 8 – нижняя полая вена;
9 – левая верхняя полая вена; 10 – левая верхняя межреберная вена; 11 – левая подключичная вена
а) впадение в правое предсердие каудальнее корня легкого вена обычно принимает полунепарную вену, затем проникает в перикард и пересекает заднюю стенку левого предсердия в косом направлении и приближается к задней атриовентрикулярной борозде. Здесь она принимает крупную сердечную вену и становится коронарным синусом. Коронарный синус и его правое предсердное отверстие больше нормального;
б) впадение в левое предсердие – вместо того чтобы пересекать левое предсердие сзади, вена связывается с верхним полюсом левого предсердия между левой верхней легочной веной сзади и ушком левого предсердия впереди. Коронарный синус отсутствует, и сердечные вены должны впадать раздельно в свои соответствующие предсердия. Левая верхняя полая вена, соединяющаяся с левым предсердием, может сопровождаться правой верхней полой веной, нормально открывающейся в правое предсердие, или не сопровождаться.
Впадение верхней и нижней полых вен в левое предсердие – очень редкая аномалия. Почти всегда сочетается со сложными внутрисердечными дефектами. В правом предсердии отсутствует нормальный входной тракт и единственным путем, которым кровь может достигнуть правого предсердия, остается дефект в межпредсердной перегородке. Редко тотальный аномальный дренаж системных вен является единственным дефектом.
Гемангиома – доброкачественная сосудистая опухоль. Возникновение обусловлено нарушением эмбриогенеза сосудистой системы. Если избыток первоначальной капиллярной сети в течение эмбрионального развития не редуцируется, то под влиянием дизэмбриологиче- ских факторов он может приобрести связь с концевыми артериальными или венозными сосудами, вследствие чего образуется зачаток гемангиомы. Наблюдаются два основных типа (капиллярная и кавернозная гемангиомы):
а) гемангиома капиллярная (син.: гемангиома гипертрофическая) – гамартома из про
лиферирующих капилляров, имеет вид дольчатого узелка синеватого или красноватого цвета. Самая частая доброкачественная опухоль у детей. Однако иногда, особенно у детей грудного возраста, начинает очень быстро расти. Редко встречаются гигантские врожденные частично капиллярные, частично кавернозные гемангиомы, сопровождающиеся тромбопенией, массивными кровотечениями со смертельным исходом (синдром Казабаха Мерритта). Локализуются капиллярные ангиомы преимущест
венно в коже, реже в печени и других органах. Могут изъязвляться, и тогда у детей грудного возраста служат источником сепсиса. Состоят из капилляров с 2-3 слоями эндотелия. В просветах капилляров имеется кровь. Межуточную ткань капиллярной ангиомы рассматривают как ангиобластическую эмбриональную ткань с высокой пролиферативной способностью. В капиллярных ангиомах иногда встречаются участки кавернозного характера. Особенностью капиллярных ангиом является инфильтратив- ный характер роста, с чем связаны частые рецидивы после их удаления. Метастазов опухоль никогда не дает;
б) гемангиома кавернозная – чаще порок развития сосудов, чем истинная опухоль, у детей встречается реже, чем капиллярная. Имеет вид сине-багрового узла губчатого строения на разрезе. Локализуется в печени, коже, желудочно-кишечном тракте и в других органах. У детей грудного возраста изредка встречаются гигантские врожденные кавернозные ангиомы, занимающие до 2/3 объема печени, дети погибают от кровотечения. Кавернозные ангиомы состоят из сосудистых полостей, разделенных соединительнотканными перегородками и выполненных кровью. Вследствие тромбоза полостей с организацией тромбов может наступить полное рубцовое превращение ангиомы. В рубце обнаруживаются кровяные пигменты.
Невус сосудистый – представляет собой порок развития сосудов. Локализуется обычно на конечностях, лице, туловище, встречается одинаково часто у мужчин и женщин; растет медленно. Макроскопически отмечают сосудистые узелки красновато-серовато1 о и красноватого цвета до 0,5 см в диаметре.
Микроскопически в поверхностных и глубоких отделах дермы располагаются расширенные капилляры по типу капиллярной ангиомы. Стенки сосудов тонкие, богаты PAS-положи- тельным материалом. Эндотелий набухший или уплощен. Просвет сосудов или расширен или сужен, выглядит в виде узкой щели. Между’ ними выявляется рыхлая или нежноволокнистая соединительная ткань с очаговыми лимфогистиоцитарными инфильтратами. Эпидермис или атро- фичен или гипертрофирован и образует акантотические, папилломатоз- ные разрастания. Акантотические тяжи никогда глубоко не проникают в дерму. Воспалительные изменения отсутствуют.
Нижняя полая вена левая впадает в левое предсердие. Справа вена отсутствует. Сочетается с другими пороками сердца. Встречается крайне редко (рис. 133).
Полая вена двойная (син.: нижняя полая вена левосторонняя дополнительная, удвоение нижней полой вены) – идет слева от позвоночного столба, является результатом задержки редукции нижней левой кардинальной вены. Чаще впадает в венечный синус. Часто сочетается с другими аномалиями: тетрадой Фалло, дефектом межжелудочковой перегородки, транспозицией сосудов (рис. 134).
Рис. 134. Аномальное расположение вен в области нижней полой вены (Patten В. М., 1959): а – почечный воротник, образованный сохранившимся интерсупракардинальным анастомозом; б – почечный воротник, основной поясничный сосуд образовался из левой супракардинальной вены;
в – удвоение полой вены на поясничном уровне, связанное с сохранением обеих супракардинальных вен;
г – полное удвоение брыжеечной части полой вены; а, б: 1 – печеночные вены; 2 – брыжеечная часть нижней полой вены; 3 – вена надпочечника;
- – почечная вена; 5 – анастомоз супракардинальных вен; б – левая супракардинальная вена; 7 – вена гонады;
8 – правая супракардинальная вена; 9 – общая подвздошная вена; 10 – средняя крестцовая вена; 11 – аорта
Флебоангиодисплазия – порок развития периферических вен. Различают 2 формы:
а) дисплазия глубоких вен нижних конечностей – ангиодисплазия, в основе которой лежит частичная или полная непроходимость магистральных вен (обычно подколенной или бедренной). Наиболее частыми причинами блока глубоких вен являются врожденные странгуляции вен фиброзными тяжами, аберрантными артериальными ветвями, лимфэктазиями, аплазия или гипоплазия глубоких вен. Реже причиной блока могут быть флебэктазии, представляющие собой полости с множественными перегородками;
б) дисплазия подкожных и межмышечных вен – характеризуется наличием врожденных венозных узлов или конгломератов расширенных вен в подкожной клетчатке и мышцах конечностей.
Источник
|
Источник
Существует множество классификаций врождённых пороков.
ВПС условно делят на 2 группы:
1. Красные (бледные, с лево-правым сбросом крови, без смешивания артериальной и венозной крови). Включают 4 группы:
• С обогащением малого круга кровообращения (открытый артериальный проток, дефект межпредсердной перегородки, дефект межжелудочковой перегородки, АВ-коммуникация и т. д.).
• С обеднением малого круга кровообращения (изолированный пульмональный стеноз и т. д.).
• С обеднением большого круга кровообращения (изолированный аортальный стеноз, коарктация аорты и т. д.)
• Без существенного нарушения системной гемодинамики (диспозиции сердца – декстро-, синистро-, мезокардии; дистопии сердца – шейная, грудная, брюшная).
2. Синие (с право-левым сбросом крови, со смешиванием артериаль-ной и венозной крови). Включают 2 группы:
• С обогащением малого круга кровообращения (пол-ная транспозиция магистральных сосудов, комплекс Эйзенменгера и т. д.) .
• С обеднением малого круга кровообращения (тетрада Фал-ло, аномалия Эбштейна и т. д.).
Аномалии сосудов
• При не зарастании артериального протока и овального отверстия формируются пороки сердца с нарушением кровообращения.
• Аномалии верхней полой вены без нарушения гемодинамики:
добавочная, левая верхняя полая вена;
атрезия основной вены при сохранении добавочной.
• Пороки развития верхней полой вены, сопровождающиеся нарушением кровообращения:
добавочная вена, вливающая кровь в левое предсердие (удвоение и дистопия);
атрезия правой вены при сохранившейся левой с впадением ее в левое предсердие.
Выход аорты и легочного ствола из левого желудочка – редкий порок сердца. Может сочетаться со стенозом легочного ствола, дефектом межжелудочковой перегородки. Выход аорты и легочного ствола из правого желудочка – в изолированном виде не встречается. Выделяют 4 группы:
Группа I – двойной выход сосудов из правого желудочка с субпульмональным дефектом межжелудочковой перегородки.
Группа II – двойной выход сосудов из правого желудочка с субаортальным дефектом межжелудочковой перегородки.
Группа III – двойной выход сосудов из правого желудочка с субаортальным дефектом межжелудочковой перегородки и стенозом легочного ствола.
Группа IV – двойной выход сосудов из правого желудочка без дефекта межжелудочковой перегородки.
Парапозиция аорты и легочного ствола (син.: параллельное положение аорты и легочного ствола) – аорта отходит от левого желудочка, легочный ствол – от правого, но сосуды не перекрещиваются, а располагаются параллельно друг другу, как при транспозиции.
Ствол артериальный общий – сохранен первичный эмбриональный артериальный ствол, в результате чего из сердца выходит один сосуд, располагающийся над дефектом в межжелудочковой перегородке. В некоторых случаях дефект столь велик, что имеет место общий желудочек. Иногда наблюдается и межпредсердный дефект. Выделяют 3 формы:
Ствол артериальный общий истинный – в его устье имеется 1 клапан с 3 полулунными заслонка-ми, легочные сосуды отходят от ствола до образования дуги аорты.
Ствол артериальный общий ложный – начало легочных артерий из бронхиальных артерий или нисходящей части аорты.
Смешанная форма – 1 легочная артерия начинается от общего артериального ствола, другие – от бронхиальной артерии и от нисходящей части аорты.
Транспозиция аорты и легочного ствола (син.: транспозиция магистральных сосудов) – отхождение аорты от правого желудочка, легочного ствола – от левого. При отсут-ствии обходных шунтов (дефектов перегородок, открытого артериального протока) порок несовместим с жизнью.
133. Принципы структурной орга-низации лимфатических узлов.
Функции лимфатических узлов:
1) кроветворная функция заклю-чается в антигензависимой диффе-ренцировке лимфоцитов;
2) барьерно-защитная функция – неспецифическая защита от антигенов заключается в фагоцитозе их из лимфы многочисленными макрофагами и “береговыми” клетками; специфическая защитная функция заключается в осуществлении специфических иммунных реакций;
3) дренажная функция, лимфоузлы собирают лимфу из приносящих сосудов, идущих от тканей. При нарушении этой функции наблюдается периферический отек;
4) функция депонирования лим-фы, в норме определенное количество лимфы задерживается в лимфоузле и выключается из лимфотока;
5) обменная функция – участие в обмене веществ – белков, жиров, углеводов и других веществ.
Строение лимфоузлов
1) капсула, содержащая рыхлую волокнистую неоформленную соединительную ткань с большим количеством коллагеновых волокон. В капсуле встречаются гладкие миоциты, способствующие активному продвижению лимфы;
2) трабекулы, отходящие от капсулы, анастомозируя друг с другом, они образуют каркас лимфоузла;
3) ретикулярная ткань, запол-няющая все пространство между капсулой и трабекулами;
4) в лимфоузле различают две зоны: периферическую – корковое вещество, и центральную – мозговое вещество;
5) между корковым и мозговым веществом – паракортикальная зона или глубокая кора;
6) синусы – совокупность лимфососудов, по которым движется лимфа.
Классификация лимфатических узлов осуществляется по областям тела и по соотношению коркового и мозгового веществ, влияющему на их форму. Лимфатические узлы также подразделяются на висце-ральные, соматические, париетальные и смешанные в зависимости от области лимфосброса.
В висцеральные узлы собирается лимфа от внутренних органов, о чем свидетельствует их название: трахеобронхиальные, мезентериальные и др.
В соматические узлы, к которым относятся, например, подколенные и локтевые лимфатические узлы, поступает лимфа от опорно-двигательного аппарата. От стенок полостей лимфа направляется в париетальные лимфатические узлы.
Смешанными называются узлы, в которые собирается лимфа от внутренних органов и от элементов сомы (глубокие шейные лимфатические узлы).
Источник

 . , – . . . , , , , .
. , – . . . , , , , .  , . ( ) , , . . . . , , , .
, . ( ) , , . . . . , , , .  ( ) . . .
( ) . . .  . : , . . . 1- , . , , . . ( ), . .
. : , . . . 1- , . , , . . ( ), . . 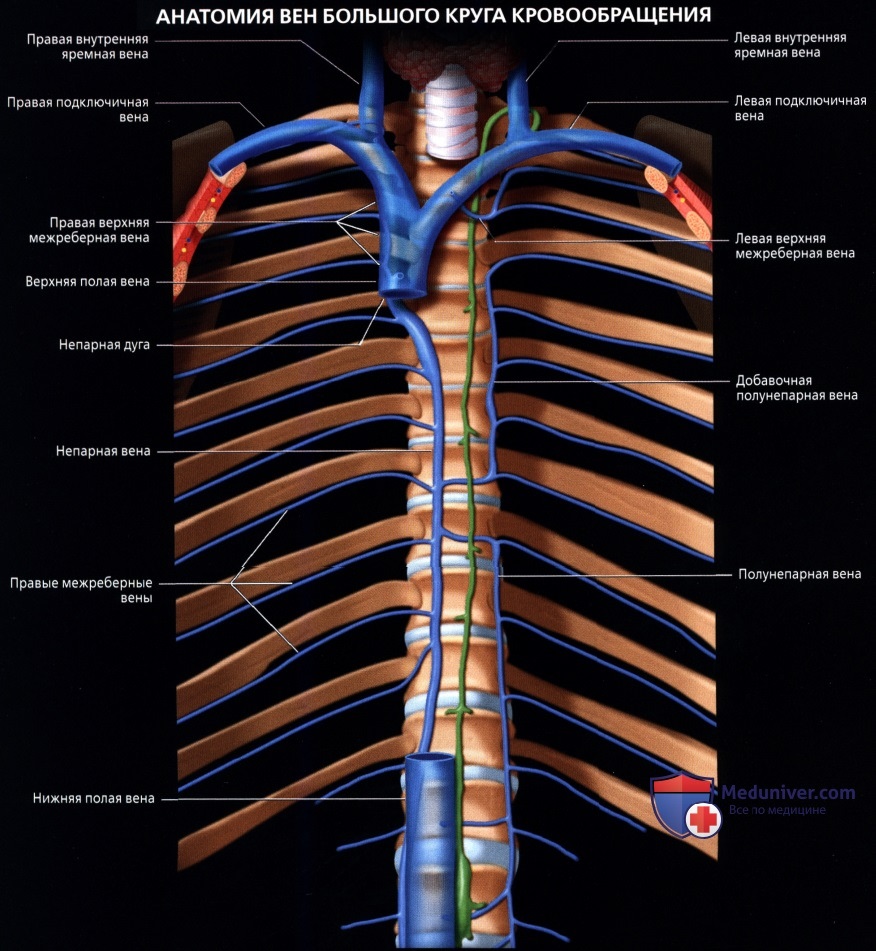 . , . , . . 2- 3- , . , , 2-, 3- 4- .
. , . , . . 2- 3- , . , , 2-, 3- 4- . 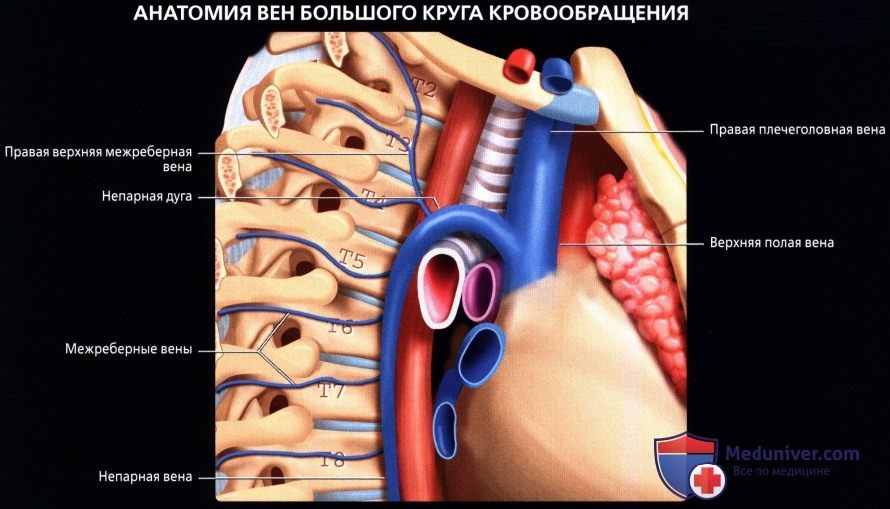 . , . . .
. , . . .  , , . 2- 3- , . . .
, , . 2- 3- , . . .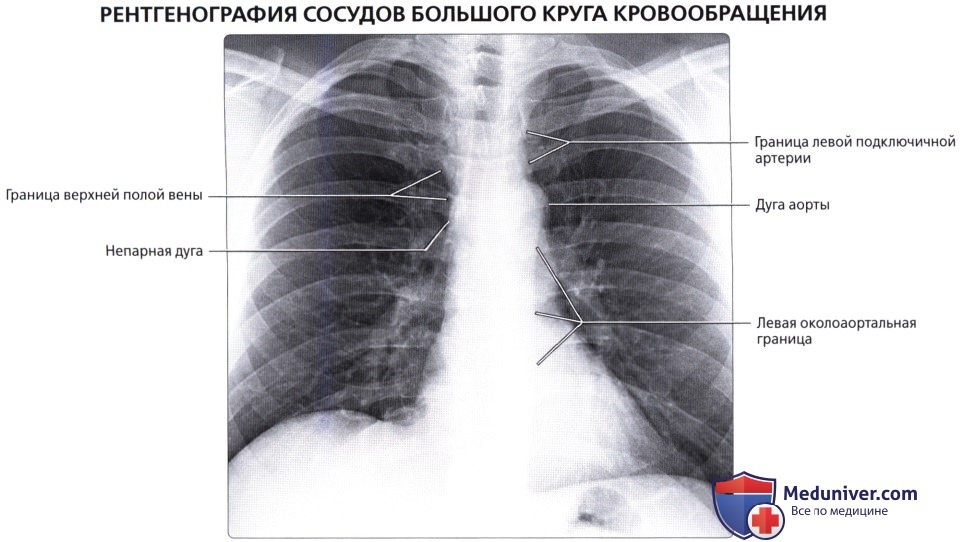 : 60 . . . – . . .
: 60 . . . – . . . 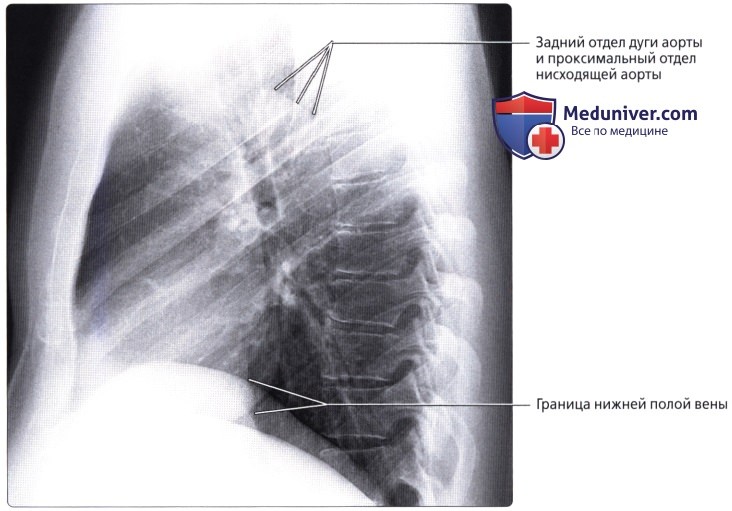 : , .
: , .  , : , . , . – , .
, : , . , . – , .  , : . ,
, : . ,  : , . – . .
: , . – . .  , . ( ), : , , .
, . ( ), : , , .  ( ), : . .
( ), : . .  ( ), : . . .
( ), : . . .  ( ), : . .
( ), : . .  ( ): . . .
( ): . . .  ( ), : , . , , , .
( ), : , . , , , .  ( ), : . . , .
( ), : . . , .  ( ), : , . .
( ), : , . .  ( ), : . .
( ), : . .  , ( ). ( ), : . . , .
, ( ). ( ), : . . , .  ( ), : , . . .
( ), : , . . .  ( ), : , . .
( ), : , . .  ( ), : . , . ; .
( ), : . , . ; .  ( ), : . . – . , .
( ), : . . – . , .  ( ), : , . .
( ), : , . .  , . ( ), : . . .
, . ( ), : . . .  ( ), , : , . , . .
( ), , : , . , . .  , , : . . .
, , : . . .  , 1-, : 2- . .
, 1-, : 2- . .  , 1-, : . .
, 1-, : . .  , 1 – . , 1-, : – , . . .
, 1 – . , 1-, : – , . . .  , 1-, : . .
, 1-, : . .  , : , , . , , 5% .
, : , , . , , 5% .  ( ), : , .
( ), : , .  ( ), : , . ( ) . , – .
( ), : , . ( ) . , – .  , : , . , . .
, : , . , . .  , : . , . , . ( ) .
, : . , . , . ( ) .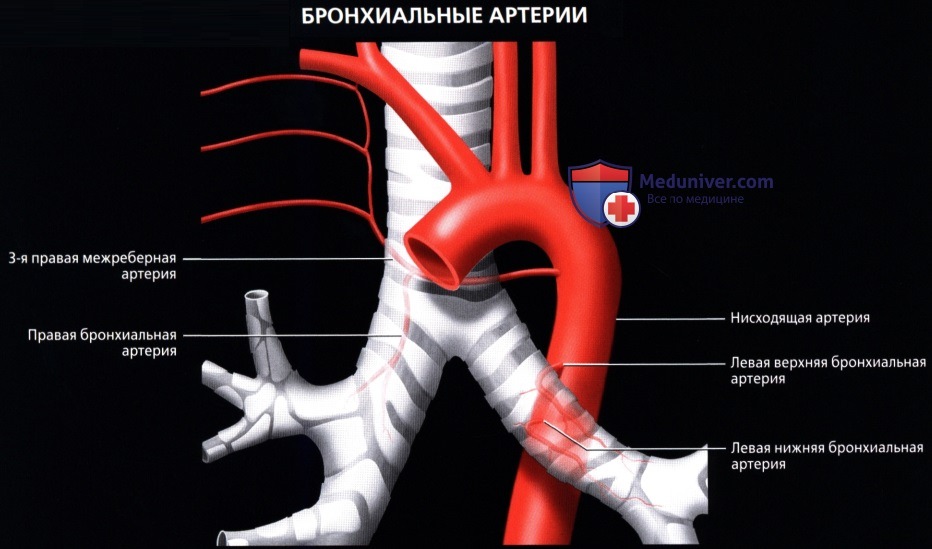 . . .
. . . 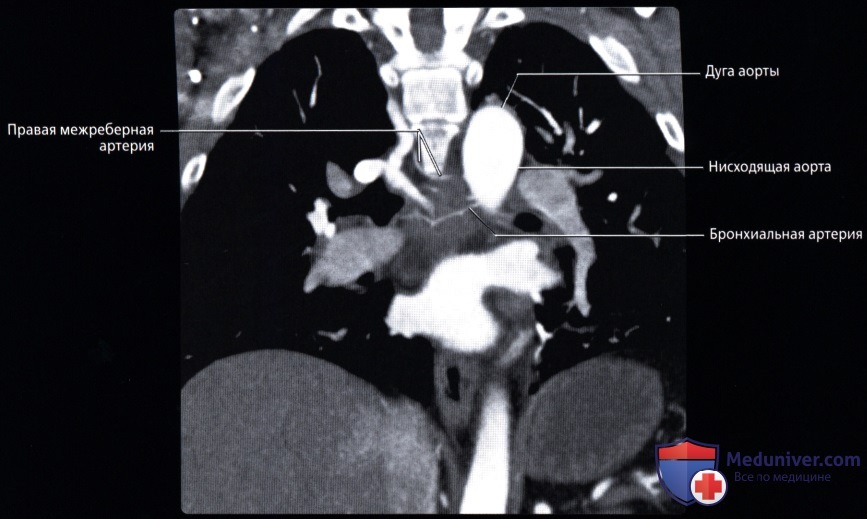 ( ), : 46 ( ) . . . .
( ), : 46 ( ) . . . . 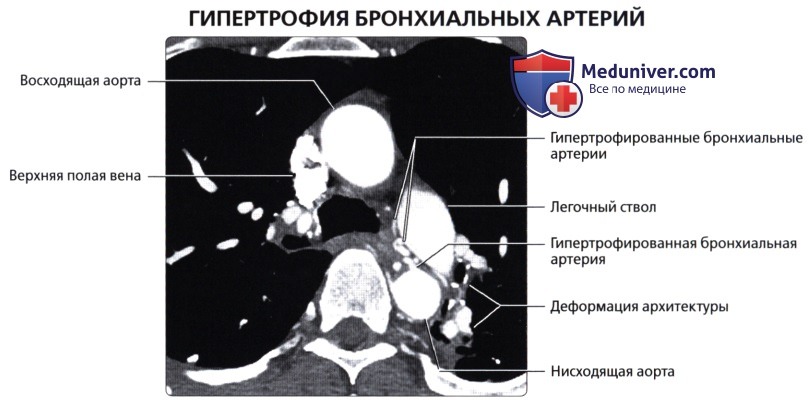 ( ), , : 12 , . . .
( ), , : 12 , . . . 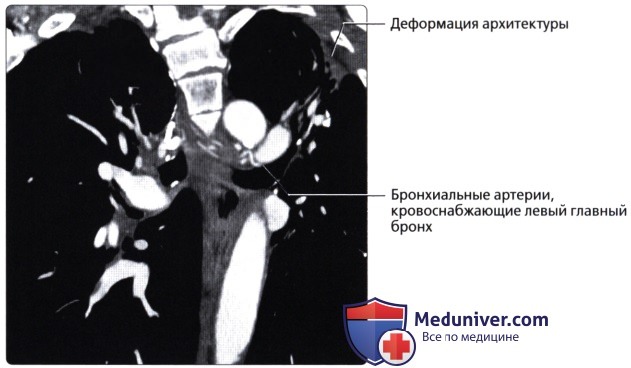 ( ), : , . , .
( ), : , . , .  ( ), : , . . .
( ), : , . . .  . . , , .
. . , , .  , .
, .  , . , .
, . , .  ( ), , : 65 , .
( ), , : 65 , .  ( ), : , . , .
( ), : , . , .  ( ), : , , .
( ), : , , .  , 2. – , , / .
, 2. – , , / . 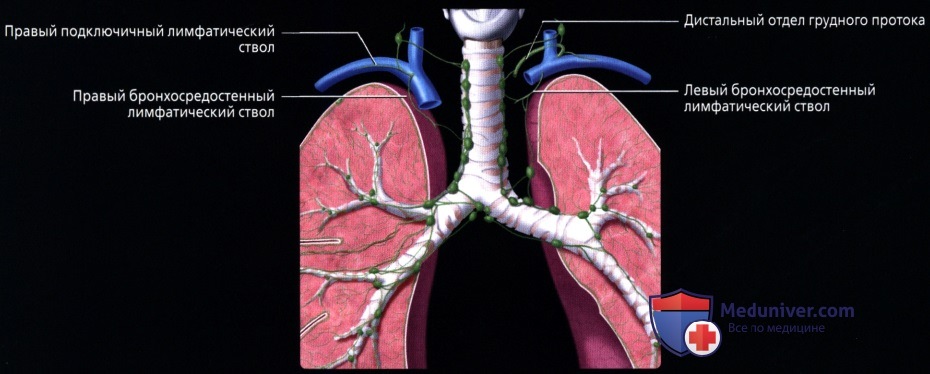 . , . . .
. , . . . 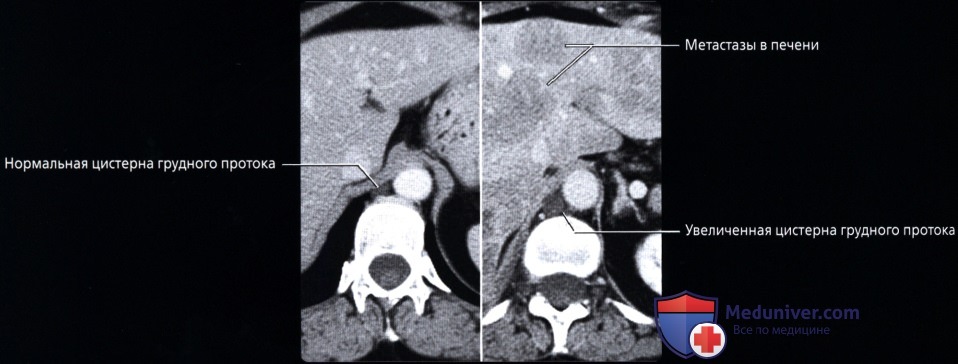 , ( ): () () . .
, ( ): () () . . 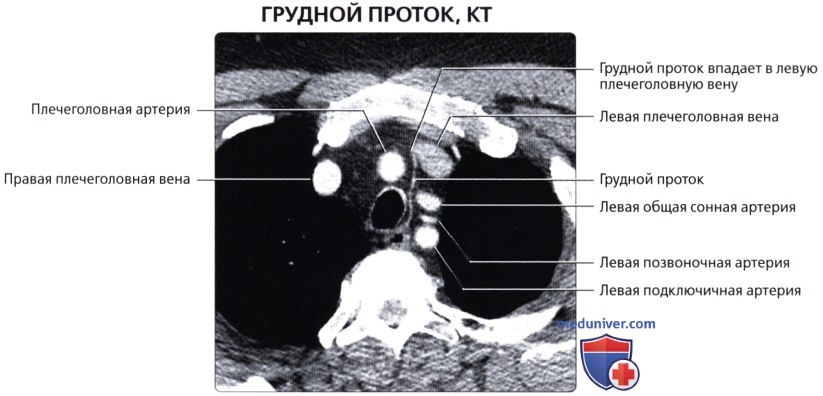 ( ), : , . .
( ), : , . . 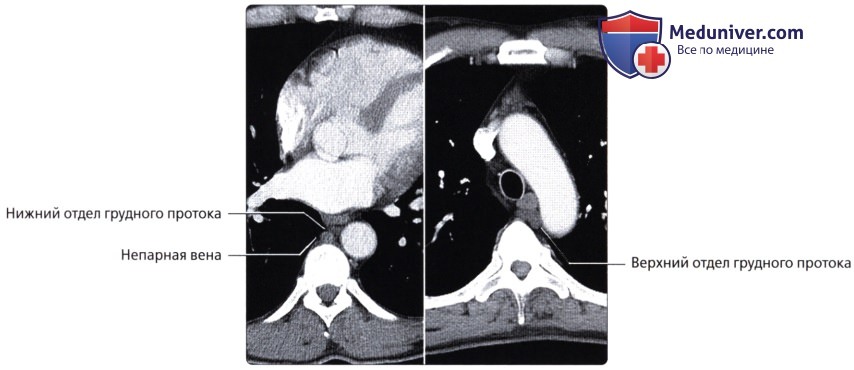 , ( ): 56 () () . , .
, ( ): 56 () () . , .  , ( ): () () . .
, ( ): () () . . , 28 , . : , . .
, 28 , . : , . .  : . .
: . .  ( ), : 68 , , .
( ), : 68 , , .  : 78 , , . . – . , .
: 78 , , . . – . , .  : , . .
: , . .  , : 59 . . .
, : 59 . . .  , ( ): , . .
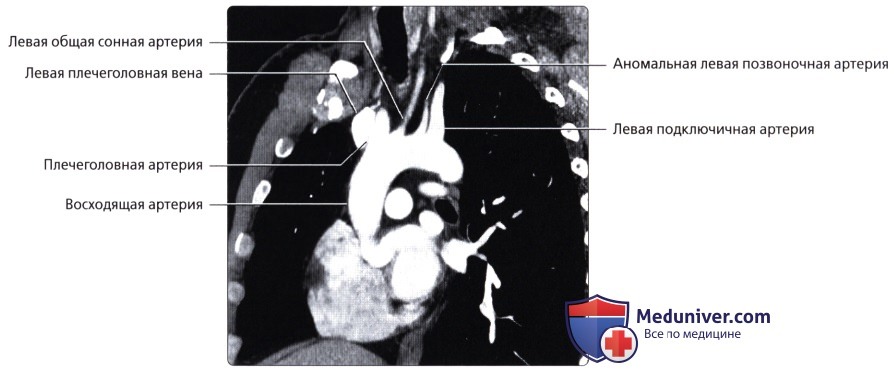
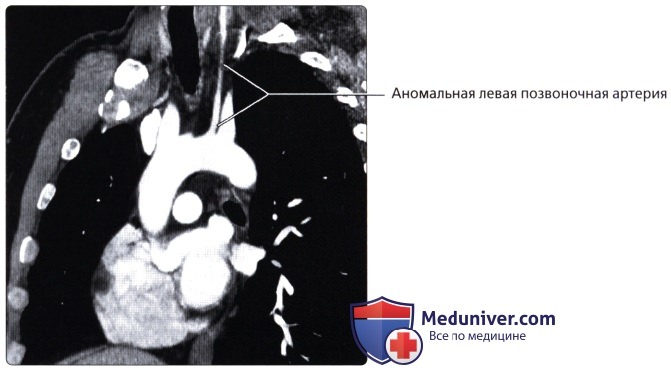
, ( ): , . .  ( ), , : . . . , 20%.
( ), , : . . . , 20%. 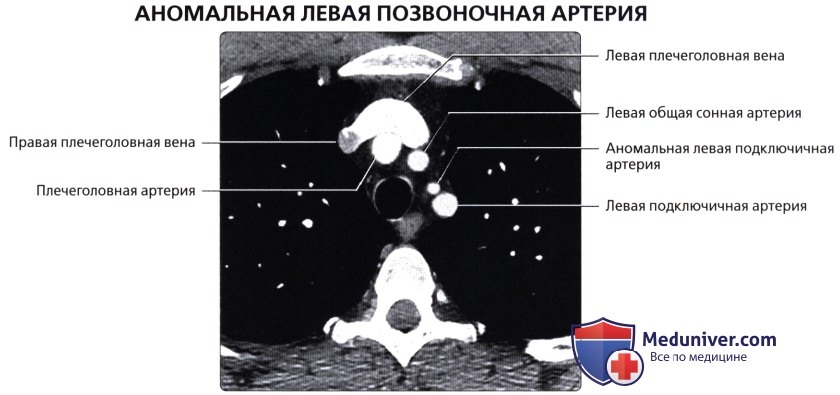 ( ), : . .
( ), : . .  ( ), : : , , .
( ), : : , , .  ( ), : . 2,3% .
( ), : . 2,3% . 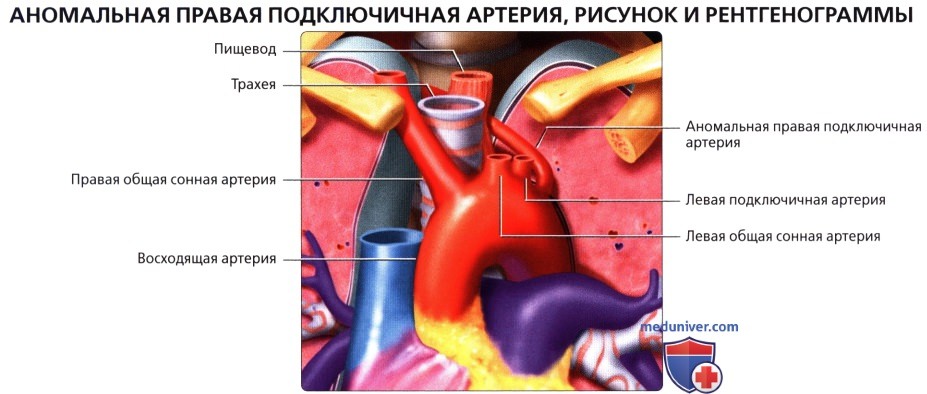 , . , . – .
, . , . – . 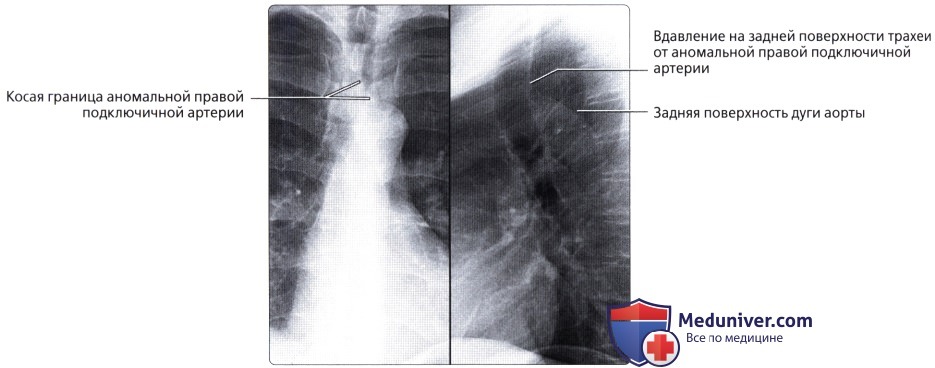 () () : – . .
() () : – . . 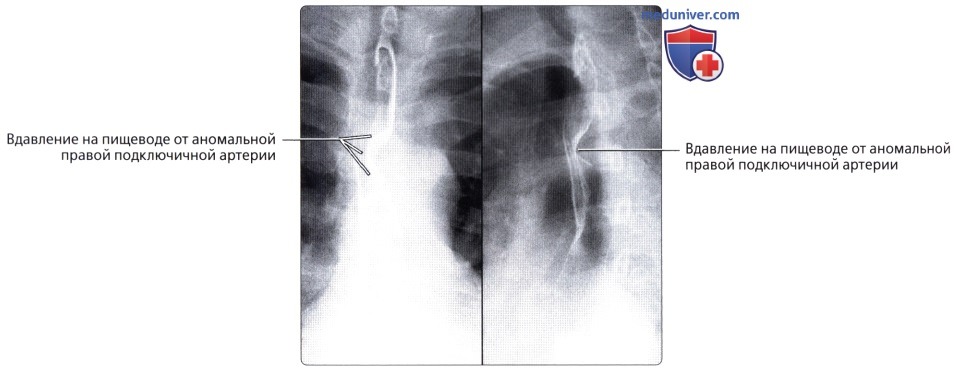 () () : , . , , .
() () : , . , , . 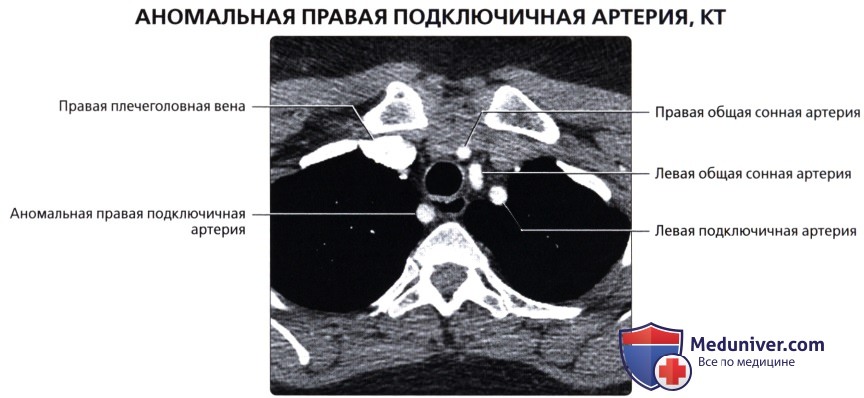 ( ), : , , . . : , , , .
( ), : , , . . : , , , . 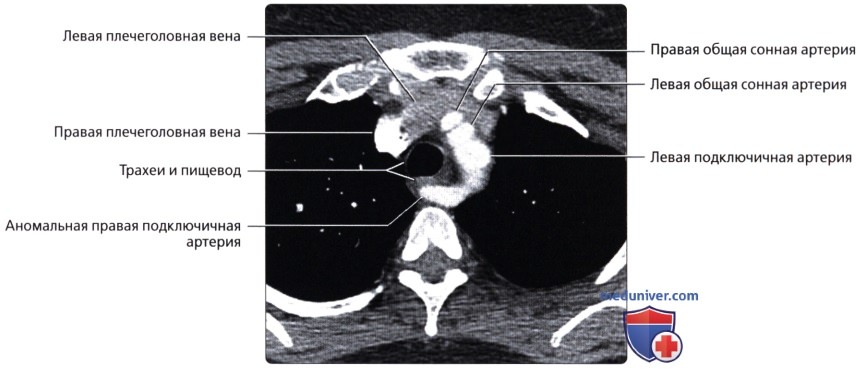 ( ), : . , .
( ), : . , . 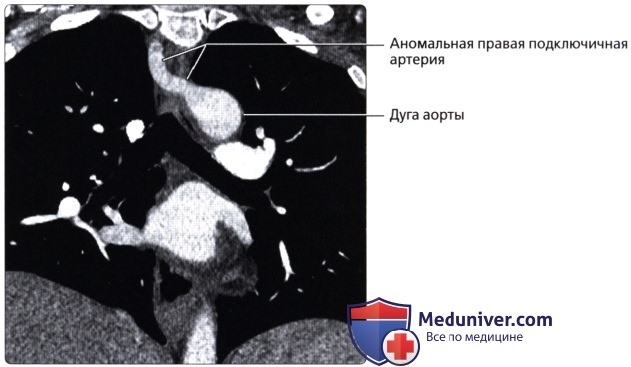 ( ), : , , .
( ), : , , . 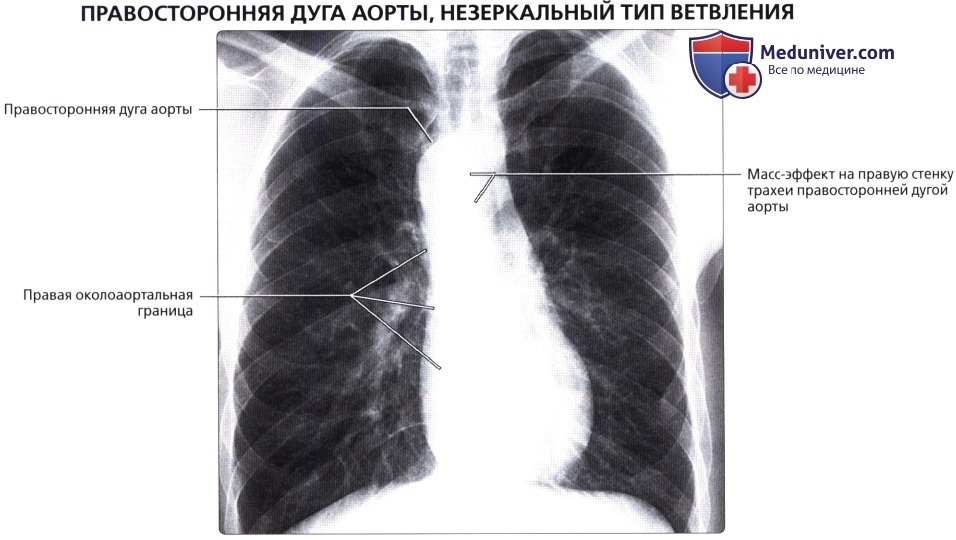 : 47 . – . , , .
: 47 . – . , , . 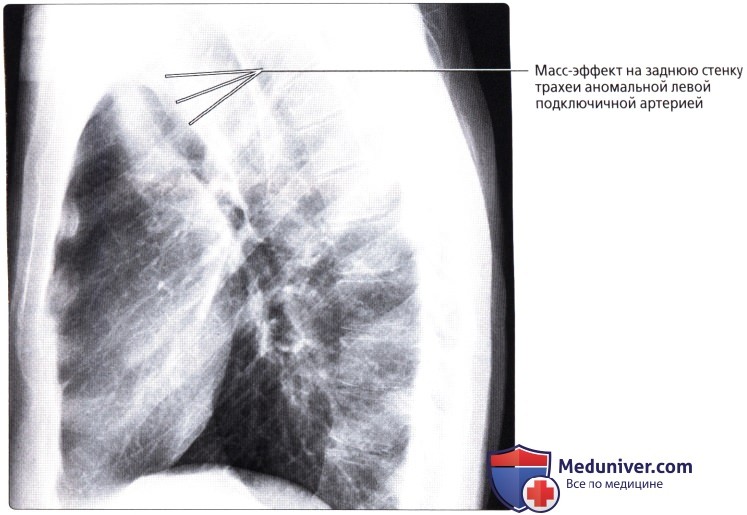 : – , , . , .
: – , , . , . 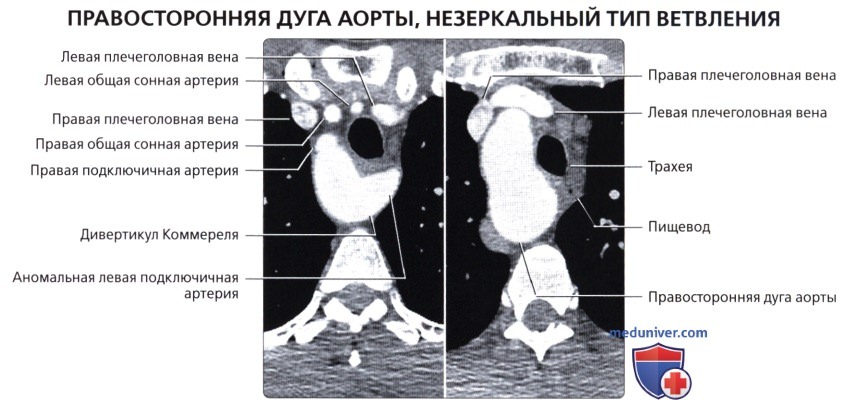 , ( ): , ( ) , – (). – ().
, ( ): , ( ) , – (). – (). 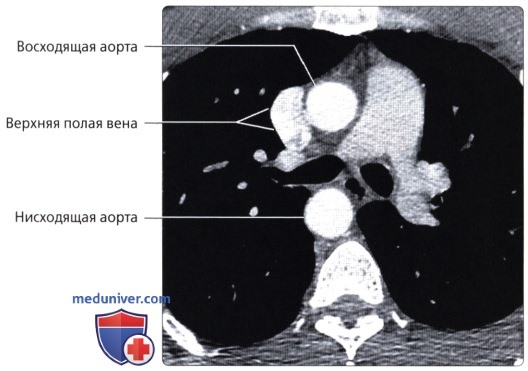 ( ), : , .
( ), : , . 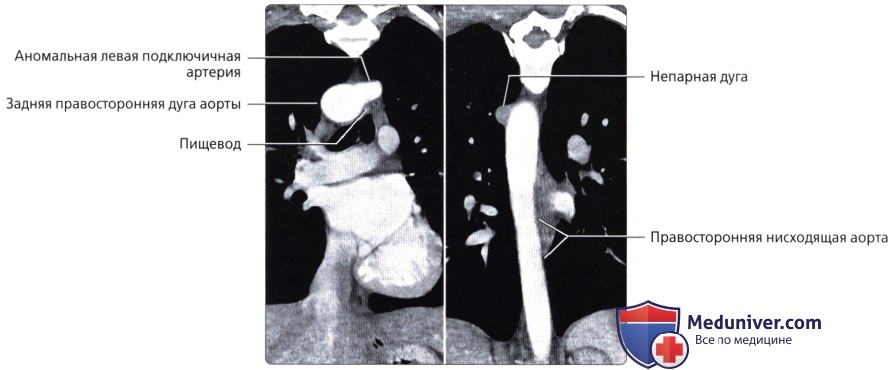 , ( ): , (), . , ().
, ( ): , (), . , (). 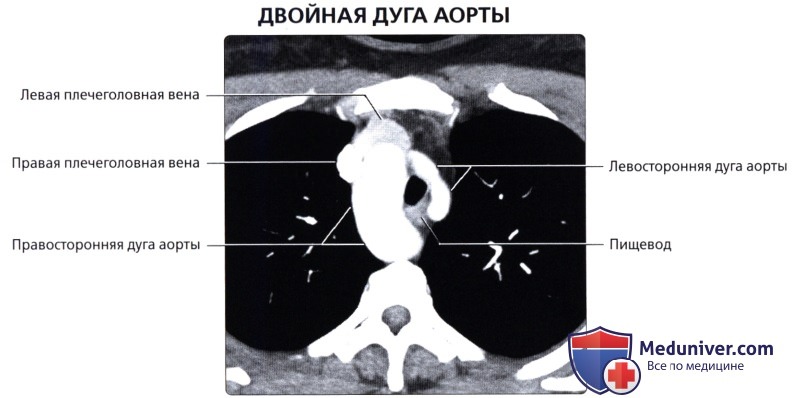 , 50 , . ( ), : . , .
, 50 , . ( ), : . , . 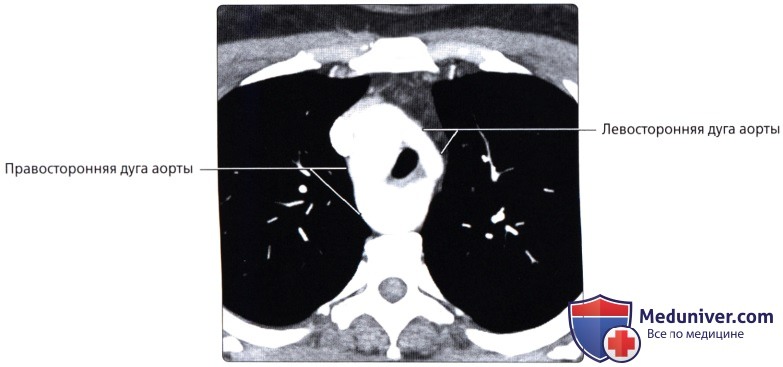 ( ), : , , .
( ), : , , . 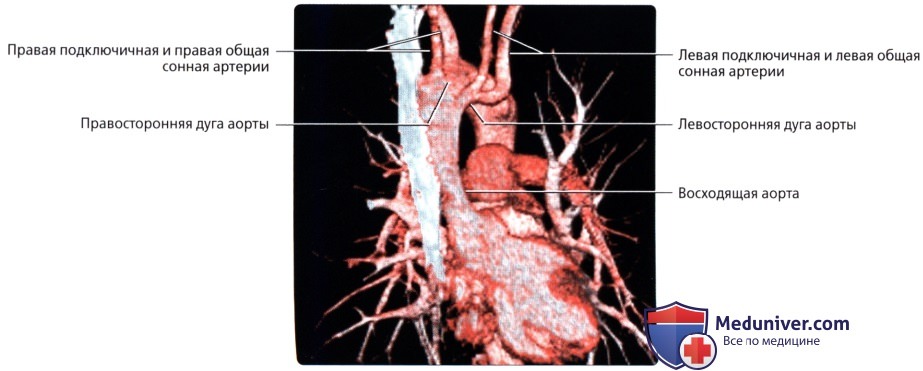 , , : . , .
, , : . , . 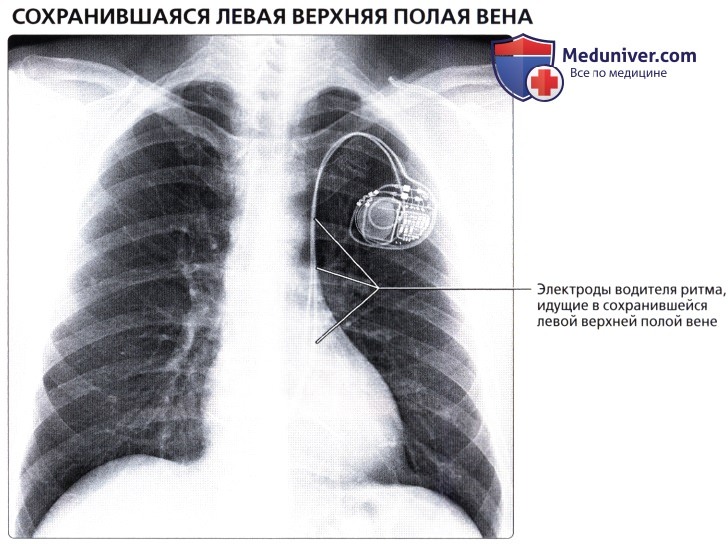 : 47 . – . , , .
: 47 . – . , , . 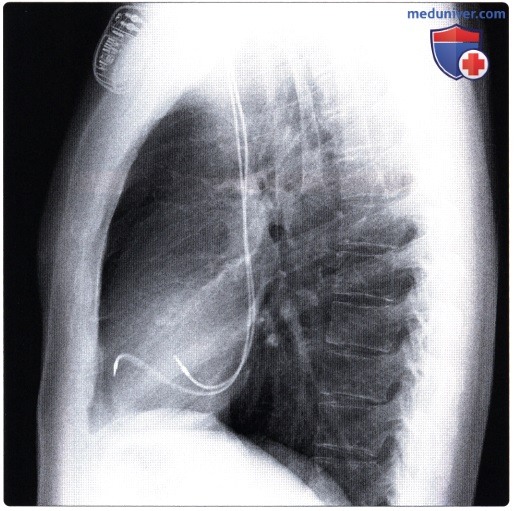 : – , , . , .
: – , , . , .  : , , . .
: , , . .  : 32 . – . , . .
: 32 . – . , . . 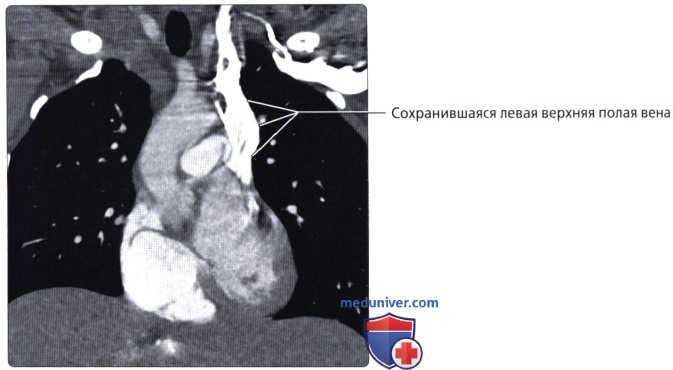 ( ), : – , . .
( ), : – , . .  ( ), : . – . .
( ), : . – . . 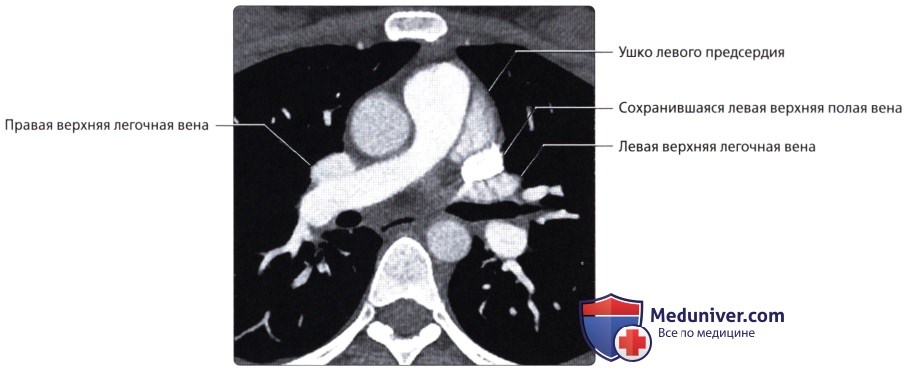 ( ), : , .
( ), : , . 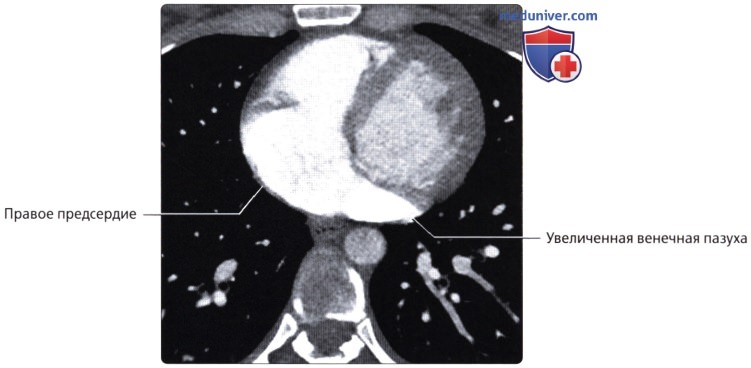 ( ), : , , .
( ), : , , . 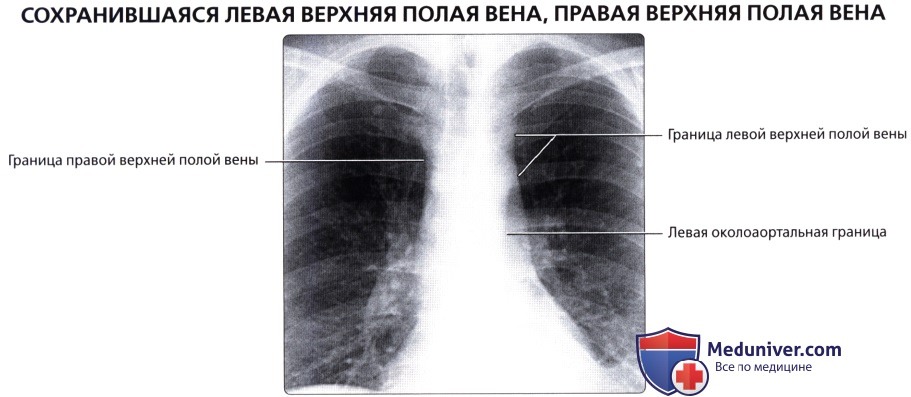 , 48 . : , . , .
, 48 . : , . , . 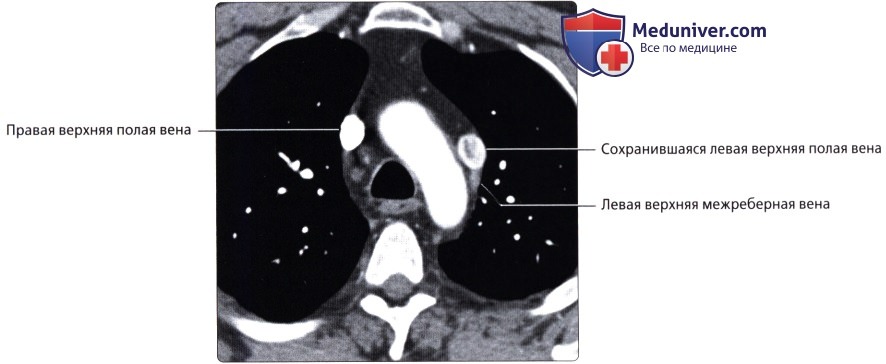 ( ), : . .
( ), : . .  ( ), : , .
( ), : , .  : 70 (situs ambiguus) . . , .
: 70 (situs ambiguus) . . , . 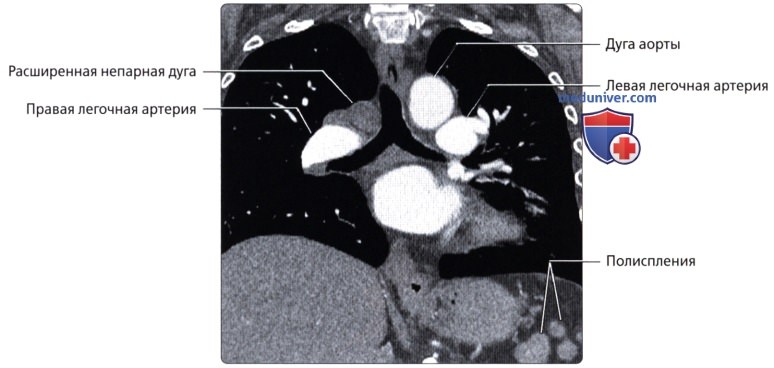 ( ), : , . .
( ), : , . .  ( ), : , . / .
( ), : , . / . 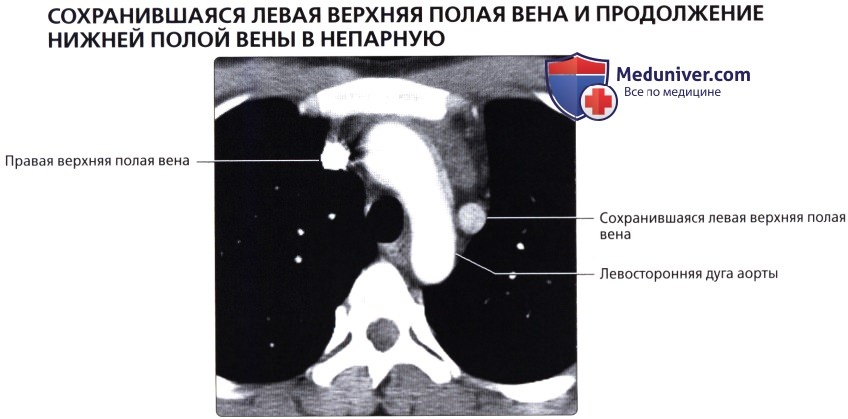 , 72 . ( ), : , . , .
, 72 . ( ), : , . , . 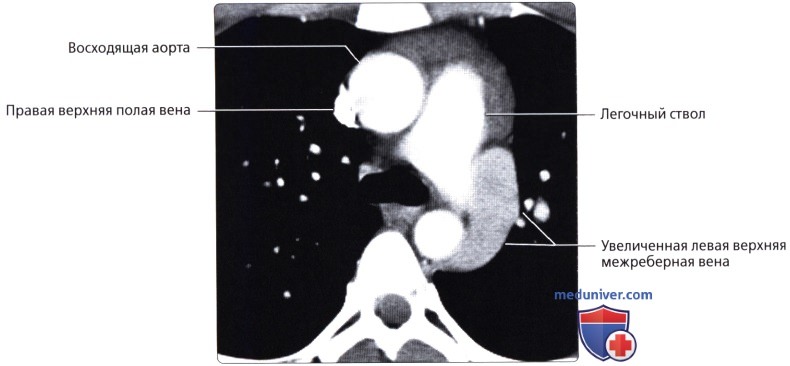 ( ), : , , .
( ), : , , . 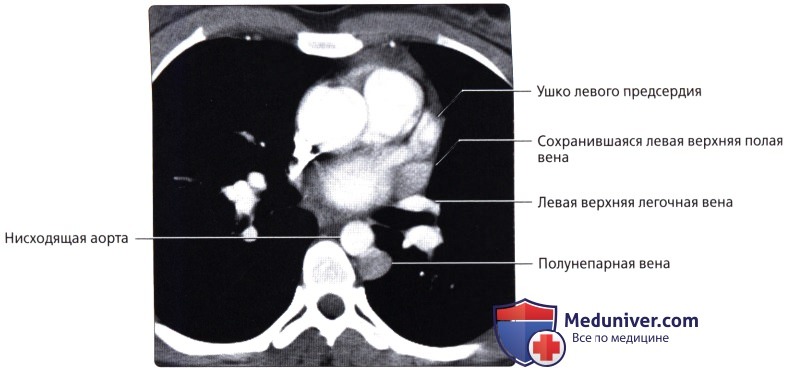 ( ): , , . .
( ): , , . . 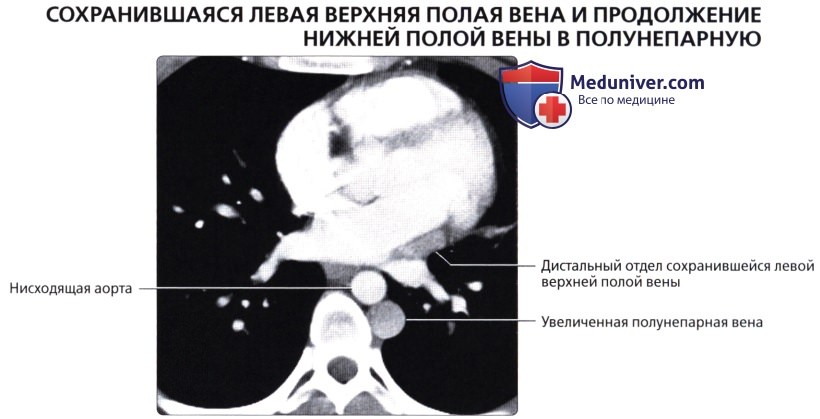 ( ), : , . .
( ), : , . .  ( ), : . . .
( ), : . . .  ( ), : , . , , , , , .
( ), : , . , , , , , .