Сосуды брюшной полости с картинками
Брюшная аорта – одна из важнейших артерий, которая питает кровью структуры полости живота и нижних конечностей. Она отдает ветки, наполняющие кишечник, мочевыделительную и половую системы. Стенка сосуда состоит из трех неплотно спаянных между собой слоев, из-за чего может развиваться такая опасная патология, как аневризма. Большинство заболеваний абдоминальной аорты вызывают ее окклюзию (сужение) или тромбоз, что приводит к ишемическим поражениям соответствующих органов, и поэтому требует оперативного лечения.
Что такое брюшная аорта и где она расположена?
 Как известно, самая крупная артерия человека – аорта – состоит из нескольких отделов. Большинство из них расположены в пределах грудной клетки. Лишь одна часть (брюшная или абдоминальная) проходит в полости живота, под диафрагмой. На всем протяжении она находится спереди от позвоночника и питает артериальной кровью всю нижнюю половину тела.
Как известно, самая крупная артерия человека – аорта – состоит из нескольких отделов. Большинство из них расположены в пределах грудной клетки. Лишь одна часть (брюшная или абдоминальная) проходит в полости живота, под диафрагмой. На всем протяжении она находится спереди от позвоночника и питает артериальной кровью всю нижнюю половину тела.
Анатомия брюшной аорты
Топографически этот сосуд начинается на уровне 12-го грудного позвонка, выходя из аортального отверстия диафрагмы. В брюшной полости аорта смещается кпереди от позвоночного столба, немного левее от срединной линии. На всем протяжении сосуд отдает множественные ветви, питающие структуры полости живота.
Размеры брюшной аорты в норме:
- длина – от 13 до 15 см;
- диаметр – 18-20 мм.
Заканчивается абдоминальная аорта на уровне 4-го или 5-го поясничного позвонка, в точке бифуркации (т. е. раздвоения), где она расходится на правую и левую подвздошные артерии.
Сзади от абдоминальной аорты расположен позвоночник, спереди – корень брыжейки тонкого кишечника, поджелудочная железа и двенадцатиперстная кишка. Справа проходит нижняя полая вена, а слева – левый надпочечник и почка.
Ветви брюшного отдела делятся на париетальные (питающие стенку живота) и висцеральные (снабжают внутренние органы).
К первой группе относятся такие парные артерии:
- нижняя диафрагмальная;
- поясничные (по 4 с каждой стороны);
- непарная крестцовая.
Висцеральные ветки бывают парные и непарные.
К парным относятся:
- средняя супраренальная;
- ренальная (почечная);
- тестикулярная (у женщин – овариальная), которые кровоснабжают половые органы.
Непарные ветви:
- чревный ствол, который отдает ветки к печени, желудку, селезенке;
- верхняя и нижняя брыжеечные, питающие все отделы кишечника.
На фото вы можете увидеть схему расположения отходящих веток :
:
Строение на микроскопическом уровне
Как и вся аорта, абдоминальный отдел относится к артериям эластического типа, стенка которых состоит из трех функциональных оболочек:
- Интима – внутренний слой, выполняющий защитную, питательную и регулирующую функцию. Оболочка представлена эпителиальными клетками – эндотелиоцитами, которые в наибольшей степени подвергаются патологическим воздействиям, в том числе отложению липидов, а это – причина атеросклероза.
- Медиа – средний слой, который обеспечивает механическую прочность и растяжимость сосуда для поддержания постоянного давления. Оболочка состоит из соединительной ткани, содержащей эластические и коллагеновые волокна.
- Адвентиция – внешняя оболочка, обеспечивает защитную функцию. Представлена клетками соединительной ткани, однако более плотной, для создания высокой прочности. Кроме того, она содержит нервные волокна и капилляры (так называемые vasa vasorum).
Вышеуказанные слои соединены не очень плотно, из-за чего могут образовываться расслаивающие аневризмы.
Какую функцию и задачи выполняет?
Этот сосуд имеет очень большое значение, поскольку снабжает обогащенной кислородом и питательными веществами кровью всю полость живота и нижние конечности. Фактически, такая аорта полностью обеспечивает функционирование пищеварительной и мочеполовой систем организма, потому патологии сосуда могут привести к нарушениям в работе соответствующих органов.
Кроме того, этот сосуд также играет немалую роль в поддержке нормального кровяного давления благодаря своим эластическим свойствам. В момент сокращения сердца большой объем крови растягивает стенку, во время расслабления она возвращается к исходному положению. Этот механизм предупреждает слишком сильный разрыв между систолическим и диастолическим показателями АД.
На кровоток очень сильно влияет состояние стенок аорты. В норме должно наблюдаться ламинарное (или линейное) течение крови. Однако при наличии каких-либо выпячиваний (или наоборот, карманов, ниш) появляются завихрения, из-за чего возникает турбулентный (хаотический) ток. В нем присутствует большая сила трения, что замедляет скорость и приводит к нарушению гемодинамики и перфузии (кровоснабжения) тканей.
Наиболее частые патологические состояния и их осложнения
Сердечно-сосудистые патологии входят в тройку основных причин смерти. В группу нарушений включены болезни аорты, в том числе и ее абдоминального отдела.
Выделяют такие заболевания брюшной аорты:
- Облитерирующий атеросклероз – наиболее частая болезнь, которая возникает вследствие нарушения метаболизма липидов. Характеризуется отложением белково-жировых комплексов во внутренней оболочке (интиме) артерии и разрастанием соединительной ткани. Из-за этого снижается эластичность сосуда, образуются бляшки, которые суживают просвет и затрудняют движение крови. Также на фоне подобной патологии могут возникать тромбоэмболические осложнения (чаще всего инфаркт мезентеральных артерий) и вазоренальная гипертензия. Для лечения применяют медикаментозную терапию (антихолестериновые препараты), диету.
- Аневризма – этот диагноз ставят, если обнаруживается локальное увеличение диаметра сосуда больше чем в 2 раза. Чаще всего возникает вследствие гипертонической болезни. При том ухудшается кровоток, могут формироваться тромбы. Характеризуется болью, пульсированием в области живота. Лечение патологии – плановое или экстренное оперативное вмешательство.
- Расслаивающая аневризма отличается разрывом интимы, из-за чего кровь затекает между слоями стенки, вызывая их дальнейшее расслоение и образование патологических полостей. Считается самой опасной формой, поскольку существует очень большая вероятность полного прорыва и смерти пациента.
- Артериовенозная аневризма – обычно появляется вследствие травмы, из-за чего образуется патологическое соединение между артерией и веной, и возникает сброс крови из аорты. Это ведет к значительной перегрузке правого желудочка. Как следствие – развивается сердечная недостаточность и венозный застой.
- Аортит – воспалительное заболевание стенки артерии вследствие бактериальной или вирусной инфекции, аутоиммунной агрессии. Это частая причина аневризм и тромбоэмболий.
- Неспецифический аортоартериит (болезнь Такаясу) – аутоиммунное воспалительное заболевание, в результате которого стенка сосуда склерозируется, ухудшается перфузия нижних конечностей. Одним из осложнений этой патологии бывает вазоренальная гипертензия. На начальных стадиях применяют консервативное лечение (глюкокортикостероиды, симптоматическую терапию), в дальнейшем может потребоваться операция.
- Синдром Лериша – болезнь, которая характеризуется окклюзией (сужением) просвета дистальных отделов брюшной аорты и ее ветвей. Это приводит к ишемии соответствующих органов. Чаще всего становится осложнением таких стенозирующих патологий, как атеросклероз или неспецифический аортоартериит. Еще причиной могут быть врожденные пороки. Классические симптомы – перемежающаяся хромота, отсутствие пульсирования периферических артерий и эректильная дисфункция.
- Инфаркт мезентеральных артерий – одно из опаснейших осложнений, которое характеризуется ишемией висцеральной брюшины и кишечника в результате закупорки сосуда тромбом. К патологии приводят сердечно-сосудистые заболевания, врожденные и приобретенные пороки, нарушения ритма. В результате возникает некроз тканей и перитонит. Летальность составляет до 60%.
Выводы
Как часть крупнейшей в человеческом организме артерии – аорты, ее брюшной отдел играет существенную роль в обеспечении нормального функционирования сосудистой системы. Помимо этого, сосуд снабжает кровью важные структуры: кишечник, мочеполовые органы и нижние конечности. Облитерирующие болезни абдоминальной аорты приводят к недостаточной перфузии вышеуказанных органов и развитию ишемических изменений, что может привести к полной или частичной потере функции.
Источник
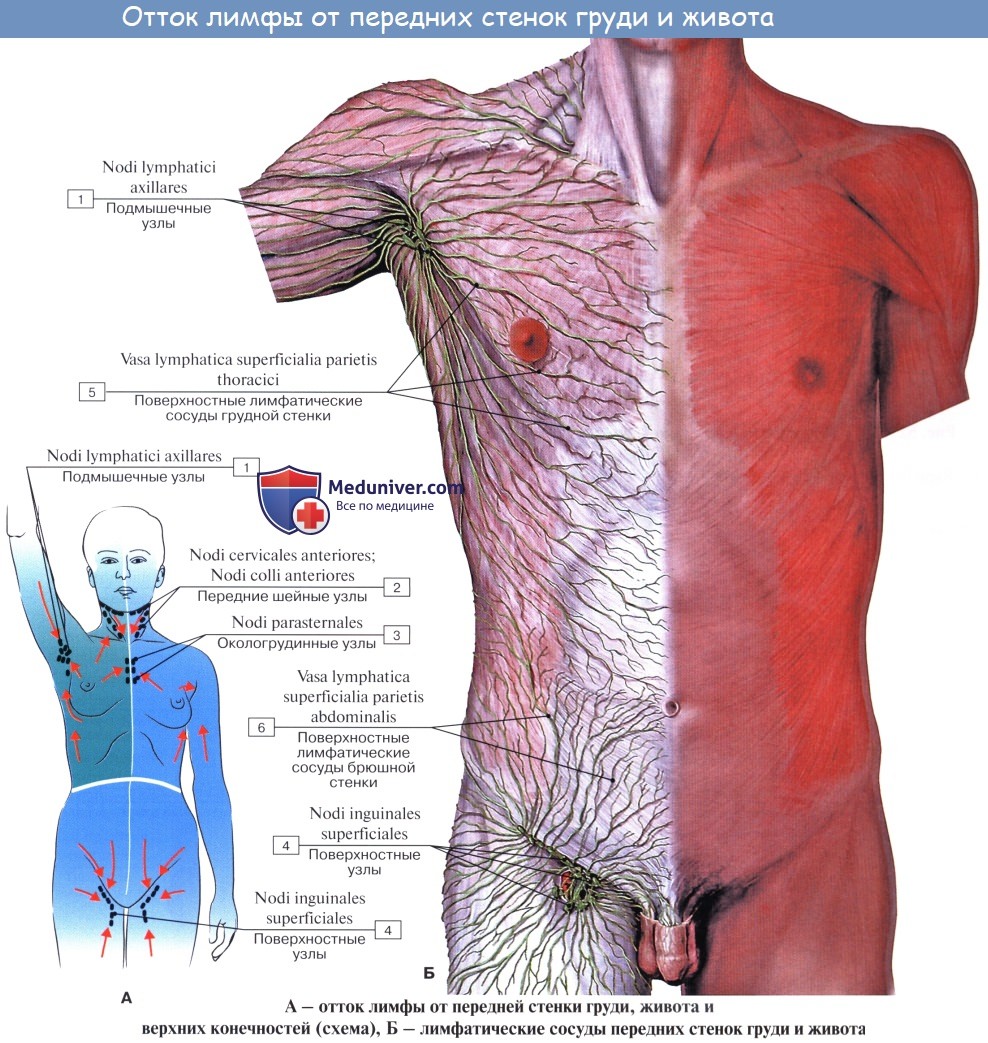
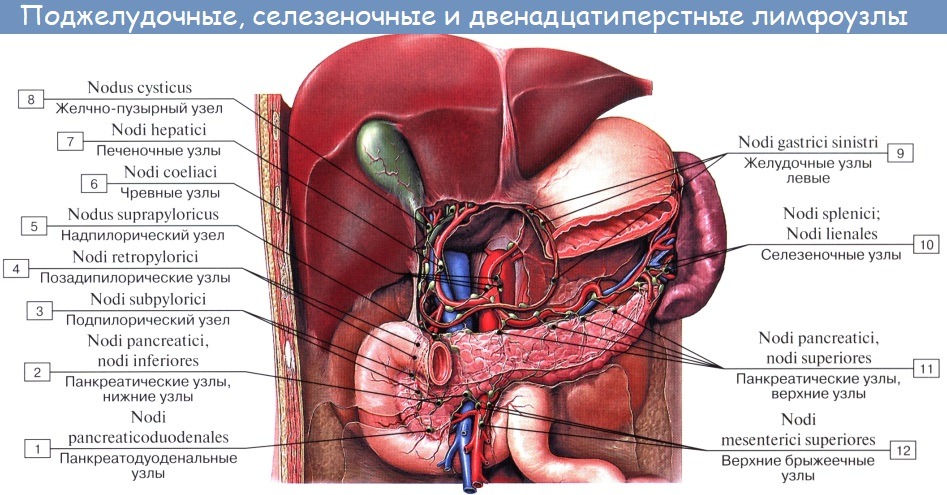
Оглавление темы “Лимфатическая система ( systema Lymphaticum ).”: Лимфатические узлы и сосуды брюшной полости (живота). Топография, строение, расположение лимфатических узлов и сосудов брюшной полости (живота)
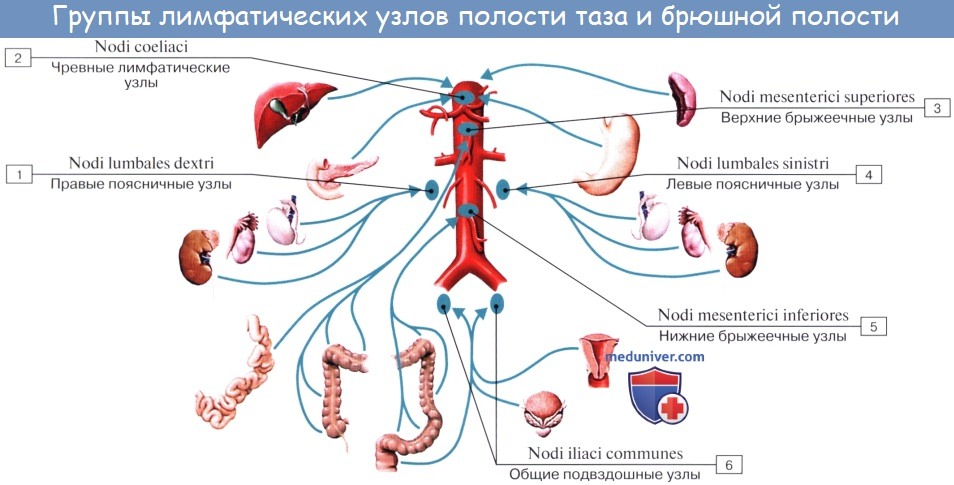
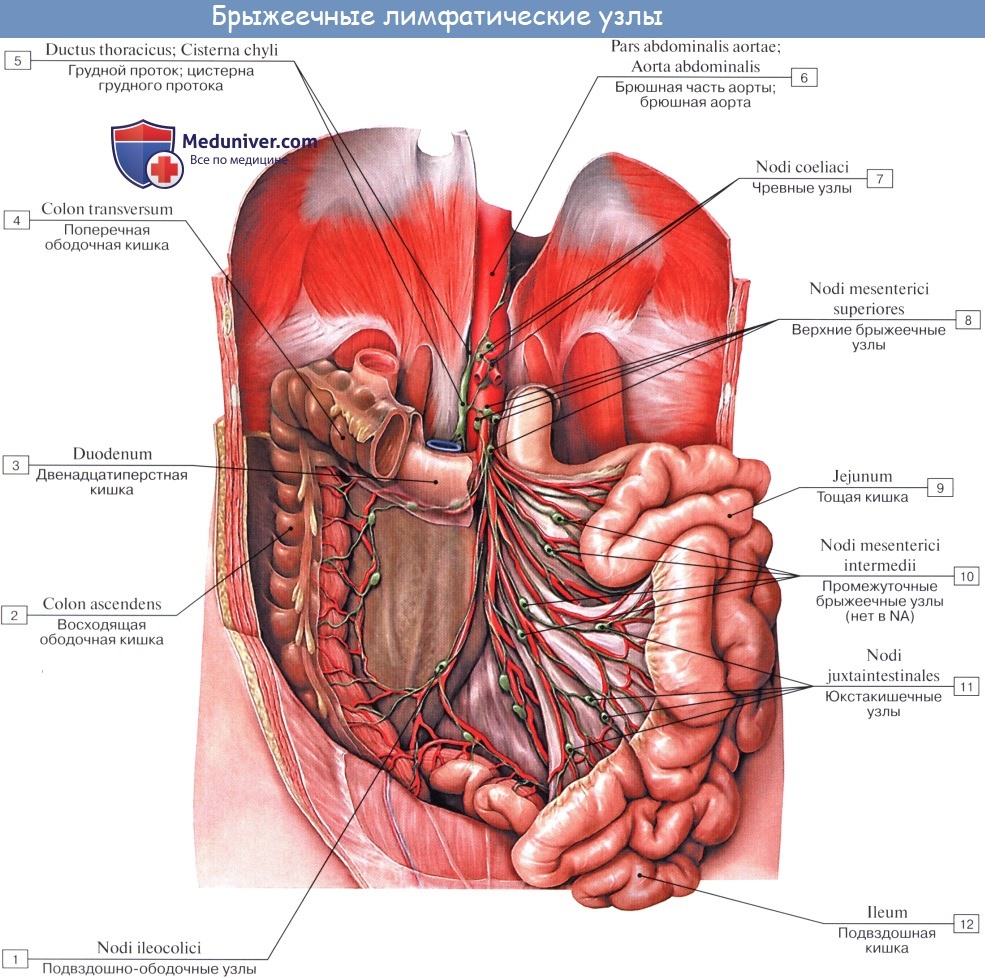
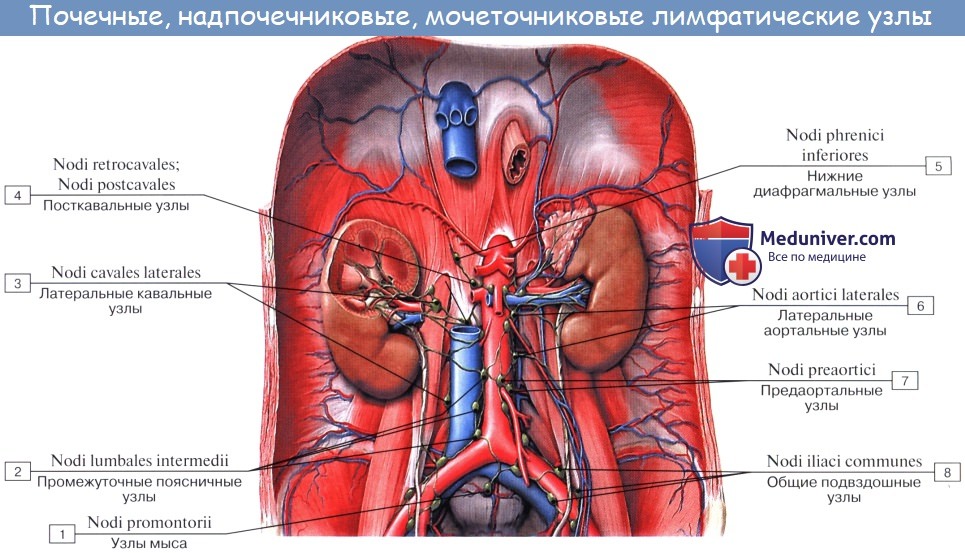
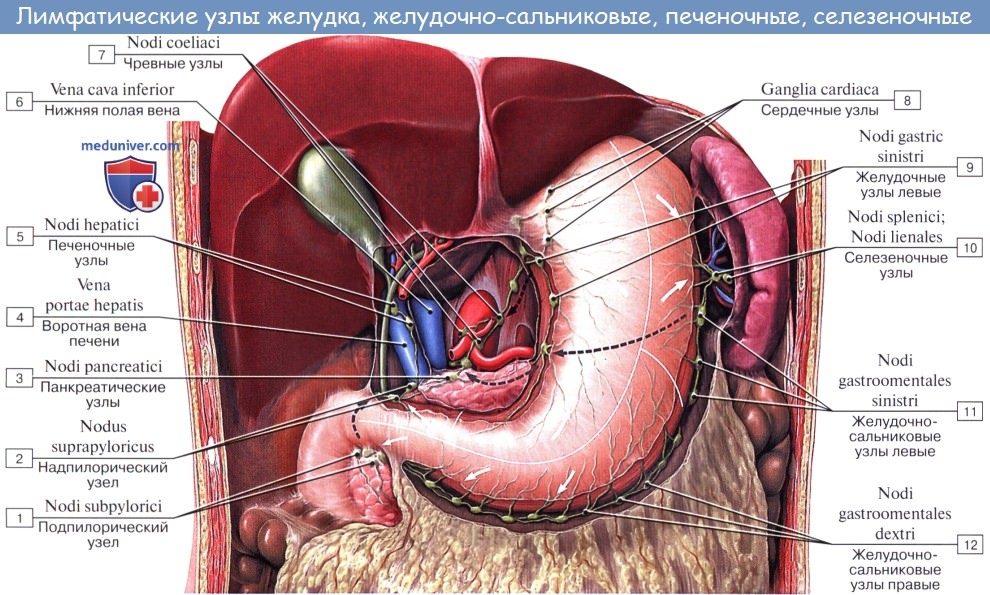
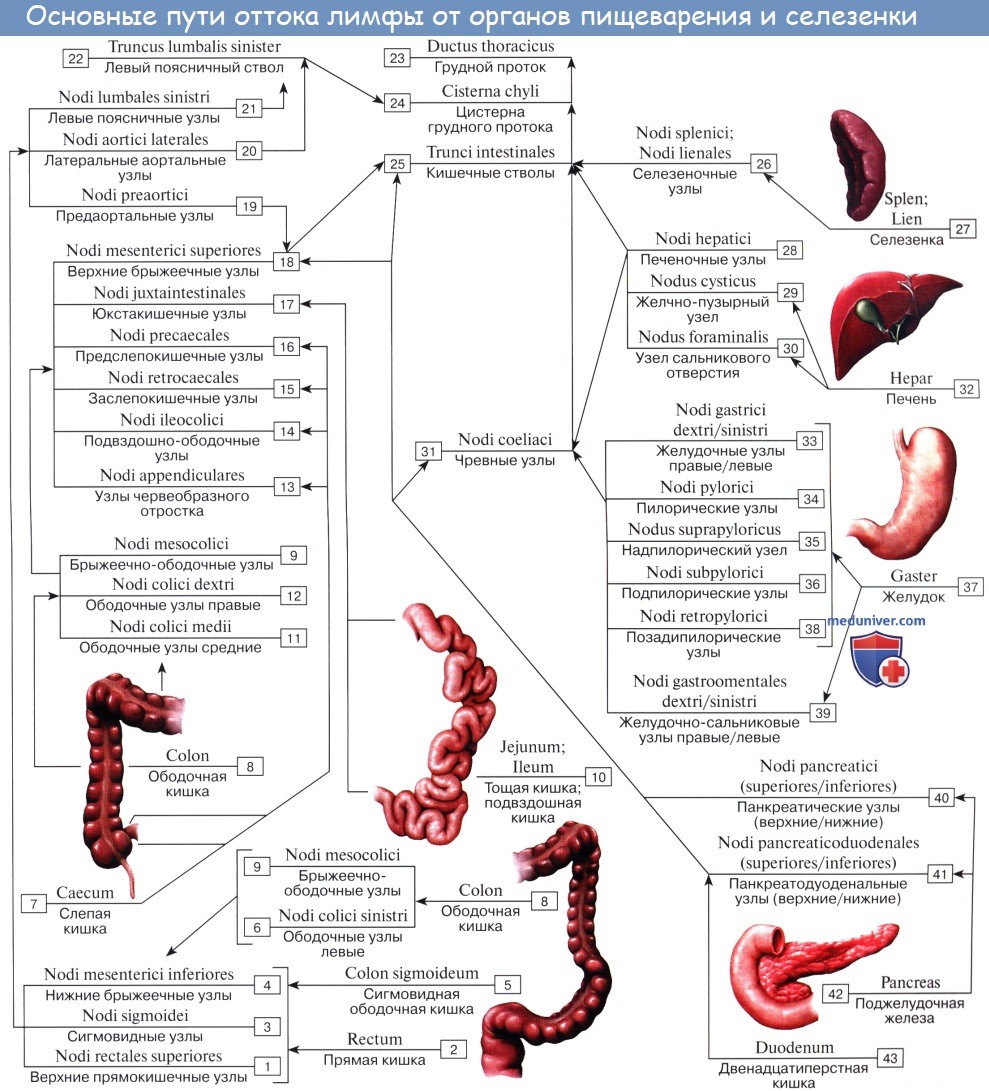
Лимфатические сосуды верхней половины стенки живота направляются вверх и латерально к nodi lymphatici axillares; сосуды нижней половины стенки живота, напротив, спускаются к nodi lymphatici inguinales. В брюшной полости различают: 1) париетальные узлы, залегающие вокруг аорты и нижней полой вены, и 2) висцеральные, которые распределяются вдоль стволов и ветвей чревного ствола, верхней и нижней брыжеечных артерий. Количество париетальных узлов достигает 30 — 50. Общее название этих узлов «поясничные», nodi lymphatici lumbales. Висцеральные узлы брюшной полости распадаются на две большие группы: 1) по ходу ветвей чревного ствола, 2) по ходу ветвей брыжеечных артерий, nodi lymphatici mesenterici superkkes et inferiores. Лимфатические узлы первой группы получают название по отношению к артериям и органам: nodi lymphatici coeliaci, gastrici sinistri et dextri, hepatici, pancreaticoduodenales, pylorici. Вторая группа висцеральных узлов, расположенных вдоль брыжеечных артерий, отличается своей многочисленностью (около 300). Она заложена в толще брыжейки тонкой и толстой кишки и была описана вместе с их лимфатическими сосудами. Впадающие в перечисленные лимфатические узлы лимфатические сосуды органов брюшной полости описаны при изложении анатомии каждого органа (см. «Спланхнология»).
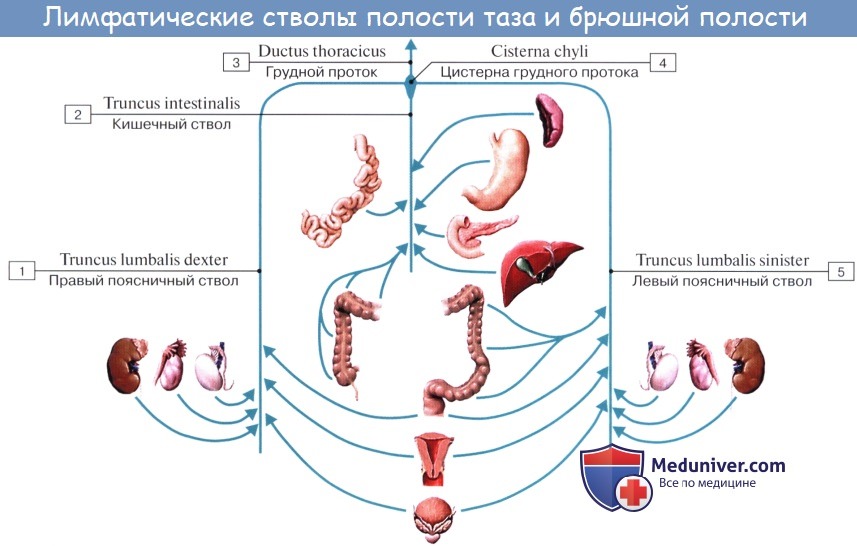
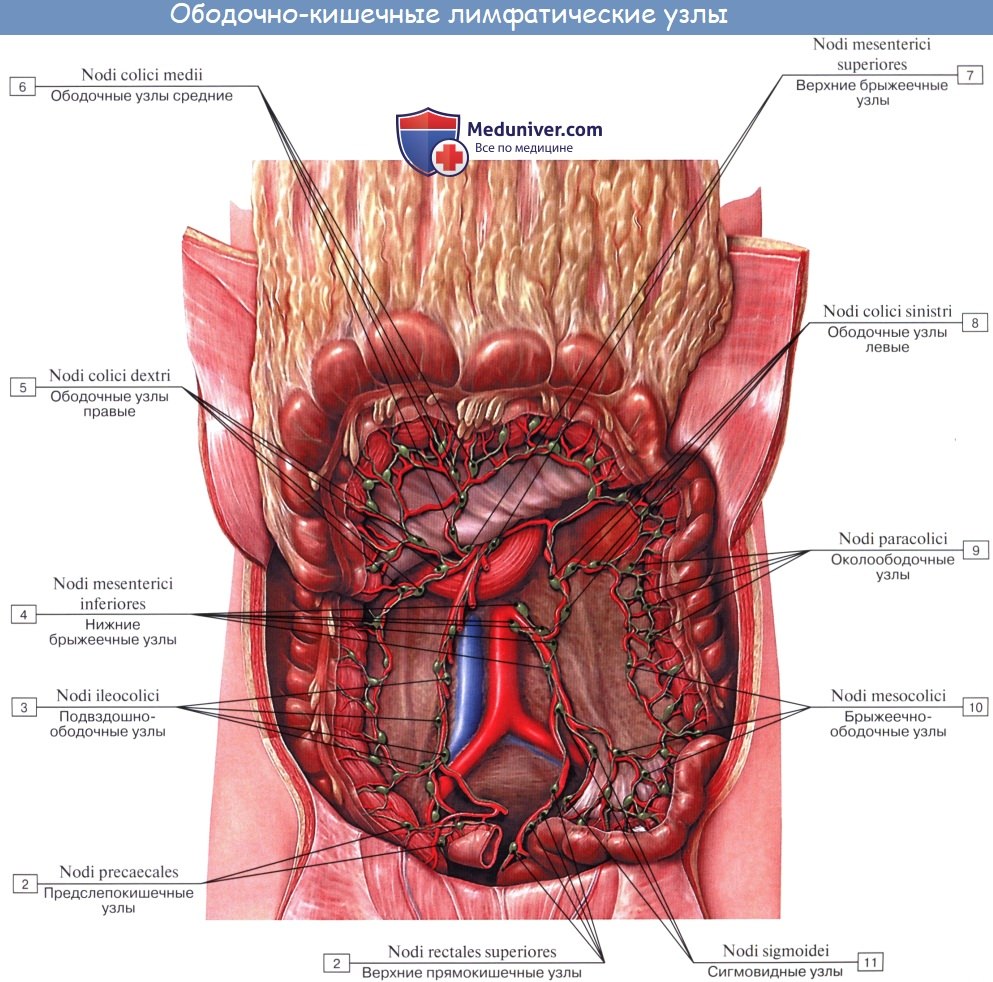
Тонкая кишка имеет особую систему лимфатических сосудов — систему млечных сосудов. Кишка содержит сплетение лимфатических сосудов во всех слоях, составляющих ее стенку: в слизистой, подслизистой, мышечной и серозной. При этом различают две группы лимфатических сосудов: 1. Лимфатические сосуды серозной оболочки. 2. Хилусные, или млечные сосуды (chylus — млечный сок) имеют своими корнями центральные лимфатические сосуды, начинающиеся слепо под эпителием, на вершине ворсинки. Они залегают в слизистой оболочке и подслизистой основе кишки, продолжаясь затем в брыжейку, и транспортируют всасывающийся жир, придающий лимфе вид молочной эмульсии (хилуса), откуда и происходит название этих сосудов (рис. 258). Остальные питательные вещества всасываются венозной системой и уносятся к печени через воротную вену. Отводящие лимфатические сосуды двенадцатиперстной кишки идут к панкреатодуоденальным лимфатическим узлам. Отводящие лимфатические сосуды тощей и подвздошной кишки идут в толще брыжейки к брыжеечным узлам. В брыжейке тонкой кишки следует выделять три группы лимфатических сосудов: 1) левая группа — от начального отрезка тошей кишки (40 — 70 см), 2) средняя группа — от остальной части тощей кишки и 3) правая группа — от подвздошной кишки. Проходя в брыжейке, млечные сосуды прерываются брыжеечными лимфатическими узлами, расположенными в четыре ряда. Узлы первого ряда расположены вдоль брыжеечного края кишки, узлы второго — несколько отступя от края, узлы третьего — около корня брыжейки и узлы четвертого — в корне брыжейки. Из брыжеечных узлов лимфа течет к поясничным узлам, а оттуда в truncus lumbalis sinister и далее в грудной проток. Иногда часть выносящих сосудов брыжеечных и других висцеральных узлов брюшной полости собирается в короткие стволы, называемые trunci intestinales, которые впадают или непосредственно в начало грудного протока, или в левый (редко в правый) поясничный ствол. Из толстой кишки лимфоотток происходит в nodi lymphatici ileocolici, colici dextri, colici medii, mesenterici inferiores, colici sinistri, расположенные по ходу одноименных сосудов.
– Также рекомендуем “Лимфатические узлы и сосуды грудной клетки. Топография, строение, расположение лимфатических узлов и сосудов грудной клетки.” |
Источник
Брюшная полость состоит из множества крупных артерий и сосудов, а также содержит одну важнейшую вену, сдавливание которой приводит к нарушениям кровообращения. Анатомия этой области сложна, а обследование с помощью УЗИ и других методов требуется очень часто. Понимание расположения сосудов необходимо всем врачам. Пациентам даже поверхностное знание о строении кровеносной системы помогает лучше понять особенности нарушений.
Расположение артерий и вен
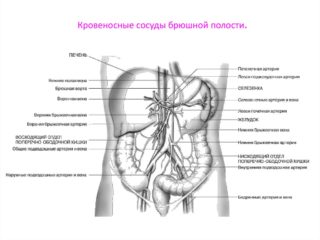 В анатомии сосудов брюшной полости человека можно выделить несколько крупных артерий, обеспечивающих питание всех внутренних органов:
В анатомии сосудов брюшной полости человека можно выделить несколько крупных артерий, обеспечивающих питание всех внутренних органов:
- Аорта. Крупное пульсирующее образование, которое находится чуть левее кпереди от позвоночника. Диаметр у взрослых составляет от 2,25 до 2,48 см, а на уровне почечных артерий – от 1,8 до 2,1 см. Длина аорты составляет 13-14 см, но может быть чуть меньше или больше. Имеет несколько париетальных и висцеральных ветвей. Отходят от передних и боковых стенок.
- Чревный ствол. Отходит от передней части аорты и редко превышает длину в 2,5 см. Делится на 3 ветви, которые отходят от нижнего края XII грудного позвонка.
- Левая желудочковая артерия. Берет начало от селезеночного сосуда или чревного ствола, направляется влево.
- Общепеченочный сосуд. Отходит от чревного элемента в горизонтальном положении и направляется влево, пересекая нижнюю полую вену. Доходит до ворот печени и делится на 2 ветви, идущие в разные стороны. В редких случаях обнаруживается отхождение печеночного элемента от брыжеечной артерии.
- Селезеночная артерия. Идет от основания чревного ствола в горизонтальном положении, отходит кзади и соединяется с воротами селезенки.
- Почечные артерии. Идут под прямым углом от боковых граней аорты – в области верхней части брыжеечного сосуда.
- Верхняя брыжеечная артерия. Формируется на передней поверхности аорты и уходит от чревного ствола.
- Нижняя брыжеечная артерия. Идет от левой части аорты чуть ниже III поясничного позвонка.
Все эти артерии легко поддаются сканированию с помощью УЗИ, однако в брюшной полости расположены и другие кровеносные сосуды – более мелкие, отвечающие за питание надпочечников, яичников и других органов.
Самая крупная вена брюшной полости – нижняя полая. Она начинается в области IV-V поясничных позвонков, а формируют ее подвздошные вены. Далее нижний полый сосуд направляется вверх спереди позвоночника, чуть правее его положения. Диаметр нижней полой вены достигает 2,8 мм и постоянно меняется в зависимости от фазы дыхания (сокращается в среднем до 9 мм). В полую вену впадают пристеночные (поясничная, нижняя диафрагмальная), а также висцеральные вены (яичковая, печеночная, надпочечная, почечная, непарная и полунепарная и их производные).
Полая вена, чревная артерия, аорта – самые крупные кровеносные сосуды брюшной полости, отвечающие за питание всех внутренних органов: кишечника, желудка, печени, репродуктивной системы, почек и большинства мелких элементов.
Причины появления выпуклых вен на животе
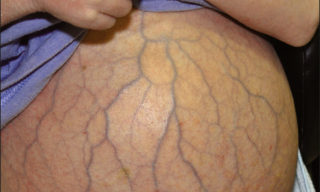
Варикоз при беременности
Образование вен на животе – повод для срочной диагностики. Это состояние может быть вызвано опасными патологиями, однако в некоторых случаях считается лишь проявлением физиологических процессов. Диагностикой выпуклых вен на животе занимаются флебологи, направляя пациентов к другим специалистам по мере необходимости.
Чаще всего увеличение вен в области живота – признак варикозного поражения, которое развивается у взрослых пациентов, но может наблюдаться и у детей. Изначально на теле формируются небольшие звездочки и узелки, затем становится видна большая венозная сеть. Обычно варикоз развивается на нижних конечностях, но во время обследования врач обнаруживает узелки и в брюшной полости либо на спине, руках.
Варикозу не подвержены крупные сосуды типа аорты и нижней полой вены. Чаще всего от патологии страдают кожные сосуды. Отек и дискомфорт формируются уже тогда, когда патологией повреждено большое количество сосудов. При тяжелом течении болезни врачи назначают хирургическое вмешательство.
С увеличением вен на животе иногда сталкиваются беременные женщины – это состояние связано с гормональными изменениями и повышением объема обращающейся крови. Все это вызывает увеличение нагрузки и приводит к проявлению вен на животе. У мужчин варикозное расширение наблюдается редко – обычно при злоупотреблении алкоголем и никотином, так как кровь становится гуще, а сосуды и мышцы ослабевают.
Возможные причины выпуклых вен на животе
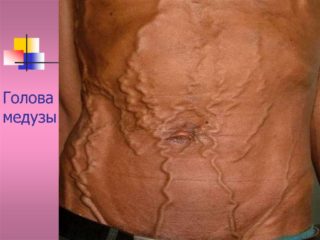
Портальная гипертензия
У мужчин и женщин вены на животе становятся видными и выпуклыми в результате некоторых процессов и заболеваний:
- Во время беременности риск выше, если женщина страдала варикозом ранее. При вынашивании ребенка увеличиваются также вены малого таза и матки.
- Постоянное поднятие тяжестей и прием гормональных медикаментов. Также венозный застой наблюдается при малоподвижном образе жизни. У мужчин при недостаточной активности формируется варикоцеле, снижается либидо и утрачивается половая функция из-за неправильного кровообращения.
- Резкое похудение. Вены становятся видны из-за активного изменения подкожной клетчатки. Отличить норму от патологии можно по отсутствию узловатой формы вен.
- Посещение тренажерных залов. Чаще всего сетка вен на животе появляется у бодибилдеров и тяжелых атлетов. Во время тренировок рисунок вен увеличивается.
- Наследственная склонность. Может быть вызвана врожденной слабостью сосудов или сердечными заболеваниями.
- Портальная гипертензия. Заболевание опасно для жизни пациента и считается комплексным синдромом, вызванным другими нарушениями (патологии сердца и печени).
Привести к формированию венозного рисунка может резкий набор веса и вредные привычки.
Причины портальной гипертензии
«Голова медузы», как называют этот комплекс симптомов, развивается в результате формирования барьера в венах. Вызывать это состояние могут разные болезни, представляющие настоящую угрозу для здоровья:
- последние стадии цирроза печени;
- пупочный сепсис у новорожденных;
- врожденные аномалии;
- гнойные процессы в брюшной полости;
- перикардит – воспаление сердечной сумки;
- эндофлебит – тромбоз печеночных вен;
- кисты, опухоли и полипы;
- патологии трехстворчатого клапана;
- осложнения после хирургических вмешательств и воспалительные процессы в брюшной полости;
- гепатиты, гепатоз, дистрофия печени и нарушение белкового обмена;
- острое заражение гельминтами;
- чрезмерная выработка ферментов печени;
- метастазы в печени;
- первичное поражение сердца.
Диагностировать эти нарушения несложно с помощью УЗИ, рентгена, МРТ, общих и лабораторных клинических анализов.
Курс лечения во многом зависит от причины формирования портальной гипертензии. Нередко требуется инструментальное вмешательство с целью выведения лишней жидкости при асците, а также пожизненное соблюдение строгой диеты, прием мочегонных средств и других медикаментов.
Источник