Сосуды человека с воздухом

При наборе лекарства в шприц в него попадает некоторое количество воздуха, который затем обязательно выпускают. Среди пациентов немало мнительных людей, которые очень обеспокоены тем, насколько опытна и добросовестна медсестра, делающая укол или ставящая капельницу. Считается, что если в вену попадет воздух, наступит смерть. Как же обстоит дело на самом деле? Существует ли такая опасность?
Воздушная эмболия
Закупорка кровеносного сосуда пузырьком воздуха называется воздушной эмболией. Вероятность такого явления давно рассматривается в медицине, и это, действительно, опасно для жизни, особенно если такая пробка попала в крупную артерию. В то же время, как утверждают медики, риск летального исхода при попадании воздушных пузырьков в кровь совсем мал. Чтобы закупорился сосуд и развились тяжелые последствия, нужно ввести не менее 20 куб. см воздуха, при этом он должен сразу попасть в крупные артерии.
Если медицинская помощь при развитии эмболии будет оказана вовремя, прогноз благоприятный. Дело в том, что воздушные пробки легко растворяются. Осложнений чаще всего можно избежать. В редких случаях наблюдаются остаточные явления, например, парезы, если были закупорены церебральные сосуды.
Летальный исход случается редко, если компенсаторные возможности организма малы и помощь была оказана несвоевременно.
Особенно опасно попадание воздуха в сосуды в следующих случаях:
- при тяжелых операциях;
- при патологических родах;
- при тяжелых ранениях и травмах, когда повреждаются крупные сосуды.

Если пузырек полностью закроет просвет артерии, разовьется воздушная эмболия
Что происходит при попадании воздуха
Пузырек может блокировать движение крови по сосудам и оставить без кровоснабжения какую-либо область. Если пробка попала в коронарные сосуды, развивается инфаркт миокарда, если в сосуды, снабжающие кровью мозг, – инсульт. Такая тяжелая симптоматика наблюдается только у 1 % людей, которым в кровяное русло попал воздух.
Но пробка не обязательно закроет просвет сосуда. Она может долгое время двигаться по кровеносному руслу, частями попадать в более мелкие сосуды, затем в капилляры.
При попадании воздуха в кровь у человека могут появиться следующие симптомы:
- Если это были маленькие пузырьки, это никак не повлияет на самочувствие и здоровье. Единственное, что может появиться, – это синяки и уплотнения в месте укола.
- Если воздуха попадет больше, человек может почувствовать головокружение, недомогание, онемение в местах движения воздушных пузырьков. Возможна кратковременная потеря сознания.
- Если вколоть 20 куб. см воздуха и больше, пробка может закупорить сосуды и нарушить кровоснабжение органов. Редко может наступить смерть от инсульта или инфаркта.
При попадании мелких пузырьков воздуха в вену могут появиться синяки в месте укола.
При инъекциях
Стоит ли бояться попадания воздуха в вену при инъекциях? Все мы видели, как медсестра, перед тем как делать укол, щелкает по шприцу пальцами, чтобы из мелких пузырьков образовался один, и поршнем выталкивает из него не только воздух, но и небольшую часть лекарства. Делается это для полного удаления пузырьков, хотя такое количество, которое попадает в шприц при наборе раствора для инъекций, для человека неопасно, тем более что воздух в вене рассосется до того, как дойдет до жизненно важного органа. А выпускают его, скорее, с той целью, чтобы легче было вводить лекарство и укол был менее болезненным для пациента, ведь когда пузырек воздуха проникает в вену, человек испытывает неприятные ощущения, а на месте укола может образоваться гематома.

Попадание мелких пузырьков воздуха в вену через шприц опасности для жизни не представляет
Через капельницу
Если к уколам люди относятся более спокойно, то капельница у некоторых вызывает панику, поскольку процедура достаточно длительная и медицинский работник может оставить пациента одного. Не удивительно, что больной испытывает тревогу потому, что раствор в капельнице закончится раньше, чем медик вытащит из вены иглу.
Как утверждают медики, беспокойства пациентов необоснованы, так как через капельницу пустить воздух в вену невозможно. Во-первых, перед тем как ее поставить, медик проделывает все те же манипуляции по удалению воздуха, что и со шприцем. Во-вторых, если лекарство закончится, он никак в кровеносный сосуд не попадет, поскольку давления в капельнице для этого недостаточно, в то время как давление крови довольно высоко и оно не даст ему проникнуть в вену.
Что касается еще более сложной медицинской аппаратуры, то там установлены специальные фильтрующие устройства, и удаление пузырьков осуществляется автоматически.

Капельница – это надежное устройство для внутривенных вливаний лекарств. Проникновение воздуха в вену через нее невозможно, даже если жидкость закончится
Советы
Чтобы избежать неприятных последствий при внутривенных введениях лекарства, лучше всего придерживаться некоторых правил:
- Обращаться за медицинской помощью в учреждения с хорошей репутацией.
- Избегать самостоятельного введения лекарств, особенно если такие навыки отсутствуют.
- Не давать делать уколы и ставить капельницы людям, не имеющим профессиональной подготовки.
- При вынужденном проведении процедур на дому тщательно удалять воздух из капельницы или шприца.
Заключение
Однозначно сказать, опасно ли попадание воздуха в кровоток, невозможно. Это зависит от конкретного случая, количества попавших пузырьков и от того, как скоро была оказана медицинская помощь. Если это произошло во время медицинских манипуляций, персонал больницы это сразу заметит и предпримет все необходимые меры для предотвращения опасности.
Источник
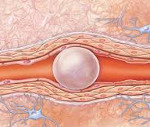
Воздушная эмболия – это закупорка кровеносного русла пузырьками воздуха, попавшими в кровоток из внешней среды. Клинические проявления зависят от типа и величины пораженного сосуда. Наиболее опасна обтурация коронарных и легочных артерий, системы кровоснабжения головного мозга. При поражении ЛА возникают признаки острой дыхательной и сердечной недостаточности. Церебральная форма болезни протекает с развитием симптоматики ишемического инсульта. Диагноз устанавливается на основании клинической картины, данных доплерографии, капнограммы, измерения ЦВД. Специфическое лечение – аспирация газа через катетер, восстановление целостности сосудистого русла.
Общие сведения
Воздушная эмболия (ВЭ) – острое патологическое состояние, возникающее при попадании в кровеносный сосуд воздуха извне. Количество одномоментно введенного газа должно составлять не менее 10-20 мл, в противном случае он растворится в крови, не нанося вреда. Патология считается достаточно редкой, на ее долю приходится не более 2% от всех возможных видов сосудистой окклюзии. С одинаковой частотой определяется у мужчин и женщин, не имеет привязки к возрасту. Смертность при своевременной диагностике и оказании квалифицированной помощи колеблется от 10 до 40%. Отсутствие медицинского пособия при эмболизации легочных и церебральных сосудов приводит к гибели больного в 90% случаев.
Воздушная эмболия
Причины
Самопроизвольное попадание воздуха в кровеносную систему здорового человека практически исключено. Давление в большинстве сосудов избыточно по отношению к атмосфере, поэтому засасывания газов при повреждении сосудистой стенки не наблюдается. Исключение – внутренняя яремная вена, давление в которой при вдохе ниже атмосферного. Иначе выглядит ситуация с обезвоженными пациентами. За счет уменьшения ОЦК давление в центральных сосудах становится отрицательным, нарушение целостности стенки сосуда может привести к попаданию внутрь газов из окружающей среды. К распространенным причинам воздушной окклюзии относятся:
- Травматизация. Атмосферные газы проникают в кровь при баротравме легких (резкое всплытие с глубины, неправильно подобранный режим аппарата ИВЛ), повреждениях грудной клетки, сопровождающихся разрывом кровеносных сосудов. ВЭ также выявляется на фоне травм других анатомических зон при отсутствии своевременной остановки профузного кровотечения.
- Роды. Проникновение газов становится возможным при разрыве плацентарных венозных синусов. Воздух в поврежденные сосуды нагнетается под давлением во время маточных сокращений. Заболевание развивается независимо от величины центрального венозного давления. Симптоматика может возникать не только непосредственно в родах, но и спустя 1-2 суток.
- Медицинские процедуры. К манипуляциям с высоким риском формирования ВЭ относят операции на сосудах, органах грудной клетки, головном мозге, если в ходе вмешательства производится вскрытие венозного синуса. Кроме того, воздух систему кровоснабжения может попадать при неплотном соединении инфузионной системы с центральным венозным катетером или в процессе инфузионной терапии. Подобное происходит при отрицательном ЦВД.
Патогенез
Крупные пузыри воздуха в кровеносном русле могут приводить к окклюзии любых сосудов. Чаще всего блокируются легочные вены, сосуды сердца, артериальные стволы, питающие мозг. При поражении легочной артерии отмечается региональная внутрисосудистая гипертензия, перегрузка ПЖ и острая правожелудочковая недостаточность. Далее в процесс вовлекается левый желудочек, снижается сердечный выброс, нарушается периферическое кровообращение, развивается шок. Воздушная эмболия ЛА сопровождается возникновением бронхоспазма, вентиляционно-перфузионного дисбаланса, инфаркта легкого и дыхательной недостаточности.
При нарушении кровотока в мозговых сосудах формирование патологии происходит по типу ишемического инсульта. На определенном участке мозга нарушается кровоснабжение, нейроткань испытывает кислородное голодание и отмирает. Образуется участок некроза, происходят множественные мелкие кровоизлияния в мозговую ткань. Дальнейшее течение болезни зависит от локализации пораженного участка. Могут обнаруживаться парезы, параличи, нарушение когнитивных функций, сбои в деятельности внутренних органов.
Классификация
Существует несколько критериев систематизации ВЭ. Воздушная эмболия классифицируется по характеру течения (молниеносная, острая и подострая), пути проникновения воздуха в кровоток (ятрогенная, травматическая), направлению движения эмбола (ортоградная, ретроградная, парадоксальная). В клинической практике используют разделение форм болезни по виду пораженного сосуда, включающее следующие варианты патологии:
- Артериальная. Наблюдается закупорка крупных артериальных стволов (коронарных, легочных, церебральных). Встречается в 30-35% случаев, развивается молниеносно, протекает тяжело, с выраженной клинической симптоматикой. Пациент погибает в течение нескольких часов, иногда – минут. Для формирования АВЭ необходимо более 40-50 см3 газа, одномоментно попавшего в кровоток.
- Венозная. Обнаруживается в 65-70% случаев. Приводит к нарушению венозного оттока. Симптоматика прогрессирует сравнительно медленно, жизнеугрожающие состояния выявляются редко. Склонна к подострому течению. При закупорке мелких вен и венул может протекать бессимптомно, кровоток при этом обеспечивается за счет системы коллатералей. Исключение – воздушная окклюзия легочных вен, по которым насыщенная кислородом кровь поступает от легких к сердцу.
Симптомы воздушной эмболии
Клиническая картина различается в зависимости от вида и размера пораженного сосуда. При нарушении оттока крови по крупным периферическим венам возникают типичные признаки тромбоза. Пораженный участок отекает, увеличивается в размерах. При сдавливании определяется сильная болезненность. Кожа в зоне патологии цианотична, имеет место локальная гипертермия. Системной реакцией является умеренная тахикардия, вызванная депонированием определенного объема жидкости и уменьшением ОЦК.
Воздушная эмболия мелких ветвей легочной артерии вызывает кашель, кровохарканье, эпизоды синкопэ, одышку более 20 вдохов, тахикардию в пределах 100-120 ударов в минуту. Нарушения гемодинамики отсутствуют. При закупорке крупных стволов развивается картина острого легочного сердца. У больного выявляется резкая гипотония, набухание шейных вен, увеличение размеров печени, рост ЦВД, психомоторное возбуждение, усиление сердечного толчка. Кожа бледная, холодная, покрыта липким потом.
Поражение коронарных артерий приводит к возникновению острого инфаркта миокарда. Отмечаются типичные боли за грудиной сжимающего характера. Применение нитратов не дает ожидаемого эффекта. АД снижается вплоть до шоковых цифр. Возможен отек легких сердечного происхождения. Типичная картина ОИМ наблюдается не всегда. В 40% случаев болезнь протекает в атипичном варианте, проявляется болями в животе, горле, левой руке и т. д.
Эмболизация структур кровоснабжения мозга становится причиной инсульта. В тканях мозга образуется очаг некроза, от локализации которого зависит клиническая симптоматика. К наиболее распространенным признакам ишемического инсульта относят парезы и параличи, локальное снижение мышечного тонуса, парестезии, расстройства речи, нечеткость зрения, головокружение, головную боль, нарушения устойчивости, дроп-атаки, ослабление кожной чувствительности.
Осложнения
При эмболизации периферических артерий образуются трофические язвы, возникают зоны некроза. Нарушение венозного оттока в конечностях приводит к отекам. Изменения со стороны системы кровоснабжения внутренних органов становятся причиной ослабления или полного прекращения их деятельности. Может развиваться острая почечная или печеночная недостаточность, парез кишечника, недостаточность функции сердца и легких. Поражение церебральных кровеносных структур провоцирует необратимые нарушения в работе организма. Наблюдаются параличи, нарушения в психоэмоциональной сфере, изменения в работе внутренних органов, иннервируемых поврежденным участком мозга.
Диагностика
Диагностику ВЭ осуществляет анестезиолог-реаниматолог в тандеме с непосредственным лечащим врачом пациента. Данные клинического обследования в сочетании с информацией, полученной при использовании аппаратных диагностических методик, обычно не оставляют сомнений в диагнозе. Сложности возникают при определении вида эмболии. Следует дифференцировать окклюзию сосудов, вызванную воздухом, пузырьками газа, образующимися эндогенно при резком изменении давления окружающей среды (кессонная болезнь, газовая эмболия), тромбом, опухолью, инородным телом, конгломератом бактериальных клеток. К числу диагностических мероприятий относятся:
- Физикальные. Проводятся в отделении реанимации или по месту нахождения пациента. В ходе осмотра выявляют косвенные признаки тромбоза и ставят предварительный диагноз. Нужно учитывать, что болезнь далеко не всегда протекает с полным набором симптомов, частота встречаемости некоторых из них не превышает 50-60%.
- Лабораторные. На начальных этапах развития ВЭ лабораторное обследование не слишком информативно. Отмечаются изменения состава газов крови, кислотно-щелочного равновесия, баланса электролитов. При поражении внутренних органов и развитии полиорганной недостаточности происходит увеличение активности печеночных ферментов, рост концентрации креатинина и мочевины в крови. Деструктивные процессы в мышечной ткани становятся причиной повышения уровня миоглобина.
- Инструментальные. При проведении прекардиальной, трансэзофагальной или транскраниальной допплерографии удается установить факт наличия воздуха в сосудах. Исследование является качественным, определить объем газа с его помощью невозможно. Капнограмма свидетельствует об увеличении концентрации углекислого газа в конце выдоха, при измерении ЦВД выявляется неадекватный рост показателей. На ЭКГ обнаруживаются желудочковые экстрасистолы, изменения зубца P, депрессия сегмента ST.
Лечение воздушной эмболии
Устранение последствий попадания воздуха в сосуды производят с использованием медикаментозных и аппаратных способов лечения. Объем необходимой помощи зависит от состояния пациента, выраженности нарушения жизненно важных функций, наличия в клинике необходимого оборудования. Обычно схема восстановительных мероприятий включает в себя следующие методы воздействия:
- Неспецифические медикаментозные. Лечение направлено на минимизацию клинических признаков болезни и предотвращение осложнений. Пациенту назначают стероидные гормоны, кардиотоники, петлевые диуретики, сосудорасширяющие средства, антиоксиданты. На этапе восстановления используют поливитаминные комплексы, ноотропные препараты. При выраженной дыхательной недостаточности больного переводят на ИВЛ в режиме принудительной вентиляции.
- Аппаратные. Воздушная эмболия лечится с помощью гипербарической оксигенации и управляемой гипотермии. ГБО осуществляется под давлением 2-3 атмосферы, количество сеансов варьируется от 5 до 12. Продолжительность каждого из них – 45 минут. При использовании гипотермии тело больного охлаждают до 34°C. Как баролечение, так и холод способствуют увеличению растворимости газов в крови, что позволяет уничтожить тромб, недоступный для удаления оперативным путем.
- Оперативные. Оптимальным методом извлечения эмбола при внутрисердечной ВЭ является его аспирация через подключичный катетер. При этом происходит удаление нескольких сотен миллилитров крови, что может потребовать проведения массивной инфузионной терапии или гемотрансфузии. При точном определении локализации эмбола возможно вскрытие сосуда или венозного синуса.
Прогноз и профилактика
Исход благоприятный в тех случаях, когда воздух удается удалить с помощью малотравматичного подключичного доступа. При внутричерепной или легочной локализации эмбола прогноз ухудшается, поскольку извлечь его хирургическими методами практически невозможно. Применение ГБО и гипотермии не позволяет быстро нормализовать кровоток, следовательно, повышается вероятность необратимых последствий. При поражении периферических вен и артерий угроза для жизни обычно отсутствует, но восстановление пораженных тканей протекает длительно, полной регенерации удается добиться не всегда.
Воздушная эмболизация наиболее часто возникает в ходе медицинских манипуляций, поэтому мероприятия по ее профилактике полностью ложатся на сотрудников лечебного учреждения. При вмешательствах на верхней полой вене больной должен находиться в положении Транделенбурга, катетеризация подключичной вены в момент, когда игла остается с открытым торцом (отсоединение шприца, извлечение проводника), проводится на глубоком выдохе больного. При низком ЦВД следует своевременно перекрывать окончившиеся инфузионные системы.
Источник
