Сосуды головного мозга при артериальной гипертензии
Что же происходит в мозге при гипертонической болезни? В большинстве случаев, ГЭ – результат патологии мелких церебральных сосудов (артерий, капиляров, венул).
Как известно, церебро-васкулярные болезни (ЦВБ) по данным Всемирной организации здравоохранения являются самой частой причиной смертности населения, обгоняя ишеимическую болезнь сердца и значительно обгоняя инфекционные и онкологические заболевания, ДТП и др.
Но кроме высокой смертности, немаловажен и тот факт, что только 8-20% от перенесших ОНМК возвращаются к прежней работе. Самыми частыми причинами развития церебро-васкулярных заболеваний, как острых, так и хронических является атеросклероз и артериальная гипертония. Артериальная гипертензия является фактором риска развития умеренного когнитивного снижения и деменции. Наиболее опасна АГ для развития сердечно-сосудистых осложнений, если она развилась в молодом или среднем возрасте. Патогенез гипертонической энцефалопатии (ГЭ).
Что же происходит в мозге при гипертонической болезни?
В большинстве случаев, ГЭ – результат патологии мелких церебральных сосудов (артерий, капиляров, венул).
Под воздействием высокого АД происходят:
1. Функциональные повреждения – дисфункция эндотелия (снижение реактивности мелких сосудов, недостаточность вазодилятации, как следствие дефицит перфузии, снижение эффективности вазоактивных препаратов). – повышение проницаемости гемато-энцефалического барьера (ГЭБ) – происходит экстравазация плазмы в артериальную стенку и в периваскулярные области, что вызывает отек и асептическое воспаление ткани мозга. В результате чего развиваются структурные изменения – формируется гипоинтенсивность (в Т1режиме МРТ ) или гиперинтенсивность (в Т2режиме, FLAIR-режиме МРТ) белого вещества, повышается риск развития инфаркта головного мозга. – нарушение функционирования нейро-васкулярной единицы (нейроны-астроциты- клетки мелких сосудов) – нарушение реализации феномена функциональной гиперемии (перфузии), опосредованного вазоактивными ионами, метаболическими факторами (функционирование оксида углерода, оксида азота, лактата, аденозина), концентрацией и активностью нейромедиаторов (глутамата, дофамина, ацетилхолина, серотонина) – нарушается ауторегуляция мозгового кровообращения, приводящая к гипоперфузии мозга.
2. Структурные повреждения в головном мозге: – сужение просвета и увеличение соотношения между толщиной стенки и диаметром сосуда в результате перестройки гладких мышечных волокон сосуда, увеличение толщины комплекса интима-медиа. Формируется повышенный сосудистый тонус, увеличивается жесткость сосудистой стенки, что вызывает повышение общего периферического сопротивления. В следствие этого снижается регионарный мозговой кровоток, развивается гипоксия головного мозга. – рарефикация (разряжение) сосудистого русла: (удлиннение и извитость пеннетрирующих сосудов, формирование артерио-венозных шунтов, формирование стеноза и/или окклюзии пеннетрирующих сосудов. Важную роль в патологическом ремоделировании мелких артерий при АГ играет перестройка внеклеточного матрикса. – перивентрикулярный или субкортикальный «лейкоорейоз» (по Hachinski V. C., et al., 1987) или «гипертоническая лейкоэнефалопатия» (этот термин был предложен Н.В.Верещагиным в 1997 и был наиболее употребим в отечественной неврологии). Лейкоорейоз обусловлен повреждением миелина, аксонов, развитием глии, он развивается чаще всего у пациентов с артериальной гипертонии, но также на фоне сахарного диабета, у пациентов пожилого возраста и др.. Лейкоорейоз приводит к разобщению корково-подкорковых структур мозга, – микрокровоизлияния и лакуны в глубинных отделах белого вещества головного мозга, в зрительном бугре, базальных ганглиях, стволе и мозжечке. Микрокровоизлияния при АГ возникают как проявление болезни мелких церебральных артерий (венул и капиляров в результате их липогиалиноза и фибриноидного некроза) и расцениваются как основная причина когнитивного снижения .
Классификация и клинические проявления.
Гипертоническая энцефалопатия является разновидностью дисциркуляторной энцефалопатии. Как известно, по этиологическим факторам ДЭП обычно подразделяется на: – атеросклеротическую – гипертоническую – венозную – смешанную
Клиническими проявлениями гипертонической энцефалопатии , как и любой энцефалопатии, являются 3 синдрома: – когнитивное снижение, – эмоционально-личностные расстройства и – очаговая неврологическая симптоматика. По преобладанию тех или иных очаговых неврологических знаков, в совокупности с нейровизуализационной картиной, мы выставляем диагноз гипертонической энцефалопатии.
Самыми частыми видами ГЭ являются:
1. Субкортикальная артериосклеротическая ГЭ (то, что раньше называли болезнью Бинсвангера), которая проявляется когнитивным снижением, лобной диспраксией ходьбы и тазовыми нарушениями 2. Мультиинфарктная ЭП проявляется когнитивным снижением, синдромом паркинсонизма (чаще паркинсонизмом нижней части тела), псевдобульбарным и пирамидным синдромами
Статья добавлена 2 ноября 2018 г.
Источник
Л. А. Калашникова
профессор, доктор медицинских наук
НЦ неврологии РАМН
Артериальная гипертония является одним из самых распространенных заболеваний. В России ею страдает около 40% взрослого населения. Опасность артериальной гипертонии заключается в том, что она вызывает поражение артерий различных органов, в том числе головного мозга, что с течением времени может приводить к нарушениям мозгового кровообращения (НМК) как ишемического характера (инфаркт мозга), так и геморрагического (кровоизлияние в мозг). Коварство артериальной гипертонии в том, что в части случаев она протекает бессимптомно, не проявляясь головными болями или головокружением, вследствие чего люди нередко не знают о наличии у них повышенного артериального давления (АД) и не принимают гипотензивные препараты. Иногда в этих случаях они впервые узнают о повышенном АД только после развития НМК. Более того, некоторые люди знают о повышенном АД, но считают, что нет необходимости в приеме гипотензивных препаратов, так как чувствуют себя удовлетворительно и не страдают головными болями. Между тем повышенное АД оказывает повреждающее действие на стенки артерий мозга, изменение которых со временем может стать причиной инсульта. Необходимо также иметь в виду, что большое значение для поражения артериальной стенки имеют не только абсолютные значения АД, но и гемодинамические особенности артериальной гипертонии: повышение диастолического давления, вариабельность систолического АД, нарушение циркадного ритма АД (отсутствие физиологического снижения АД в ночное время или его повышение, эпизоды чрезмерного ночного снижения АД). В связи с последним даже умеренная артериальная гипертония требует своевременной коррекции, так как может приводить к мозговым осложнениям.
При артериальной гипертонии преимущественно поражаются небольшие артерии (диаметром менее 500-800 мкм), снабжающие кровью глубокие отделы полушарий головного мозга (белое вещество, внутренняя капсула, подкорковые ганглии). Такая избирательность поражения обусловлена особенностями анатомического строения артериальной системы, вследствие которых именно стенка небольших артерий глубоких областей головного мозга испытывает наибольшее давление и претерпевает наибольшие деструктивные изменения.
Поражение церебральных артерий при артериальной гипертонии приводит к развитию небольших глубинно расположенных (лакунарных) инфарктов головного мозга. Клинически они проявляются особым видом НМК – лакунарным инсультом. Он имеет ряд отличительных клинических проявлений: сохранность сознания в остром периоде, отсутствие симптомов поражения коры головного мозга (расстройства речи, письма и т.п.), хорошее восстановление нарушенных функций с течением времени. Лакунарные инфаркты хорошо видны при магнитно-резонансной томографии в виде небольших глубинно расположенных очагов ишемии размером не более 1 см, редко – 1,5 см. Дальнейшее течение сосудистой патологии определяется распространенностью поражения артерий мозга и лечебной тактикой. Если у человека, перенесшего лакунарный инсульт, отсутствуют клинические симптомы диффузного поражения головного мозга (снижение памяти, двустороннее повышение мышечного тонуса, трудности контроля тазовых функций) и нет признаков диффузного поражения мозга на томограммах, то прогноз, как правило, благоприятный при условии проведения вторичной медикаментозной профилактики. Если же у пациента есть клинические и томографические признаки диффузного повреждения головного мозга, то после перенесенного лакунарного инсульта они чаще всего постепенно нарастают.
Артериальная гипертония является причиной не только острых ишемических НМК (лакунарных инфарктов), но и постепенно прогрессирующей недостаточности кровоснабжения головного мозга, приводящей к формированию сосудистой (дисцирку-ляторной) энцефалопатии. Ее развитие связано с распространенным поражением (артериолосклерозом) артерий диаметром менее 150-200 мкм, снабжающих кровью белое вещество полушарий головного мозга и подкорковые ганглии, что приводит к их ишемии. Клинически энцефалопатия проявляется когнитивными нарушениями (в первую очередь, снижением памяти), изменением походки (замедление, пришаркивание, неустойчивость), нечеткостью речи, реже – поперхиванием при глотании, трудностью контроля мочеиспускания. Развитие речевых нарушений по типу афазии нехарактерно, так как кора головного мозга остается относительно интактной, и основные изменения локализуются в более глубоких отделах полушарий мозга. Симптомы энцефалопатии могут нарастать постепенно или впервые выявляться после лакунарного инсульта. Большое значение в диагностике сосудистой (дисциркуляторной) энцефалопатии имеет нейровизуализация – рентгеновская компьютерная или магнитно-резонансная томография мозга. Она обнаруживает диффузное изменение белого вещества полушарий головного мозга (обозначаемое термином “лейкоареоз”), небольшие лакунарные инфаркты (часто асимптомные), расширение желудочков головного мозга. В быту пациенты с дисциркуляторной энцефалопатией нередко трактуются как страдающие склерозом, хотя для них нехарактерно атеросклеротическое поражение магистральных артерий головы с окклюзией или выраженным стенозом их просвета.
Первичная и вторичная профилактика острых и хронических прогрессирующих сосудистых заболеваний головного мозга при артериальной гипертонии состоит в своевременном выявлении повышенного АД и его коррекции. С этой целью используются различные группы гипотензивных препаратов: ингибиторы ангиотензин-превращающего фермента и его рецепторов, блокаторы кальциевых каналов, диуретики, бета-блокаторы, альфа-блокаторы. При этом необходимо иметь в виду, что не следует снижать АД ниже “рабочего” уровня, так как в условиях суженного просвета интрацеребральных артерий (артериолосклероз) это может усилить ишемию мозга по механизму сосудисто-мозговой недостаточности и привести к нарастанию очаговой неврологической симптоматики, появлению общей слабости и головокружения. Пациенты также нуждаются в назначении препаратов комплексного действия, улучшающих кровообращение и питание головного мозга (Кавинтон и др.), и препаратов, улучшающих реологические свойства крови, поскольку при артериальной гипертонии отмечаются выраженные нарушения кровообращения в мелких сосудах головного мозга.
Эффективность средств, нормализующих кровообращение в тканях мозга, подтверждена многочисленными исследованиями. Уже не одно десятилетие медики всего мира используют их для снижения осложнений сосудистых заболеваний. Чтобы действие препаратов оказывало максимальный эффект, необходимо исключить воздействие отрицательно влияющих факторов. Курение, чрезмерное употребление алкоголя, пища, богатая холестерином, повышенные умственные нагрузки – всё это негативно сказывается на состоянии сосудов.
При гипертонической энцефалопатии назначается препарат Кавинтон, который оказывает комплексное действие. Он способствует нормализации сосудистого тонуса, обеспечивает доставку крови в участки мозга с недостаточным кровообращением, улучшает текучесть крови, а также питание и энергообеспечение головного мозга в условиях недостаточного кровообращения за счет повышения доставки и усвоения нервными клетками глюкозы и кислорода – веществ, необходимых для их нормальной работы. Нехватка этих веществ может привести к отмиранию нейронов, отвечающих за память и мышление. Следствием этого является прогрессирующее ослабление памяти и внимания. Курсовое применение Кавинтона и Кавинтона форте в виде раствора и таблеток у данной категории пациентов сопровождается восстановлением функций памяти, позитивными изменениями в эмоционально-волевой сфере, уменьшением слабости, головокружения, неустойчивости походки. На фоне курсового лечения Кавинтоном достигается заметное улучшение физических, психических и социальных функций, качества жизни.
Одним из важных аспектов лечения нарушений мозгового кровообращения у пациентов с артериальной гипертонией является лечение головной боли. Следует отметить, что она не всегда связана с повышением АД, а может быть обусловлена снижением тонуса сосудов головного мозга, которое хорошо поддается лечению Кавинтоном форте. При недостаточности мозгового кровообращения, в том числе при артериальной гипертонии, Кавинтон форте принимают по 1 таблетке 3 раза в день после еды, в течение 3 месяцев, с повтором курса лечения через полгода. При так называемой “головной боли напряжения” могут помогать антидепрессанты.
Своевременное выявление, комплексное лечение, регулярный контроль и нормализация АД, коррекция недостаточности мозгового кровообращения при артериальной гипертонии служат залогом предотвращения таких грозных осложнений, как инсульт и инфаркт головного мозга.
Источник
Что такое гипертоническая болезнь?
Это хроническое состояние, при котором кровяное давление повышено. Его отмечают в виде двух чисел, и оптимальное значение – 120/80 мм рт. ст. Первое число – это систолическое давление, которое возникает при выбросе крови из левого желудочка сердца в аорту в момент систолы (сокращения желудочков сердца). Второе число означает диастолическое давление, когда сердечная мышца расслаблена. Кровяное давление повышается при физических нагрузках, эмоциональном возбуждении, но его значение должно быть близким к нормальному в состоянии покоя. Если при нескольких измерениях, выполненных в разное время, систолическое давление превышает 139 мм рт. ст. и/или диастолическое давление превышает 90 мм рт. ст., диагностируют гипертонию.
Стойкое повышение кровяного давления связывают с несколькими факторами, среди которых лишний вес и недостаточная физическая активность, неправильное питание, вредные привычки, высокий уровень стресса.
Причины и факторы риска
Гипертензия может быть первичной или вторичной:
- первичная (эссенциальная) гипертония встречается чаще – по разным оценкам в 85-95% случаев. Ее появление не связано с сопутствующими заболеваниями, давление повышается под влиянием комплекса факторов;
- вторичная (симптоматическая) гипертоническая болезнь встречается в 5-15%. В этом случае высокое давление относится к числу симптомов, которые могут быть связаны с эндокринными нарушениями, болезнями почек, аномалиями крупных сосудов.
Когда нарушается регуляция и поддержание оптимального кровяного давления, возникает первичная гипертония. Причиной ее возникновения обычно является постоянное нервное перенапряжение. При диагностике важно как можно точнее установить, чем вызвана гипертония, нет ли у нее вторичных причин (наличие болезней, из-за которых повышается давление).
Есть ряд факторов риска, увеличивающих шансы развития первичной гипертонии:
- лишний вес (ожирение);
- недостаточная активность, гиподинамия, отсутствие физических нагрузок;
- употребление алкоголя и курение;
- стресс, постоянное эмоциональное напряжение;
- недостаток сна, его низкое качество, бессонница;
- избыточное количество потребляемой соли;
- неправильно организованный режим сна и отдыха (в том числе из-за ненормированного или слишком длинного рабочего дня);
- изменения гормонального фона (у женщин могут быть связаны с приемом оральных контрацептивов, с наступлением менопаузы);
- наследственные факторы (всего выявлено более 20 генов, которые определяют предрасположенность к гипертонии);
- возраст старше 65 лет (заболевание может встречаться и у молодых людей, периодически контролировать артериальное давление стоит уже после 35 лет);
- неправильное питание (недостаток овощей и фруктов в рационе, избыток продуктов с высоким содержанием трансжиров и насыщенных жиров);
- болезни почек, сахарный диабет и некоторые другие сопутствующие состояния, заболевания.
Многие из этих факторов связаны между собой и усиливают действие друг друга. Часть из них можно контролировать (например, рацион и режим питания, сон, физическую активность, вес, употребление алкоголя, курение). Это – простой способ снизить риск появления гипертонии или улучшить самочувствие в случае, если давление уже повышено.
Классификация
Для классификации заболевания применяют два подхода: по степеням и стадиям. Степени гипертонии различаются тем, до каких значений поднимается артериальное давление, разница между стадиями – в течении заболевания, в количестве, тяжести сопутствующих органических поражений.
Первая степень
Систолическое артериальное давление – более 139 и менее 159 мм рт. ст., а диастолическое находится на уровне 90-99 мм рт. ст. При повышенных значениях нормализовать кровяное давление можно, скорректировав образ жизни. Для этого нужно увеличить физическую активность, скорректировать питание, отказаться от вредных привычек, снизить уровень стресса.
Вторая степень
При второй степени значения артериального давления становятся высокими и составляют 160-179 мм рт. ст. для систолического и 100-109 мм рт. ст. для диастолического. При таких значениях нагрузка на сердце сильно увеличивается. Кровоснабжение головного мозга ухудшается, и это может вызывать головные боли и головокружение, снижение работоспособности. Возникают изменения на глазном дне. Начинается склероз тканей и сосудов почек, выделительная функция нарушается, возможно развитие почечной недостаточности. Состояние сосудов ухудшается. Для лечения нужно изменить образ жизни, а также начать прием лекарств.
Третья степень
Значение систолического давления – выше 180 мм рт. ст., диастолического – выше 110 мм рт. ст. При гипертонической болезни нагрузка на сердце становится слишком высокой и провоцирует необратимые изменения. Давление нужно постоянно снижать с помощью лекарств. Без этого возникает угроза острой сердечной недостаточности, аритмии, стенокардии, инфаркта миокарда, других тяжелых состояний. Пациентам с гипертонией третьей степени нужно постоянно находиться под наблюдением у врача. Необходим непрерывный прием лекарств, снижающих кровяное давление.
Таблица 1. Здесь можно быстро взглянуть на цифры и понять степень гипертонии (или её отсутствие)
| Артериальное давление | Систолическое (мм рт. ст.) | Диастолическое (мм рт. ст.) |
|---|---|---|
| В норме | < 130 | < 85 |
| В норме, т.н. предгипертония | 130-139 | 85-89 |
| 1 – лёгкая степень гипертонии | 140-159 | 90-99 |
| 2 – умеренная степень гипертонии | 160-179 | 100-109 |
| 3 – тяжёлая степень гипертонии | ≥ 180 | ≥ 110 |
Стадии гипертонии
Болезнь развивается постепенно. Всего выделяют три стадии.
- Первая стадия: умеренная гипертоническая болезнь. Кровяное давление нестабильно, его значения могут изменяться в течение дня. На этой стадии состояние внутренних органов и центральной нервной системы остается нормальным, признаков органического поражения нет. Гипертонические кризы случаются редко и протекают относительно легко.
- Вторая стадия: тяжелая гипертония. На второй стадии происходит значительное повышение артериального давления, самочувствие часто ухудшается, гипертонические кризы становятся тяжелыми. На этом этапе из-за постоянно высокого кровяного давления начинаются изменения внутренних органов. Появляются сосудистые нарушения, ухудшается кровоснабжение головного мозга. Артерии сетчатки сужаются. Развивается гипертрофия левого желудочка сердца, и это увеличивает риск тяжелых сердечных патологий. Появляются признаки нарушений работы почек (повышение уровня альбумина в моче, повышение уровня креатинина в сыворотке крови)
- Третья стадия: очень тяжелая гипертония. Кровяное давление становится критически высоким – выше 200 мм рт. ст. для систолического и 125 мм рт. ст. для диастолического. Усиливаются органические поражения, развивается сердечная недостаточность, тромбозы мозговых сосудов, аневризмы, почечная недостаточность и другие тяжелые состояния. Часто происходят тяжелые гипертонические кризы.
Симптомы
Даже при значительном повышении артериального давления у гипертонической болезни долгое время может не быть симптомов. По этой причине нужно периодически измерять кровяное давление (контроль особенно важен для тех, кто старше 35 лет). Измерить давление можно автоматическим электронным тонометром – такие приборы продаются в аптеках.
Среди основных симптомов гипертонии – головная боль, головокружение, тяжесть в голове. Эти проявления связаны со спазмом сосудов и ухудшением кровоснабжения головного мозга. Возможно кровотечение из носа, звон в ушах, снижение зрения, сердечные аритмии. При тяжелом течении гипертонической болезни может появляться слабость, боли в груди, тошнота, рвота, тремор («дрожание» мышц). Среди других симптомов – появление пелены или черных точек перед глазами, проблемы со сном, сильное сердцебиение, шум в ушах.
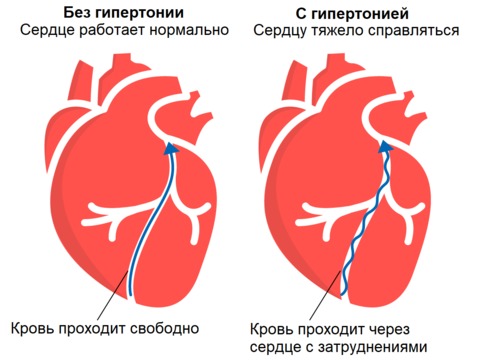
 Рисунок 1. При гипертонической болезни стенки сердца могут гипертрофироваться – а это ухудшает кровообращение.
Рисунок 1. При гипертонической болезни стенки сердца могут гипертрофироваться – а это ухудшает кровообращение.
Если болезнь прогрессирует, острота зрения постепенно снижается, может уменьшаться чувствительность рук или ног, в тяжелых случаях возможен их паралич. В периоды стресса, на фоне нервного перенапряжения или физической активности симптомы могут нарастать. Чаще они проявляются у людей среднего и пожилого возраста. Заболевание протекает тяжелее при наличии лишнего веса, вредных привычек, при склонности к перееданию, при высоком уровне стресса.
Обратиться за консультацией к терапевту или кардиологу нужно при регулярных головных болях, головокружении, проблемах со зрением, если при самостоятельном измерении кровяного давления его значения часто повышены.
Диагностика
Обычно диагностика ведется в трех направлениях:
- измерение кровяного давления. Выполняется с интервалом в несколько часов или на протяжении 2-3 дней для того, чтобы определить степень гипертонии и ее стадию;
- выявление причин болезни. Важно определить, является ли артериальная гипертензия первичной или вторичной (вызванной другими заболеваниями). Во втором случае может потребоваться специфическое лечение;
- контроль общего состояния здоровья. При обследовании контролируют состояние сердца, сосудов головного мозга, глазного дна, почек. Из-за повышенного кровяного давления работа этих органов нарушается. При диагностике важно оценить их состояние.
На первом приеме врач проведет опрос, соберет детали анамнеза, которые относятся к заболеванию. Будет нужна информация о том, как долго пациент страдает от гипертонии, каким является уровень артериального давления, есть ли симптомы болезней сердца, апноэ, сильный храп, были ли у человека или его близких родственников инсульты, заболевания периферических артерий, подагра, диабет, болезни почек. Врач обязательно задаст вопросы об образе жизни: физической активности, вредных привычках, режиме питания, приеме лекарств.
Для пациентов с артериальной гипертензией проводят следующие обследования:
- измерение артериального давления. Его измеряют несколько раз в состоянии покоя (за полчаса до измерения исключают физическую активность, употребление кофеина, курение), измерения проводят в разное время суток;
- общее обследование: измерение роста и веса, окружности талии, прощупывание живота, оценка пульсации периферических артерий;
- анализ мочи. Важны уровни альбумина и креатинина – отклонение от нормы указывает на нарушение работы почек и требует проведения УЗИ;
- анализ крови для контроля уровней калия, креатинина, липидов, назначают УЗИ почек. Оценка уровня липидов нужна для контроля липидного обмена, чтобы исключить риск осложнений со стороны сердечно-сосудистой системы;
- ЭКГ выполняют при выявлении гипертрофии левого желудочка для контроля состояния сердца.
Дополнительно врач может направить пациента на кардиологическое или неврологическое обследование, на обследование органов дыхательной системы.
Лечение гипертонической болезни
Артериальная гипертензия – болезнь, которую нельзя окончательно вылечить, но можно контролировать. Терапия и изменение образа жизни позволяют остановить развитие гипертонии, уменьшить частоту и тяжесть кризов и убрать симптомы. Но самое главное – снизить риски для сердечно-сосудистой системы, головного мозга, почек.
Лечение начинают с коррекции образа жизни:
- отказ от курения;
- отказ от употребления алкоголя или существенное ограничение количества спиртного;
- диета: рацион корректируют, уменьшают потребление соли (менее 3,75 г в сутки), увеличивают количество овощей и фруктов (в идеале нужно 5 порций в день), цельнозерновых, молочных продуктов, продуктов со сниженной жирностью, ограничивают потребление калорий. Если нет противопоказаний и заболеваний почек, увеличивают употребление продуктов, содержащих калий (шпинат, фасоль, тыква, рыба, молоко, кефир, йогурт и другие);
- увеличение физической активности. Рекомендуют умеренные нагрузки, способствующие снижению веса и укреплению сердечно-сосудистой системы.
Артериальное давление при лечении снижают до целевых значений (ниже 130/80 мм рт. ст.), чтобы уменьшить риск осложнений. При таком снижении нужен постоянный контроль врача. Используемый для домашних измерений тонометр должен регулярно калиброваться. Для пациентов с диабетом, беременных женщин, пожилых и ослабленных людей применение антигипертензивных препаратов требует особой осторожности.
Для лечения гипертонии могут использоваться:
- адренергические модификаторы. Снижают активность симпатической нервной системы и уменьшают кровяное давление, но могут вызывать сонливость, заторможенность, и поэтому применяются редко;
- ингибиторы АПФ. Уменьшают периферическое сосудистое сопротивление, часто назначаются больным с диабетом;
- блокаторы рецепторов ангиотензина II. Имеют действие, схожее с ингибиторами АПФ, а поэтому не назначаются вместе с ними. Не назначаются при беременности;
- бета-блокаторы. Обеспечивают снижение артериального давления за счет замедления сердечного ритма;
- блокаторы кальциевых каналов. Снижают общее периферическое сосудистое сопротивление, могут провоцировать рефлекторную тахикардию;
- прямые вазодилататоры. Оказывают прямое действие на кровеносные сосуды, применяются при тяжелой гипертонии;
- диуретики. Уменьшают объем плазмы крови, что позволяет снизить артериальное давление, но при этом могут спровоцировать гиперкалиемию.
Важно! Назначать лекарства и их дозировки должен терапевт или кардиолог после обследования. Прием лекарств без назначения врача может быть опасным.
Если врач назначает прием лекарств, периодически нужно проходить контрольные осмотры, чтобы оценивать эффективность лечения и корректировать его. Важно скорректировать образ жизни, восстанавливать нормальное состояние здоровья так, чтобы для контроля течения гипертонической болезни требовалось минимальное количество медикаментов.
Возможные осложнения
Из-за повышенного кровяного давления стенки артерий теряют эластичность, а сердечная мышца работает со слишком высокой нагрузкой. Это увеличивает риск стенокардии, острой сердечной недостаточности, инфаркта. Из-за нарушений кровоснабжения головного мозга возможны транзиторные ишемические атаки и инсульты. Тяжесть гипертонии будет нарастать без лечения и коррекции образа жизни: давление продолжит повышаться, и это приведет к поражению внутренних органов, ухудшит общее состояние здоровья и самочувствие. Курение, употребление алкоголя, переедание, недостаток физической активности и высокий уровень стресса ускоряют развитие гипертонической болезни, делают ее течение более сложным.
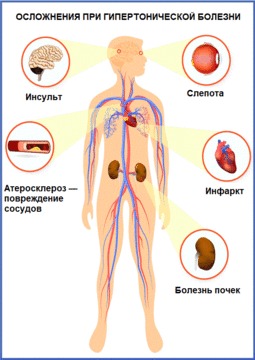 Рисунок 2. Наглядно: какие бывают осложнения при гипертонической болезни. Источник: СС0 Public Domain
Рисунок 2. Наглядно: какие бывают осложнения при гипертонической болезни. Источник: СС0 Public Domain
Последствия
Без лечения артериальная гипертензия провоцирует тяжелые последствия. Постоянный спазм сосудов головного мозга приводит к ишемии, инсульту. Они опасны тяжелой инвалидностью и даже смертью. Когда нагрузка на сердечную мышцу становится слишком высокой, возникает тахикардия, аритмия, сердечная недостаточность. Без лечения возможен инфаркт миокарда.
Тяжесть гипертонических кризов возрастает, они становятся осложненными, угрожают жизни и могут сопровождаться инсультом, острым коронарным синдромом и другими тяжелыми состояниями. Качество жизни на фоне гипертонической болезни без адекватной терапии и восстановления нормального состояния здоровья резко снижается, вплоть до тяжелой инвалидности.
Прогноз
Прогноз является хорошим, если пациент вовремя обращается к врачу, принимает меры для контроля кровяного давления и влияющих на гипертоническую болезнь факторов. В этом случае удается избежать отдаленных последствий гипертонии и ее тяжелого течения. Даже при тяжелой степени артериальной гипертензии необходимо проходить лечение и корректировать образ жизни.
Профилактика
Для профилактики гипертонической болезни рекомендован самостоятельный контроль артериального давления в возрасте старше 35 лет или при появлении симптомов гипертонии. Важно исключать действие факторов, провоцирующих повышение кровяного давления: контролировать питание, исключить курение и употребление алкоголя, снижать уровень стресса, больше времени уделять физической активности: словом, вести здоровый образ жизни.
 Рисунок 3. Профилактика гипертонии. Источник: СС0 Public Domain
Рисунок 3. Профилактика гипертонии. Источник: СС0 Public Domain
Заключение
Артериальная гипертензия – опасное заболевание, но его можно контролировать, сохраняя нормальное состояние здоровья и снижая риск осложнений. Для этого важно следить за уровнем артериального давления, контролировать вес, вести здоровый образ жизни, проходить профилактические осмотры у терапевта или кардиолога.
Источники
- George L. Bakris, MD, Артериальная гипертензия. // Справочник MSD – 2019
- Российское кардиологическое общество. Клинические рекомендации. Артериальная гипертензия у взрослых. – 2019
- WHO. Гипертония.
Источник
