Сосуды и нервы почек

Кровеносное русло почки представлено артериальными и венозными сосудами и капиллярами, по которым в течение суток протекает от 1500 до 1800 л крови. Кровь в почку поступает по почечной артерии (ветвь брюшной части аорты), которая в воротах почки делится на переднюю и заднюю ветви. Встречаются добавочные артерии почки, которые вступают в ворота почки или проникают в почку через ее поверхность. В почечной пазухе передняя и задняя ветви почечной артерии проходят впереди и позади почечной лоханки и делятся на сегментарные артерии. Передняя ветвь отдает четыре сегментарные артерии: к верхнему, верхнему переднему, нижнему переднему и нижнему сегментам. Задняя ветвь почечной артерии продолжается в задний сегмент органа под названием задней сегментарной артерии. Сегментарные артерии почки ветвятся на междолевые артерии, которые идут между соседними почечными пирамидами в почечных столбах. На границе мозгового и коркового вещества междолевые артерии ветвятся и образуют дуговые артерии, располагающиеся над основаниями почечных пирамид, между корковым и мозговым веществом почки. От дуговых артерий в корковое вещество отходят многочисленные междольковые артерии, дающие начало приносящим клубочковым артериолам. Каждая приносящая клубочковая артериола (приносящий сосуд); (arteriola glomerularis afferens, s.vas afferens) распадается на капилляры, петли которых образуют клубочковую капиллярную сеть (rete capillare glomerulare), или клубочек (glomerulus). Из клубочка выходит выносящая клубочковая артериола, или выносящий сосуд (arteriola glomerularis efferens, s.vas efferens), диаметр ее меньше, чем диаметр приносящей клубочковой артериолы. Выйдя из клубочка, выносящая клубочковая артериола распадается на капилляры, которые оплетают почечные канальцы (нефронов), образуя капиллярную сеть коркового и мозгового вещества почки. Такое разветвление приносящего артериального сосуда на капилляры клубочка и образование из капилляров выносящего артериального сосуда получило название чудесной сети (rete mirabili). В мозговое вещество почки от дуговых и междолевых артерий и от некоторых выносящих клубочковых артериол отходят прямые артериолы, которые распадаются на капилляры, кровоснабжающие почечные пирамиды.
Выносящие артериолы в дальнейшем образуют перитубулярную юкстамедуллярную капиллярную сеть.
Перитубулярная капиллярная сеть. В средней и поверхностной зоне коркового вещества выносящие клубочковые артериолы образуют перитубулярные капилляры, которые, окутывая проксимальный и дистальный почечные канальцы, кровоснабжают их. Капилляры коркового вещества открываются в радиально расположенные междольковые вены, которые последовательно впадают в дуговые вены (vv. arcuatae), а те в свою очередь – в почечную и нижнюю полую вены.
Юкстамедуллярная капиллярная сеть. В юкстамедуллярной зоне каждая выносящая клубочковая артериола устремляется по направлению к мозговому веществу почки, где распадается на пучки прямых артериол (arteriolae rectae). Каждый пучок состоит примерно из 30 нисходящих сосудов, при этом те из них, которые находятся на периферии пучка, разветвляются на капиллярную сеть в наружной зоне мозгового вещества. Центральная часть пучка прямых артериол, состоящая из нисходящих и восходящих сосудов, проникает глубоко в зону мозгового вещества. Эти сосуды повторяют ход колен петли Генле. Ближе к почечному сосочку сосуды изменяют своё направление на противоположное. Они распадаются на несколько ветвей и в виде прямых венул (venulae rectae) пронизывают мозговое вещество почки. Венулы впадают в дуговые вены (vv. arcuatae), которые затем переходят в междолевые вены (vv. interlobares) и, впадая в почечную вену, через почечные ворота покидают почки.
Кровоснабжение почки значительное (величина почечного кровотока составляет 1000-1200 мл/мин – 20-25% от величины сердечного выброса) и превышает кровоснабжение всех других органов. Кровоснабжение почек происходит неравномерно: на долю коркового вещества приходится 80-85% общего почечного кровотока, а на долю мозгового вещества почки – менее 10%, тем не менее считают, что в количественном отношении медуллярный кровоток примерно в 15 раз выше кровотока покоящейся мышцы и равен кровотоку через головной мозг.
Из капиллярной сети коркового вещества почки формируются венулы; сливаясь, они образуют междольковые вены, впадающие в дуговые вены, расположенные на границе коркового и мозгового вещества. Сюда же впадают и венозные сосуды мозгового вещества почки. В самых поверхностных слоях коркового вещества почки и в фиброзной капсуле формируются так называемые звездчатые венулы, которые впадают в дуговые вены. Они, в свою очередь, переходят в междолевые вены, которые вступают в почечную пазуху, сливаются друг с другом в более крупные вены, формирующие почечную вену. Почечная вена выходит из ворот почки и впадает в нижнюю полую вену.
Лимфатические сосуды почки сопровождают кровеносные сосуды, вместе с ними выходят из почки через ее ворота и впадают в поясничные лимфатические узлы.
Нервы почки отходят от чревного сплетения, узлов симпатического ствола (симпатические волокна) и от блуждающих нервов (парасимпатические волокна). Вокруг почечных артерий образуется почечное сплетение, отдающее волокна в вещество почки. Афферентная иннервация осуществляется из нижнегрудных и верхнепоясничных спинномозговых узлов.
Источник
Оглавление темы “Топографическая анатомия почки.”:
- Почки. Почка. Топография почки. Строение почки.
- Топография почек. Скелетотопия почек.
- Синтопия почки. Фиксация почки. Артерии почки.
- Почечные вены. Лимфатические сосуды почки. Иннервация почки.
Почки. Почка. Топография почки. Строение почки.
Почки располагаются в верхнем отделе забрюшинного пространства по обеим сторонам позвоночника. По отношению к задней брюшной стенке почки лежат в поясничной области. По отношению к брюшине они лежат экстраперитонеально.
На переднюю брюшную стенку почки проецируются в подреберных областях, частично в надчревной; правая почка нижним концом может достигать правой боковой области.
Правая почка, как правило, располагается ниже левой, чаще всего на 1,5—2 см.
Почка имеет бобовидную форму. В почке различают верхний и нижний концы (полюсы), переднюю и заднюю поверхности, латеральный (выпуклый) и медиальный (вогнутый) края. Медиальный край обращен не только медиально, но и несколько вниз и вперед. Средняя вогнутая часть медиального края содержит почечные ворота, hilum renale, через которые входят почечные артерии и нервы и выходят вена и мочеточник. Вертикальный размер почки — 10—12 см, поперечный — 6—8 см, толщина — 3—5 см. Выпуклый край почки обращен назад и кнаружи, он отстоит на 9—13 см от срединной линии.
Продольные оси почек образуют острый угол, открытый книзу, то есть верхними полюсами почки сближаются (конвергируют), а нижними — расходятся (дивергируют).
Почка окружена тремя оболочками, из которых фиброзная капсула, capsula fibrosa, прилегает к паренхиме органа; за ней идет жировая клетчатка, которую в клинической практике чаще называют paranephron. Ее ограничивает жировая капсула, capsula adiposa. Самой наружной оболочкой является fascia renalis, образованная забрюшинной фасцией, fascia extraperitonealis.
Топография почек. Скелетотопия почек.
Верхний конец левой почки расположен на уровне верхнего края XI ребра, правой — на уровне одиннадцатого межреберья.
Ворота левой почки лежат на уровне ХII ребра, правой — ниже XII ребра. Передняя проекция почечных ворот, «передняя почечная точка», определяется в углу между наружным краем прямой мышцы живота и реберной дугой, то есть справа совпадает с проекционной точкой желчного пузыря.
Нижний конец левой почки располагается по линии, соединяющей нижние точки X ребер, правой — на 1,5—2 см ниже.
Со стороны поясничной области почки проецируются на уровне XII грудного, I и II (иногда и III) поясничных позвонков, причем наружный край почек отстоит от срединной линии примерно на 10 см.
Ворота почки проецируются на уровне тела I поясничного позвонка (или хряща между I и II поясничными позвонками).
Задняя проекция почечных ворот, «задняя почечная точка», определяется в углу между наружным краем мышцы, выпрямляющей позвоночник, и XII ребром.
Давление в передней и задней точках при пальпации в случаях поражения почечной лоханки обычно вызывает резкую боль.
В воротах почки лежат окруженные жировой клетчаткой почечная артерия, вена, ветви почечного нервного сплетения, лимфатические сосуды и узлы, лоханка, переходящая книзу в мочеточник. Все перечисленные образования составляют так называемую почечную ножку.
В почечной ножке наиболее переднее и верхнее положение занимает почечная вена, несколько ниже и кзади располагается почечная артерия, наиболее низко и кзади лежит почечная лоханка с началом мочеточника. Иначе говоря, и спереди назад, и сверху вниз элементы почечной ножки располагаются в одинаковом порядке (для запоминания: Вена, Артерия, Лоханка — ВАЛя).
Синтопия почки. Фиксация почки. Артерии почки.
Почки соприкасаются со многими органами брюшной полости и забрюшинного пространства, но не прямо, а посредством своих оболочек, фасциально-клетчаточных прослоек, а спереди, кроме того, и брюшины.
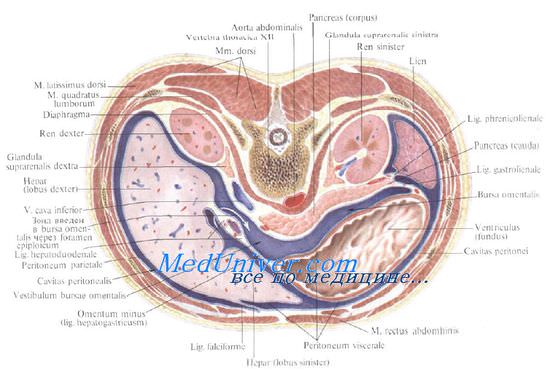
Позади почки, за fascia retrorenalis и fascia abdominis parietalis, расположены поясничный отдел диафрагмы, квадратная мышца поясницы, апоневроз поперечной мышцы живота и изнутри — поясничная мышца. За участком почки, лежащим выше XII ребра, находится плевральный реберно-диафрагмальный синус.
Над каждой почкой сверху и несколько кпереди и медиально от ее верхнего конца в фасциальной капсуле лежит надпочечник, gl. suprarenalis, примыкая своей задневерхней поверхностью к диафрагме.
Передняя поверхность правой почки в верхней трети или половине покрыта брюшиной, связывающей почку с печенью (lig. hepatorenale), и прилегает верхним концом к висцеральной поверхности правой доли печени. Ниже к переднелатеральной поверхности почки прилегает flexura coli dextra, к переднемедиальной поверхности (у ворот) — pars descendens duodeni. Нижний отдел передней поверхности почки подходит к брюшине правого брыжеечного синуса.

Перечисленные отделы этих органов отделены от почки fascia prerenalis и рыхлой клетчаткой.
Передняя поверхность левой почки вверху, где она прилегает к желудку, и ниже mesocolon transversum, где она прилегает к левому брыжеечному синусу, а через него к петлям тощей кишки, покрыта брюшиной. Кпереди от средних отделов левой почки располагаются хвост поджелудочной железы, селезеночные сосуды и flexura coli sinistra, а к латеральным отделам почки ниже ее середины прилегает нисходящая ободочная кишка; выше к участку левой почки, покрытому брюшиной, прилежит fades renalis селезенки (lig. splenorenale).
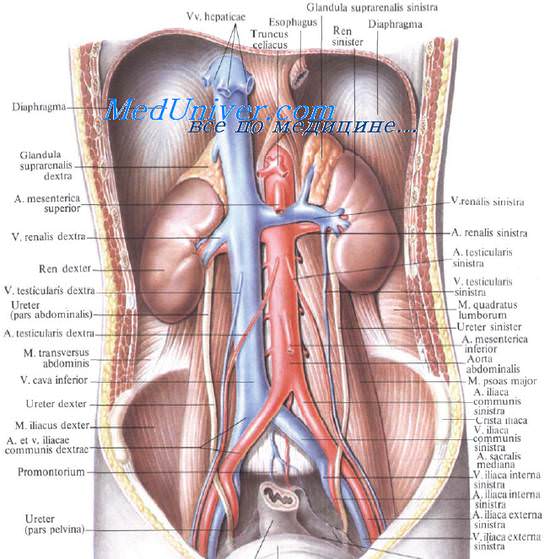
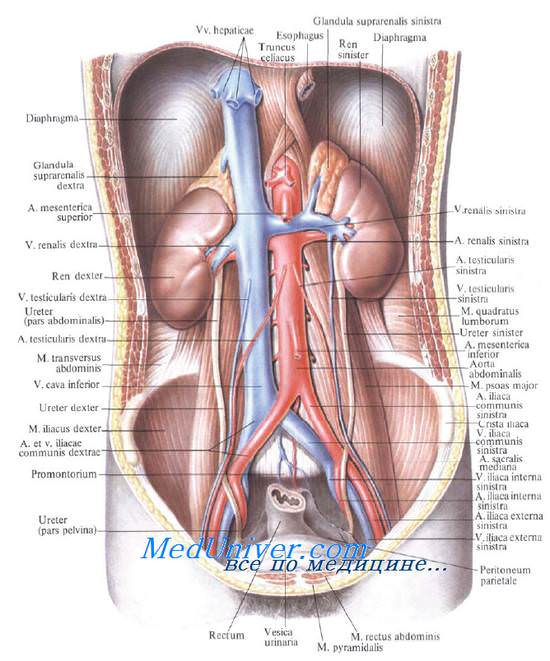
Медиально, со стороны ворот обеих почек, находятся тела XII грудного и I и II поясничных позвонков с медиальными участками начинающихся здесь ножек диафрагмы. Ворота левой почки прилегают к аорте, а правой — к нижней полой вене (рис. 9.10).
Почку фиксируют почечные фасции, окружающая жировая клетчатка, сосуды почечной ножки и внутрибрюшное давление.

Почечные артерии, аа. renales, отходят от боковых стенок брюшной аорты ниже верхней брыжеечной артерии на уровне I—II поясничных позвонков и идут к воротам почек. A. renalis dextra проходит позади нижней полой вены и нисходящей части двенадцатиперстной кишки, она длиннее левой. Длина правой почечной артерии равна 5—6 см, левой — 3—4 см. Средний диаметр артерий равен 5,5 мм.
Кпереди от левой почечной артерии располагается хвост поджелудочной железы. В этом месте a. renalis sinistra может располагаться близко к селезеночной артерии, проходящей забрюшинно вдоль верхнего края хвоста поджелудочной железы.
От обеих почечных артерий отходят вверх тонкие аа. suprarenales inferiores, а вниз — rr. ureterici.
У ворот почки a. renalis делится обычно на две ветви: более крупную переднюю и заднюю, ramus anterior et ramus posterior. Разветвляясь в почечной паренхиме, эти ветви образуют две сосудистые системы: пред- и позадилоханочную.
Почки – пироговский срез
Внутри почки выделяют пять почечных сегментов: верхний, передневерхний, передненижний, нижний и задний. К каждому из них подходит одноименная артерия. Передняя ветвь почечной артерии кровоснабжает четыре сегмента, отдавая a. segmenti superioris, a. segmenti anterioris superioris, a. segmenti anterioris inferioris и а. segmenti inferioris. Задняя ветвь почечной артерии отдает только артерию заднего сегмента, a. segmenti posterioris, и rr. ureterici.
На поверхность почки сегменты проецируются приблизительно следующим образом. Верхний и нижний сегменты занимают концы почки, отграничиваясь линиями, идущими от верхнего и нижнего углов ворот почки к ее латеральному краю. Передневерх-ний и передненижний сегменты занимают переднюю часть почки.
Граница между ними идет поперечно через середину переднего края ворот почки. Задний сегмент занимает задний отдел почки между верхушечным и нижним сегментом (рис. 9.11).
Сегментарные артерии почки не анастомозируют друг с другом, что позволяет производить сегментарную резекцию почек. Разветвления чашек почечной лоханки согласуются с артериальными сегментами.
Довольно часто к одному из концов (обычно нижнему) почки подходит добавочная почечная артерия, что требует особой тщательности при перевязке сосудов во время нефрэктомии.
Учебное видео анатомии и топографии почки
Почечные вены. Лимфатические сосуды почки. Иннервация почки.
Почечные вены, vv. renales [Burow], впадают в нижнюю полую вену. Правая, естественно, короче, она обычно впадает ниже левой. В почечные вены впадает часть вен надпочечников. Левая почечная вена до своего впадения в v. cava inferior спереди пересекает аорту. В нее почти под прямым углом впадает левая яичковая (яичниковая) вена, v. testicularis (ovarica) sinistra.
Из-за этогоусловия для оттока по левой v. testicularis хуже, чем для правой, которая впадает в нижнюю полую вену под острым углом. В связи с этим в левой вене чаще возникает застой крови, который может привести к так называемому варикоцеле —расширению вен семенного канатика.
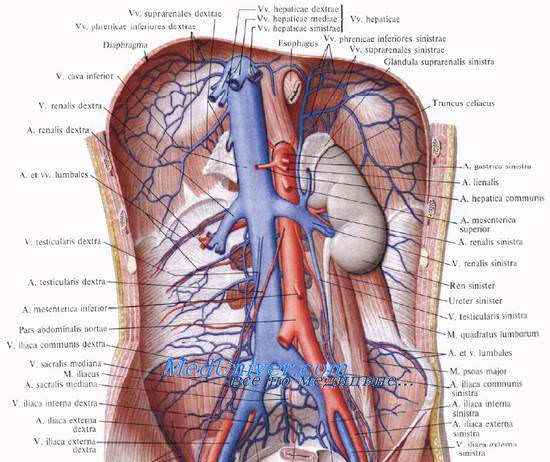
Притоки почечных вен анастомозируют с венами портальной системы, образуя портокавальные анастомозы с ветвями селезеночной вены, вен желудка, верхней и нижней брыжеечных вен.
Лимфатические сосуды из паренхимы и фиброзной капсулы почки направляются к воротам почки, где сливаются между собой и идут далее в составе почечной ножки к регионарным лимфатическим узлам: поясничным, аортальным и кавальным, откуда лимфа оттекает в cysterna chyli.
Иннервация почек осуществляется почечным нервным сплетением, plexus renalis, которое образуют ветви чревного сплетения, n. splanchnicus minor, и почечно-аортальный узел. В почку ветви сплетения проникают в виде периваскулярных нервных сплетений. Из почечного сплетения отходят ветви к мочеточнику и надпочечнику.
Видео анатомия почки от А.А. Стрелкова
– Вернуться в оглавление раздела “Топографическая анатомия, оперативная хирургия поясничной области и забрюшинного пространства”
Редактор: Искандер Милевски. Дата последнего обновления публикации: 15.9.2020
Источник
Кровеносное
русло почки представлено артериальными
и венозными сосудами и капиллярами, по
которым в течение суток проходит от
1500 до 1800 л крови. Кровь в почку поступает
по почечной артерии (ветвь брюшной части
аорты), которая в воротах почки делится
на переднюю и заднюю ветви. Встречаются
добавочные артерии ночки, которые
вступают в ворота почки или проникают
в почку через ее поверхность. В почечной
пазухе передняя и задняя ветви почечной
артерии проходит впереди и позади
почечной лоханки и делятся на сегментарные
артерии. Передняя ветвь отдает четыре
сегментарные артерии: к верхнему,
верхнему переднему, нижнему переднему
и к нижнему сегментам. Задняя ветвь
почечной артерии продолжается в задний
сегмент органа под названием задней
сегментарной артерии. Сегментарные
артерии почки ветвятся на междолевые
артерии, которые идут между соседними
почечными пирамидами в почечных столбах.
На границе мозгового и коркового
вещества
междолевые артерии ветвятся и образуют
дуговые артерии, располагающиеся над
основаниями почечных пирамид. От дуговых
артерии в корковое вещество отходят
многочисленные междольковые артерии,
дающие начало приносящим клубочковым
артериолам. Каждая приносящая клубочковая
артериола (приносящий сосуд),
распадается
на капилляры, петли которых образуют
клубочек.
Из
клубочка выходит выносящая клубочковая
артериола (выносящий сосуд),
но
диаметру меньшая, чем приносящая
артериола. Выйдя из клубочка, выносящая
клубочковая артериола распадается на
капилляры, которые оплетают почечные
канальцы,
образуй капиллярную сеть коркового и
мозгового вещества почки. Такое
разветвление приносящего артериального
сосуда на капилляры клубочка и образование
из капилляров выносящего артериального
сосуда получило название чудесной сети.
В
мозговое вещество почки от дуговых и
междолевых артерии и от некоторых
выносящих клубочковых аргериол отходят
прямые артериолы, кровоснабжающие
почечные пирамиды
[8].
Из
капиллярной сети коркового вещества
почки формируются венулы, которые,
сливаясь, образуют междольковые вены,
впадающие в дуговые вены, расположенные
на границе коркового и мозгового
вещества. Сюда же впадают и венозные
сосуды мозгового вещества почки. В самых
поверхностных слоях коркового вещества
почки и в фиброзной капсуле формируются
так называемые звездчатые венулы.
которые впадают в дуговые вены. Они в
свою очередь переходят в междолевые
вены, которые вступают в почечную пазуху,
сливаются друг с другом в более крупные
вены, формирующие почечную вену. Почечная
вена выходит из ворот почки и впадает
в нижнюю полую вену.
Лимфатические
сосуды почки сопровождают кровеносные
сосуды, вместе с ними выходят из почки
через ее ворота и впадают в поясничные
лимфатические узлы.
Нервы
почки происходят из чревного сплетения,
узлов симпатического ствола (симпатические
волокна) и из блуждающих нервов
(парасимпатические). Вокруг почечных
артерий образуется почечное сплетение,
отдающее волокна в вещество почки.
Афферентная иннервация осуществляется
из нижнегрудных и верхнепоясничных
спинномозговых узлов
[8].
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
№ 103 Почки, их развитие, анатомия, топография. Строение нефрона.
Аномалии развития почек.
Почка, rеп, — парный экскреторный орган, образующий и выводящий мочу.
Различают переднюю поверхность, facesanterior, и заднюю поверхность, facesposterior, верхний конец (полюс), extremitassuperior, и нижний конец, extremitasinferior, а также латеральный край, margolateralis, и медиальный край, margomedialis. В среднем отделе медиального края имеется углубление — почечные
ворота, hilumrenalis. В почечные ворота вступают почечная артерия и нервы, выходят
мочеточник, почечная вена, лимфатические сосуды. Почечные ворота переходят в
почечную пазуху, sinusrenalis. Стенки почечной пазухи образованы почечными сосочками и
выступающими между ними участками почечных столбов.
Топография почек. Почки расположены в поясничной области (regiolumbalis) по обе стороны от позвоночного столба, на внутренней поверхности
задней брюшной стенки и лежат забрю-шинно (ретроперитонеально). Левая почка
располагается несколько выше, чем правая. Верхний конец левой почки находится
на уровне середины XIгрудного позвонка, а верхний конец правой почки соответствует
нижнему краю этого позвонка. Нижний конец левой почки лежит на уровне верхнего
края IIIпоясничного позвонка, а нижний конец правой
почки находится на уровне его середины.
Оболочки
почки. Почка имеет
несколько оболочек: фиброзную капсулу, capsulafibrosa, жировую капсулу, capsulaadiposa, и почечную фасцию, fasciarenalis.
Строение
почки. Поверхностный слой
образует корковое вещество почки состоящее из почечных телец, проксимальных и дистальных канальцев нефронов.
Глубокий слой почки представляет собой мозговое вещество, в котором располагаются
нисходящие и восходящие части канальцев (нефронов), а также собирательные
трубочки и сосочковые канальцы.
Топография почек. Почки расположены в поясничной области (regiolumbalis) по обе стороны от позвоночного столба, на внутренней поверхности
задней брюшной стенки и лежат забрю-шинно (ретроперитонеально). Левая почка располагается
несколько выше, чем правая. Верхний конец левой почки находится на уровне
середины XIгрудного
позвонка, а верхний конец правой почки соответствует нижнему краю этого
позвонка. Нижний конец левой почки лежит на уровне верхнего края IIIпоясничного позвонка, а нижний конец правой
почки находится на уровне его середины.
Сосуды и нервы почки. Кровеносное русло почки представлено
артериальными и венозными сосудами и капиллярами. Кровь в почку поступает по
почечной артерии (ветвь брюшной части аорты), которая в воротах почки делится
на переднюю и заднюю ветви. В почечной пазухе передняя и задняя ветви почечной
артерии проходят впереди и позади почечной лоханки и делятся на сегментарные
артерии. Передняя ветвь отдает четыре сегментарные артерии: к верхнему,
верхнему переднему, нижнему переднему и к нижнему сегментам. Задняя ветвь
почечной артерии продолжается в задний сегмент органа под названием задней
сегментарной артерии. Сегментарные артерии почки ветвятся на междолевые
артерии, которые идут между соседними почечными пирамидами в почечных столбах.
На границе мозгового и коркового вещества междолевые артерии ветвятся и
образуют дуговые артерии. От дуговых артерий в корковое вещество отходят
многочисленные междольковые артерии, дающие начало приносящим клубочковым
артериолам. Каждая приносящая клубочковая артериола (приносящий сосуд), arteriolaglomerularisafferens, распадается на капилляры, петли которых образуют клубочек, glomerulus. Из клубочка выходит выносящая клубочковая артериола, arteriolaglomerularisefferens. Выйдя из клубочка, выносящая клубочковая
артериола распадается на
капилляры, которые оплетают почечные канальцы, образуя капиллярную сеть
коркового и мозгового вещества
почки. Такое разветвление приносящего артериального сосуда на капилляры
клубочка и образование из капилляров выносящего артериального сосуда получило
название чудесной сети, retemirabile. В мозговое вещество почки от дуговых и междолевых артерий и от
некоторых выносящих клубочковых артериол отходят прямые артериолы,
кровоснабжающие почечные пирамиды.
Из капиллярной сети коркового вещества почки формируются
венулы, которые, сливаясь, образуют междольковые вены, впадающие в дуговые
вены, расположенные на границе коркового, и мозгового вещества. Сюда же
впадают и венозные сосуды мозгового вещества почки. В самых поверхностных слоях
коркового вещества почки и в фиброзной капсуле формируются так называемые
звездчатые венулы, которые впадают в дуговые вены. Они в свою очередь переходят
в междолевые вены, которые вступают в почечную пазуху, сливаются друг с другом
вболее крупные вены,
формирующие почечную вену. Почечная вена выходит из ворот почки и впадает в
нижнюю полую вену.
Лимфатические сосуды почки сопровождают кровеносные сосуды,
вместе с ними выходят из почки через ее ворота
и впадают в поясничные
лимфатические узлы.
Нервы почки происходят из чревного
сплетения, узлов симпатического ствола (симпатические волокна) и из блуждающих
нервов (парасимпатические). Вокруг почечных артерий образуется почечное
сплетение, отдающее волокна в вещество почки. Афферентная иннервация
осуществляется из нижнегрудных и верхнепоясничных спинномозговых узлов.
№ 105 Анатомия мочевыводящих путей почки: нефрон, почечные чашки,
лоханка. Рентгеноанатомия почек.
Структурно-функциональной единицей почки является нефрон,
nephron, который состоит из капсулы клубочка, capsulaglomerularis и канальцев. Капсула охватывает
клубочковую капиллярную сеть, в результате формируется почечное (мальпигиево)
тельце, corpusculumrendle. Капсула клубочка продолжается в
проксимальный извитой каналец, tubuluscontortusproximalis. За ним следует петля нефрона, ansanephroni, состоящая из нисходящей и восходящей
частей. Петля нефрона переходит в дистальный извитой каналец, tubuluscontortusdistalis, впадающий в собирательную
трубочку, tubulusrenaliscolligens. Собирательные трубочки продолжаются в сосочковые протоки. На всем
протяжении канальцы нефрона окружены прилегающими к ним кровеносными
капиллярами.
Примерно 1 % нефронов полностью
располагается в корковом веществе
почки. Это корковые нефроны. У
остальных 20 % нефронов почечные тельца, проксимальные и дистальные отделы
канальцев находятся в корковом веществе на границе с мозговым, а их
длинные петли спускаются
в мозговое вещество — это околомозговые
(юкстамедуллярные) нефроны.
Каждый почечный сосочек на верхушке пирамиды охватывает
воронкообразная малая почечная чашка, calixrenalisminor. Иногда в одну малую почечную чашку обращено несколько почечных
сосочков. Из соединения двух-трех малых почечных чашек образуется большая
почечная чашка, calixrenalismajor. При слиянии друг с другом двух-трех больших почечных чашек
образуется расширенная общая полость — почечная лоханка, pelvisrenalis, напоминающая по форме уплощенную воронку. Почечная лоханка в
области ворот почки переходит в мочеточник. Малые и большие почечные чашки,
почечная лоханка и мочеточник составляют мочевыводящие пути.
Различают три формы образования почечной лоханки: эмбриональную,
фетальную и зрелую. При первой форме большие почечные чашки не выражены,
поэтому малые почечные чашки непосредственно впадают в почечную лоханку. При второй
форме имеющиеся большие почечные чашки переходят в мочеточник, а лоханка не
сформирована. При третьей форме наблюдается обычное число малых почечных чашек,
которые впадают в две большие почечные чашки; последние переходят в почечную лоханку,
откуда начинается мочеточник. По форме почечная лоханка бывает ампулярной,
древовидной и смешанной.
Стенки лоханки, больших и малых почечных
чашек имеют одинаковое строение. В стенках различают слизистую, мышечную и
наружную адвентициальную оболочки. В стенках малых почечных чашек, в области их
свода (начальной части), гладкомышечные клетки образуют кольцеобразный слой —
сжиматель свода.
АНОМАЛИИ. Аномалии положения приводят к
дистопиям почки: высокое, низкое расположение, блуждающая почка.
Аномалии развития есть и
количественные и качественные. Количественные аномалии проявляются добавочной
почкой, удвоенной почкой одной стороны, отсутствием одной почки, срастанием
почек концами (подковообразная, кольцевидная почка).
Аномалии внутреннего строения
приводят к качественному изменению структуры органа — это врожденная кистозная
почка.
В зависимости от типа слияния почек выделяют несколько видов сращения:
- Галетообразная почка – сращение почек по медиальной поверхности.
- S-образная – сращение верхнего полюса одной почки с нижним полюсом другой.
- L-образная (палочкообразная) – также происходит сращение верхнего полюса одной почки с нижним полюсом другой, но при этом первая почка разворачивается, в результате формируется орган напоминающий букву L.
- Подковообразная – сращение верхних или нижних полюсов. В результате орган напоминает подкову.
Рентгеноанатомия почки. На рентгенограмме контуры почки гладкие,
имеют вид дугообразных линий; тень почек однородна. Верхняя граница тени левой
почки достигает XI
ребра и середины тела XI грудного позвонка, а правой — нижнего края того же позвонка.
Форма и величина почки выявляются путем введения кислорода или газа в
забрюшинное пространство — пневморетроперитонеум. При пиелографии (после
введения контрастного вещества в кровь или ретроградно через мочеточник) тень
почечной лоханки находится на уровне тел I и II поясничных позвонков, видны тени почечных
чашек. Состояние артериального
русла почки выявляют
с помощью артериографии.
№
106 Мочеточники и мочевой пузырь. Их строение, топография,
кровоснабжение и иннервация.
Мочеточник, ureter, начинается от суженной части почечной лоханки и
заканчивается впадением в мочевой пузырь. Мочеточник лежит забрюшинно
(ретропе-ритонеально). В мочеточнике различают следующие части: брюшную, тазовую
и внутристеночную.
Брюшная часть, parsabdominalis, лежит на передней поверхности большой поясничной мышцы. Начало
правого мочеточника находится позади нисходящей части двенадцатиперстной
кишки, а левого — позади две-надцатиперстнотощего изгиба.
Тазовая часть, parspelvina, правого мочеточника располагается впереди правых внутренних
подвздошных артерии и вены, а левого — впереди общих подвздошных артерии и
вены.
Стенка мочеточника состоит из трех оболочек. Внутренняя слизистая
оболочка, tunicamucosa, образует продольные складки. Средняя мышечная оболочка, tunicamusculdris, в верхней части мочеточника состоит из двух мышечных слоев —
продольного и циркулярного, а в нижней — из трех слоев: продольных внутреннего
и наружного и среднего — циркулярного. Снаружи мочеточник имеет адвентициальную
оболочку, tunicaadventitia.
Сосуды и нервы мочеточника. Кровеносные сосуды мочеточника
происходят из нескольких источников. К верхней части мочеточника подходят
мочеточниковые ветви (rr. ureterici) из почечной, яичниковой (яичковой) артерий (a. renalis, a. testicularis, s. ovarica). Средняя часть мочеточника кровоснабжается моче-точниковыми ветвями
(rr. ureterici) из брюшной части аорты, от общей и внутренней подвздошных артерий.
К нижней части мочеточника идут ветви (rr. ureterici) от средней прямокишечной и нижней мочепузырной артерий. Вены
мочеточника впадают в поясничные и внутренние подвздошные вены.
Лимфатические сосуды мочеточника впадают в
поясничные и внутренние подвздошные лимфатические узлы.
Нервы мочеточника берут начало от
почечного, мочеточникового и нижнего подчревного сплетений. Парасимпатическая
иннервация верхней части мочеточника осуществляется из блуждающего нерва (через
почечное сплетение), а нижней части—из тазовых внутренностных нервов.
Мочевой пузырь,
vesicaurinaria. В мочевом пузыре выделяют передневерхнюю
часть, которая обращена к передней брюшной стенке, — верхушку пузыря, apexvesicae. От верхушки пузыря к пупку идет фиброзный тяж — срединная
пупочная связка, lig. umbilicalemedidnum, — остаток зародышевого мочевого протока (urachus). Верхушка пузыря переходит в расширяющуюся часть — тело пузыря, corpusvesicae. Тело пузыря переходит в дно пузыря, fundusvesicae. Нижняя часть мочевого пузыря переходит в мочеиспускательный канал.
Эта часть получила название шейки пузыря, cervixvesicae. В нижнем отделе шейки пузыря находится внутреннее отверстие
мочеиспускательного канала, ostiumuret–hraeinternum.
Топография мочевого пузыря. Мочевой пузырь расположен в полости малого
таза и лежит позади лобкового симфиза. Своей передней поверхностью он обращен к
лобковому симфизу. Задняя поверхность мочевого пузыря у мужчин прилежит к
прямой кишке, семенным пузырькам и ампулам семявыносящих протоков, а дно — к
предстательной железе. У женщин задняя поверхность мочевого пузыря
соприкасается с передней стенкой шейки матки и влагалища, а дно —с мочеполовой
диафрагмой. Боковые поверхности мочевого пузыря у мужчин и женщин граничат с
мышцей, поднимающей задний проход. К верхней поверхности мочевого пузыря у
мужчин прилежат петли тонкой кишки, а у женщин — матка. Наполненный мочевой
пузырь расположен по отношению к брюшине мезоперитонеально; пустой, спавшийся —
ретроперитонеально.
Строение мочевого пузыря. Стенка мочевого пузыря состоит из слизистой
оболочки, подслизистой основы, мышечной оболочки и адвентиции, а в местах,
покрытых брюшиной, и серозной оболочки.
Сосуды и нервы мочевого пузыря. К верхушке и телу мочевого пузыря подходят
верхние мочепузырные артерии — ветви правой и левой пупочных артерий. Боковые
стенки и дно мочевого пузыря кровоснабжаются за счет ветвей нижних
мочепузырных артерий (ветви внутренних подвздошных артерий). Венозная кровь от стенок мочевого пузыря
оттекает в венозное сплетение мочевого пузыря, а также по мочепузырным венам
непосредственно во внутренние подвздошные вены. Лимфатические сосуды мочевого
пузыря впадают во внутренние подвздошные лимфатические узлы. Мочевой пузырь
получает симпатическую иннервацию из нижнего подчревного сплетения, парасимпатическую—
по тазовым внутренностным нервам и чувствительную—из крестцового сплетения
(из половых нервов).
№ 107 Мужской и женский мочеиспускательный канал: топография,
отделы, сфинктеры,
Мужской
мочеиспускательный канал (мужская уретра), urеthramascullna, прободает предстательную железу, мочеполовую диафрагму и губчатое
тело полового члена. Начинается внутренним отверстием мочеиспускательного
канала, ostiumurethraeinternum, в стенке мочевого пузыря и заканчивается наружным отверстием, ostiumurethraeexternum, расположенным на головке полового члена. Топографически мужской
мочеиспускательный канал подразделяют на три части: предстательную, перепончатую
и губчатую, а с точки зрения подвижности — на фиксированную и подвижную.
Границей между последними является место прикрепления к половому члену
пращевидной связки полового члена.
Предстательная часть, parsprostatica, проходит через предстательную железу. На задней стенке
предстательной части гребень мочеиспускательного канала (уретры), cristaurethralis. Наиболее выступающая часть называется семенной бугорок, colliculussemindlis, на вершине которого имеется углубление — предстательная
маточка, utriculusprostaticus.
Перепончатая часть, parsmembrandcea, простирается от верхушки предстательной железы до лукови?
