Сосуды и нервы затылочной области

Оглавление темы “Топографическая анатомия головы (caput).”:
- Голова. Caput. Топография головы. Границы головы. Отделы головы. Мозговой отдел головы. Свод черепа.
- Лобно-теменно-затылочная область головы. Топография лобной, теменной, затылочной области головы. Границы лобно-теменно-затылочной области головы. Проекция сосудов и нервов на кожу.
- Слои лобно-теменно-затылочной области головы. Артерии лобно-теменно-затылочной области головы. Нервы лобно-теменно-затылочной области головы. Вены, лимфатические узлы лобно-теменно-затылочной области головы.
- Мышечно-апоневротический слой головы. Сухожильный шлем головы. Строение плоских костей черепа головы. Эмиссарные вены головы. Вены свода головы.
- Особенности артериального кровоснабжения головы. Артерии головы. Особенности венозного оттока головы. Вены головы.
Голова. Caput. Топография головы. Границы головы. Отделы головы. Мозговой отдел головы. Свод черепа.
Граница между головой и шеей проводится по краю и углу нижней челюсти к вершине сосцевидного отростка, а далее — по верхней выйной линии до protuberantia occipitalis externa.
Различают мозговой и лицевой отделы головы, граница между которыми проходит по верхнеглазничному краю, скуловой кости и скуловой дуге до наружного слухового прохода
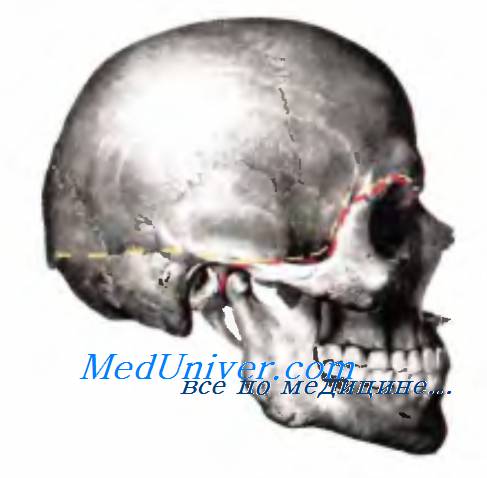
Рис. 5.1. Граница между мозговым и лицевым (красный пунктир) отделами и сводом и основанием (желтый пунктир) черепа.
Мозговой отдел головы. Топография головы.
В мозговом отделе головы различают свод черепа, fornix cranii, и основание, basis cranii. Свод и основание отграничены друг от друга носолобным швом, надглазничным краем, верхним краем скуловой дуги, основанием сосцевидного отростка, далее — верхней выйной линией и protuberantia occipitalis externa.
Свод черепа. Топография свода черепа.
В своде черепа выделяют области: непарные — лобную, теменную, затылочную и парные — височные, ушной раковины и области сосцевидных отростков. Сходство анатомического строения первых трех позволяет объединить их в одну — лобно-теменно-затылочную.
Лобно-теменно-затылочная область головы. Топография лобной, теменной, затылочной области головы. Границы лобно-теменно-затылочной области головы. Проекция сосудов и нервов на кожу.
Внешние ориентиры лобно-теменно-затылочной области головы. Надглазничный край орбиты, затьглочный бугор, козелок уха, наружный слуховой проход.
Границы лобно-теменно-затылочной области головы
Передняя граница — надглазничный край, margo supraorbitalis,
задняя граница — наружный затылочный бугор, protuberantia occipitalis externa, и верхняя выйная линия, linea nuchae superior, идущая в горизонтальном направлении по сторонам от бугра,
по бокам граница — начальный отдел височной мышцы, m. temporalis, соответствующий на черепе верхней височной линии.
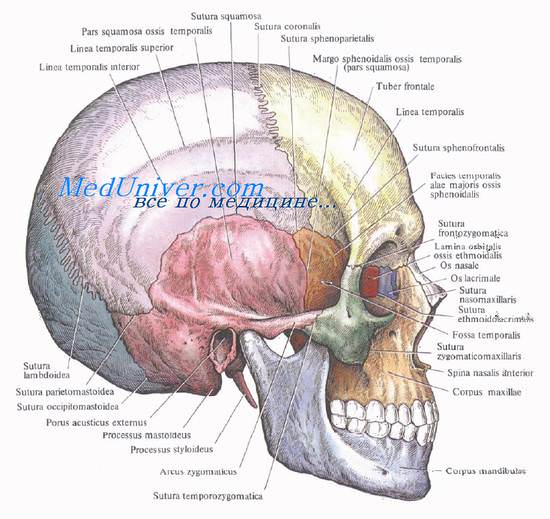
Проекции сосудов и нервов на кожу лобно-теменно-затылочной области головы
Надглазничные сосуды и нерв, a., v. et n. supraorbitals, проецируются на надглазничный край на границе его средней и внутренней третей. Нерв лежит медиальнее сосудов. Надблоковые сосуды и нерв, a., v. et n. supratrochleares, проецируются в углу между верхним и внутренним краями глазницы.
Основной ствол поверхностной височной артерии, a. temporalis superficialis, вместе с ушно-височным нервом, n. auriculotemporalis (из III ветви тройничного нерва), проецируются по вертикали кпереди от козелка (tragus).
Затылочная артерия, a. occipitalis, и большой затылочный нерв, n. occipitalis major, на своде черепа проецируются на середину расстояния между задним краем основания сосцевидного отростка и protuberantia occipitalis externa.
Слои лобно-теменно-затылочной области головы. Артерии лобно-теменно-затылочной области головы. Нервы лобно-теменно-затылочной области головы. Вены, лимфатические узлы лобно-теменно-затылочной области головы.
Кожа лобно-теменно-затылочной области головы большей части области покрыта волосами. Она малоподвижна из-за прочного соединения с подлежащим сухожильным шлемом, galea aponeurotica, многочисленными фиброзными тяжами.
Подкожная клетчатка лобно-теменно-затылочной области головы ячеистая, промежутки между соединительнотканными перегородками заполнены жировой тканью.
В отличие от других областей в областях головы (свода черепа и лица) артерии с сопровождающими их венами расположены в слое подкожной клетчатки, а не под собственной фасцией.
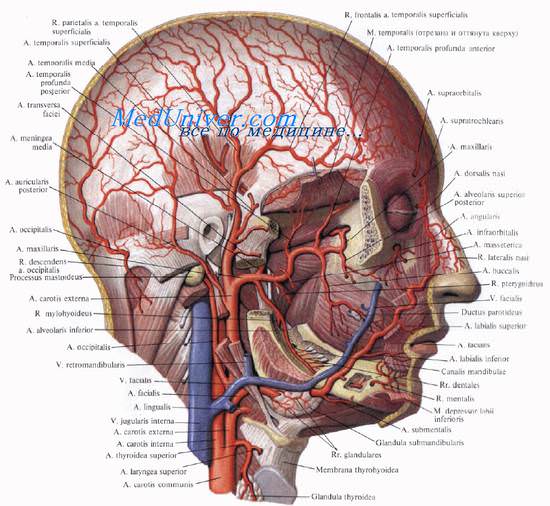
Артерии лобно-теменно-затылочной области головы. Нервы лобно-теменно-затылочной области головы
Адвентиция сосудов лобно-теменно-затылочной области головы прочно сращена с соединительнотканными перемычками, разделяющими клетчатку на ячейки. В результате сосуды, находящиеся в поверхностном слое, при повреждении зияют. Даже небольшие раны кожи, подкожной клетчатки сопровождают -ся сильным кровотечением из этих зияющих сосудов. Кровотечение при оказании первой помощи останавливают прижатием раненых сосудов к костям черепа, для чего необходимо знать проекции сосудистых стволов, снабжающих кровью мягкие ткани свода черепа.
Надглазничные сосуды и нерв головы, a., v. et n. supraorbitals (из системы внутренней сонной артерии), выходят из глазницы и перегибаются через надглазничный край на границе его средней и внутренней третей. Нерв лежит медиальнее сосудов. По выходе из одноименного канала (или вырезки) они располагаются сначала под лобным брюшком затылочно-лобной мышцы, непосредственно на надкостнице. Затем их ветви, идущие в восходящем направлении, прободают мышцы, сухожильный шлем и выходят в подкожную клетчатку.
Надблоковый пучок головы: a., v. et n. supratrochleares (также из системы внутренней сонной артерии) находится кнутри от надглазничного сосудисто-нервного пучка.
В подкожной клетчатке лобной области головы на 2,0—2,5 см выше наружной трети верхнеглазничного края сзади и сверху проходит височная ветвь лицевого нерва (к лобному брюшку затылочно-лобной мышцы).
A. temporalis superficialis головы (одна из двух конечных ветвей наружной сонной артерии) приходит в теменную область из височной и распадается на множество ветвей, анастомозирующих с сосудами лобной и затылочной областей, а также с одноименными ветвями противоположной стороны.
В затылочном отделе области головы распределяются ветви затылочной артерии, a. occipitalis, и большого затылочного нерва, п. occipitalis major. Задние ушные сосуды и нерв, a., v. et п. auriculares posteriores, идут параллельно и кзади от прикрепления ушной раковины.
Вены лобно-теменно-затылочной области головы
Вены области головы образуют сеть, в которой трудно выделить отдельные сосуды. Большинство вен сопровождают одноименные артерии, но имеются и дополнительные.
Лимфатические узлы лобно-теменно-затылочной области головы
Лимфа головы оттекает к трем группам лимфатических узлов:
от лобной области — в поверхностные и глубокие околоушные лимфатические узлы, nodi parotidei superficiales et profundi;
из теменной области — в сосцевидные лимфатические узлы, nodi mastoidei;
из теменной и затылочной областей — в затылочные лимфатические узлы, nodi occipitales, расположенные под сухожильным шлемом или над ним.
Видео урок топографической анатомии лобной, теменной, затылочной областей головы
Мышечно-апоневротический слой головы. Сухожильный шлем головы. Строение плоских костей черепа головы. Эмиссарные вены головы. Вены свода головы.
За подкожной клетчаткой головы следует мышечно-апоневротический слой, состоящий из затылочно-лобной мышцы, m. occipitofrontalis, с лобным и затылочным брюшками и соединяющей эти мышцы широкой сухожильной пластинки: сухожильного шлема, galea aponeurotica. Как уже отмечалось, с кожей сухожильный шлем связан прочно, а с более глубоким слоем — надкостницей — рыхло (рис. 5.2).
Этим объясняется то, что раны свода черепа нередко бывают скальпированными. Триада тканей — кожа, подкожная клетчатка и сухожильный шлем — целиком отслаивается от костей свода черепа на большем или меньшем протяжении. Хотя скальпированные раны относятся к тяжелым повреждениям, при своевременно оказанной помощи они хорошо заживают благодаря обильному кровоснабжению мягких тканей.
Клетчатка головы под galea aponeurotica рыхлая. Она называется пода-поневротическим клетчаточным пространством, которое широко распространяется на своде черепа: кпереди — до прикрепления лобного брюшка m. occipitofrontalis к надглазничному краю, кзади — до прикрепления затылочного брюшка этой мышцы к верхней выйной линии. По бокам листки сухожильного шлема срастаются с поверхностной фасцией височной области. По линии прикрепления височной мышцы глубокий листок сухожильного шлема прочно срастается с надкостницей, отграничивая подапоневроти-ческое пространство по сторонам.
Между надкостницей и наружной пластинкой костей свода черепа также находится рыхлая клетчатка (поднадкостничная). Однако вдоль линии швов надкостница прочно срастается с ними и не может быть отслоена.
Особенностями анатомической структуры слоев свода черепа объясняются различные формы гематом при его ушибах. Так, подкожные гематомы выбухают в виде «шишки» вследствие того, что кровь не имеет возможности распространяться в подкожной клетчатке из-за фиброзных перемычек между кожей и сухожильным шлемом; подапоневротические гематомы — плоские, разлитые, без резких границ; поднадкостничные гематомы имеют резко очерченные края соответственно прикреплению надкостницы по линии костных швов.
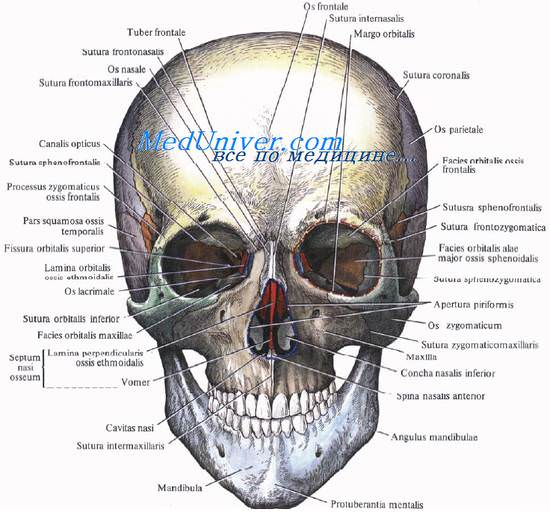
Строение плоских костей черепа головы
Строение плоских костей черепа имеет особенности. Они состоят из двух пластинок компактного костного вещества: прочной наружной, lamina externa, и менее эластичной, хрупкой внутренней, lamina interna («стекловидной» — lamina vitrea). В лобной области под наружной пластинкой находится выстланная слизистой оболочкой воздухоносная пазуха лобной кости, sinus frontalis.
При травмах черепа внутренняя пластинка часто повреждается более значительно и на большем протяжении, чем наружная пластинка. Нередко внутренняя пластинка ломается, а наружная остается неповрежденной.
Эмиссарные вены головы. Вены свода головы.
Между пластинками находится губчатое вещество — диплоэ, в котором располагаются многочисленные диплоические вены. Диплоические вены связаны как с венами покровов, составляющими внечерепную систему вен, так и с венозными синусами твердой мозговой оболочки — внутричерепной венозной системой. Это сообщение происходит через так называемые выпускники (emissarium) — отверстия в соответствующих костях, где проходят эмиссарные вены. Из них наиболее постоянны v. emissaria parietalis, v. emissaria occipitalis, v. emissaria condilaris и v. emissaria mastoidea. Последняя обычно бывает наиболее крупной и открывается в поперечный или сигмовидный синус. V. emissaria parietalis открывается в верхний сагиттальный синус. Теменные эмиссарии (места выхода w. emissariae parietales) располагаются по сторонам от сагиттального шва кпереди и кзади от биаурикулярной линии, проведенной от отверстия правого наружного слухового прохода к левому.
Вены мягких тканей свода, внутрикостные и внутричерепные вены образуют единую систему, в которой направление тока крови меняется в связи с изменением внутричерепного давления.
Связи между внечерепной и внутричерепной венозными системами делают возможным переход инфекции с покровов черепа на мозговые оболочки (например, при фурункулах, карбункулах затылка) с последующим развитием менингита (воспаления оболочек мозга), синустромбоза и других тяжелых осложнений.
Таким образом, можно отметить определенные особенности как артериального кровоснабжения, так и венозного оттока от тканей лобно-теменно-затылочной области.
Особенности артериального кровоснабжения головы. Артерии головы. Особенности венозного оттока головы. Вены головы
1. Артерии мягких тканей свода черепа в отличие от артерий других областей идут в подкожной клетчатке.
2. Адвентиция артерий головы связана с соединительнотканными перемычками, связывающими кожу и сухожильный шлем, поэтому сосуды не спадаются при повреждении, а зияют. Это приводит к обильному кровотечению.
3. Артерии головы идут снизу вверх (радиальное направление).
4. Кровоснабжение мягких тканей свода черепа осуществляется артериями как из системы наружной сонной артерии (поверхностные височные, затылочные), так и из системы внутренней сонной артерии (надглазничные, над блоковые).
5. В мягких тканях свода черепа существует широкая сеть анастомозов между ветвями всех артерий головы, принимающих участие в их кровоснабжении, в том числе с артериями контралатеральной стороны.
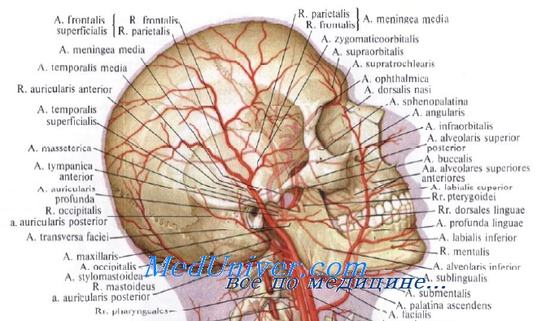
Особенности венозного оттока головы. Вены головы
1. Вены головы, как и артерии, идут в подкожной клетчатке.
2. Вены головы образуют широкую сеть анастомозов.
3. Вены мягких тканей свода черепа связаны как с внутрикостными (диплоическими) венами, так и с внутричерепными венами (синусы твердой мозговой оболочки) через эмиссарные вены.
4. Вены мягких тканей свода черепа не имеют клапанов.
5. Эмиссарные вены головы также не имеют клапанов, поэтому ток крови может осуществляться в сторону как поверхностных, так и внутричерепных вен.
Следует помнить, однако, что, поскольку эмиссарные вены существуют для выравнивания внутричерепного давления, в норме ток крови по ним направлен из глубины на поверхность и далее по поверхностным венам в систему внутренней или наруменой яремной вены. Только в случаях тромбоза поверхностных вен кровь может из поверхностных слоев сбрасываться в синусы.
6. Связь между поверхностными и внутричерепными венами головы обусловливает возможность распространения инфекции из мягких тканей в полость черепа с развитием воспаления оболочек мозга.
Видео урок топографической анатомии и оперативной хирургии головы
– Вернуться в оглавление раздела “Топографическая анатомия и оперативная хирургия головы”
Редактор: Искандер Милевски. Дата последнего обновления публикации: 12.9.2020
Источник
ЗАТЫЛОЧНАЯ ОБЛАСТЬ [regio occipitalis (PNA, JNA, BNA)] — задний отдел головы, соответствующий верхней половине чешуи затылочной кости. Спереди граничит с теменной областью (regio parietalis), спереди и с боков — с сосцевидной (regio mastoidea), снизу — с задней областью шеи (regio colli post.). Нижнюю границу 3. о. проводят по наружному затылочному выступу (protuberantia occipitalis externa) и верхним выйным линиям (lineae nuchae sup.), боковые — по верхним височным линиям теменных костей (lineae temporales sup.); передняя граница определяется условно по ламбдовидному краю затылочной кости.
Анатомия

Рис. 1. Схема слоев затылочной области: 1 — сальная железа, впадающая в волосяной фолликул; 2 — эпидермис кожи; 3— подкожная клетчатка; 4 — сухожильный шлем; 5 — подапоневротическая клетчатка; 6 — перикраниум; 7 — наружная пластинка затылочной кости; 8 — диплоэ; 9 и 18 —затылочные эмиссарные вены; 10 — внутренняя пластинка затылочной кости; 11 — твердая оболочка головного мозга; 12 — паутинная оболочка головного мозга; 13— мягкая оболочка головного мозга; 14 — большой мозг; 15 — грануляции паутинной оболочки; 16 — верхняя сагиттальная пазуха; 17 — Менингеальные ветви затылочной артерии; 19 — затылочные ветви затылочной артерии; 20 — соединительнотканные перемычки — удерживатели кожи; 21 — потовая железа.
Кожа в пределах 3. о. покрыта волосами, толстая, плотная, содержит большое количество потовых и сальных желез. Она малоподвижна, т. к. сращена посредством многочисленных соединительнотканных перемычек — удерживателей кожи (retinacula cutis) с подлежащим мышечно-апоневротическим слоем (рис. 1). Подкожная клетчатка толщиной до 3 мм содержит сосуды и нервы области. Благодаря удерживателям кожи, расположенным между кожей и мышечно-апоневротическим слоем, подкожная клетчатка имеет дольчатое строение. Поэтому надфасциальные гнойные скопления в 3. о. имеют ограниченную локализацию. Кровеносные сосуды фиксированы к соединительнотканным перемычкам и при разрезе не спадаются. Этим объясняются обильные кровотечения из пересеченных сосудов мягких тканей З.о. Мышечно-апоневротический слой состоит из затылочного брюшка парной затылочно-лобной мышцы (venter occipitalis m. occipitofrontalis) и сухожильного шлема (galea aponeurotica) надчерепного апоневроза (aponeurosis epicranialis). Затылочное брюшко затылочно-лобной мышцы— широкая четырехугольная тонкая пластинка — начинается от верхней выйной линии и впереди переходит в сухожильный шлем. Между мышечно-апоневротическим слоем и расположенной глубже надкостницей на всем протяжении свода черепа находится тонкий слой рыхлой неоформленной соединительной ткани (подапоневротическая клетчатка). Вследствие этого сухожильный шлем при сокращении затылочно-лобной мышцы может смещаться (вместе с кожей), а при травмах легко отслаиваться, поэтому гнойные процессы и гематомы под сухожильным шлемом могут распространяться по всему своду черепа. Надкостница (pericranium) покрывает кости свода, срастаясь с ними по линии швов. Между надкостницей и костями имеется также тонкий слой рыхлой соединительной ткани, благодаря этому поднадкостничные гнойники и гематомы могут распространяться только в пределах одной кости, в частности затылочной. Верхняя часть чешуи затылочной кости входит в состав 3. о. так наз. затылочной площадкой (planum occipitale), к-рая пересекается поперечно наивысшей выйной линией (linea nuchae suprema). Затылочная площадка развивается путем эндесмального остеогенеза (см. Кость) отдельно от нижней части чешуи затылочной кости из двух ядер к 3—6-му году жизни. В месте соединения верхней и нижней частей затылочной чешуи до 3—б лет определяется ложный шов чешуи (sutura mendosa squamae), который может сохраняться и позже. Затылочная чешуя, так же как и другие кости свода черепа, состоит из трех слоев: наружной пластинки (lamina externa), диплоэ (diploe) и внутренней пластинки (lamina interna), или стекловидной пластинки (lamina vitrea). В диплоэ находятся диплоические каналы (canales diploici), в которых проходит затылочная диплоическая вена (v. diploica occipitalis). На внутренней поверхности затылочной чешуи в пределах 3. о. заметна борозда верхнего сагиттального синуса (sulcus sinus sagittalis sup.). K внутренней поверхности затылочной чешуи прилежат мозговые оболочки и затылочная доля полушарий большого мозга.

Рис. 4. Кровеносные сосуды и нервы затылочной области: 1 — затылочное брюшко затылочно-лобной мышцы; 2 — апоневротический шлем; 3 — большой затылочный нерв, затылочные ветви затылочных артерии и вены; 4 — ременная мышца головы; 5 —задняя ушная вена; 6 — малый затылочный нерв; 7 — трапециевидная мышца.
В пределах 3. о. в подкожной клетчатке проходят ветви двух артерий: затылочной и задней ушной (цветн. рис. 4). Затылочная артерия (a. occipitalis) располагается лишь в самых нижних отделах области под затылочным брюшком затылочно-лобной мышцы, где делится на конечные ветви: затылочные ветви (rr. occipitales), прободающие затылочное брюшко и сухожильный шлем, восходящие по своду и анастомозирующие с ветвями поверхностной височной артерии, и ушную ветвь (r. auricularis), анастомозирующую с ветвями задней ушной артерии. От задней ушной артерии (a. auricularis post.) позади ушной раковины отходит затылочная ветвь (r. occipitalis), анастомозирующая с ветвями затылочной и поверхностной височной артерии.
Отток крови происходит в затылочные и задние ушные вены. Их истоки образуют хорошо выраженные анастомозы, формирующие в подкожной клетчатке совместно с названными венами венозное сосудистое сплетение. Затылочная диплоическая вена образует в диплоэ более или менее развитую сосудистую венозную сеть. Вблизи наружного затылочного выступа находится затылочный эмиссарий (emissarium occipitale), через который проходит затылочная эмиссарная вена (v. emissaria occipitalis), соединяющая поперечный синус или синусный сток с затылочной диплоической и с поверхностными венами 3. о. Отток лимфы идет к 2—5-му затылочным узлам (nodi lymphatici occipitales), расположенным у верхней выйной линии; имеются 1—5 подфасциальных и 1 — 3 глубоких затылочных узла, лежащих соответственно над и под ременной мышцей головы (m. splenius capitis).
Иннервация кожи 3. о. осуществляется в основном большим затылочным нервом (n. occipitalis major)— задней ветвью 2-го шейного спинномозгового нерва. Кожа латеральных отделов 3. о. иннервируется малым затылочным нервом (n. occipitalis minor). Чувствительная иннервация других мягких тканей также происходит за счет указанных нервов. Большой затылочный нерв выходит под кожу 3. о. на 2—4 см от срединной линии и восходит медиальнее затылочных сосудов. Малый затылочный нерв ветвится латеральнее, приблизительно по линии продолжения кверху заднего края грудино-ключично-сосцевидной мышцы. Затылочное брюшко затылочно-лобной мышцы иннервируется задним ушным нервом (n. auricularis post.), который является ветвью лицевого нерва.
Патология
Пороки развития. В 3. о. сравнительно часто локализуются врожденные грыжи головного мозга (см. Головной мозг, пороки развития).

Рис. 2. Дермоидная киста (указана стрелкой) затылочной области.
3. о. — одно из излюбленных мест локализации дермоидных кист (рис. 2), которые по многим признакам стоят близко к атеромам, а по своему происхождению являются следствием нарушения формирования эктодермы (см. Дермоид).
Располагаясь под сухожильным шлемом, кисты в запущенных случаях вызывают значительные вдавления в кости, а иногда сквозные (до твердой мозговой оболочки) дефекты. Дермоидную кисту 3. о. следует дифференцировать от мозговой грыжи и атеромы (см. Эпидермоидная киста).
Повреждения
В результате применения акушерских щипцов иногда повреждается головной мозг ребенка, а затем из-за развившегося сообщения между желудочком мозга и подкожной клетчаткой 3. о. формируется так наз. ложная травматическая менингиозная киста, ее необходимо дифференцировать с врожденными грыжами головного мозга.

Рис. 3. «Воздушная опухоль» (киста) затылочной области.
В результате некоторых повреждений головы (при нарушении целости решетчатой, лобной костей) в 3. о. может наблюдаться скопление воздуха между затылочной костью и сухожильным шлемом. По сходству с опухолями это образование носит название воздушной опухоли (кисты) головы (рис. 3). Диагноз облегчается тем, что припухлость при давлении на нее уменьшается в размерах, причем при пальпации определяется крепитация (см.).
Ушибы мягких тканей 3. о. характеризуются крово- и лимфоизлияниями. Кровоизлияние в подкожной клетчатке из-за плотной связи между кожей, клетчаткой и апоневрозом (фиброзными перемычками) не распространяется далеко в стороны, образуя четко очерченную припухлость. При кровоизлияниях под сухожильный шлем припухлость более разлитая.
Раны вследствие особенностей анатомического строения 3. о. часто являются скальпированными, зияющими, сильно кровоточат из-за наличия густой сосудистой сети.
Переломы чешуи затылочной кости могут сопровождаться повреждением анатомических образований задней черепной ямки. Особенно опасны переломы затылочной кости за пределами 3. о., относящиеся к переломам основания черепа (см. Черепно-мозговая травма). Таков, напр., перелом кольца большого затылочного отверстия, возникающий от противоудара при падении с высоты на ягодицы или выпрямленные ноги.
Заболевания
3. о. — частая локализация карбункула (см.). Вследствие распространения гнойно-некротического процесса в глубину он может быть причиной глубоких подапоневротических флегмон, распознавание которых затруднено из-за отека и плотности покровов 3. о.
Абсцессы 3. о. образуются в области расположения затылочных лимф, узлов при развитии в них гнойной инфекции. Абсцессы и флегмоны могут также развиться при распространении гнойного воспаления с соседних областей (чаще с сосцевидного отростка при заболеваниях уха, особенно с места прикрепления грудино-ключично-сосцевидной мышцы — нарыв Бецольда) или быть результатом остеомиелита затылочной кости с распространением гноя на шею по межмышечным пространствам.
К более редким заболеваниям относится деревянистая флегмона 3. о., к-рая не имеет четких границ, безболезненна, протекает без повышения температуры тела.
Воспаление затылочных лимф, узлов может быть обусловлено сифилисом всех форм, туберкулезным поражением и системными заболеваниями (лейкоз, лимфогранулематоз).
Рожистое воспаление 3. о., как и на других волосистых областях головы, отличается от рожи других областей тела менее заметной краснотой и очень большой редкостью буллезной формы (см. Рожа). Относительно редко встречается неврит затылочных нервов, могущий быть причиной упорных болей в 3. о.
Опухоли
В затылочной области могут возникать доброкачественные опухоли и опухолеподобные образования (невриномы, остеомы, папилломы).
Ангиомы (см.) 3. о. нередко бывают связаны с синусами твердой мозговой оболочки. Опасность ангиом 3. о. состоит в возможности их повреждения с последующим кровотечением и инфицированием.
Липомы (см.) 3. о. могут достигать значительных размеров, иногда врастают в межмышечные промежутки, что затрудняет их удаление. Скопление жировой ткани вокруг лимф, узла называется периганглионарной липомой, а вокруг всех лимф, узлов 3. о. «жировой шеей Маделунга» (см. Маделунга синдром).
Фибромы 3. о. могут быть от горошины до значительных размеров, свисающие на ножке, единичные или множественные, могут иметь включения пигмента, содержать элементы сосудистой и нервной ткани, приобретать признаки злокачественного роста (см. Фиброма, фиброматоз).
Злокачественные опухоли 3. о. локализуются как в мягких тканях, так и в кости. Саркомы мягких покровов встречаются редко.
Остеогенные саркомы затылочной кости встречаются чаще и могут иметь разное микроскопическое строение (см. Саркома). Их клин, проявления зависят в основном от направления роста опухоли в полость черепа или в мягкие ткани покровов 3. о.
Рак покровов 3. о. по строению относится к плоскоклеточным, реже железистым и еще реже к коллоидным формам (см. Рак) или пигментным (см. Меланома). Возможно образование раковых язв, разрушающих кость. Прогноз зависит от формы и стадии опухоли. Лимф, узлы 3. о. могут быть местом локализации метастазов злокачественной опухоли щитовидной железы, надпочечников, реже других органов.
Операции
Разрезы в 3. о. делают с учетом расположения сосудов и нервов. Через 3. о. производят трепанацию задней черепной ямки для удаления опухолей, кист, инородных тел, располагающихся в мозжечке, IV желудочке, мозжечковом углу, в мозжечково-мозговой цистерне, а также прокол заднего рога бокового желудочка, мозжечково-мозговой цистерны (см. Вентрикулопункция), дренирующие операции при гидроцефалии (см.), декомпрессивную трепанацию (см. Трепанация черепа), резекционную затылочную краниотомию. При флегмоне и абсцессах 3. о. производят широкие разрезы, обеспечивающие хорошее дренирование гнойной полости. Первичная хирургическая обработка ран 3. о. производится с экономным иссечением тканей. Большие лоскуты обрабатывают р-рами антисептиков и фиксируют отдельными редкими швами. Между швами вводят дренажи для обеспечения оттока раневого отделяемого или накладывают контрапертуры. При мелких поверхностных ранах мягких тканей ограничиваются их туалетом.
Библиография: Долинин В. А. и Бисенков Н. П. Операции при ранениях и травмах, Л., 1972; Золотарева Т. В. и Топоров Г. Н. Хирургическая анатомия головы, М., 1968; 3олотко Ю. Л. Атлас топографической анатомии человека, ч. 1, с. 6, М., 1964; И р г e р И. М. Нейрохирургия, М., 1971;H о 1 1 i n s h e a d W. H. The head and neck, N. Y., 1968; Schmitt W. Allgemeine Chirurgie, Lpz., 1970; Speziel-le Chirurgie, hrsg. v. H. J. Serfling u. a., Lpz., 1971.
П. А. Куприянов, С. С. Михайлов, Л. С. Таиинский.
Источник
