Сосуды и нервы живота
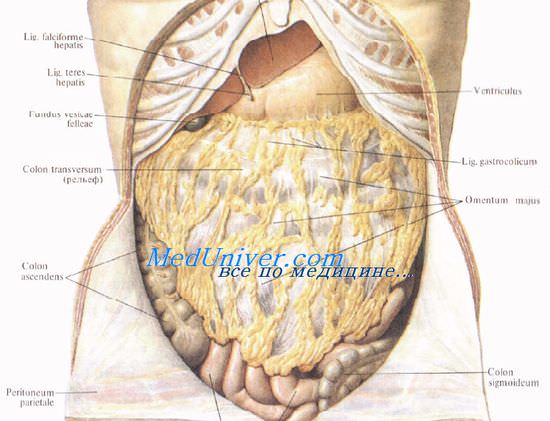
Брюшина, артерии и нервы передней брюшной стенки.
Предбрюшинная клетчатка (tela subserosa s. stratum adiposum praeperitoneales) передней брюшной стенки располагается между поперечной фасцией и брюшиной. Книзу слой предбрюшинной клетчатки нарастает и переходит в пристеночную клетчатку таза. По направлению кзади количество жировой ткани предбрюшинной клетчатки также увеличивается, и она переходит в забрюшинную. В предбрюшинной клетчатке проходят аа. epigastrica inferior и circumflexa ilium profunda с одноименными венами.
Париетальная брюшина (peritoneum parietale), покрывающая изнутри брюшную стенку, внизу несколько не доходит до паховой связки (примерно на 1 см). В образующемся таким образом клетчаточном пространстве (между нижним краем брюшины и поперечной фасцией) располагаются наружные подвздошные сосуды, п. genitofemoralis и наружные подвздошные лимфатические узлы. От а. Шаса externa здесь отходят нижняя надчревная артерия (a. epigastrica inferior) и глубокая артерия, окружающая подвздошную кость (a. circumf lexa ilium profunda), которые проходят в сопровождении одноименных вен. Окружающие подвздошную кость глубокие артерии и вены направляются кнаружи и вверх, в сторону передней верхней подвздошной ости. Вблизи от места отхождения a. epigastrica inferior отходит a. ligamenti teretis uteri, проникающая в паховый канал и питающая круглую связку матки и кожу больших половых губ.
Нижняя надчревная артерия идет медиально и вверх, в сторону пупка, приподнимая брюшину в виде парной латеральной (боковой) пупочной складки (plica umbilicalis lateralis). Несколько кнутри располагается парная медиальная (средняя) пупочная складка брюшины (plica umbilicalis medialis), образуемая за счет проходящей здесь облитерированной пупочной артерии. Хирургическое значение облитерированной пупочной артерии состоит в том, что она является надежным ориентиром для отыскания внутренней подвздошной артерии: идя сверху вниз по средней пупочной складке и заключенному в ней тяжистому образованию, хирург неминуемо приходит к a. iliaca interna. Нередко при вмешательствах в околоматочной клетчатке в условиях патологии пупочную артерию принимают за мочеточник или наоборот. Для исключения подобной ошибки встречающиеся тяжистые образования необходимо прослеживать дальше по их ходу, как вверх, так и вниз. Переход такого тяжа в plica umbilicalis medialis (не следует путать с plica mediana, в которой проходит urachus) сразу выясняет истинную картину.
Кнутри от средних пупочных складок располагается непарная срединная пупочная складка (plica umbilicalis mediana), в которой проходит редуцированный мочевой проток (urachus); последний тянется от верхушки мочевого пузыря к пупку.
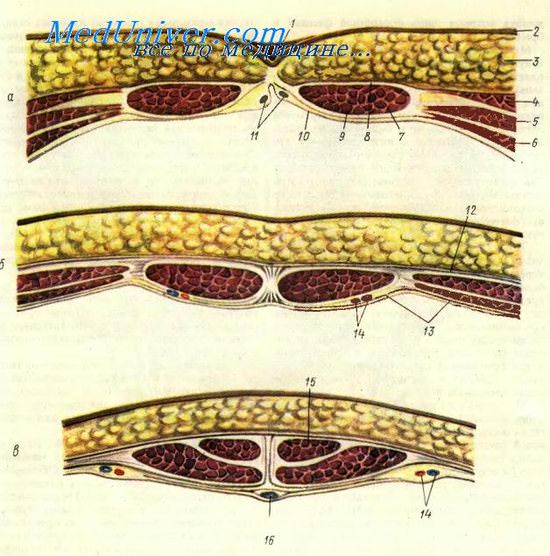
Передняя брюшная стенка
В нижней части внутренней поверхности передней брюшной стенки располагаются так называемые паховые ямки (fosse inguinale), знание которых необходимо для понимания механизма происхождения различных видов паховых грыж.
Иннервация брюшной стенки происходит за счет нижних шести межреберных нервов и n. iliohypogastricus с n. ilioinguinalis (из pl. lumbalis), участвующих в иннервации нижних отделов передне-боковой брюшной стенки. Все нервы, как и артерии и вены глубоких слоев брюшной стенки, проходят преимущественно в слое клетчатки между внутренней косой и поперечной мышцами живота. От указанных нервов отходят кожные, мышечные и брюшинные ветви.
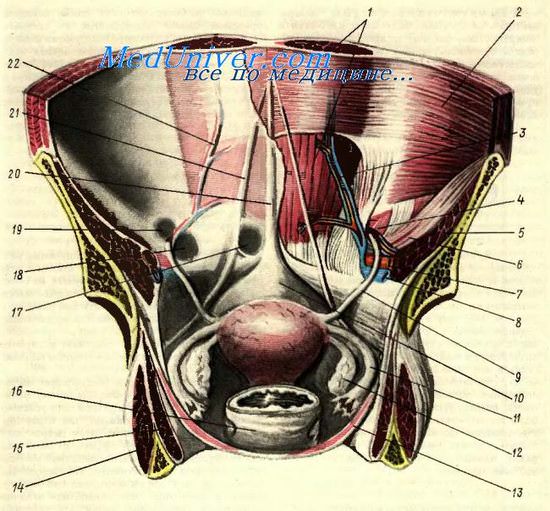
Задняя поверхность передней стеики живота и таза
Следует учитывать, что в иннервации нижних мышечных сегментов (IV—V) прямой мышцы участвует большее количество нервов (до 4), чем в иннервации верхних. Поэтому в области IV—V сегментов прямой мышцы при парарек-тальном разрезе допускается повреждение не более двух нервов, а в области II—III сегменг тов — только одного.
Разрезы передней брюшной стенки предпочтительно производить в поперечном, косопоперечном и дугообразном (выпуклостью вниз) направлениях.
Лимфатические сосуды поверхностного слоя (кожи, подкожной клетчатки и поверхностной фасции) нижней половины передней брюшной стенки отводят лимфу преимущественно в паховые поверхностные и глубокие лимфатические узлы (nodi lymphatici inguinales superficiales et profundi) и анастомозируют с лимфатическими сосудами верхней половины брюшной стенки, аттакже расположенными в более глубоких слоях передней брюшной стенки. Лимфоотток от среднего (мышечного) и от глубокого (поперечная фасция, предбрюшинная клетчатка, париетальная брюшина) слоев нижней половины передней брюшной стенки осуществляется главным образом в поясничные лимфатические узлы (nodi lymphatici lumbales) и в подвздошные лимфатические узлы (nodi lymphatici iliaci).
Рекомендуем видео по анатомии и топографии передней брюшной стенки (ПБС)

– Также рекомендуем “Оперативные доступы в гинекологии. Нижняя срединная лапаротомия.”
Оглавление темы “Диагностика в гинекологии.”:
1. Зондирование матки. Выскабливание матки.
2. Аспирационная биопсия эндометрия. Иссечение кусочка ткани шейки матки.
3. Пункция брюшной полости через влагалищный свод или брюшную стенку.
4. Лапароскопия. Кульдоскопия.
5. Цервикогистеросальпингография. Чрезматочная флебография.
6. Прямая лимфография. Измерение тонуса сфинктера прямой кишки. Сфинктеротонометрия.
7. Передняя брюшная стенка с точки зрения оперативной гинекологии.
8. Брюшина, артерии и нервы передней брюшной стенки.
9. Оперативные доступы в гинекологии. Нижняя срединная лапаротомия.
10. Лапаротомия по Пфаннеанштилю. Вскрытие брюшной полости по методу Черни.
Источник
Переднюю брюшную стенку иннервируют четыре группы нервов, в каждой из которых содержатся как двигательные, так и чувствительные волокна. Торако-абдоминальные нервы берут начало от сегментов Th7-11, идут кпереди и назад между внутренней косой и поперечной мышцами живота, далее распределяясь следующим образом:
• Th7-9: кверху от пупка;
• Th10: на уровне пупка;
• Th11: книзу от пупка.
Субкостальные нервы берут начало от сегмента Th12 и идут кпереди и вниз между внутренней косой и поперечной мышцами живота, иннервируя брюшную стенку книзу от пупка.
Подвздошно-подчревный и подвздошно-паховый нервы берут свое происхождение из сегмента L1. Как торакоабдоминальный и субкостальные нервы, они идут кпереди и вниз между внутренней косой и поперечной мышцами живота. Однако у передней верхней подвздошной ости оба они прободают внутреннюю косую мышцу и проходят далее между внутренней и наружной косыми мышцами живота. Подвздошно-подчревные нервы иннервируют брюшную стенку латеральнее и книзу от пупка. Пахово-подвздошный нерв входит в паховый канал и выходит из поверхностного пахового кольца, обеспечивая чувствительную иннервацию больших половых губ, внутренней поверхности бедра и паховой области.
Вышеописанные нервы наиболее часто повреждаются при разрезах, совершаемых в нижней части живота, за счет вовлечения их в шов или рубцовую ткань, что приводит к послеоперационным болям передней брюшной стенки. По этой причине знание хода пахово-подвздошного и подвздошно-подчревного нервов в передней брюшной стенке поможет избежать их повреждения во время лапаротомии или лапароскопии. Данные, полученные в экспериментах на трупах, свидетельствуют о том, что повреждение нервов при лапароскопии сводится к минимуму при поперечных надрезах кожи и размещении лапароскопических троакаров на уровне или несколько выше передней верхней ости подвздошной кости.
В случаях хронического болевого синдрома, вызванного вовлечением указанных нервов, инъекция местного анестетика приблизительно на 3 см медиальнее передней верхней подвздошной ости обычно облегчает страдания больного.
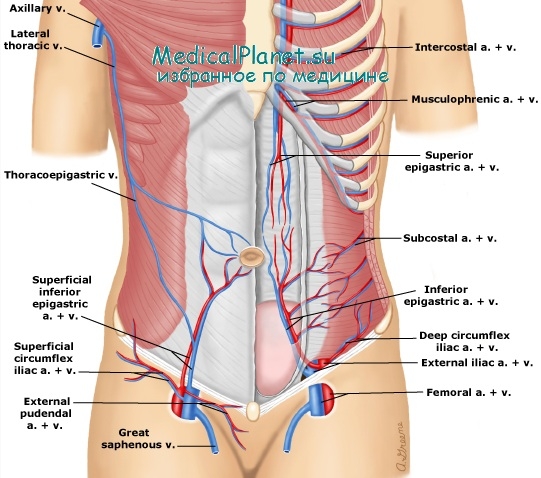
Кровеносные сосуды передней брюшной стенки
Крупные сосуды передней брюшной стенки можно разделить на глубокие и поверхностные. К поверхностным относятся поверхностные надчревные сосуды и поверхностные сосуды, огибающие подвздошную кость. Эти сосуды — ветви бедренной артерии и вены. Они проходят билатерально сквозь подкожный слой брюшной стенки, разветвляясь по ходу в направлении головы пациента.
Во избежание повреждения сосудов следует визуализировать поверхностные сосуды перед размещением вторичных лапароскопических портов с помощью трансиллюминации брюшной стенки интраабдоминальным лапароскопическим источником света. Повреждение этих сосудов во время размещения троакара может привести к образованию пальпируемой гематомы, располагающейся [по данным компьютерной томографии — (КТ)] кпереди от фасции. В редких случаях эта гематома может спуститься в область больших половых губ.
К глубоким артериям относятся нижние надчревные артерия и вена, которые также являются парными. Эти сосуды происходят от наружной подвздошной артерии и вены и идут по брюшине до тех пор, пока не входят глубоко в прямые мышцы живота посредине между лобковым симфизом и пупком. Нижние надчревные сосуды служат латеральной границей пахового треугольника, называемого треугольником Хессельбаха. Этот треугольник с медиальной стороны ограничен прямой мышцей живота, а снизу — паховой связкой.
Ход нижних надчревных сосудов зачастую можно проследить при лапароскопии в виде латеральной пупочной складки благодаря отсутствию задней оболочки прямой мышцы живота ниже дугообразной линии. Повреждение этих сосудов может привести к опасному для жизни кровотечению, которое необходимо немедленно остановить окклюзией поврежденных сосудов с помощью электрохирургического оборудования или точно наложенных швов.
Если визуализировать сосуды не удается (как правило, вследствие избытка жировой ткани), троакары следует разместить приблизительно на 8 см латеральнее срединной линии и на 8 см выше лобкового симфиза. Эта точка с правой стороны совпадает с точкой Мак-Бернея, расположенной на трети расстояния между передней верхней подвздошной остью и пупком. Симметричную точку слева иногда называют точкой Херда.
Рекомендуем видео по анатомии и топографии передней брюшной стенки (ПБС)
– Рекомендуем далее ознакомиться со статьей “Складки брюшины передней брюшной стенки”
Оглавление темы “Анатомия органов малого таза женщин”:
- Передняя брюшная стенка. Мышцы живота и поперечная фасция передней брюшной стенки
- Глубокая фасция прямой мышцы живота. Париетальная брюшина
- Нервы и кровеносные сосуды передней брюшной стенки
- Складки брюшины передней брюшной стенки
- Задняя брюшная стенка. Мышцы
- Нервы и кровеносные сосуды задней брюшной стенки
- Мочеточники. Мышцы тазового дна
- Органы таза женщин. Прямая кишка, влагалище, матка
- Анатомия маточных труб. Анатомия яичников
- Фасции и связки таза женщин
Источник
Оглавление темы “Топографическая анатомия брюшинной полости и брюшины.”:
- Полость живота. Брюшинная полость. Брюшина. Париетальная брюшина. Висцеральная брюшина. Ход брюшины.
- Деление брюшинной полости на этажи. Верхний этаж брюшинной полости. Нижний этаж брюшинной полости.
- Малый сальник. Топография малого сальника. Сальниковое отверстие. Винслово отверстие.
- Большой сальник. Топография большого сальника. Поддиафрагмальное углубление брюшины. Правая печеночная сумка.
- Левый отдел поддиафрагмального углубления. Сумки брюшины. Подпеченочное углубление.
- Сальниковая сумка. Стенки сальниковой сумки. Сальниковое отверстие. Границы сальникового отверстия. Предверие сальниковой сумки.
Полость живота. Брюшинная полость. Брюшина. Париетальная брюшина. Висцеральная брюшина. Ход брюшины.
Полость живота подразделяется на брюшинную полость и забрюшинное пространство. Брюшинную полость ограничивает париетальный листок брюшины. Забрюшинное пространство — часть полости живота, лежащая между париетальной фасцией живота у ее задней стенки и париетальной брюшиной.
Обе эти части брюшной полости тесно связаны между собой прежде всего потому, что именно из забрюшинного пространства к органам брюшинной полости подходят сосуды и нервы. Большая часть органов живота располагается в брюшинной полости. В то же время имеются органы, расположенные и в брюшинной полости, и в забрюшинном пространстве.
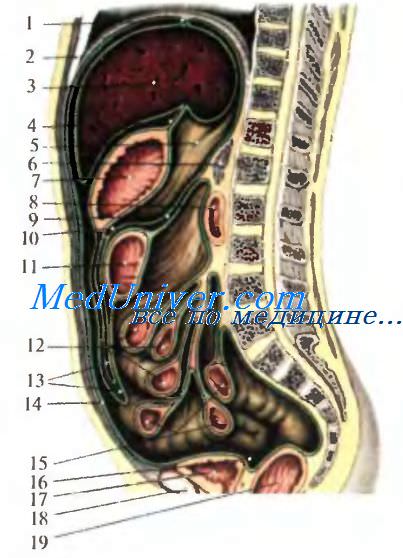
Рис 8.19. Ход брюшины (зеленая линия).
1 — lig. coronarium hepatis; 2 — sternum; 3 — hepar; 4 — omentum minus; 5 — bursa omentalis; 6 — pancreas; 7 — gaster; 8 — pars inferior duodeni; 9 — mesocolon transversum; 10 — recessus inferior bureae omentalis; 11 — colon transversum; 12 — intestinum jejunum; 13 — omentum majus; 14 — peritoneum parietale; 15 — intestinum ileum; 16 — excavatio rectovesicalis; 17 — vesica urinaria; 18 — symphysis; 19 — rectum.
Брюшинная полость. Брюшина. Париетальная брюшина. Висцеральная брюшина. Ход брюшины
Брюшина — серозная оболочка, покрывающая изнутри стенки полости живота (париетальная брюшина) или поверхность внутренних органов (висцеральная брюшина).
Оба листка брюшины, переходя один в другой, образуют замкнутое пространство, представляющее собой брюшинную полость.
В норме эта полость представляет собой узкую щель, заполненную небольшим количеством серозной жидкости, играющей роль смазки для облегчения движений органов брюшной полости относительно стенок или друг друга.
Количество серозной жидкости обычно не превышает 25—30 мл, давление приблизительно равно атмосферному. У мужчин полость брюшины замкнута, у женщин через маточные трубы сообщается с полостью матки. При скоплении жидкости, крови или гноя объем брюшинной полости увеличивается, иногда значительно.
В зависимости от степени покрытия внутреннего органа висцеральной брюшиной различают органы, покрытые брюшиной со всех сторон (интраперитонеально), с трех сторон (мезоперитонеально) и с одной стороны (экстраперитонеально).
Следует, однако, помнить, что интраперитонеально расположенные органы на самом деле покрыты брюшиной не абсолютно со всех сторон. У каждого такого органа имеется хотя бы узкая полоска, не покрытая брюшиной. Именно к этому месту подходат сосуды и нервы через особые образования брюшины — брыжейки или связки. Эти образования представляют собой дупликатуру брюшины (два листка), которая, как правило, соединяет висцеральную брюшину органа с париетальной брюшиной. В щель между этими листками и входят сосуды и нервы из забрюшинного пространства. В некоторых случаях брюшинные связки соединяют между собой висцеральную брюшину двух соседних органов.
Понятно, что к мезо- и экстраперитонеально расположенным органам сосуды и нервы подходят со стороны, не покрытой брюшиной.
Это обшее положение чрезвычайно важно: следует твердо запомнить, что ни один сосуд или нерв не прободает брюшину и не проходит просто в брюшинной полости — все они располагаются сначала в забрюшинном пространстве, а затем подходат к органу через ту или иную брыжейку или связку.
Видео урок анатомии и топографии брюшины
Деление брюшинной полости на этажи. Верхний этаж брюшинной полости. Нижний этаж брюшинной полости.
Брюшинную полость условно делят на два этажа — верхний и нижний. Границей между этажами брюшинной полости является поперечная ободочная кишка с ее брыжейкой, mesocolon transversum.
На передней брюшной стенке проекция корня брыжейки поперечной ободочной кишки проходит по поперечной линии, соединяющей нижние точки X ребер.
Абсолютной изоляции одного этажа брюшинной полости от другого нет: они сообщаются между собой посредством длинной щели, расположенной между передней поверхностью большого сальника и внутренней поверхностью передней стенки живота, покрытой париетальной брюшиной. Другое место сообщения двух этажей — правая боковая борозда, располагающаяся рядом с восходящей ободочной кишкой.
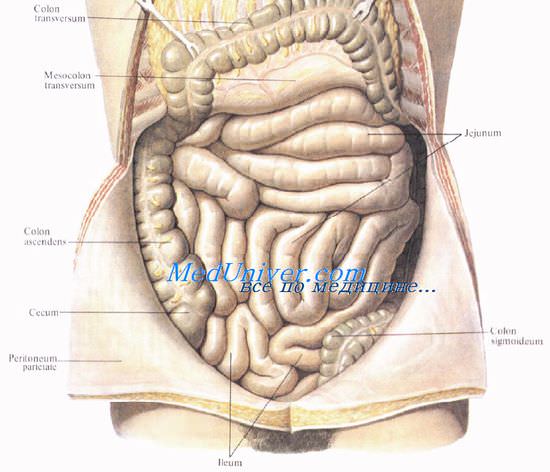
В верхнем этаже брюшинной полости располагаются печень с желчным пузырем, желудок, селезенка, верхняя половина двенадцатиперстной кишки и поджелудочная железа (рис. 8.21).
Брюшина, переходящая от париетального листка к висцеральному, а также соединяющая органы, образует важные в практическом отношении образования: малый и большой сальники, правое и левое поддиафрагмальные, преджелуд очное, подпеченочное пространства, а также сальниковую сумку.
В нижнем этаже брюшинной полости располагаются нижняя половина двенадцатиперстной кишки, тонкая и толстая кишка. В нем выделяют две боковые брюшинные борозды (правую и левую) и два брыжеечных (мезентериальных) синуса (правый и левый).
Учебное видео анатомия этажей, каналов, сумок, карманов брюшины и сальникового отверстия
Малый сальник. Топография малого сальника. Сальниковое отверстие. Винслово отверстие.
Малый сальник — листки висцеральной брюшины, переходящие с диафрагмы на печень и далее на желудок и двенадцатиперстную кишку. Он состоит из четырех связок, непосредственно переходящих слева направо одна в другую: печеночно-диафрагмальной, lig. hepatophrenicum (от диафрагмы к печени), печеноч-но-пищеводной, lig. hepatoesophageale (от печени к брюшной части пищевода), печеночно-желудочной, lig. hepatogastricum (от ворот печени к малой кривизне желудка) и печеночно-дуоденальнои (печеночно-двенадцатиперстной), lig. hepatoduodenale (от печени к начальному отделу двенадцатиперстной кишки).
В клинической анатомии малым сальником обычно называют лишь две последние связки — печеночно-желудочную и печеночно-дуоденальную. поскольку они хорошо видны во время операций, а остальные можно выделить, лишь применяя специальные методы препарирования.
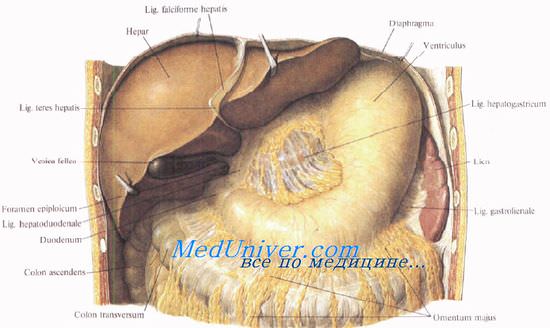
В печеночно-желудочную связку на малой кривизне желудка приходит левая желудочная артерия, анастомозирующая с идущей справа правой желудочной артерией. Здесь же располагаются одноименные вены и лимфатические узлы.
Печеночно-дуоденальная связка, занимающая крайнее правое положение в составе малого сальника, справа имеет свободный край, являющийся передней стенкой сальникового отверстия, foramen omentale (epiploicum) [Winslowi].
Между листками связки располагаются общий желчный проток, воротная вена и общая, а затем собственная печеночная артерии. О деталях взаимоотношений между содержимым печеночно-дуоденальной связки сказано в остальных статьях.
Большой сальник. Топография большого сальника. Поддиафрагмальное углубление брюшины. Правая печеночная сумка.
В системной анатомии большим сальником считаются связки, переходящие с диафрагмы на дно, большую кривизну желудка и поперечную ободочную кишку (передний листок), на почку и селезенку, переднюю поверхность поджелудочной железы и поперечную ободочную кишку (задний листок), от которой соединившиеся здесь листки продолжаются вниз, в нижний этаж брюшной полости.
Это lig. gastrophrenicum, lig. gastrosplenicum (lig. gastrolienale), plica presplenica, lig. gastrocolicum, lig. phrenicosplenicum, lig. splenorenal (lig. lienorenale), lig. pancreaticosplenicum, lig. pancreati-cocolicum, lig. splenocolicum, lig. phrenicocolicum.
В клинической анатомии большим сальником считают лишь желудочно-ободочную связку (верхний отдел сальника) и свободный свисающий вниз нижний отдел.
Lig. gastrocolicum содержит между своими листками vasa gastroomentalis (gastroepiploica) dextra et sinistra и лимфатические узлы.

Поддиафрагмальное углубление брюшины
Поддиафрагмальное углубление брюшины, recessus subphrenicus, делится на левый и правый отделы, разделенные серповидной связкой печени. Правый отдел называется правой печеночной сумкой.
Правая печеночная сумка
Правая печеночная сумка, bursa hepatica dextra, ограничена сверху и спереди диафрагмой, снизу — верхнезадней поверхностью правой доли печени, сзади — правой частью венечной и правой треугольной связками печени, слева — серповидной связкой печени.
В правой печеночной сумке могут возникать внутрибрюшинные так называемые поддиафрагмальные абсцессы, чаще всего развивающиеся как осложнения холецистита, прободных язв желудка, двенадцатиперстной кишки и др. Воспалительный экссудат попадает сюда чаще всего из подпеченочного углубления по наружному краю печени. Нередки случаи развития поддиафрагмальных абсцессов при гнойном аппендиците, когда гнойный экссудат поступает сюда по правой боковой борозде (каналу) из правой подвздошной ямки.
Левый отдел поддиафрагмального углубления. Сумки брюшины. Подпеченочное углубление.
Левый отдел поддиафрагмального углубления состоит из двух широко сообщающихся друг с другом сумок: преджелудочной, bursa pregastrica, и левой печеночной, bursa hepatica sinistra.
Bursa hepatica sinistra расположена между левой долей печени снизу и диафрагмой сверху и спереди. Справа она ограничена серповидной связкой, сзади — левой частью венечной связки и левой треугольной связкой печени, слева и спереди переходит в предже-лудочную сумку.
Bursa pregastrica лежит ниже. Она ограничена сзади малым сальником и желудком, спереди и сверху — диафрагмой, левой долей печени и передней брюшной стенкой.
Кнаружи от большой кривизны желудка, между ней и боковой стенкой живота, выделяют латеральный отдел преджелудочной сумки, в котором лежит селезенка. Этот довольно изолированный отдел снизу ограничен lig. phrenicocolicum. Поскольку от других органов верхнего этажа селезенка отделена lig. gastrosplenicum, латеральный отдел преджелудочной сумки называют слепым мешком селезенки, saccus caecus splenis (lienis).
Хорошо выраженная диафрагмально-ободочная связка, lig. phrenicocolicum, отделяет левый отдел поддиафрагмального углубления от левой боковой борозды (канала) нижнего этажа брюшной полости, поэтому на этом участке оно свободного сообщения с нижним этажом не имеет.
Возникающие в левом поддиафрагмальном углублении абсцессы в результате осложнений прободных язв желудка, гнойных заболеваний печени и другой патологии могут распространяться слева в слепой мешок селезенки и там изолироваться. Спереди экссудат может спускаться между передней стенкой желудка и внутренней поверхностью передней брюшной стенки до поперечной ободочной кишки и ниже.
Существует и внебрюшинное поддиафрагмальное пространство. Оно расположено в забрюшинном пространстве под диафрагмой позади печени. Внебрюшинные поддиафрагмальные абсцессы чаще всего являются осложнениями при параколитах (воспалении околоободочной клетчатки) и паранефритах (воспалении околопочечной клетчатки).
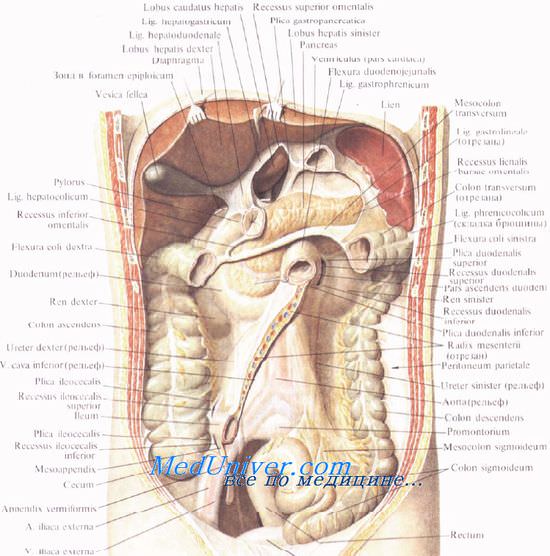
Подпеченочное углубление
Подпеченочное углубление, recessus (bursa) subhepaticus, расположено под правой долей печени, справа от ворот печени и сальникового отверстия. Снизу оно ограничено поперечной ободочной кишкой и ее брыжейкой. К нему прилегают нижняя поверхность желчного пузыря и верхненаружная поверхность двенадцатиперстной кишки.
В глубине, ближе к позвоночнику, располагается печеночно-почечное углубление, recessus hepatorenale [Morison]. Кроме почки, к нему прилежит и правый надпочечник.
Абсцессы, возникающие вследствие прободения язвы двенадцатиперстной кишки, гнойного холецистита или в результате поступления гноя из сальникового отверстия, располагаются сначала в подпеченочном углублении; периаппендикулярный абсцесс распространяется преимущественно в печеночно-почечное углубление. Сюда же в конце концов попадает экссудат и из подпечв-ночного углубления.
Сальниковая сумка. Стенки сальниковой сумки. Сальниковое отверстие. Границы сальникового отверстия. Предверие сальниковой сумки.
Сальниковая сумка, bursa omentalis, располагается позади желудка и малого сальника, имеет вид фронтально расположенной щели и является наиболее изолированным пространством верхнего этажа брюшной полости. В ней выделяют переднюю, заднюю, верхнюю, нижнюю и левую стенки, а справа — преддверие сальниковой сумки.
Передней стенкой сальниковой сумки являются малый сальник (lig. hepatogastricum и lig. hepatoduodenale), задняя стенка желудка и lig. gastrocolicum.
Задней стенкой сальниковой сумки — париетальный листок брюшины, покрывающий поджелудочную железу, аорту, нижнюю полую вену, левую почку, левый надпочечник и нервные сплетения верхнего этажа брюшной полости.
Верхней стенкой сальниковой сумки — хвостатая доля печени и частично диафрагма.
Нижней стенкой сальниковой сумки — брыжейка поперечной ободочной кишки.
Левой стенкой сальниковой сумки — селезенка и ее связки: ligg. gastrosplenicum et phrenicosplenicum.
Правой стенки сальниковой сумки нет: справа полость сальниковой сумки распространяется сначала в преддверие сальниковой сумки, а затем в сальниковое отверстие.
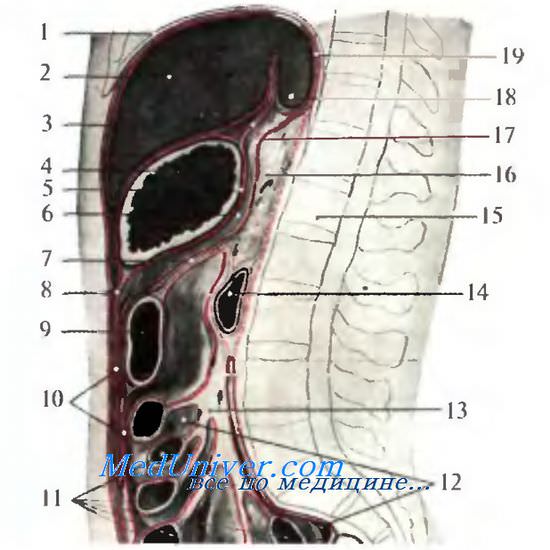
Рис. 8.22. Стенки сальниковой сумки на сагиттальном срезе.
1 — diaphragma; 2 — hepar; 3 — omentum minus (lig. hepatogastricum); 4 — gaster; 5 — задний листок висцеральной брюшины желудка; 6 — bursa omentalis; 7 — mesocolon transversum; 8 — ligamentum gastrocolicum; 9 — colon transversum; 10 — omentum majus; 11 — intestinum jejunum; 12 — cavum peritoneum; 13 — mesenterium; 14 — duodenum (pars inferior); 15 — LI; 16 — pancreas; 17 — lamina posterior peritonei parietale; 18 — lobus caudatus hepatis; 19 — recessus superior bursae omentalis.
Сальниковое отверстие, foramen omentale (epiploicum) [Winslowi], связывает полость сальниковой сумки с остальной брюшинной полостью. Оно ограничено спереди печеночно-дуоденальной связкой, lig. hepatoduodenale, сзади — париетальной брюшиной, покрывающей v. cava inferior, и печеночно-почечной связкой, lig. hepatorenale; сверху — хвостатой долей печени и снизу — почечно-дуоденальной связкой, lig. duodenorenale, и pars superior duodeni. Сальниковое отверстие имеет диаметр 2—3 см. При воспалительных процессах оно может быть закрыто спайками, в результате чего сальниковая сумка оказывается полностью изолированной.
Самая правая часть сальниковой сумки, где располагается сальниковое отверстие, называется преддверием сальниковой сумки, vestibulum bursae omentalis. Оно расположено позади печеночно-дуоденальной связки и ограничено сверху хвостатой долей печени, снизу — двенадцатиперстной кишкой, сзади — париетальной брюшиной, покрывающей нижнюю полую вену.
На задней стенке сальниковой сумки выделяют две складки брюшины: гастропанкреатическую, plica gastropancreatica, и печеночно-панкреатическую, plica hepatopancreatica (иногда их называют связками). Под первой, располагающейся слева и связывающей малую кривизну желуцка и верхний край поджелудочной железы, проходят a. gastrica sinistra и v. gastrica sinistra
Печеночно-панкреатическая складка лежит правее, идет от поджелудочной железы к пилорическому отделу желудка и далее к печени. Под ней располагаются лимфатические узлы, а в верхнем отделе может проходить a. hepatica communis. Между обеими складками имеется отверстие, через которое осуществляется вход в верхнее углубление сальниковой сумки, recessus superior, расположенное позади хвостатой доли печени и достигающее пищевода и диафрагмы. Позади желудочно-ободочной связки располагается нижнее углубление, recessus inferior, слева переходящее в селезеночное углубление, recessus splenicus.
В сальниковую сумку попадает содержимое желудка при прободении язвы, находящейся на его задней стенке, с последующим развитием ограниченного перитонита. К перитониту могут приводить гнойно-некротические панкреатиты. Гнойный экссудат из сальниковой сумки может попадать в подпеченочное углубление, если сальниковое отверстие не закрыто спайками.
Видео урок топографической анатомии и оперативной хирургии брюшной полости. Кишечные швы
– Вернуться в оглавление раздела “Топографическая анатомия и оперативная хирургия живота”
Редактор: Искандер Милевски. Дата последнего обновления публикации: 11.9.2020
Источник
