Сосуды легких на рентгенограмме
|
Источник
На обзорной рентгенограмме в прямой проекции почти на всем протяжении вырисовываются верхние 5-6 пар ребер. У каждого из них можно выделить тело, передний и задний концы. Нижние ребра частично или полностью скрыты за тенью средостения и органов, расположенных в поддиафрагмальном пространстве. Изображение передних концов ребер обрывается на расстоянии 2-5 см от грудины, так как реберные хрящи не дают различимой тени на снимках. У лиц старше 17-20 лет в этих хрящах появляются отложения извести в виде узких полосок по краю ребра и островков в центре хряща. Их, разумеется, не следует принимать за уплотнения легочной ткани. На рентгенограммах легких имеется также изображение костей плечевого пояса (ключиц и лопаток), мягких тканей грудной стенки, молочных желез и органов, расположенных в грудной полости (легкие, органы средостения).
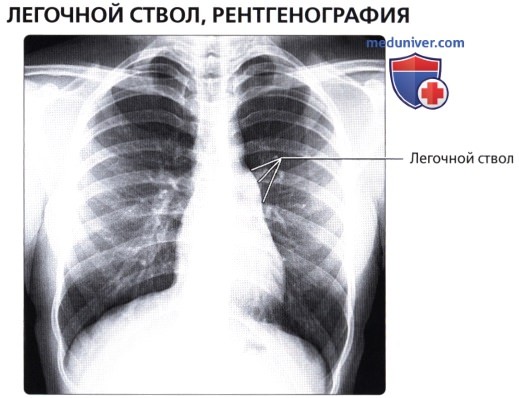
Оба легких на обзорной прямой рентгенофамме видны раздельно; они образуют так называемые легочные поля, которые пересекаются тенями ребер. Между легочными полями находится интенсивная тень средостения. Легкие здорового человека заполнены воздухом, поэтому на рентгенограмме представляются очень светлыми. Легочные поля имеют определенную структуру, которую называют легочным рисунком. Он образован тенями артерий и вен легких и в меньшей степени окружающей их соединительной тканью. В медиальных отделах легочных полей, между передними концами II и IV ребер, вырисовывается тень корней легких. Главным признаком нормального корня является неоднородность его изображения: в нем можно различить тени отдельных крупных артерий и бронхов. Корень левого легкого расположен немного выше корня правого, его нижняя (хвостовая) часть скрывается за тенью сердца.
Легочные поля и их структура видны только потому, что в альвеолах и бронхах содержится воздух. У плода и мертворожденного ребенка ни легочт ные поля, ни их рисунок на снимке не отражаются. Только при первом вдохе после рождения воздух проникает в легкие, после чего появляется изображение легочных полей и рисунка в них.
Легочные поля делят на верхушки – участки, расположенные выше ключиц, верхние отделы – от верхушки до уровня переднего конца II ребра, средние – между II и IV ребрами, нижние – от IV ребра до диафрагмы. Снизу легочные поля ограничены тенью диафрагмы. Каждая половина ее при исследовании в прямой проекции образует плоскую дугу, идущую от бокового отдела грудной стенки до средостения. Наружный отдел этой дуги составляет с изображением ребер острый реберно-диафрагмальный угол, соответствующий наружному отделу реберно-диафрагмального синуса плевры Наиболее высокая точка правой половины диафрагмы проецируется на уровне передних концов V – VI ребер (слева – на 1 – 2 см ниже).
На боковом снимке изображения обеих половин грудной клетки и обоих легких накладываются друг на друга, но структура ближайшего к пленке легкого выражена резче, чем противоположного. Четко выделяются изображение верхушки легкого, тень грудины, контуры обеих лопаток и тени ThIII-ThIX с их дугами и отростками. От позвоночника к грудине в косом направлении вниз и вперед идут ребра.
В легочном поле на боковом снимке выделяются два светлых участка: позадигрудинное (ретростернальное) пространство – область между грудиной и тенью сердца и восходящей аорты, а также позадисердечное (ретрокардиальное) пространство – между сердцем и позвоночником На фоне легочного поля можно различить рисунок, образованный артериями и венами, которые направляются в соответствующие доли легких. Обе половины диафрагмы на боковом снимке имеют вид дугообразных линий, идущих от передней грудной стенки до задней. Высшая точка каждой дуги находится примерно на границе ее передней и средней третей. Вентральнее этой точки расположен короткий передний скат диафрагмы, а дорсальнее – длинный задний скат. Оба ската со стенками грудной полости составляют острые углы, соответствующие реберно-диафрагмальному синусу.
Междолевыми щелями легкие делятся на доли: левое на две – верхнюю и нижнюю, правое на три – верхнюю, среднюю и нижнюю. Верхняя доля отделяется от другой части легкого косой междолевой щелью. Знание проекции междолевых щелей очень важно для рентгенолога, так как позволяет устанавливать топографию внутрилегочных очагов, но непосредственно на снимках границы долей не видны. Косые щели направляются от уровня остистого отростка Thin к месту соединения костной и хрящевой частей IV ребра. Проекция горизонтальной щели идет от точки пересечения правой косой щели и средней подмышечной линии к месту прикрепления к грудине IV ребра.
Более мелкой структурной единицей легкого является бронхолегочный сегмент. Это участок легкого, вентилируемый отдельным (сегментарным) бронхом и получающий питание от отдельной ветви легочной артерии. Согласно принятой номенклатуре, в легком выделяют 10 сегментов (в левом легком медиальный базальный сегмент часто отсутствует).
Элементарной морфологической единицей легкого является ацинус – совокупность разветвлений одной концевой бронхиолы с альвеолярными ходами и альвеолами. Несколько ацинусов составляют легочную дольку. Границы нормальных долек на снимках не дифференцируются, но их изображение появляется на рентгенограммах и особенно на компьютерных томограммах при венозном полнокровии легких и уплотнении интерстициальной ткани легкого.
На обзорных рентгенограммах получается суммационное изображение всей толши тканей и органов грудной клетки – тень одних деталей частично или полностью наслаивается на тень других. Для более углубленного изучения структуры легких применяют рентгеновскую томографию.
Как уже указывалось, различают два типа рентгеновской томографии: линейную и компьютерную (КТ). Линейная томография может быть выполнена во многих рентгеновских кабинетах. Благодаря доступности и дешевизне она пока еще широко распространена.
На линейных томограммах получается резкое изображение тех образований, которые находятся в исследуемом слое. Тени структур, лежащих на иной глубине, на снимке нерезкие («размазанные»). Основные показания к линейной томографии следующие: изучение состояния крупных бронхов, выявление участков распада или отложений извести в легочных инфильтратах и опухолевых образованиях, анализ структуры корня легкого, в частности определение состояния лимфатических узлов корня и средостения.
Более ценные сведения о морфологии органов грудной полости позволяет получить компьютерная томография. В зависимости от цели исследования врач выбирает «ширину окна» при анализе изображения. Тем самым он делает упор на изучение структуры либо легких, либо органов средостения.
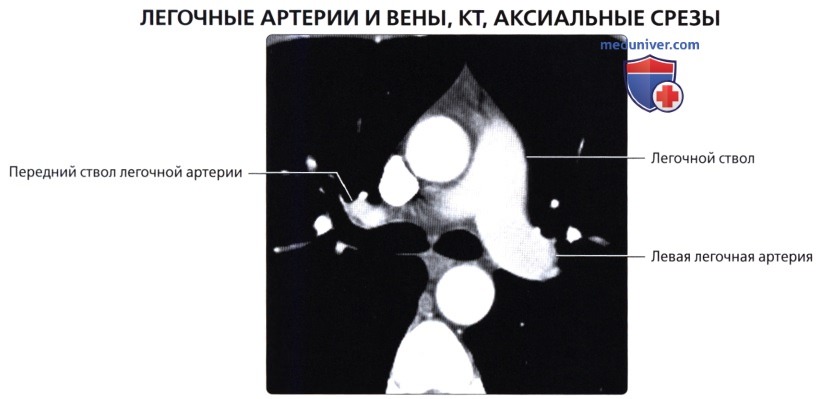
В нормальных условиях плотность легочной ткани, по данным денситометрии, колеблется от -650 до -850 Н. Такая низкая плотность объясняется тем, что 92 % легочной паренхимы составляет воздух и лишь 8 % – мягкие ткани и кровь в капиллярах. На компьютерных томограммах определяются тени легочных артерии и вен, четко дифференцируются главные долевые и сегментарные бронхи, а также межсегментарные и междолевые перегородки.
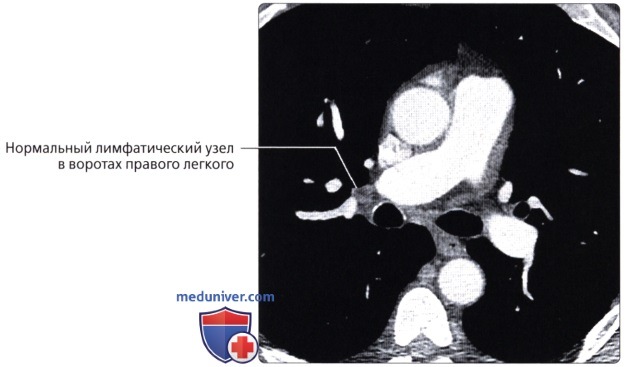
Фоном для медиастинальных органов является жировая клетчатка средостения. Ее плотность колеблется от -70 до -120 HU. В ней могут быть заметны лимфатические узлы. В норме они круглой, овальной или треугольной формы. Если величина ума превышает 1 см, то его считают патологически измененным. С помощью срезов на разной глубине получают отображение пре- и паратрахеальных лимфатических узлов, узлов в аортопульмональном «окне», в корнях легких и под бифуркацией трахеи. КТ играет важную роль в оценке состояния органов средостения: она позволяет изучить тонкие детали морфологии легочной ткани (оценка состояния долек и перидольковой ткани, выявление бронхоэктазий, участков бронхиолярной эмфиземы, мелких очагов воспаления и опухолевых узелков). КТ часто необходима для установления отношения обнаруженного в легком образования к пристеночной плевре, перикарду, ребрам, крупным кровеносным сосудам.
Магнитно-резонансную томографию пока реже используют при исследовании легких из-за низкого сигнала, который дает легочная ткань. Достоинство МРТ – возможность выделения слоев в разных плоскостях (аксиальной, сагиттальной, фронтальной и др.).
Ультразвуковое исследование приобрело большое значение при исследовании сердца и крупных сосудов грудной полости, но оно позволяет получить немаловажные сведения также о состоянии плевры и поверхностного слоя легкого. С ее помощью небольшое количество экссудата плевральной полости выявляют раньше, чем при рентгенографии.
В связи с развитием КТ и бронхоскопии значительно сузились показания к специальному рентгенологическому исследованию бронхов – бронхографии. Бронхография заключается в искусственном контрастировании бронхиального дерева рентгеноконтрастными веществами. В клинической практике показанием к ее выполнению является подозрение на наличие аномалии развития бронхов, а также внутреннего бронхиального или бронхоплеврального свища. В качестве контрастного вещества применяют пропилйодон в виде масляной взвеси или водорастворимый йодистый препарат. Исследование проводят преимущественно под местной анестезией дыхательных путей с помощью 1 % раствора дикаина или лидокаина, но в отдельных случаях, главным образом при выполнении бронхографии у маленьких детей, прибегают к внутривенному или ингаляционному наркозу. Контрастное вещество вводят через рентгеноконтрастные катетеры, которые хорошо видны при рентгеноскопии. Некоторые типы катетеров имеют систему управления концевой частью, что позволяет вводить катетер в любые участки бронхиального дерева.
При анализе бронхограмм идентифицируют каждый контрастированный бронх, определяют положение, форму, калибр и очертания всех бронхов. Нормальный бронх имеет конусовидную форму, отходит от более крупного ствола под острым углом и под такими же углами отдает ряд последующих ветвей. В начальной части бронхов II и III порядков нередко отмечаются неглубокие циркулярные перетяжки, соответствующие местам расположения физиологических сфинктеров. Контуры тени бронха ровные или слегка волнистые.
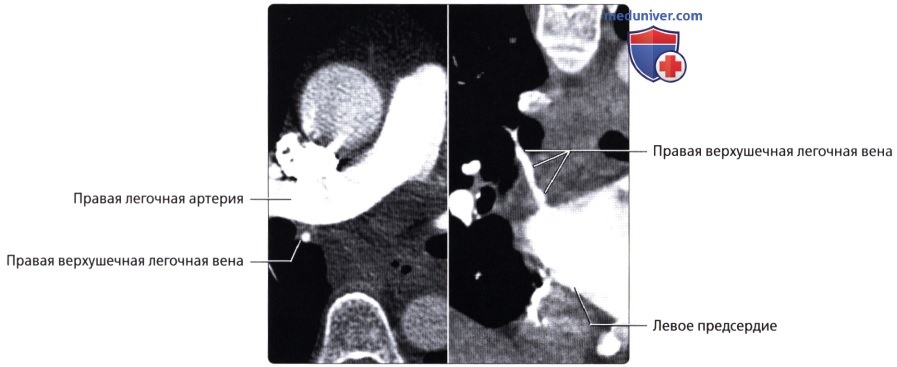
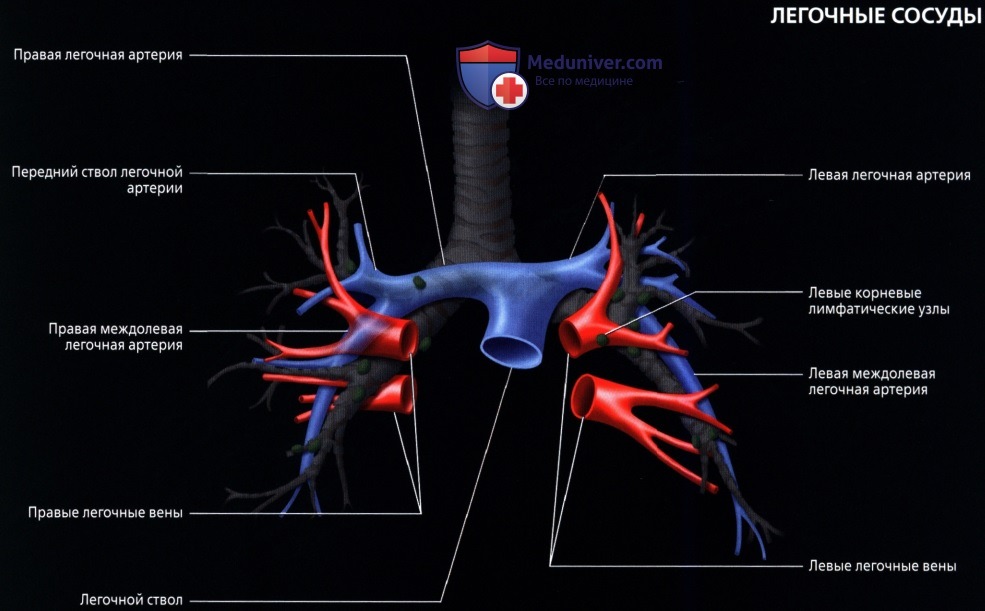
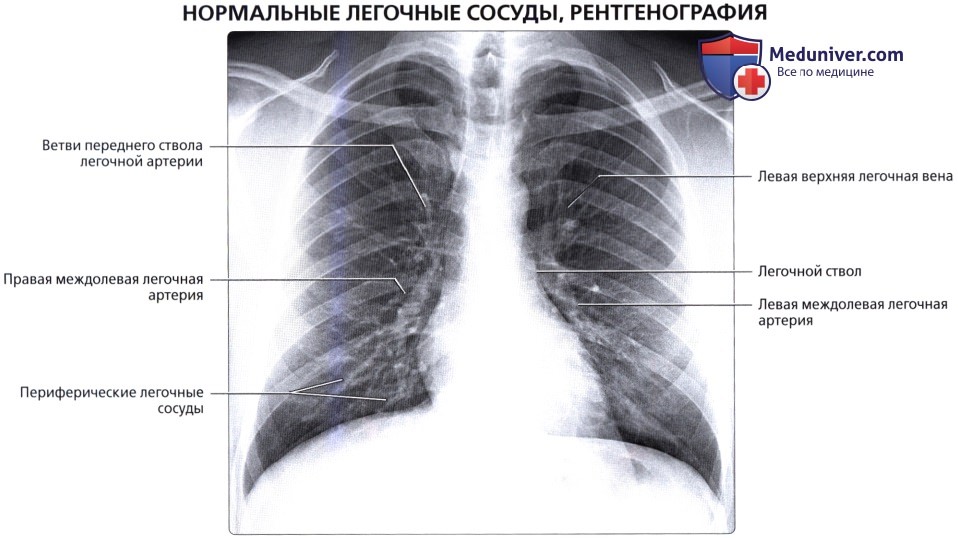
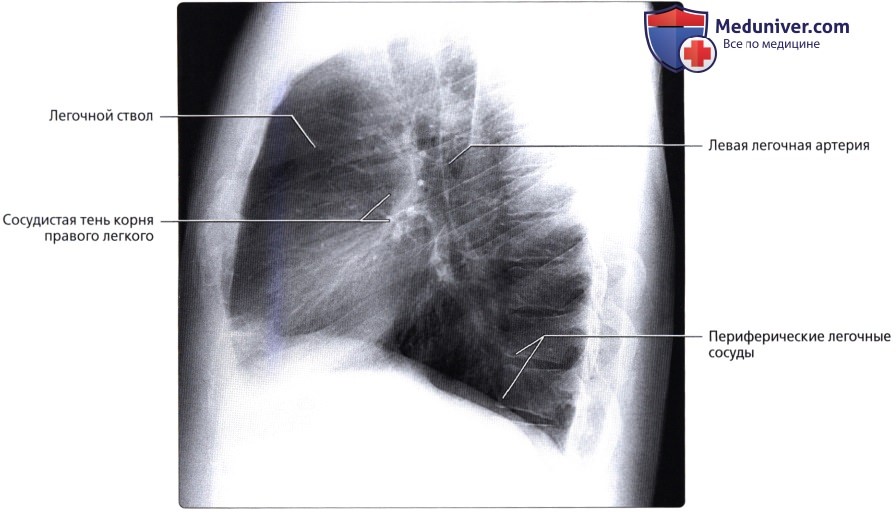
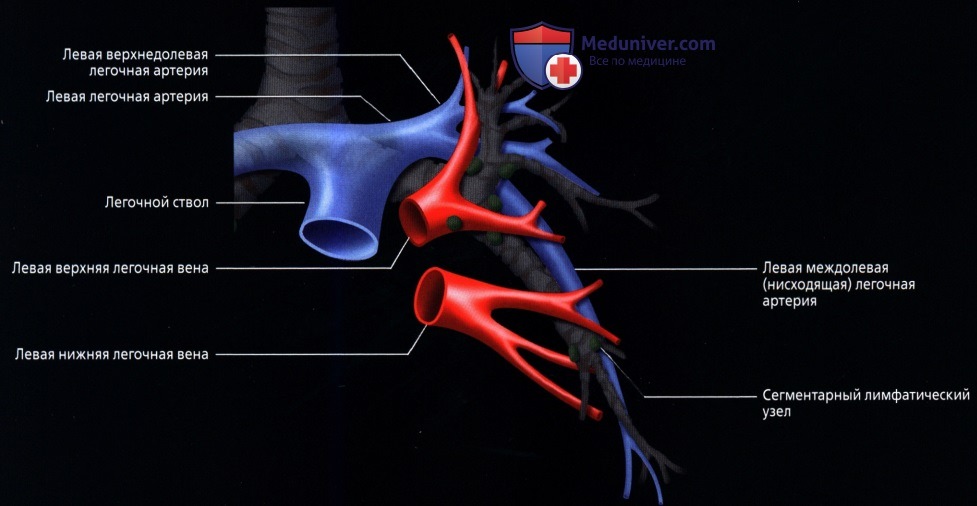
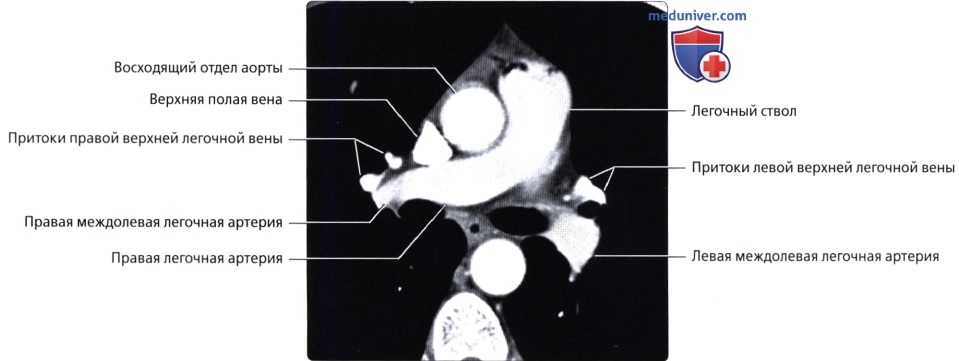
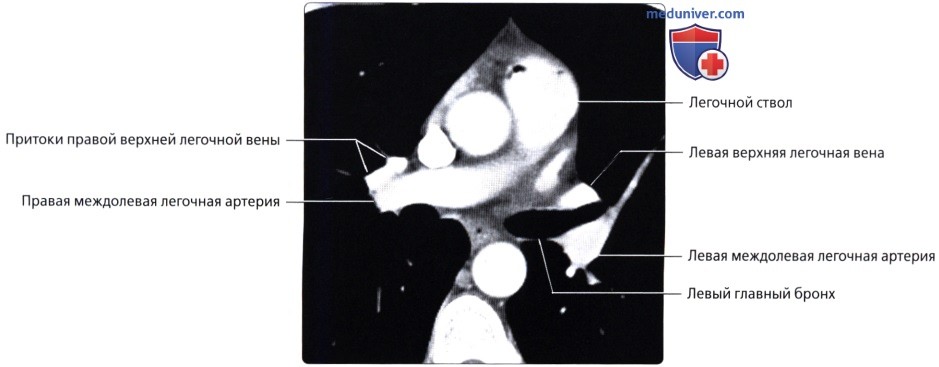
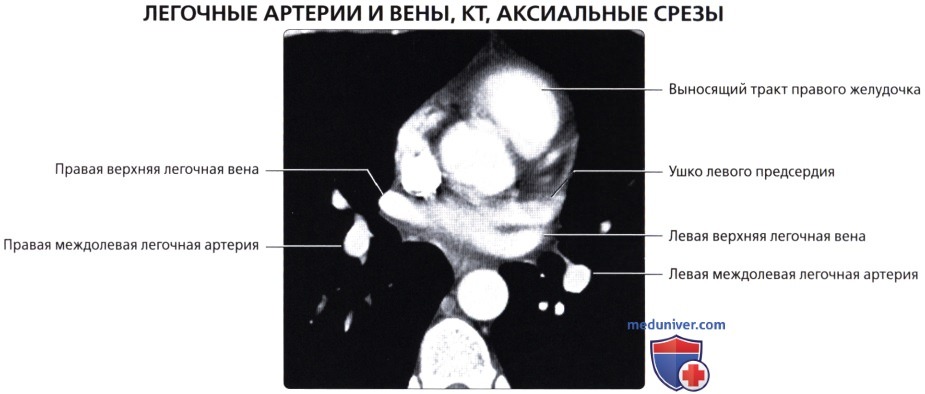
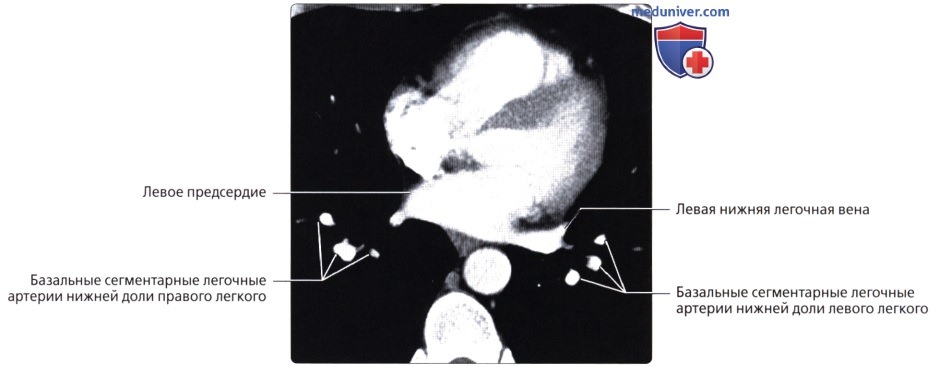
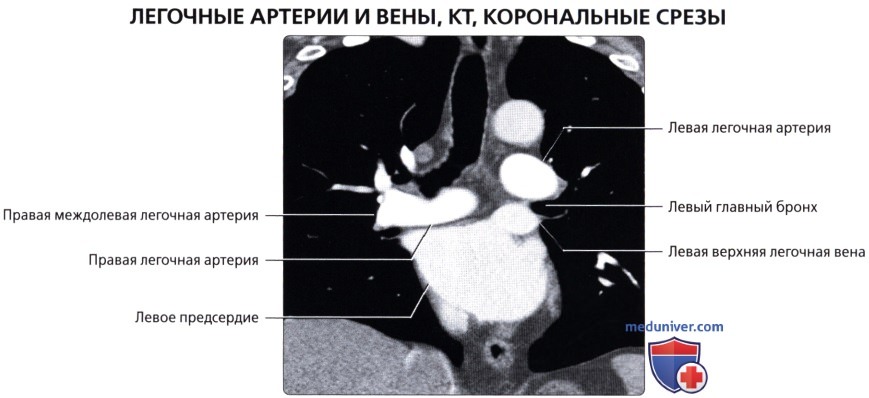
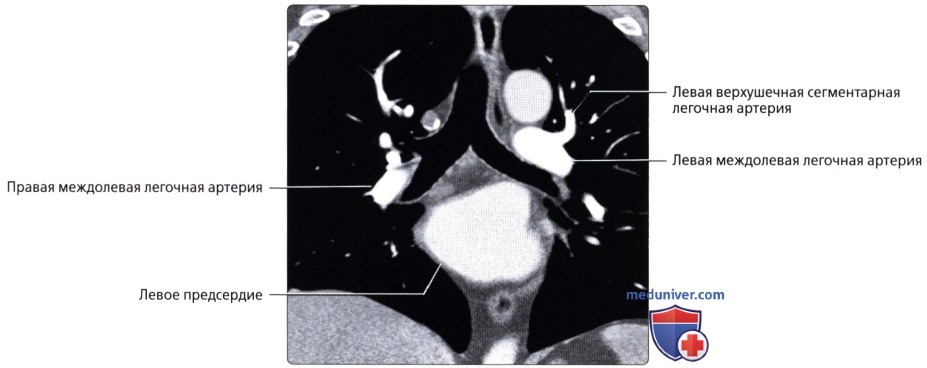
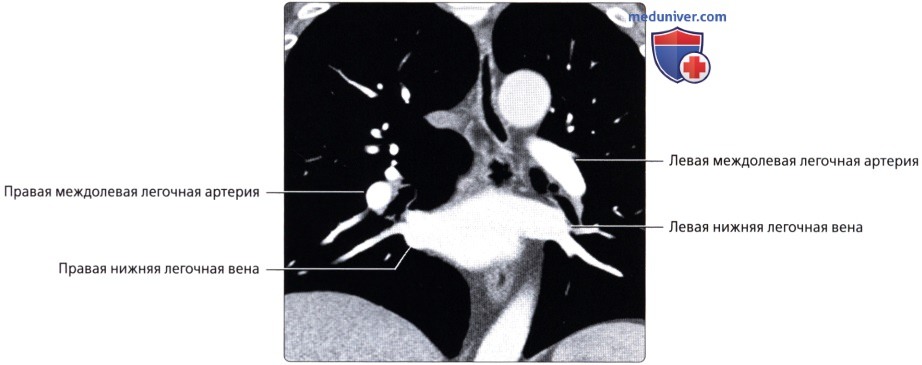
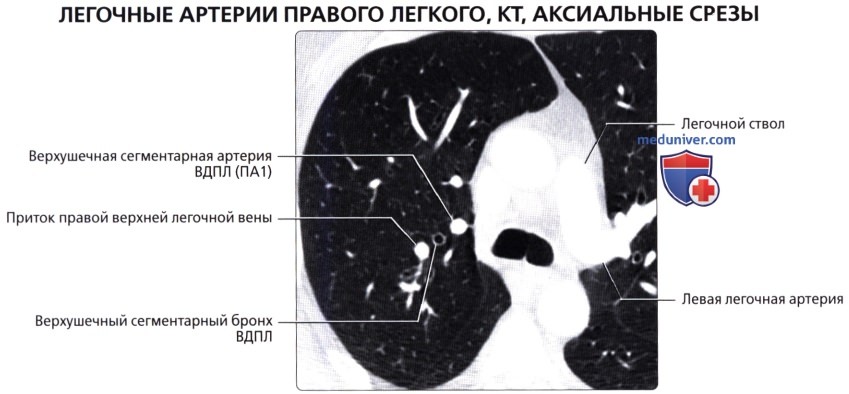
Кровоснабжение легких осуществляется легочными и бронхиальными артериями. Первые составляют малый круг кровообращения; они выполняют функцию газообмена между воздухом и кровью. Система бронхиальных артерий относится к большому кругу кровообращения и обеспечивает питание легких. Бронхиальные артерии на рентгенограммах и томограммах не дают изображения, но ветви легочной артерии и легочные вены вырисовываются довольно хорошо. В корне легкого выделяется тень ветви легочной артерии (соответственно правой или левой), а от нее радиально отходят в легочные поля их долевые и далее сегментарные разветвления. Легочные вены не исходят из корня, а пересекают его изображение, направляясь к левому предсердию.
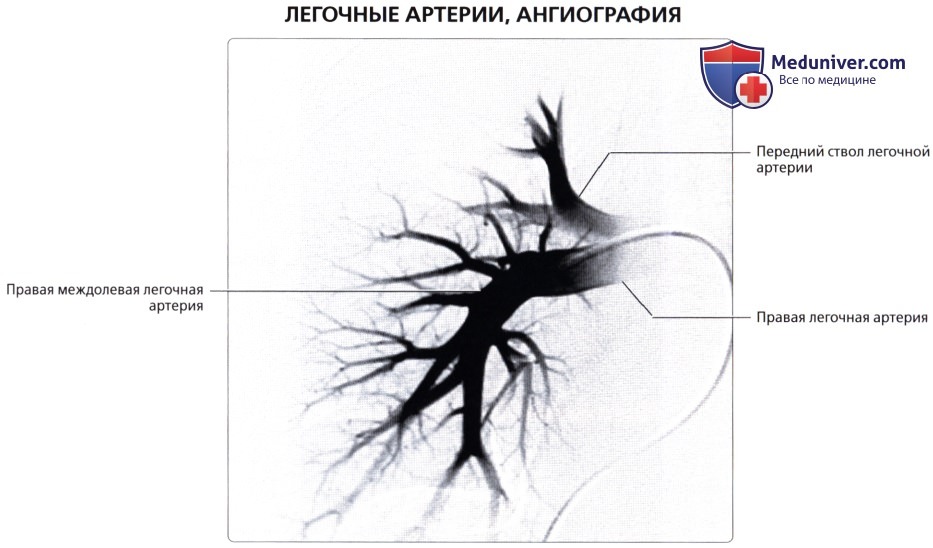
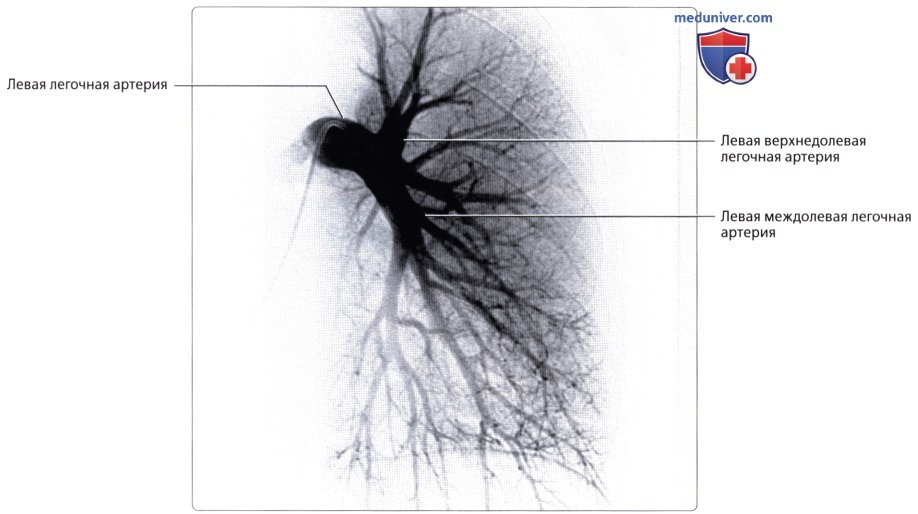
Лучевые методы позволяют исследовать морфологию и функцию кровеносных сосудов легких. С помощью спиральной рентгеновской томографии и магнитно-резонансной томографии можно получить изображение начальной и проксимальных частей легочного ствола, его правой и левой ветвей и установить их взаимоотношения с восходящей аортой, верхней полой веной и главными бронхами, проследить ветвление легочной артерии в легочной ткани вплоть до самых мелких подразделений, а также обнаружить дефекты наполнения сосудов при тромбоэмболии ветвей легочной артерии.
По специальным показаниям проводят рентгенологические исследования, связанные с введением контрастного вещества в сосудистое русло, – ангиопульмонографию, бронхиальную артериографию, венокавографию.
Под ангиопульмонографией понимают исследование системы легочной артерии. После катетеризации вены локтевого сгиба или бедренной вены конец катетера проводят через правое предсердие и правый желудочек в легочный ствол. Дальнейший ход процедуры зависит от конкретных задач: если необходимо контрастировать крупные ветви легочной артерии, то контрастное вещество вливают непосредственно в легочный ствол или его главные ветви, если же изучению подлежат мелкие сосуды, то катетер продвигают в дистальном направлении до желаемого уровня.
Бронхиальная артериография – это контрастирование бронхиальных артерий. Для этого тонкий рентгеноконтрастный катетер через бедренную артерию вводят в аорту, а из нее – в одну из бронхиальных артерий (их, как известно, несколько с каждой стороны).
Показания к ангиопульмонографии и бронхиальной артериографии в клинической практике не очень широки. Ангиопульмонографию производят при подозрении на аномалию развития артерии (аневризма, стеноз, артериовенозный свищ) или тромбоэмболию легочной артерии. Бронхиальная артериография оказывается необходимой при легочном кровотечении (кровохарканье), природу которого не удалось установить посредством других исследований, в том числе при фибробронхоскопии.
Термином “кавография” обозначают искусственное контрастирование верхней полой вены. Изучение подключичной, безымянной и верхней полой вен облегчает выбор венозного подхода к рациональному размещению катетеров, установке фильтра в полой вене, определению уровня и причины обструкции венозного кровотока.
[1], [2], [3], [4], [5], [6]
Источник
К.Бадмаев, Н.Струмила, Д.Кабанов
НМИЦ детской онкологии, гематологии и иммунологии им. Д.Рогачева
4.91/5 (176)
Нормальная рентгеноанатомия легких
Топография и сегментарное строение легких
Для организации корректного диагностического и терапевтического процесса, установки правильного дифференциального ряда, необходимо знать точную локализацию патологического процесса. При визуализации легких, расположение изменений принято описывать с указанием долей или сегментов.
Доли легких разделены междолевыми щелями. Границы между долями в прямой проекции обычно визуализируются при инфильтрации легочной ткани, граничащей с плеврой или при утолщении междолевой плевры. Точные границы долей определяются в боковой проекции. Косые (главные) междолевые щели идут от третьего грудного позвонка до промежутка между средней и передней третями купола диафрагмы. Горизонтальная (малая) междолевая щель располагается горизонтально от середины главной щели до грудины.
Бронхолегочный сегмент – часть легкого, представляющая собой третичный (сегментарный) бронх, вену и легочную артерию. Сегменты легких отделяются друг от друга соединительной тканью. Следовательно, каждый бронхолегочный сегмент представляет собой дискретную анатомическую и функциональную единицу. Проведение снимка в прямой и боковой проекции позволяет точно установить локализацию и сегмент патологического процесса в легких.
Ацинус – функционально-анатомическая единица легкого. Состоит из всех структур дистальнее терминальной бронхиолы: дыхательных бронхиол, альвеолярных ходов и альвеолярных мешочков с альвеолами, также включая сосуды, нервы и соединительную ткань. Терминальная (концевая) бронхиола, которая дихотомически ветвясь дает начало дыхательным бронхиолам трех порядков. Главное отличие дыхательных бронхиол то, что на их стенках уже присутствуют альвеолы, но не в большом количестве. От каждой дыхательной бронхиолы радиально отходят альвеолярные ходы, которые заканчиваются слепо альвеолярными мешочками. Альвеолярные мешочки, почти полностью состоят из альвеол, и стенку каждого альвеолярного мешочка оплетает густая сеть кровеносных капилляров. Через стенку альвеол происходит газообмен.
Альвеолярные ходы и мешочки, относящиеся к одной дыхательной бронхиоле последнего порядка, составляют первичную дольку, которых в ацинусе 10 – 20. Диаметр ацинуса составляет 4-8 мм. Вторичная долька уже содержит 3-12 ацинусов, и достигает в размерах 1 – 2,5 см. Всего же в обоих легких число ацинусов достигает 30 тысяч, а альвеол – 300-350 млн.
При инфильтрации ацинус появляется на рентгенограмме как неясное затемнение приблизительно 0,5 см в диаметре (ацинарная тень). Перибронхиальная инфильтрация или уплотнение могут иметь сходные рентгенологические признаки.
В правом легком выделяют 10 сегментов:
- Верхняя доля
- Апикальный (верхушечный) сегмент (S I)
- Передний сегмент (S III)
- Задний сегмент (S II)
- Средняя доля
(отделена от верхней доли косой междолевой щелью)
- Латеральный сегмент (S IV)
- Медиальный сегмент (S V)
- Нижняя доля
(отделена от средней доли горизонтальной междолевой щелью)
- Верхний сегмент (S VI)
- Медиальнобазальный (коронарный) сегмент (S VII)
- Передний сегмент (S VIII)
- Боковой сегмент (S IX)
- Задний сегмент (S X)
В левом легком выделяют 8,9 или 10 сегментов (по различным литературным данным):[1,2,3]
- Верхняя доля
- Апикально-задний сегмент (слияние S I + S II)
- Передний сегмент (S III)
- Верхний язычковый сегмент (S IV)
- Нижний язычковый сегмент (S V)
- Нижняя доля
(отделена от верхней доли косой междолевой щелью)
- Верхний сегмент (S VI)
- Медиальнобазальный (S VII) (не выделяется некоторыми авторами)
- Переднемедиальный сегмент (S VIII)
- Латеральный сегмент (S IX)
- Задний сегмент (S X)
Средостение
Средостение – анатомическое пространство грудной полости, которое включает в себя все органы и структуры грудной клетки, за исключением легких. Средостение находится между плевральными полостями, и ограничено спереди грудиной, грудным отделом позвоночника сзади. Вверху средостение ограничено верхней апертурой грудной клетки, внизу – диафрагмой. [4]
Средостение можно разделить на 2 этажа: верхний и нижний. Условной границей служит линия, проведённая между углом грудины и межпозвоночным диском IV и V грудных позвонков.
Верхнее средостение включает вилочковую железу у детей, трахею, верхний отдел пищевода, грудной лимфатический проток, блуждающий и диафрагмальные нервы. Также в нем находятся правая и левая плечеголовные вены, начальный отдел верхней полой вены, дуга аорты и начало плечеголовного ствола, левая общая сонная артерия и левая подключичная артерия.
Нижнее средостение больше верхнего, и в свою очередь, делится на 3 отдела: передний, средний и задний.
Передний отдел нижнего средостения расположен между телом грудины и передней поверхностью перикарда, и является наименьшим отделом нижнего средостения. Включает в себя внутренние грудные артерии и вены, окологрудные и предперикардиальные лимфатические узлы.
Средний отдел нижнего средостения, содержит сердце с окружающим его перикардом и крупные магистральные сосуды (восходящую часть аорты, легочный ствол, конечные части верхней и нижней полых вен), а также главные бронхи, легочные артерии и вены, диафрагмальные нервы и лимфатические узлы.
Задний отдел нижнего средостения расположен между перикардом и грудным отделом позвоночного столба. Содержит пищевод, грудную часть аорты, непарную и полунепарную вены, блуждающий нерв, грудной лимфатический проток. [5]
Рентгеноанатомия средостения
На обзорной рентгенограмме органов грудной клетки (ОГК) в прямой проекции органы средостения формируют тень по форме напоминающую неправильную трапецию. Нижняя половина формируется за счет тени сердца, и небольшой участок за счет нижней полой вены. Верхняя половина за счет теней магистральных кровеносных сосудов (верхняя полая вена, дуга аорты, легочная артерия). По бокам средостения визуализируются корни легких, и легочные поля, снизу купол диафрагмы (Рис. 14).
На обзорной рентгенограмме ОГК в боковой проекции наиболее четко контурируются сердце, восходящая и нисходящая часть аорты, и дуга аорты, трахея. У детей в переднем средостении также визуализируется тимус. (Рис. 15).
Для вычисления отклонений от нормы используют кардиоторакальный индекс (КТИ) – отношение поперечного размера сердца к поперечному размеру грудной клетки, измеряемому на уровне правого сердечно-диафрагмального угла (Рис.14).
КТИ = ((Mr+Ml)·100%) / Базальный диаметра грудной клетки. Выделяют 3 степени увеличения КТИ: нормальная величина не превышает 50%; увеличение I степени – 50 – 55%; II степени – 56 – 60%; III степени – более 60%. [5,6]
На компьютерных томограммах в аксиальной проекции визулизируются (Рис.7 – 13, 16-19):
1 – Правое легкое
2 – Левое легкое
3 – Трахея
4 – Левый главный бронх
5 – Правый главный бронх
6 – Непарная вена
7 – Нисходящая часть аорты
8 – Восходящая часть аорты
9 – Левый желудочек сердца
10 – Левое предсердие
11 – Правый желудочек
12 – Правое предсердие
13 – Легочный ствол, с отходящими от него левой и правой легочными артериями
14 – Пищевод
15 – Плечеголовной ствол
16 – Левая общая сонная артерия
17 – Левая подключичная артерия
18 – Правая общая сонная артерия
19 – Правая подключичная артерия
20 – Верхняя полая вена
21 – Левая плечеголовная вена
22 – Правая плечеголовная вена
23 – Тимус
Костные структуры на рентгенограмме органов грудной клетки
Несмотря на то, что обзорная рентгенограмма органов грудной клетки способна помочь нам в оценке патологий легких и органов средостенья, не стоит забывать про грудную клетку и кости плечевого пояса, которые мы также видим на рентгенограмме ОГК. (Рис. 20)
В первую очередь на обзорной рентгенограмме мы видим 12 пар ребер (7 истинных, 3 ложных и 2 пары свободных) (7), которые прикрепляются к телу и поперечному отростку (11) грудных позвонков Th1-Th12 (15). У ребра выделяют три части: заднюю часть(13) (в нее входит головка (16), шейка и бугорок), тело ребра (14) и переднюю часть (17). Так же выделяют верхний (8) и нижний (9) края ребер. Стоит отметить I ребро, которое более широкое, чем остальные ребра и на рентгенограмме хорошо виден бугорок (10) этого ребра. [8]
Ребра отходят от позвонков под прямым углом только у детей до года, у детей старше года и взрослых образуют острый угол в каудальном направлении, и затем через реберные хрящи, которые мы в норме не видим на рентгенограмме, соединяются с грудиной. Грудина на обзорном снимке в сливается с тенью средостения и не визуализируется. Только в некоторых случаях тень рукоятки грудины может симулировать расширение средостения.
Из костей плечевого пояса в область исследования чаще всего попадает только лопатка (4) и ключица (12). Так как рентгенограмма это суммационное изображение, то невозможно отчетливо увидеть все их структуры, но мы четко можем различить границы: медиальный (5) и латеральный (6) края и верхний угол (2) лопатки, клювовидный отросток лопатки (3) и грудинный конец ключицы (1). [8]
Список литературы:
- Eduardo A Celis. Lung Anatomy. Medscape Drugs&Desease, Anatomy. 2016
- Edward A. Boyden, The Nomenclature of the Bronchopulmonary Segments and Their Blood Supply (As Revised by the Seventh International Congress of Anatomists, 1960).
- Lee A Grant, Nyree Griffin. Grainger & Allison’s Diagnostic Radiology Essentials E-Book. Elsevier Health Sciences, 2013
- Williams PL, Warwick R, Dyson M, Bannister LH. Splanchnology. In: Gray’s anatomy. 37th ed. New York, NY: Churchill Livingstone, 1989; 1245-1475.
- ZylakCJ, Pallie W, Jackson R. Correlative anatomy and computed tomography: a module on the stinum. RadioGraphics 1982; 2(4): 555-592.
- The stinum. Semin Roentgenol 1969; 4: 41-58.
- The stinum: radiologic correlations with anatomy and pathology. St Louis, Mo: Mosby, 1977; 216-334
- Анатомия человека при лучевых исследованиях. Стефани Райан, Мишель МакНиколас, Стивен Юстейс ; пер. с англ. [С. А. Змеев, Е. В. Змеева] ; под ред. Г. Е. Труфанова. МЕДпресс-информ, 2009; 109-111.
Источник

 . () – . () ( , ) . ( ) . .
. () – . () ( , ) . ( ) . . , . : , . () . . . . .
, . : , . () . . . . .  : . . . .
: . . . .  : 20 . , .
: 20 . , . 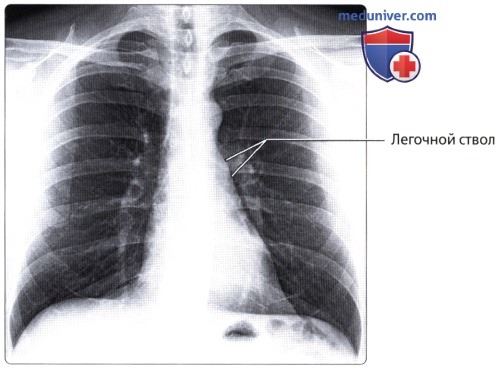 : 36 – .
: 36 – . 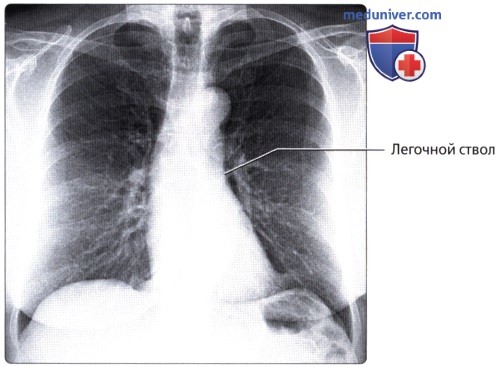 : 60 – . , . .
: 60 – . , . . 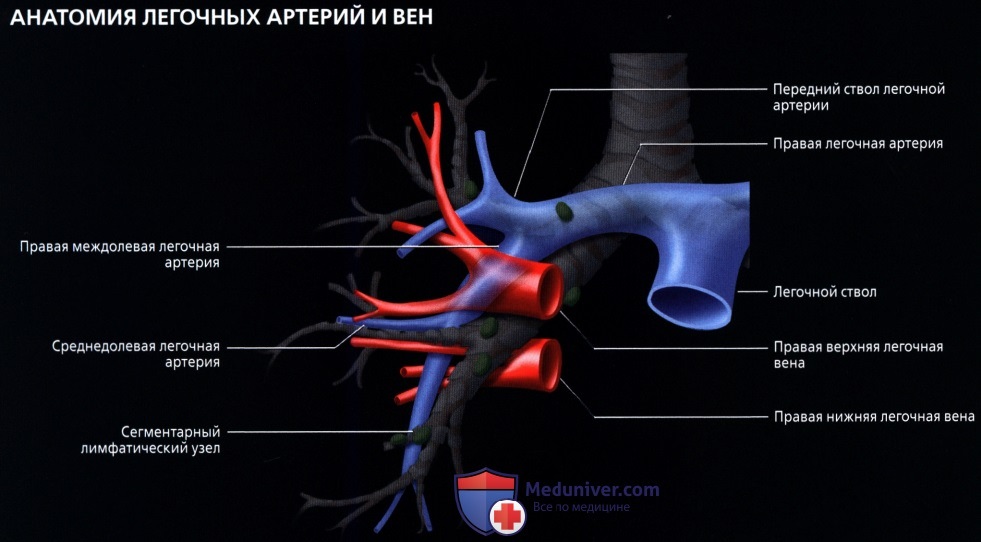 . , ( ) () . . . .
. , ( ) () . . . .  , . . . ( ).
, . . . ( ).  , . : , , , . , .
, . : , , , . , .  : , . .
: , . .  , : . ( ), : ( ). () .
, : . ( ), : ( ). () .  ( ), : . ( ), . .
( ), : . ( ), . .  ( ), : . .
( ), : . .  ( ), : , . . .
( ), : , . . .  ( ), : , .
( ), : , .  ( ), : , . . , .
( ), : , . . , .  , . , , : , , , , . . . .
, . , , : , , , , . . . .  , , : , . , , . . .
, , : , . , , . . .  , ( ) : , . .
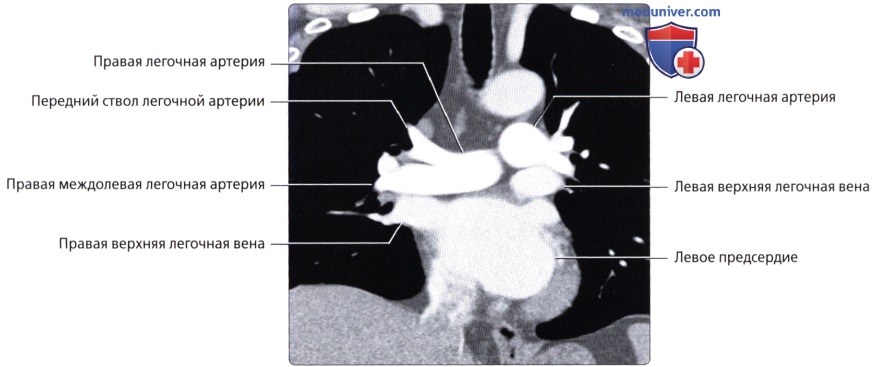
, ( ) : , . . 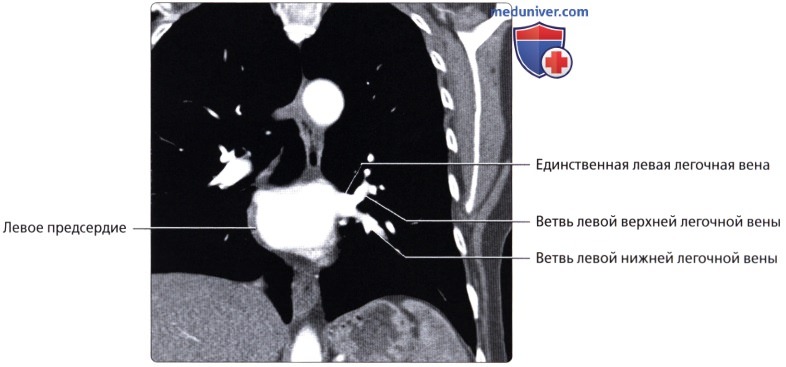 ( ), : .
( ), : . 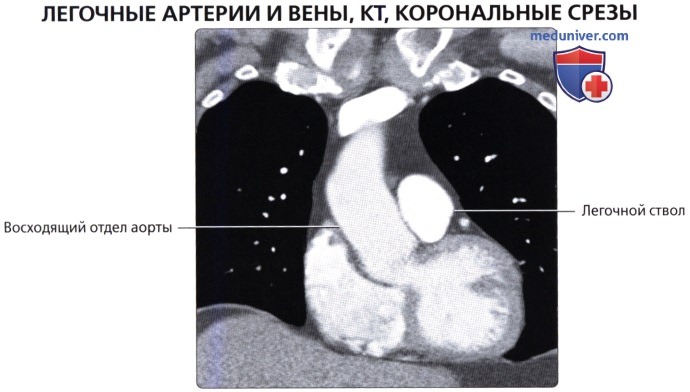 , : . ( ), : , .
, : . ( ), : , . 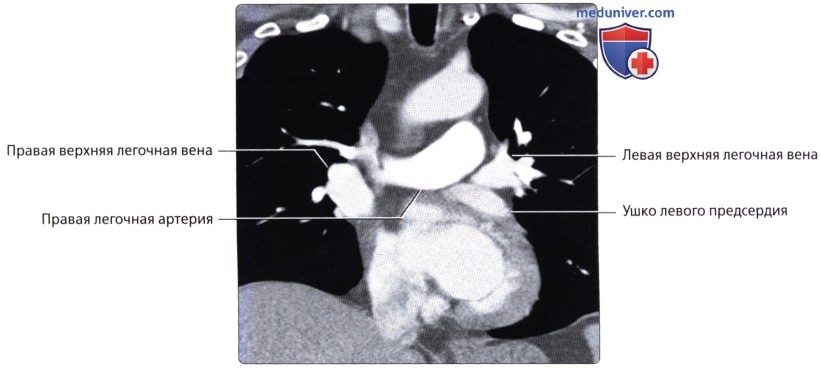 ( ), : . . , .
( ), : . . , .  ( ), : . . .
( ), : . . .  ( ), : , . .
( ), : , . .  ( ), : , .
( ), : , .  ( ), : , . .
( ), : , . .  , . ( ), : ( 1), . .
, . ( ), : ( 1), . . 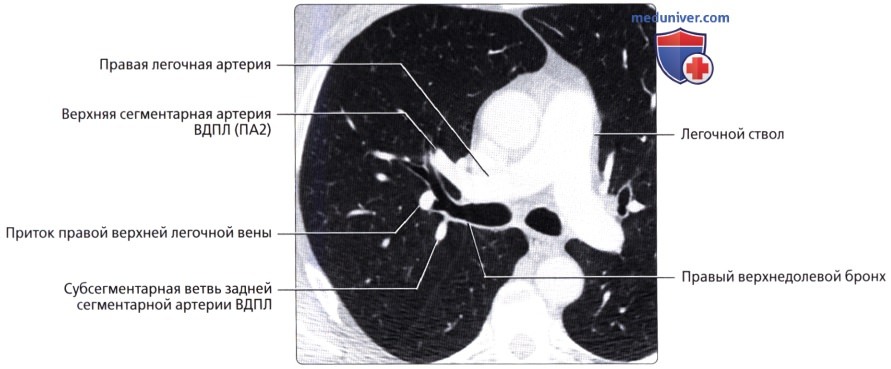 ( ), : (2) . .
( ), : (2) . . 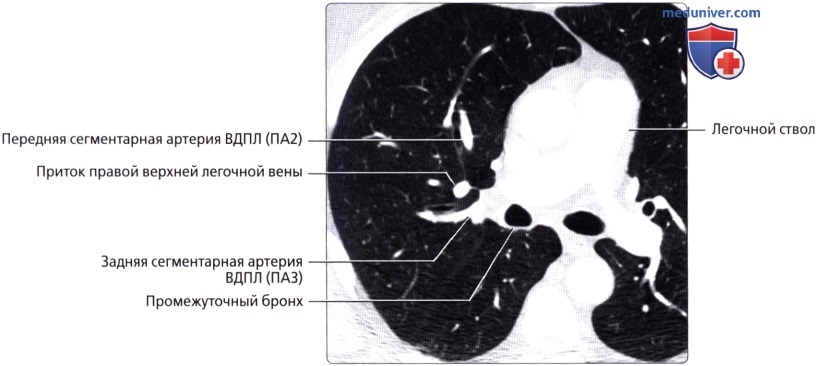 ( ), : (), .
( ), : (), .  ( ), : (6) . .
( ), : (6) . . 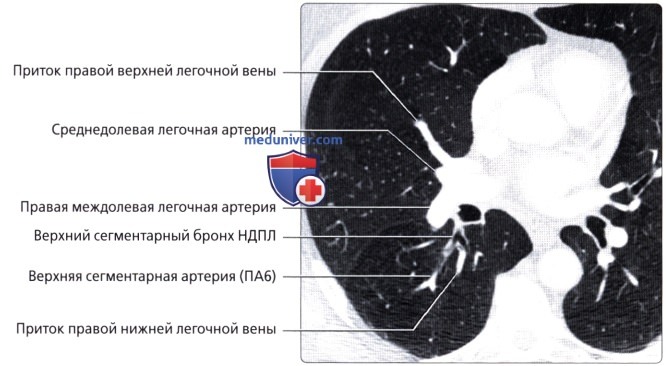 ( ), , : (6) , . .
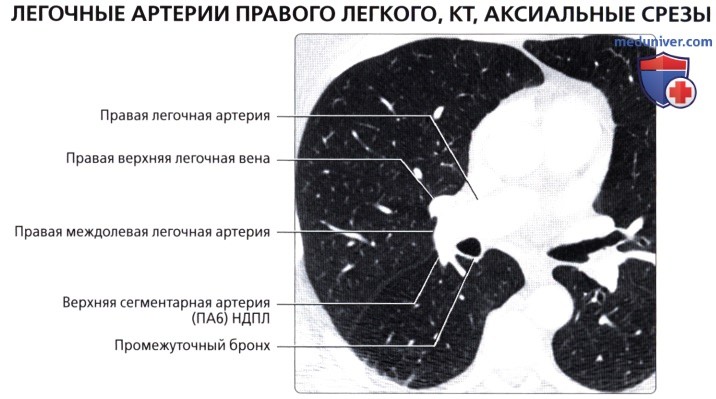
( ), , : (6) , . . 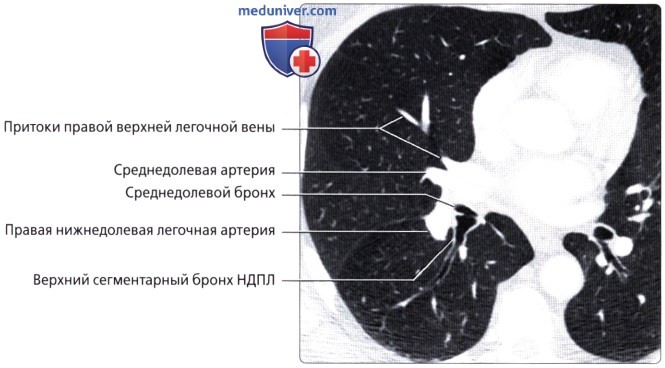 ( ), : , .
( ), : , . 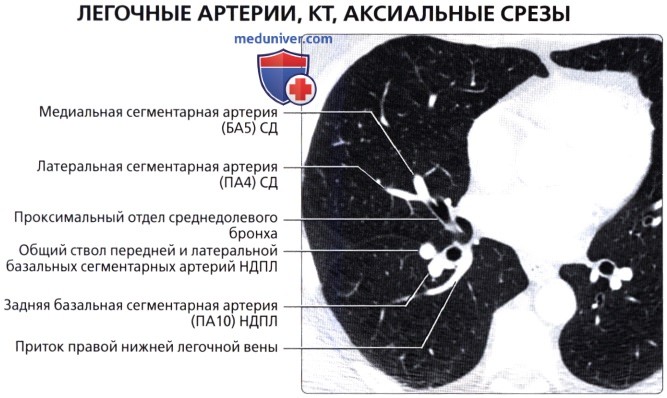 ( ), : (4) (5) . . (6) , .
( ), : (4) (5) . . (6) , . 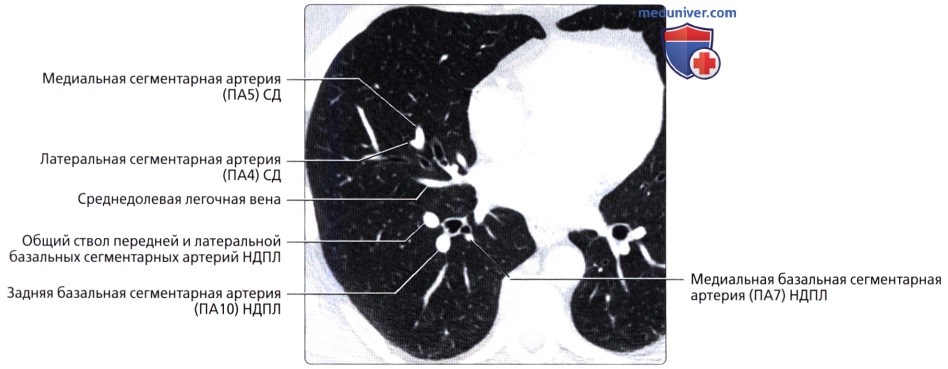 , : (5) (4) . . .
, : (5) (4) . . . 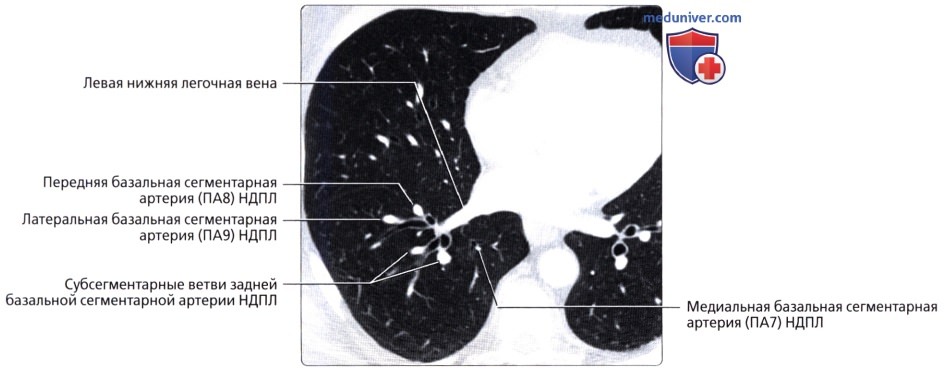 , : , : (7), (8), (9) . .
, : , : (7), (8), (9) . .  , : . ( ), : (1) . (2).
, : . ( ), : (1) . (2). 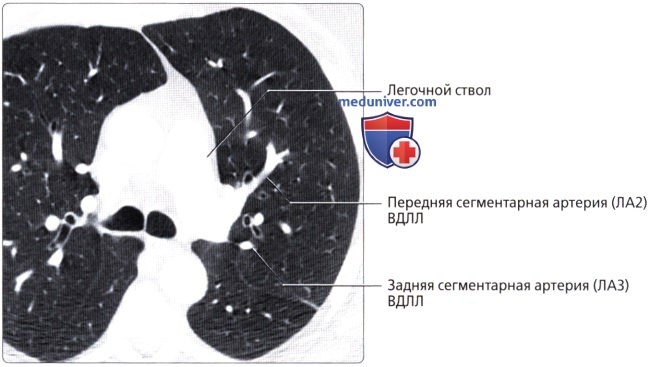 ( ), : (2) , . () .
( ), : (2) , . () . 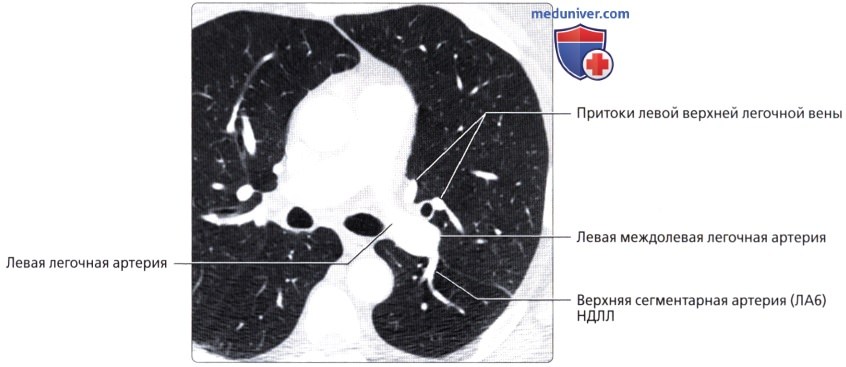 ( ), : , ( ). (6) .
( ), : , ( ). (6) . 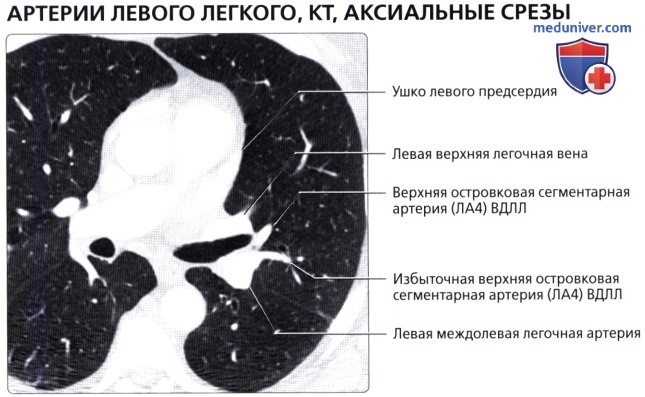 ( ), : (4) . .
( ), : (4) . . 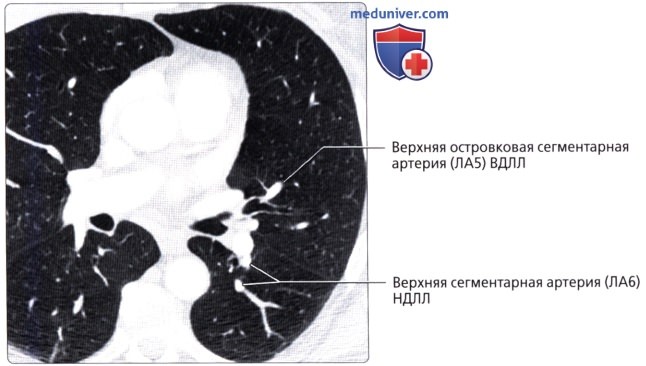 ( ), : (5) , . (6) , .
( ), : (5) , . (6) , . 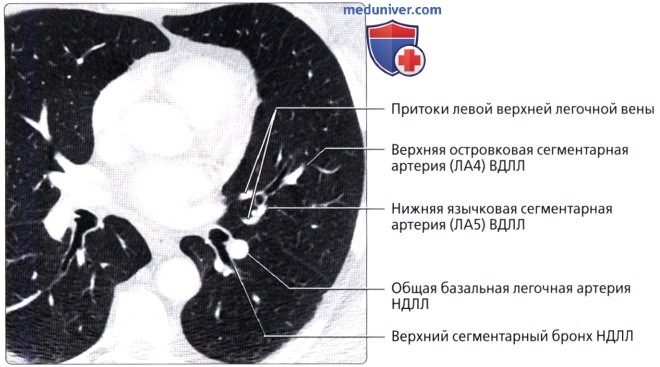 ( ), : (4) . , .
( ), : (4) . , . 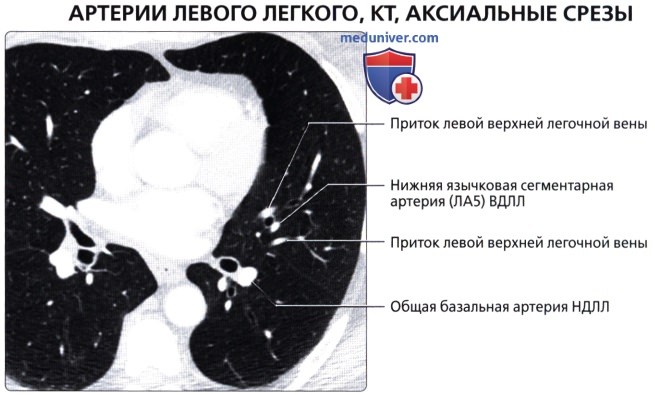 ( ), : (5) , . .
( ), : (5) , . . 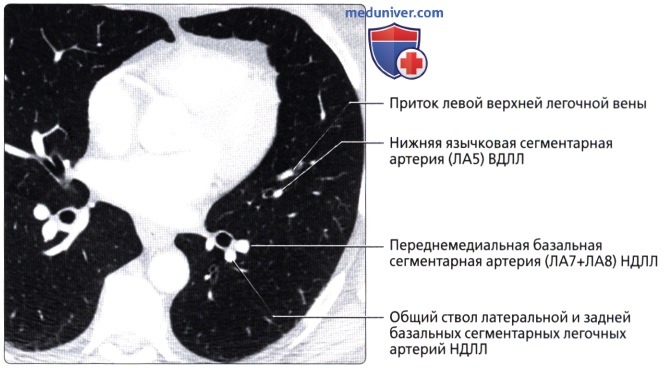 ( ), : ( 7+8) . (7 + 8). .
( ), : ( 7+8) . (7 + 8). . 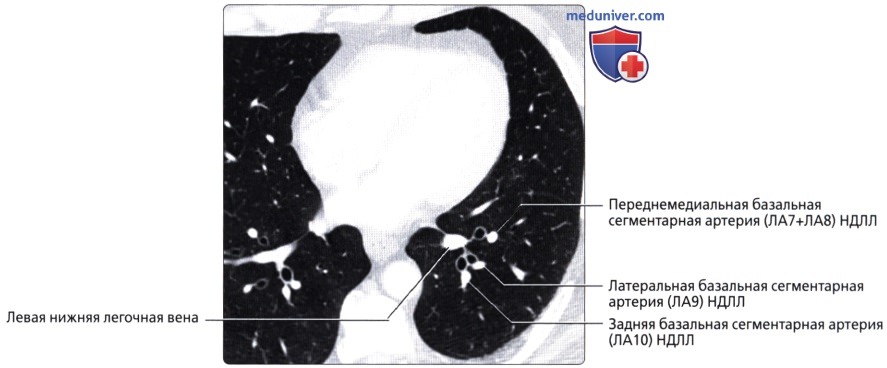 ( ), : . ( ): ( 7+8), (9) (10) .
( ), : . ( ): ( 7+8), (9) (10) . . . . , . .
. . . , . .  ( ), : . . <4 , . , .
( ), : . . <4 , . , .  ( ), : . . .
( ), : . . .  ( ), : , .
( ), : , .  ( ), : , .
( ), : , . , 52 , . : . . .
, 52 , . : . . .  : , , . .
: , , . .  ( ): ( ) . , . 28,6 .
( ): ( ) . , . 28,6 . 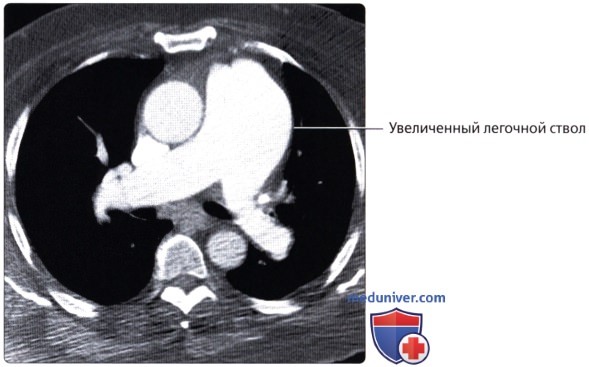 , . ( ), : 74 , 5,7 .
, . ( ), : 74 , 5,7 . 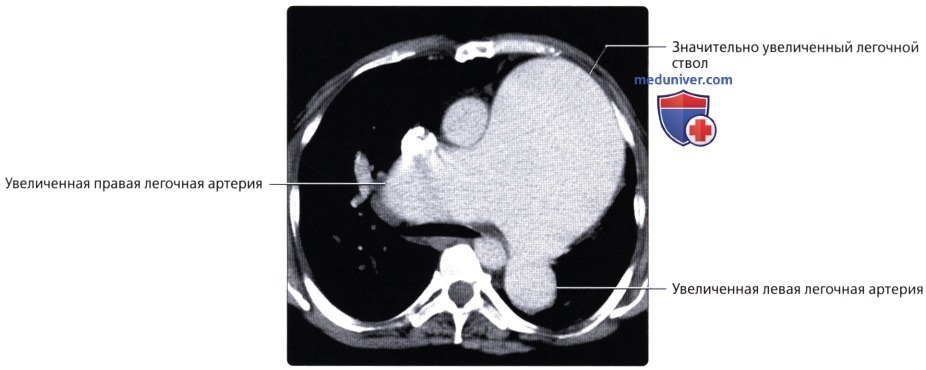 ( ), : 51 . 7,4 , 56 . . > 25 . . >30 . . .
( ), : 51 . 7,4 , 56 . . > 25 . . >30 . . . 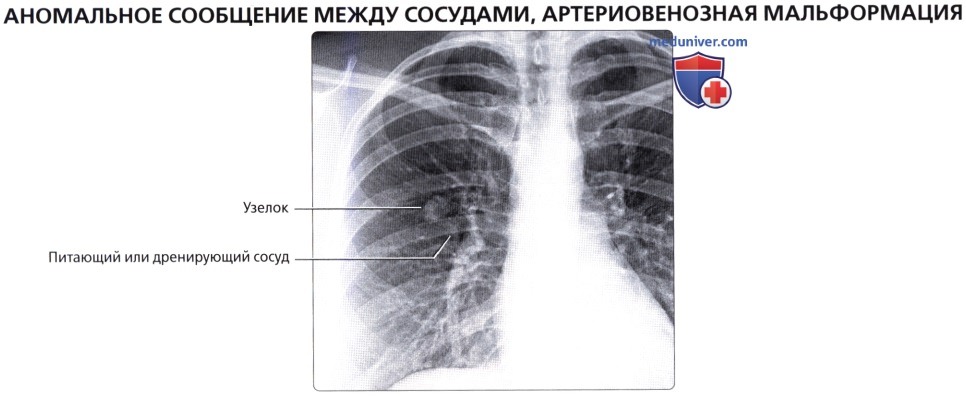 : 28 , , .
: 28 , , . 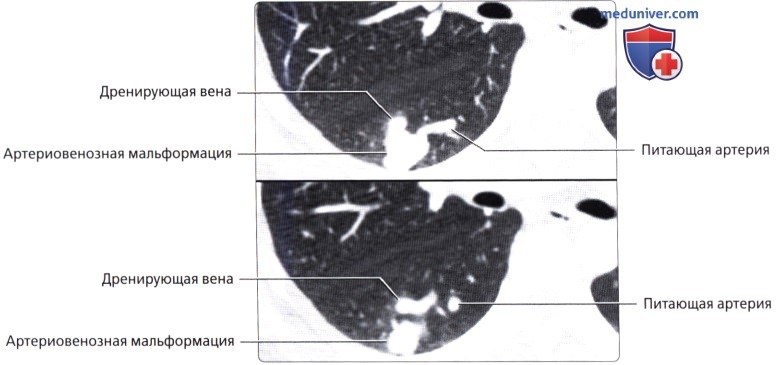 , ( ): , . , , .
, ( ): , . , , . 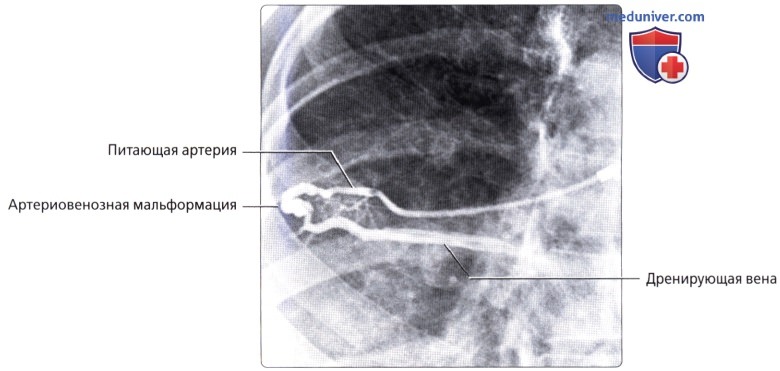 : . .
: . . 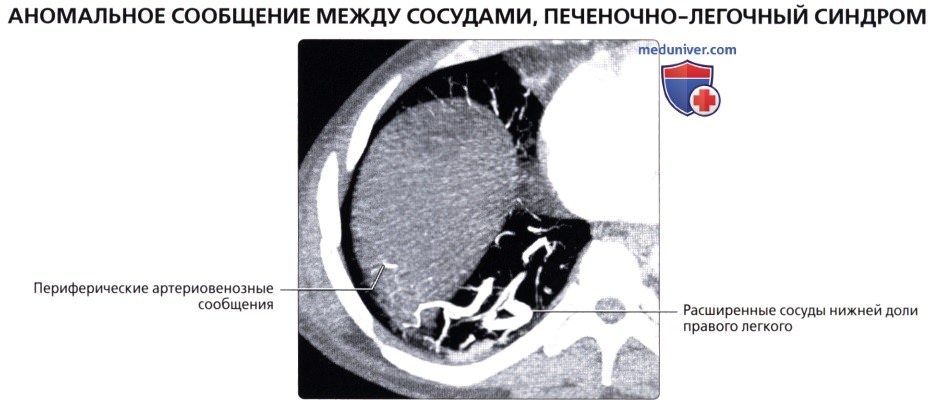 , 48 – . ( ), , : . .
, 48 – . ( ), , : . . 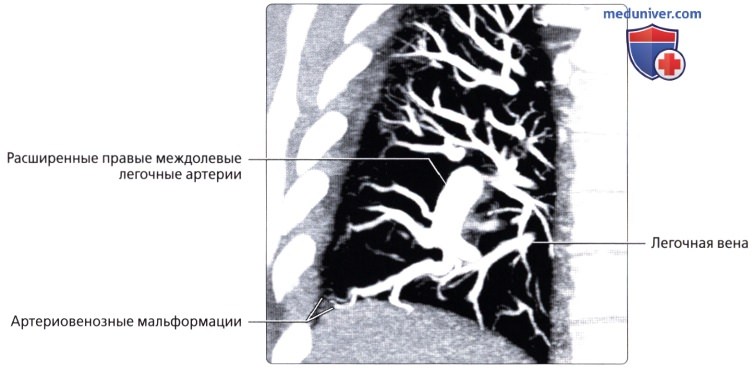 ( ), , : . .
( ), , : . . 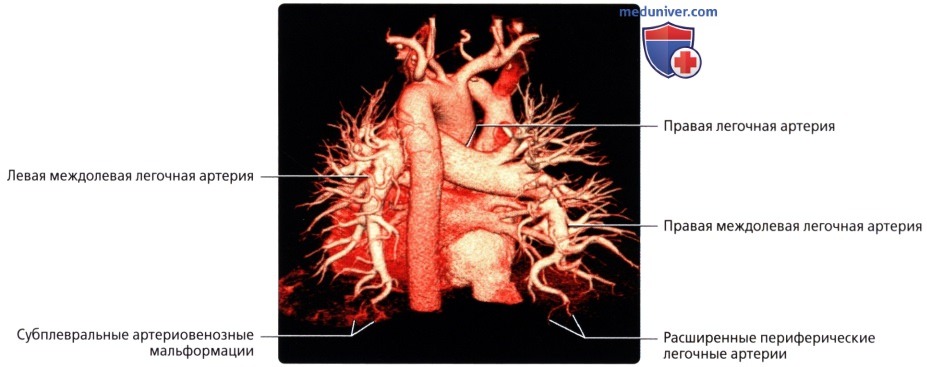 , , : , . . .
, , : , . . . 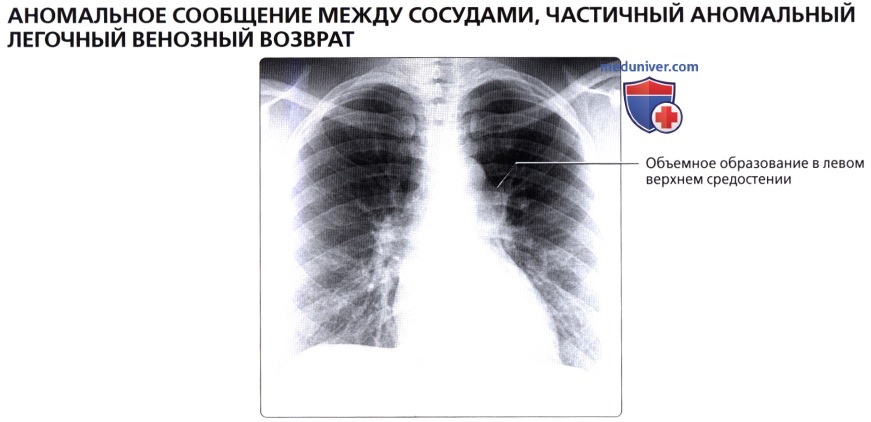 : 48 , . , .
: 48 , . , . 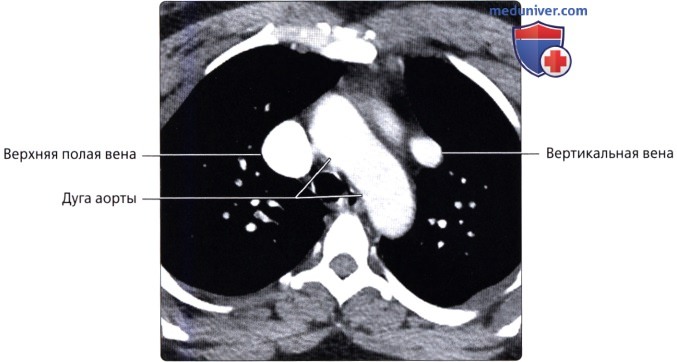 ( ), : , , .
( ), : , , . 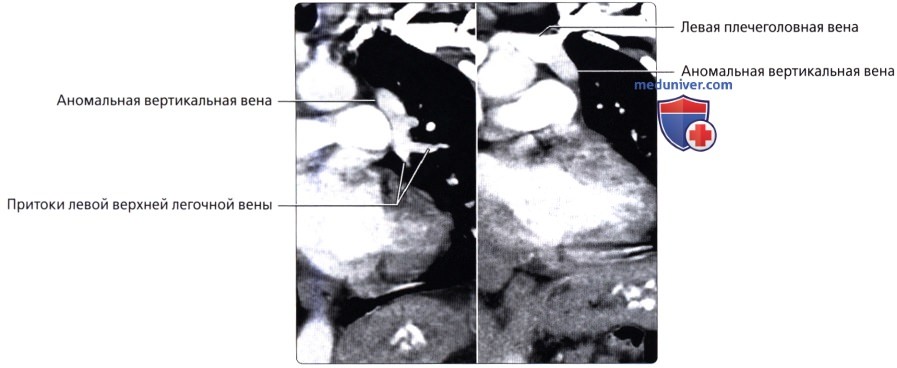 , ( ): , . . ( ).
, ( ): , . . ( ). 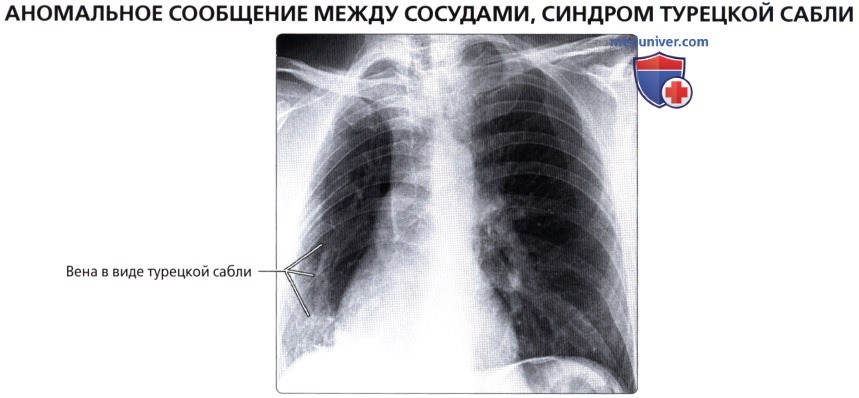 : – ( ) . , , . , .
: – ( ) . , , . , . 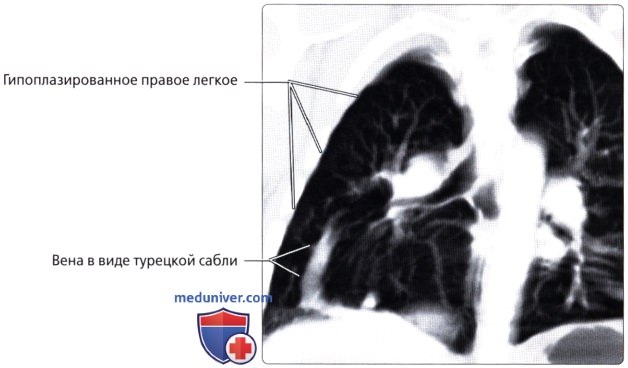 ( ), : , , , . .
( ), : , , , . . 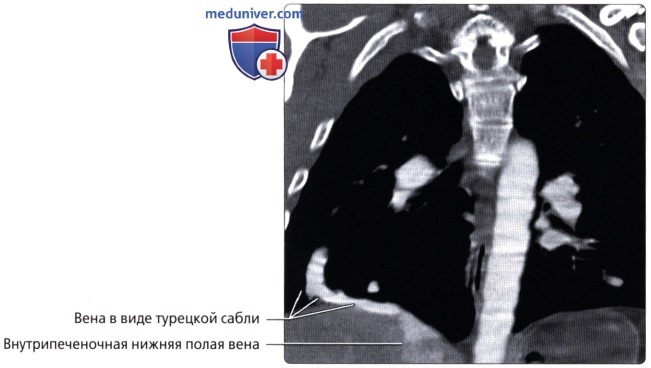 ( ), : . , . , .
( ), : . , . , . 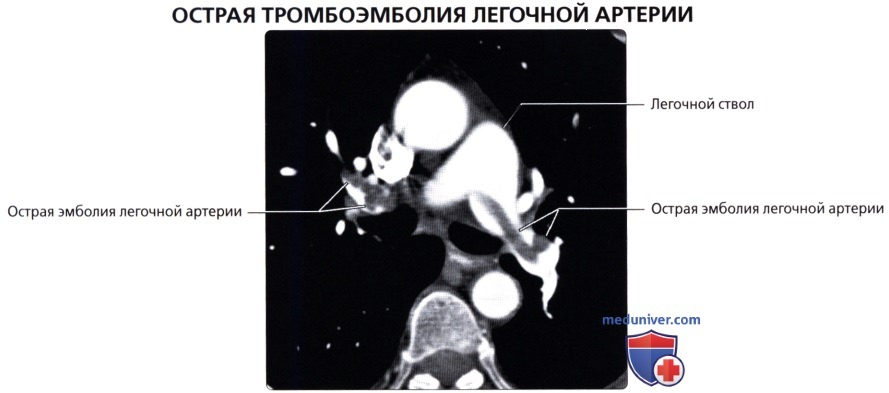 , – 67 . ( ), : , . .
, – 67 . ( ), : , . . 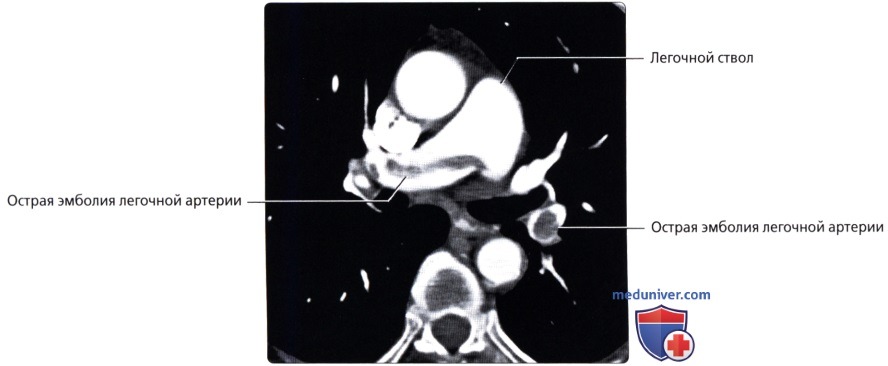 ( ), : , . .
( ), : , . . 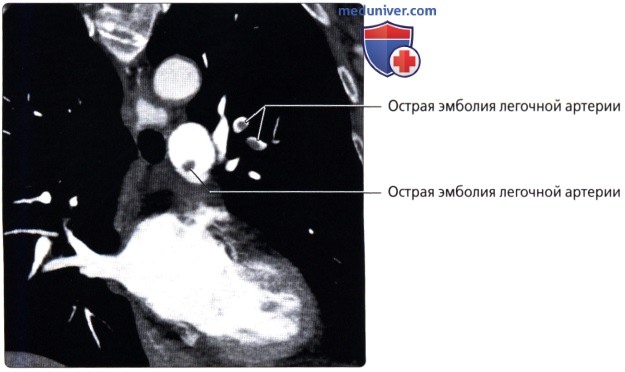 ( ), : .
( ), : . 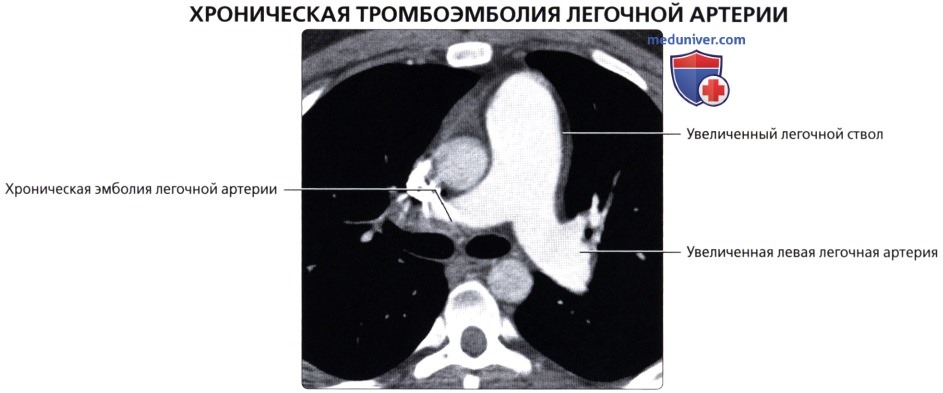 , 20 ( 51 . .), . ( ), : . 3,5 . , .
, 20 ( 51 . .), . ( ), : . 3,5 . , . 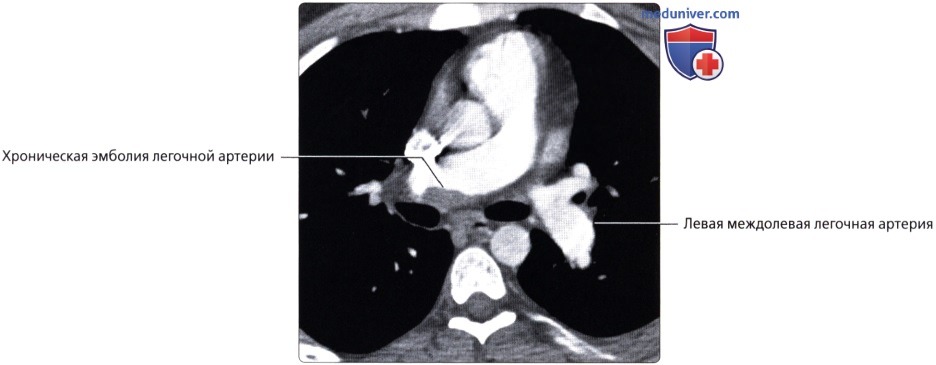 ( ), : .
( ), : . 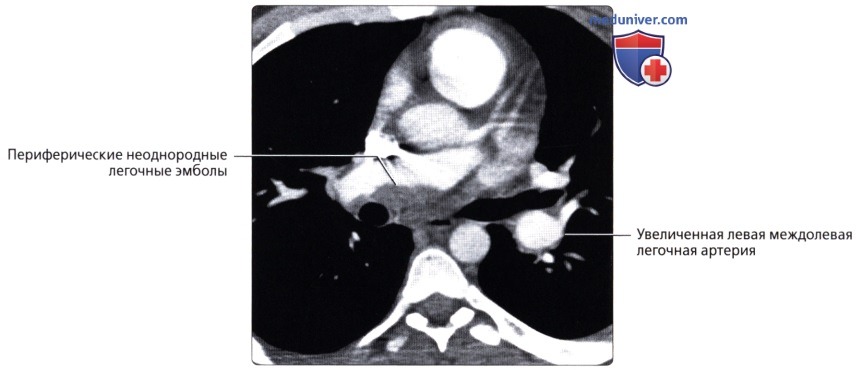 ( ), : , , . .
( ), : , , . . 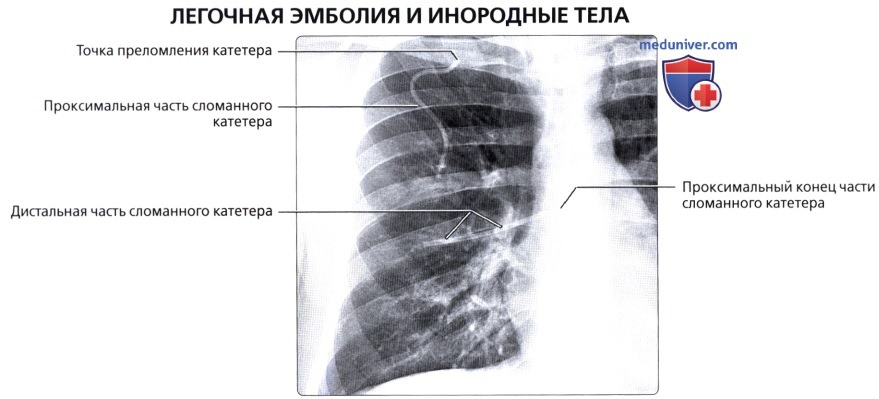 , 44 , . , : , . () .
, 44 , . , : , . () . 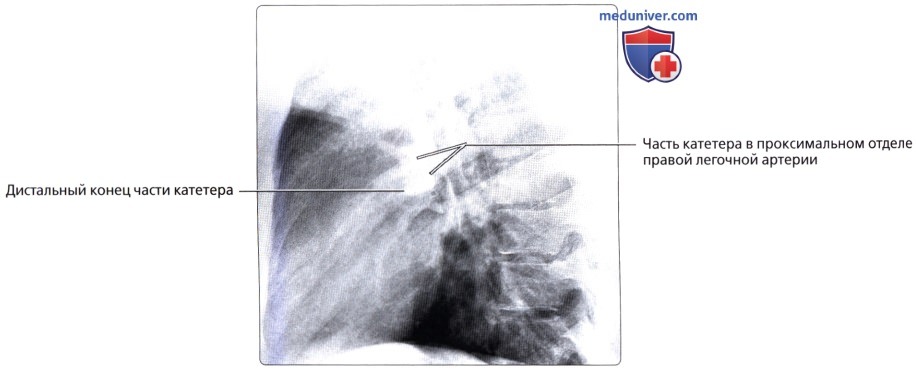 , : , .
, : , . 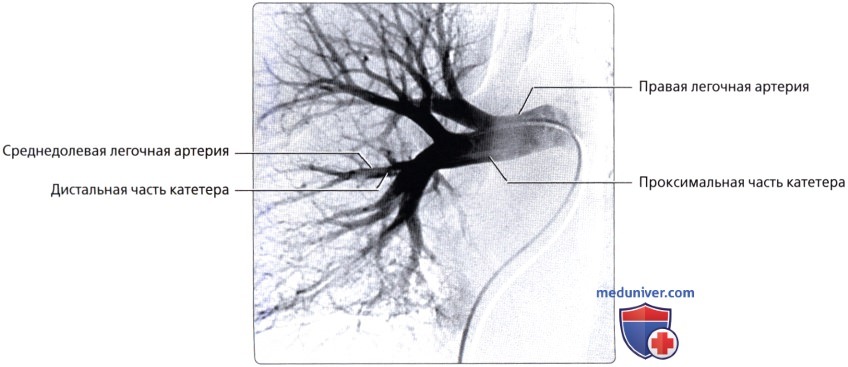 , : , .
, : , . 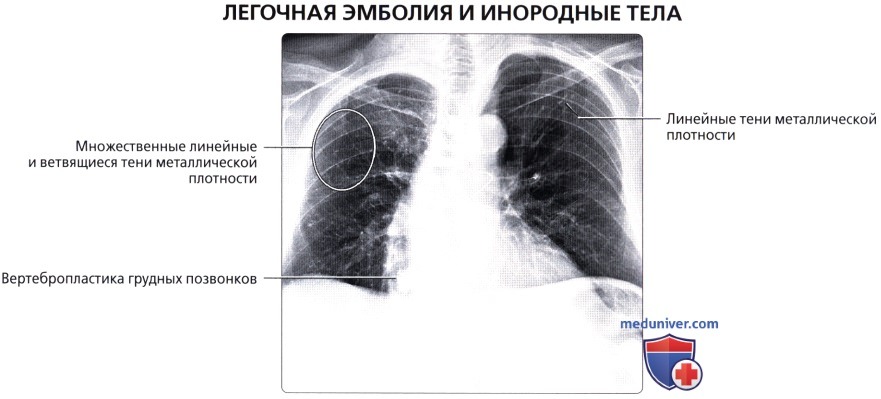 : 83 , .
: 83 , . 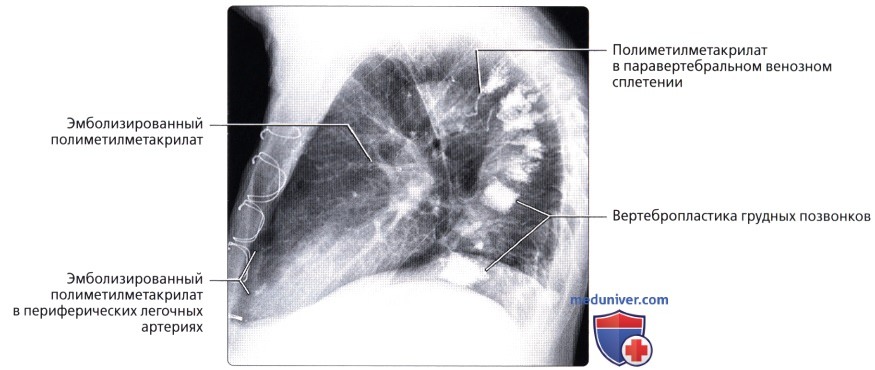 : , .
: , . 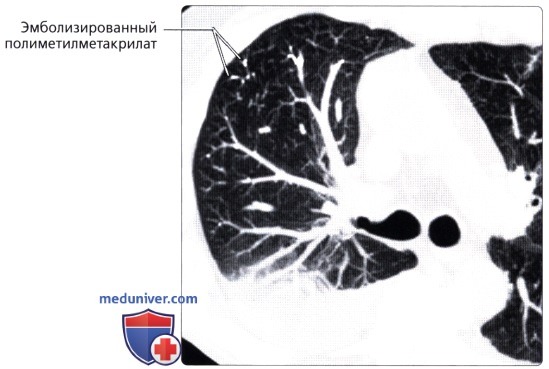 ( ), : , , .
( ), : , , .