Сосуды микроциркуляторного русла гистология
Сосуды микроциркуляторного русла. Артериолы. Прекапилляры. Посткапилляры. Венулы.По мере уменьшения калибра артерий все оболочки их стенок становятся тоньше. Артерии постепенно переходят в артериолы, с которых начинается микроциркуляторное сосудистое русло (МЦР). Через стенки его сосудов осуществляется обмен веществ между кровью и тканями, поэтому микроциркуляторное русло именуется обменным звеном сосудистой системы. Постоянно происходящий обмен воды, ионов, микро- и макромолекул между кровью, тканевой средой и лимфой, представляет собой процесс микроциркуляции, от состояния которого зависит поддержание постоянства внутритканевого и внутриорганного гомеостаза. В составе МЦР различают артериолы, прекапилляры (прекапиллярные артериолы), гемокапилляры, посткапилляры (посткапиллярные венулы) и венулы. Артериолы — мелкие сосуды диаметром 50-100 мкм, постепенно переходящие в капилляры. Основная функция артериол — регулирование притока крови в основное обменное звено МЦР — гемокапилляры. В их стенке еще сохраняются все три оболочки, свойственные более крупным сосудам, хотя они и становятся очень тонкими. Внутренний просвет артериол выстлан эндотелием, под которым лежат единичные клетки подэндотелиального слоя и тонкая внутренняя эластическая мембрана. В средней оболочке спиралевидно располагаются гладкие миоциты. Они образуют всего 1-2 слоя. Гладкие мышечные клетки имеют непосредственный контакт с эндотелиоцитами, благодаря наличию перфораций во внутренней эластической мембране и в базальной мембране эндотелия. Эндотелио-миоцитарные контакты обеспечивают передачу сигналов от эндотелиоцитов, воспринимающих изменение концентраций биологически активных соединений, регулирующих тонус артериол, на гладкомышечные клетки. Характерным для артериол является также наличие миомиоцитарных контактов, благодаря которым артериолы выполняют свою роль “кранов сосудистой системы” (Сеченов И.М.). Артериолы обладают выраженной сократительной активностью, называемой вазомоцией. Наружная оболочка артериол чрезвычайно тонка и сливается с окружающей соединительной тканью.
Прекапилляры (прекапиллярные артериолы) — тонкие микрососуды (диаметром около 15 мкм), отходящие от артериол и переходящие в гемокапилляры. Их стенка состоит из эндотелия, лежащего на базальной мембране, гладкомышечных клеток, расположенных поодиночке и наружных адвентициальных клеток. В местах отхождения от прекапиллярных артериол кровеносных капилляров имеются гладкомышечные сфинктеры. Последние регулируют приток крови к отдельным группам гемокапилляров и при отсутствии выраженной функциональной нагрузки на орган большая часть прекапиллярных сфинктеров закрыта. В области сфинктеров гладкие миоциты формируют несколько циркулярных слоев. Эндотелиоциты имеют большое количество хеморецепторов и образуют множество контактов с миоцитами. Эти особенности строения позволяют прекапиллярным сфинктерам реагировать на действие биологически активных соединений и изменять приток крови в гемокапилляры. Гемокапилляры. Наиболее тонкостенные сосуды микроциркуляторного русла, по которым кровь транспортируется из артериального звена в венозное. Из этого правила есть исключения: в клубочках почек гемокапилляры располагаются между приносящими и выносящими артериолами. Такие атипично расположенные кровеносные капилляры образуют сети, называемые чудесными. Функциональное значение гемокапилляров чрезвычайно велико. Они обеспечивают направленное движение крови и обменные процессы между кровью и тканями. По диаметру гемокапилляры подразделяются на узкие (5-7 мкм), широкие (8-12 мкм), синусоидные (20-30 мкм и более с меняющимся по ходу диаметром) и лакуны. Стенка кровеносных капилляров состоит из клеток — эндотелиоцитов и перицитов, а также неклеточного компонента — базальной мембраны. Снаружи капилляры окружены сетью ретикулярных волокон. Внутренняя выстилка гемокапилляров образована однослойным пластом плоских эндотелиоцитов. Стенку капилляра в поперечнике образуют от одной до четырех клеток. Эндотелиоциты имеют полигональную форму, содержат, как правило, одно ядро и все органеллы. Наиболее характерными ультраструктурами их цитоплазмы являются пиноцитозные везикулы. Последних особенно много в тонких периферических (маргинальных) частях клеток. Пиноцитозные везикулы связаны с плазмолеммой наружной (люминальной) и внутренней (аблюминальной) поверхностей эндотелиоцитов. Их образование отражает процесс трансэндотелиального переноса веществ. При слиянии пиноцитозных пузырьков формируются сплошные трансэндотелиальные канальцы. Плазмолемма люминальной поверхности эндотелиальных клеток покрыта гликокаликсом, выполняющим функцию адсорбции и активного поглощения из крови продуктов обмена веществ и метаболитов. Здесь эндотелиальные клетки образуют микровыросты, численность которых отражает степень функциональной транспортной активности гемокапилляров. В эндотелии гемокапилляров ряда органов наблюдаются “отверстия” (фенестры) диаметром около 50-65 нм, закрытые диафрагмой толщиной 4-6 нм. Их присутствие облегчает течение обменных процессов. Эндотелиальные клетки обладают динамическим сцеплением и непрерывно скользят одна относительно другой, образуя интердигитации, щелевые и плотные контакты. Между эндотелиоцитами в гемокапиллярах некоторых органов обнаруживаются щелевидные поры и прерывистая базальная мембрана. Эти межклеточные щели служат еще одним из путей транспорта веществ между кровью и тканями. Снаружи от эндотелия располагается базальная мембрана толщиной 25-35 нм. Она состоит из тонких фибрилл, погруженных в гомогенный липопротеиновый матрикс. Базальная мембрана в отдельных участках по длиннику гемокапилляра расщепляется на два листка, между которыми лежат перициты. Они оказываются как бы “замурованными” в базальной мембране. Полагают, что деятельность и изменение диаметра кровеносных капилляров регулируется, благодаря способности перицитов набухать и отбухать. Аналогом наружной оболочки сосудов в гемокапиллярах служат адвентициальные (периваскулярные) клетки вместе с преколлагеновыми фибриллами и аморфным веществом. Для гемокапилляров характерна органная специфичность строения. В этой связи различают три типа капилляров: 1) непрерывные, или капилляры соматического типа, — располагаются в мозгу, мышцах, коже; 2) фенестрированные, или капилляры висцерального типа, — располагаются в эндокринных органах, почках, желудочно-кишечном тракте; 3) прерывистые, или капилляры синусоидного типа, — располагаются в селезенке, печени. В гемокапиллярах соматического типа эндотелиоциты соединены друг с другом с помощью плотных контактов и образуют сплошную выстилку. Базальная мембрана их также непрерывная. Присутствие подобных капилляров со сплошной эндотелиальной выстилкой в мозгу, например, необходимо для надежности гемато-энцефалического барьера. Гемо-капилляры висцерального типа выстланы эндотелиоцитами с фенестрами. Базальная мембрана при этом непрерывная. Капилляры этого типа характерны для органов, в которых обменно-метаболические отношения с кровью более тесные — эндокринные железы выделяют в кровь свои гормоны, в почках из крови фильтруются шлаки, в желудочно-кишечном тракте в кровь и лимфу всасываются продукты расщепления пищи. В прерывистых (синусоидных) гемокапиллярах между эндотелиоцитами имеются щели, или поры. Базальная мембрана в этих участках отсутствует. Такие гемокапилляры присутствуют в органах кроветворения (через поры в их стенке в кровь поступают созревшие форменные элементы крови), печени, которая выполняет множество метаболических функций и клетки которой “нуждаются” в максимально тесном контакте с кровью. Количество гемокапилляров в разных органах неодинаково: на поперечном срезе в мышце, например, на 1 мм2 площади насчитывается до 400 капилляров, тогда как в коже — всего 40. В обычных физиологических условиях до 50 % гемокапилляров являются нефункционирующими. Количество “открытых” капилляров зависит от интенсивности работы органа. Кровь протекает через капилляры со скоростью 0,5 мм/с под давлением 20-40 мм рт. ст. Посткапилляры, или посткапиллярные венулы, — это сосуды диаметром около 12-30 мкм, образующиеся при слиянии нескольких капилляров. Посткапилляры по сравнению с капиллярами имеют больший диаметр и в составе стенки чаще встречаются перициты. Эндотелий фенестрированного типа. На уровне посткапилляров происходят также активные обменные процессы и осуществляется миграция лейкоцитов. Венулы образуются при слиянии посткапилляров. Начальным звеном венулярного отдела МЦР являются собирательные венулы. Они имеют диаметр около 30-50 мкм и не содержат в структуре стенки гладких миоцитов. Собирательные венулы продолжаются в мышечные, диаметр которых достигает 50-100 мкм. В этих венулах имеются гладкомышечные клетки (численность последних увеличивается по мере удаления от гемокапилляров), которые ориентированы чаще вдоль сосуда. В мышечных венулах восстанавливается четкая трехслойная структура стенки. В отличие от артериол, в мышечных венулах нет эластической мембраны, а форма эндотелиоцитов более округлая. Венулы отводят кровь из капилляров, выполняя отточно-дренажную функцию, выполняют вместе с венами депонирующую (емкостную) функцию. Сокращение продольно ориентированных гладких миоцитов венул создает некоторое отрицательное давление в их просвете, способствующее “присасыванию” крови из посткапилляров. По венозной системе вместе с кровью из органов и тканей удаляются продукты обмена веществ. Гемодинамические условия в венулах и венах существенно отличаются от таковых в артериях и артериолах в связи с тем, что кровь в венозном отделе течет с небольшой скоростью (1-2 мм/с) и при низком давлении (около 10 мм рт. ст.). В составе микроциркуляторного русла существуют также артериоло-венулярные анастомозы, или соустья, обеспечивающие прямой, в обход капилляров, переход крови из артериол в венулы. Путь кровотока через анастомозы короче транскапиллярного, поэтому анастомозы называют шунтами. Различают артериоло-венулярные анастомозы гломусного типа и типа замыкающих артерий. Анастомозы гломусного типа регулируют свой просвет посредством набухания и отбухания эпителиоидных гломусных Е-клеток, расположенных в средней оболочке соединяющего сосуда, образующего нередко клубочек (гломус). Анастомозы типа замыкающих артерий содержат скопления гладких мышечных клеток во внутренней оболочке. Сокращение этих миоцитов и их выбухание в просвет в виде валика или подушечки могут уменьшить или полностью закрыть просвет анастомоза. Артериоло-венулярные анастомозы регулируют местный периферический кровоток, участвуют в перераспределении крови, терморегуляции, регуляции давления крови. Различают еще атипические анастомозы (полушунты), в которых соединяющий артериолу и венулу сосуд представлен коротким гемокапилляром. По шунтам протекает чистая артериальная кровь, а полушунты, будучи гемокапиллярами, передают в венулу смешанную кровь. – Также рекомендуем “Вены. Строение вен. Стенки и структура вен.” Оглавление темы “Сердечно-сосудистая система. Дыхательная система.”: |
Источник
К системе микроциркуляторного русла относят сосуды, осуществляющие обмен веществ между кровью и тканями. В связи с этим микроциркуляторное русло иначе называют обменным звеном сосудистой системы, которое включает артериолы, прекапилляры, капилляры, посткапилляры, венулы и артериоло-венулярные анастомозы. Эти сосуды обеспечивают паренхиму органов питательными веществами, транспортируют метаболиты, осуществляют газообмен, обеспечивают регуляцию кровенаполнения органов, выполняют дренажно-депонирующую функцию. Удельный вес сосудов микроциркуляторного русла в кровеносной системе исключительно велик. Достаточно сказать, что суммарная длина только кровеносных капилляров в теле человека достигает 100 000 км, а их общая обменная площадь составляет около 1000 м2. Вместе с тем насыщенность тканей и органов элементами микрососуди- стого русла неодинакова. В каждом органе в соответствии с его функцией существуют специфические особенности конфигурации, диаметра и плотности расположения сосудов микроциркуляторного русла.
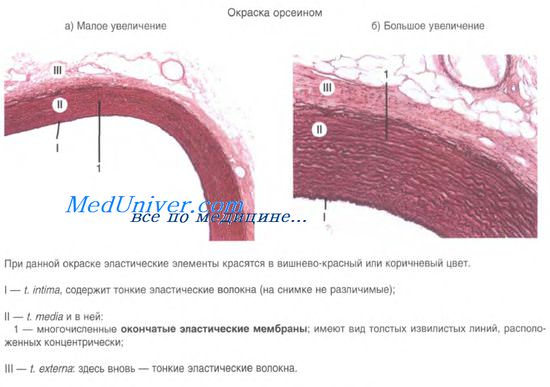
Артериолы — это мелкие сосуды диаметром 50—100 мкм, постепенно переходящие в капилляры. Они сохраняют черты строения артерий мышечного типа. В стенках артериол имеются все три оболочки, однако они становятся очень тонкими.
Внутренняя оболочка состоит из удлиненных по ходу сосудов эндотелиоцитов, расположенных на базальной мембране. Подэндотелиальный слой тонкий, внутренняя эластическая мембрана резко истончена, местами прерывистая.
Средняя оболочка содержит 1—2 слоя спирально ориентированных гладких миоцитов. В небольшом количестве обнаруживаются эластические волокна. Гладкие миоциты имеют непосредственные контакты (нексусы) с эндотелиоцитами из-за наличия микроперфораций в базальной и внутренней эластической мембранах. Миоэндотелиальные контакты позволяют оперативно изменять диаметр артериол в зависимости от изменений химизма крови. Наружная эластическая мембрана отсутствует.
Наружная оболочка — адвентициальная, сформирована тонкой прослойкой рыхлой волокнистой соединительной ткани.
Прекапилляры (прекапиллярные, или терминальные, арте- риолы, метартериолы) образуются в результате разветвления артериол и имеют более узкий диаметр (14—16 мкм). Эластические элементы в их стенке полностью отсутствуют. Мышечные клетки, спирально обвивающие эндотелиальную трубку, расположены на значительном расстоянии друг от друга. В местах отхождения капилляров от метартериол циркулярно ориентированные миоциты образуют прекапиллярные сфинктеры. Эти участки характеризуются значительным количеством миоэндотелиальных контактов по типу нексусов и высокой чувствительностью к перепадам давления и воздействию ряда химических веществ (гормонов, медиаторов). Это позволяет им оперативно регулировать местный кровоток, изменяя условия микроциркуляции в отдельных группах клеток, небольших участках органов и тканей.
Капилляры — наиболее многочисленные и самые тонкие микрососуды, по которым кровь транспортируется из артериального звена в венозное. В ряде случаев капилляры могут располагаться между двумя артериолами (клубочки почек) или двумя венулами (портальная система печени и аденогипофиза), формируя «чудесные сети». Диаметр капилляров варьирует от 4 до 30—40 мкм. Наиболее узкие капилляры (диаметром 4—6 мкм) локализуются в скелетных мышцах и легких. Самые широкие (максимальный диаметр — 30—40 мкм) — в органах кроветворения. В большинстве случаев капилляры формируют сети, могут образовывать петли (сосочки кожи, ворсинки кишечника) или клубочки (почки). Насыщенность капиллярами различных органов существенно варьируст. В 1 мм3 головного мозга, миокарда, печени и почек находится до 2500—3000 капилляров, в скелетных мышцах — 300—1000 капилляров, а в соединительной и жировой ткани их еще меньше. В физиологических условиях в любой ткани или органе находится до 50 % ^функционирующих капилляров, пропускающих лишь плазму крови.
Функциональное значение капилляров чрезвычайно велико. Они обеспечивают обменные процессы между кровью и тканями. Их общая обменная поверхность составляет около 1000 м2, по альтернативным данным — до 3000 м2.
Стенка гемокапилляров содержит один слой эндотелиоцитов, базальную мембрану и перициты, заключенные в расщеплении базальной мембраны. Снаружи локализованы адвентициальные клетки и тонкие коллагеновые волокна, погруженные в аморфное вещество.
Толщина эндотелиоцитов неодинакова в различных капиллярах и колеблется от 200 нм до 1—2 мкм в периферических участках и 3—5 мкм в околоядерной зоне. Клетки эндотелия соединяются друг с другом с помощью простых адгезионных, плотных и щелевидных контактов. Люминальная поверхность их покрыта слоем гликопротсинов (гликокаликс), обеспечивающим атромбо- генную и барьерную функции. Цитоплазма эндотелиоцитов богата транспортными пиноцитозными пузырьками. Эндотелий, являясь активным компонентом сосудистой стенки, принимает участие в различных межклеточных взаимодействиях: с клетками крови, клетками сосудистой стенки и другими клеточными элементами.
Базальная мембрана гемокапилляров — тонкофибриллярная полупроницаемая пластинка толщиной 30—35 нм. В ее состав входят коллагеновые микрофибриллы, протеогликаны, сульфатиро- ванные ГАГ. Она выполняет разграничительную, опорную и барьерную функции.
В дупликатурс базальной мембраны располагаются перициты — уплощенные отростчатые клетки мезенхимного происхождения. В их цитоплазме имеются актиновыс и миозиновые ми- крофиламенты. Перициты связаны с эндотелием щелевидными и плотными контактами. В зонах контактов базальная мембрана отсутствует. На этих клетках обнаруживаются нервные окончания волокон ВНС, под регулирующим действием которой они способны набухать, увеличиваться в размерах и, таким образом, регулировать просвет капилляров. Кроме того, они обладают фагоцитарной активностью, являются источником гладких мышечных клеток, контролируют пролиферацию эндотелиальных клеток, участвуют в синтезе компонентов базальной мембраны.
В соответствии с морфофункциональной классификацией различают три основных типа гемокапилляров.
- 1.Капилляры соматического (непрерывного) типа — самый распространенный тип капилляров. Диаметр их просвета 6—11 мкм. Эндотслиоциты соединяются друг с другом плотными и адгезионными (десмосомы) контактами, образуют сплошную выстилку без каких-либо межклеточных или трансцсллюлярных каналов и пор. Базальная мембрана непрерывная, хорошо выражена, в нее заключены раздельно лежащие перициты (рис. 21.2, I). Такие капилляры обладают высокими барьерными свойствами и содержатся в ЦНС, легких, скелетной и сердечной мышцах, нервах, коже.
- 2. Капилляры феиестрироваиного (висцерального) типа отличаются наличием в эндотелии локальных истончений (фенестр). Между эндотелиоцитами преобладают простые контакты. Базальная мембрана сплошная, но более тонкая по сравнению с капиллярами соматического типа (рис. 21.2, II). Перициты и адвентициальные клетки содержатся в небольшом количестве. Такие
Рис. 21.2. Типы капилляров 115]:
I — соматического типа; II — фепе- стрированного типа; III — синусоидного типа; 1 — эндотелиоцит; 2 — базальная мембрана; 3 — фенестры; 4 — щели (поры); 5 — перицит; 6 — адвентициальная клетка; 7 — контакт эндотелио- цита и перицита; 8 — нервное окончание капилляры преобладают в эндокринных органах, почках, желудочно-кишечном тракте.
3. Капилляры синусоидного (перфорированного) типа имеют широкий просвет (диаметр 20—40 мкм). Эндотелий прерывистый, содержит сквозные каналы или поры (рис. 21.2, III). Базальная мембрана фрагментированная или отсутствует. Перицитов и адвентициальных клеток нет. Через стенку таких капилляров могут проникать не только крупномолекулярные вещества, но и клетки. Перфорированные капилляры характерны для органов кроветворения (красного костного мозга, селезенки) и печени.
Органоспецифичность капилляров, включающая особенности строения их стенки, а также внешний вид, густоту и геометрию их расположения, целесообразно связана с особенностями структуры и функции органов. Вместе с тем особенности строения капиллярного русла могут существенно изменяться, капилляры одного типа могут трансформироваться в капилляры другого типа при изменении функции органов в норме и при патологии.
Отводящие сосуды МЦР образованы мелкими венулами — сосудами диаметром 12—30 мкм, возникающими от слияния капилляров. Мелкие венулы впадают в более крупные, образуя сложную систему с многочисленными анастомозами. Формирование путей оттока крови отличается значительной сложностью, протяженностью, разнообразием их направлений и обширностью окольных сообщений. Этот отдел сосудистого русла подвержен многочисленным структурным вариациям в зависимости от функционального назначения органа и ткани. В связи с этим различают следующие разновидности венул: посткапиллярные, собирательные и мышечные.
Посткапиллярные венулы (посткапилляры) — сосуды диаметром 12—30 мкм, имеют сходное с капиллярами строение. Однако внутренняя поверхность эндотелиоцитов неровная за счет более значительного числа микроворсинок. Эндотелий их большей частью фенестрированный. В составе стенки чаще встречаются перициты. Посткапилляры вместе с капиллярами представляют наиболее проницаемые участки сосудистого русла.
В собирательных венулах (диаметр 30—50 мкм) перициты еще более многочисленны, образуют сплошной слой. Появляется выраженная наружная оболочка.
В мышечных венулах (диаметр 50—100 мкм) устанавливается трехкомпонентная структура стенки, выявляются три оболочки. Средняя оболочка представлена гладкими миоцитами, располагающимися в один слой, чаще продольно. Эластические мембраны отсутствуют.
Венулярное русло вместе с лимфатическими капиллярами обеспечивает рациональный возврат крови из тканей, регулируя гематолимфатическое равновесие между кровью и внесосудистой жидкостью и удаляя продукты метаболизма. Задачей венозного кровотока является также поддержание тургора тканей, определенной степени кровенаполнения органов. Кроме того, венулы в силу высокой растяжимости их стенок обладают депонирующей функцией.
Артериоло-венулярные анастомозы. Кровь может поступать из артериальной системы в венозную, минуя капилляры, через артериоло-венулярные анастомозы (АВА). Путь кровотока через анастомозы короче транскапиллярного, поэтому их также называют шунтами.
Выделяют истинные шунты, которые передают в венулы чисто артериальную кровь, и полушунты, несущие смешанную кровь.
Истинные шунты имеют различную форму и строение. Все их многообразные варианты можно разделить на две подгруппы:
- 1) простые АВА, или АВА без специальных сократительных структур;
- 2) АВА, имеющие специальные сократительные устройства или аппараты.
В простых истинных анастомозах роль регулятора кровотока через короткое соустье выполняют гладкомышечные клетки средней оболочки самой артериолы. В анастомозах
2-й подгруппы имеются специальные сократительные структуры в виде гладких миоцитов (АВА типа замыкающей артерии) или в виде эпителиоидных клеток (АВА эпителиоидного типа).
Для АВА типа замыкающей артерии характерно наличие продольно расположенных гладких мышечных клеток во внутренней оболочке артериол в виде валиков, выбухающих в ее просвет (рис. 21.3, б). Сокращение мышечных валиков приводит к уменьшению просвета анастомоза или полному его закрытию.
Рис. 21.3. Артериоло-венулярные анастомозы [15]: а — атипичный; б — типа замыкающей артериолы;
в — простой эпителиоидного типа; г — сложный эпителиоидного типа
ВАВА эпителиоидного типа в средней оболочке имеются крупные эпителиоидные Е-клетки (производные гладких миоцитов), способные к набуханию. Набухая, они сдавливают анастомоз, закрывая его просвет. По строению последние бывают простые и сложные. Простые состоят из одной ветви (рис. 21.3, в), а в сложных приносящая артериола делится на 2—4 ветви, переходящие в венозный сегмент. Эти ветви окружены одной соединительнотканной капсулой (рис. 21.3, г).
Полушунты (атипичные анастомозы) — это соединения арте- риол и вепул с помощью широкого и короткого капилляра (рис. 21.3, а). Через капилляр может осуществляться обмен с тканями газами и метаболитами, в результате в веиулу попадает не чисто артериальная, а смешанная кровь.
Артериоло-венулярные анастомозы имеют большое значение для регуляции местного и общего давления, они позволяют обогащать венозную кровь кислородом, регулировать кровоток в органе в зависимости от его функциональной активности, принимают участие в терморегуляции (анастомозы кожи). Соединения арте- риол и вепул играют большую роль в компенсаторных реакциях организма. При нарушениях местного кровообращения, связанного со спазмом сосудов, хроническим воспалением, развитием опухоли и других патологических состояниях, поток крови направляется в органы через АВА.
Источник
