Сосуды на которых прощупывается пульс это вены
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Венозная система обеспечивает приток крови к правому сердцу. Поэтому при повышении давления в правом предсердии, соответствующего повышению центрального венозного давления, в связи с сердечной недостаточностью происходит расширение (набухание) периферических вен, прежде всего видимых вен на шее.
В норме это давление не превышает 10 см вод. ст. и повышается при правожелудочковой недостаточности любой природы (особенно при пороках трехстворчатого клапана, констриктивном перикардите и тампонаде сердца). По набуханию периферических вен, например кисти, можно ориентировочно оценить центральное венозное давление. Отчетливое набухание вен кисти возникает в ее положении на уровне или ниже левого предсердия. Если поднять кисть на горизонтальный уровень выше левого предсердия, особенно выше, чем на 10 см, отчетливо заметно уменьшение кровенаполнения ее вен. Расстояние по вертикали между углом Людовика и левым предсердием в среднем составляет 5 см. Осторожно перемещая кисть и наблюдая за состоянием ее вен, можно, таким образом, ориентировочно оценить центральное венозное давление.
Измерение венного пульса
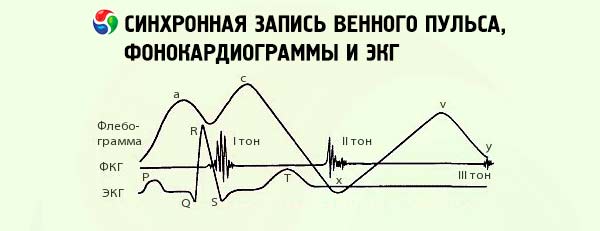
При регистрации пульсации яремной вены получают кривую, которая отражает в значительной степени сократительную функцию правых отделов сердца. Кривая венного пульса состоит из трех положительных волн. Самая высокая из них волна „а” предшествует основной волне артериального пульса и вызывается систолой правого предсердия. Вторая волна с соответствует систоле желудочков и является результатом передачи пульсации с сонной артерии. Третья положительная волна „v” обусловлена наполнением правого предсердия и соответственно яремной вены в период закрытия трехстворчатого клапана. При открытии трехстворчатого клапана на кривой венного пульса отмечается диастолический спуск, так как кровь в это время из предсердий устремляется в правый желудочек. Этот спуск продолжается до следующей волны.
Нормальный венный пульс носит название предсердного (или отрицательного), потому что в период, когда кривая артериального пульса спускается вниз (наиболее низкий отрезок), кривая венозного пульса имеет наибольший подъем. При мерцании предсердий волна „а” исчезает. Венный пульс может начинаться с высокой волны „v” и превращается в так называемый желудочковый (или положительный) венный пульс. Положительным он назван в связи с тем, что подъем кривой венного пульса отмечается почти одновременно с основной волной на сфигмограмме. Положительный венный пульс отмечают при недостаточности трехстворчатого клапана (при интенсивном токе крови из правого желудочка в предсердие и вены).
Измерение венозного давления
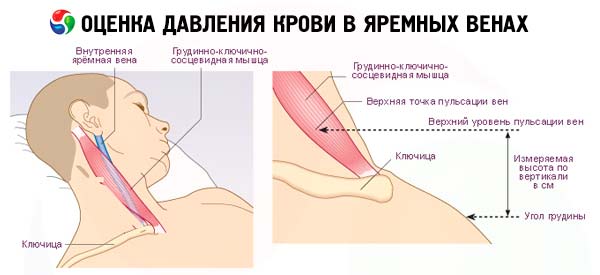
Измерение венозного давления также может дополнять впечатление о состоянии периферических вен шеи и кровообращении в большом круге. Оно осуществляется с помощью флеботонометра, который представляет собой стеклянную трубку с диаметром просвета 1,5 мм с миллиметровыми делениями от 0 до 350. Нижний конец системы резиновых трубок соединяют с иглой. Систему стеклянных и резиновых трубок заполняют стерильным изотоническим раствором хлорида натрия. Уровень жидкости в стерильной трубке устанавливают на нулевом делении шкалы. Исследуемый находится в положении лежа. Прибор устанавливают так, чтобы нулевое деление шкалы располагалось на уровне правого предсердия, приблизительно у нижнего края грудной мышцы. Давление измеряют в локтевой вене, в которую вводят иглу, соединенную с резиновой трубкой аппарата. При этом давление в вене и в системе трубок выравнивается. У здоровых людей оно колеблется в пределах 60-100 мм вод. ст. Его повышение отмечают при сердечной недостаточности с застоем крови в большом круге кровообращения.
Исследование периферического кровообращения, прежде всего артериального пульса, артериального давления, состояния вен шеи, имеет значение прежде всего для оценки функции сердца. Наряду с этим возможны местные расстройства кровообращения, связанные с заболеваниями сосудов (как артерий, так и вен) и выявляемые обычными физическими методами исследования.
Источник
Андрей Гавриленко
Просветленный
(23394)
10 лет назад
Пульс можно обнаружить в тех местах, где кровеносные сосуды очень близко граничат с кожей по топографическому расположению.
Тогда возникает вопрос.. . Ведь все сосуды находятся под кожей, а почему именно в определённых местах их можно ощутить (пульс) ясно, а в других нет?
Ответ: Это будет зависеть от послойного строения человеческого тела.
Давайте представим, что вы хирург и собираетесь уйти в самую глубь человеческого тела, вы берёте скальпель и очень осторожно и тонко отделяете покровные слои и так.. .
Поверхностный слой – это кожа (cutis) все мы её видим и трогаем, она может быть какой угодно плотной, плотноватой, мягкой, грубой и т. д. , далее под кожей располагается подкожно-жировая клетчатка (paniculus adiposus) именно по её вине люди могут выглядеть полными или тощими в зависимости от её степени развитости, уже здесь будут встречаться мелкие сосуды (но ощутить их пальцами нереально) , далее пройдя этот 2-ой слой мы встретимся с тонкой мембраной – это поверхностная фасция fascia superficialis), под которой будут располагаться мышцы окружённые собственной фасцией, а также сосудые, которые уже можно будет чувствовать и даже видеть.. .
И так возвращаемся к пульсу.. . Пульс ощущается в тех местах, где кожа наиболее тонкая и мягкая, а подкожно-жировой клетчатски либо нет или она развита не очень богато + сам сосуд с более крупными размерами, чем мелкий и находиться он более поверхностно и ближе к коже, тогда через тонкий покровный барьер можно будет ощутить пульсовую волну (ту самую волну, которая возникает при биении сердца – пульс) .
Где можно ощутить пульс?
Теперь зная причины локального обнаружения пульса, следует перейти к знаниям нормальной анатомии и топографической анатомии.
Поскольку это целая наука, то на её дальнейшее изучение я поручаю вам.
Другое дело я подскажу, где можно ощутить пульс:
-на висках с обеих сторон (височные артерии – a.temporalis);
-на руках и именно в дистальной части предплечья с латеральной стороны т. е. ищи под кистью со стороны большого пальца (лучевая артерия – a.radialis);
-на шее (общая сонная артерия – a.carotica сommunis)
-на груди (приложи ладонь под левый сосок и ощутишь биение верхушки сердца)
-на месте сгиба между проксимальной частью бедра и таза с медиальной стороны т. е. ищи пульс между бедром и тазом чуть-чуть ближе к половым органам, чтобы её хорошо ощутить нужно слегка разогнуться (внутренняя подвздошная артерия – a. iliaca interna);
-между Ахилловым сухожилием и медиальной лодыжкой, орентируйся по стороне большого пальца стопы (задняя берцовая артерия – a.tibialis posterior);
– между 1 и 2 пальцами стопы (тыльная артерия стопы – a.dorsalis pedis).
Думаю, что для выпендрёжа знаниями этого достаточно, ах да ну конечно, чтобы рассчитать пульс тебе нужен секундомер, пальцы и собственные мозги (приложи пальцы к пульсу и считай число биений за 15 секунд, а потом полученное число умнож на 4 и ты получишь то число биений, которое должно быть за 1 минуту) . В норме пульс должен составлять от 60 до 79 уд/мин. , но это опять же будет зависеть от степени спокойствия самого человека (ведь если хорошо пробежаться или нервничать, то можно сосчитать и до 200), факторов много.
Также по степени напряжённости пульса ты можешь понять, какое артериальное двление у человека (если пульс очень сильный и жёсткий, значит гипертензия, если слабый или вовсе нитевидный, то гипотония) .
Екатерина Коткова
Мастер
(1556)
10 лет назад
Пульс — синхронное с сокращением сердца периодическое расширение кровеносных сосудов, видимое глазом и определяемое на ощупь. При каждом сердечном сокращении артерии пульсируют, когда кровь проталкивается через них. (Пульс — волна колебаний, распространяющихся по стенкам аорты, и возникающих при сокращении левого желудочка сердца. ) Чаще всего пульс определяют нащупыванием тремя пальцами у основания кистей рук снаружи над лучевой костью или на основании височных костей. Обычно пульс считают в течение 6 или 10 секунд и умножают соответственно на 10 и 6 (счет в течение 6 секунд применяют на высоте нагрузки) . Пульс здорового нетренированного мужчины в состоянии покоя — 70-75 ударов в минуту, женщины — 75-80. При физической нагрузке, изменении эмоционального состояния, а также при связанных с дефицитом гемоглобина в крови и других заболеваниях частота пульса увеличивается, так как организм человека стандартно реагирует на требование органам и тканям повышенного кровоснабжения увеличением сердечных сокращений.
Людмила ЧуДо
Ученик
(143)
2 года назад
Почему же тогда мы слышим это биение в теле не постоянно? У меня остеохондроз и при обострениях я не могу лежать на спине. пульсирует верхняя часть спины и ниже пояса. так сильно, что приходится искать другое положение тела, но толку мало.
Источник
Венным пульсом называется периодическое колебание объема вен (набухание и их спадение), связанное с работой сердца. Эти колебания заметны лишь на венах вблизи сердца — на наружных яремных венах. Венный пульс выявляется визуально, пальпаторно его
определить невозможно, так как давление в венах низкое, а стенка венозного сосуда напряжена слабо, поэтому никаких пальпатор- ных ощущений не бывает. Колебание объема вены (набухание и спадение) обусловлены перепадом давления в сосуде, что отражает состояние притока к правому предсердию.
При нормальном притоке венозной крови к правому предсердию и нормальном функционировании сердца югулярные вены у здорового человека, находящегося в покое в вертикальном положении, не заметны. Значительное их наполнение (переполнение) наступает при спровоцированном повышении внутригрудного давления, что приводит к замедлению притока крови к правому отделу сердца. Эго можно видеть при натуживании, кашле, пении, при подъеме тяжести. В горизонтальном положении у mhoihx здоровых людей отмечается наполнение наружной югулярной вены на одну треть ее длины над ключицами. При вставании это наполнение исчезает.
Набухание яремных вен при отсутствии перечисленных провоцирующих факюров свидетельствует о патологии, о периферическом застое, об ухудшении оттока крови из правого желудочка, что наблюдается при некоторых пороках сердца в период декомпенсации, тяжелой jieiочной патологии, нарушении оттока в системе jiciочной артерии.
Кроме переполнения вен возможна их пульсация. Этот феномен не бывает резко выраженным, чтобы его обнаружить необходи мо особо внимательное исследование. Существует 3 типа венозной пульсации — сердечная, передаточная и дыхательная. У здорового человека возможны лишь два вида венозной пульсации — сердечная и передаточная.
Сердечная пульсация югулярных вен совпадает с фазами сердечного цикла. У здоровою человека, находящегося в горизонтальном положении, можно заметить периодическое, плавное, синхронное с систолой желудочков, спадение югулярной вены над ключицей, во время диастолы желудочков эта вена наполняется. Спадение вены во время систолы желудочков получило название отрицательного венного пульса.
Колебания наполнения югулярной вены связаны с тем, что во время систолы желудочков правое предсердие находится в диастоле и пассивно заполняется кровью из полых вен, югулярные вены при этом спадаются. В период диастолы желудочков и систолы правого предсердия происходит сокращение мышечного кольца
у устья полых вен, на короткое время отток крови из вен в предсердие прекращается, вены наполняются кровью. Таким образом, наполнение вен происходит в систолу предсердия, но в диастолу желудочка. В систолу желудочков вены спадаются, что и называется отрицательным венным пульсом.
Положительный венный пульс, то есть видимое наполнение югулярных вен в систолу желудочков у здоровых не бывает. Он наблюдается при неполном закрытии в систолу трикуспидального клапана за счет регургитации крови из правого желудочка в правое предсердие и полые вены (между правым предсердием и полыми венами нет клапана), а также при выраженном венозном застое в
 большом круге кровообращения.
большом круге кровообращения.
П ол ожител ьн ы й ве н –
ный пульс можно хорошо наблюдать при выполнении следующего приема (рис. 374). Пациент сидит или стоит. Врач указательным пальцем пережимает наполненную наружную югулярную вену над ключицей, затем не отрывая пальца, скользящим движением вверх (примерно 8—10 см) отжимает из нее кровь, наблюдая за состоянием наполнения отрезка вены над ключицей. Если в верхней полой вене будет высокое давление, то отрезок вены над ключицей моментально заполнится и может положительно пульсировать.
Передаточная пульсация наружных яремных вен обусловлена передачей пульсовых волн с сонных артерий на боковые кожно-мышечные слои шеи, вместе с которыми колеблются и вены. Она может быть видна у здоровых при волнении, после физической нагрузки, у легко возбудимых людей, то есть во всех случаях, когда гемодинамика имеет черты гипердинамического типа.
Истинный венный пульс от передаточной пульсации с сонных артерий можно отличить по следующим признакам:
- венная пульсация медленная, пульсация сонных артерий более энергичная с вовлечением окружающих сосуд тканей;
- венный пульс не дает пальпаторных ощущений, в то время как пульсация сонных артерий воспринимается как толчок, удар;
- у здоровых в систолу желудочков югулярные вены спадаются, сонная же артерия при прохождении пульсовой волны расширяется;
- при наблюдении за пульсом на лучевой артерии у здоровых его волна совпадает со спадением вены и расширением сонной артерии;
- при сдавлении пальцем наружной югулярной вены и отжатием из нее крови движением вверх, положительная венная пульсация будет локализовываться над ключицей ниже пальца, передаточная пульсация сонной артерии будет заметна выше и ниже места пережатия.
Передаточная венная пульсация отмечается при НЦД гипер- тензионного типа, гипертонической болезни, при недостаточности аортального клапана.
Дыхательная пульсация. Ее правильнее было бы назвать не пульсацией, а наполнением. Она проявляется колебаниями наполнения вен в зависимости от фазы дыхания. На вдохе вены спадаются, так как возникающее отрицательное внутригрудное давление способствует присасыванию крови к правому предсердию. На выдохе внутригрудное давление повышается, что препятствует оттоку крови иgt; вены, в результате чего вены переполняются.
У здоровых дыхательная пульсация не заметна.
Четко видимой дыхательная пульсация становится при заболеваниях, сопровождающихся повышением внутригрудного давления выраженная эмфизема, пневмоторакс, плеврит, а также при венозном застое в большом круге кровообращения, сдавлении верхней полой вены.
Источник
Причиной того, что не прощупывается пульс на руке, бывает низкое артериальное давление (гипотония), сердечная недостаточность, затруднение кровотока при атеросклерозе, курении. Слабый пульс на одной руке в большинстве случаев связан со сдавлением подключичной артерии лестничными мышцами. Это возможно при остеохондрозе, ожирении, искривлении позвоночника, после травмы.
Вне болезней причиной становится обезвоживание, тепловой удар, возрастное ослабление стенки артерий. Для обследования нужно обратиться к терапевту или кардиологу, по результатам ЭКГ, УЗИ сосудов и анализов они назначают лечение или консультации других специалистов. Для терапии используют препараты, улучшающие кровообращение (Трентал, Курантил), массаж, физиотерапию.
Главные характеристики пульса
Колебания сердца имеют шесть главных показателей, по которым можно провести диагностику функционирования сердечных мышц. Пульс и его характеристики — это ритмичность и частота ударов, сила ударов и напряжение, а также форма колебаний. Уровень артериального давления также характеризуется свойствами пульса. По колебаниям сердцебиений специалисты могут установить болезнь, которой страдает пациент.
Ритм
Сердечным ритмом называется циклическое чередование «ударов» сердечных мышц в течение минуты. Это колебания стенок артерии. Они характеризуют движение крови по артериям во время сердечных сокращений. С диагностической целью пульс измеряют на виске, бедре, под коленом, задней берцовой и в других местах, где проходят близко к поверхности тела артерии. У больных часто ритмичность сердечных ударов нарушается.
Частота
Частотой пульсации называется число «ударов» за минуту. Подсчет ее можно осуществить при нажатии на артериальные сосуды. Частота сердечных сокращений (пульс) в широком диапазоне нагрузок характеризует скорость проталкивания крови. Есть два вида отклонений ЧСС:
- брадикардия (замедленное сердцебиение);
- тахикардия (ускоренное сердцебиение).
Интервал сокращений можно подсчитать тонометром, а не только простой пальпацией. Норма частоты зависит от того, каков возраст человека, которому меряют пульс. Частота зависит не только от возраста и патологий. При физической нагрузке частота тоже увеличивается.
При высокой частоте пульса необходимо выяснить каково АД. Если оно низкое, нужно использовать средства, понижающие скорость сокращений любым из способов, доступных для пациента, поскольку слишком частые сердцебиения очень опасны.
Величина сердечных ударов
Величину «ударов» характеризуют напряжение колебательных движений и наполнение. Эти показатели являются состоянием артерий, а также их эластичности. Различают такие отклонения:
- сильный пульс, если в аорту производится выброс большого количества крови;
- слабый пульс, если сужена аорта, например, или стеноз сосудов;
- перемежающийся, если большие сердцебиения чередуются со слабыми;
- нитевидный, если колебания почти не прощупываются.
Напряжение
Определяется этот параметр силой, которую необходимо приложить, чтобы остановить кровоток в артерии. Напряжение определяется уровнем систолического АД. Различаются такие виды отклонений:
- твердые сокращения, наблюдаемые при высоком уровне давления;
- мягкие встречаются, когда артерия легко перекрывается без усилий.
Как определить наполнение пульса
Это субъективная величина. Научиться определять наполнение можно при регулярной пальпации пульса у людей с разными заболеваниями. Студентов медицинских ВУЗов этому учат на практических занятиях.
Обычный человек может определить наполнение, сравнивая ощущения от прощупывания артерии в разных условиях – при нагрузке, лежа, во время повышения температуры тела и так далее.
Чтобы определить наполнение пульса, необходимо:
- положить указательный и средний пальцы кисти на границу между нижней третью предплечья и запястьем;
- нащупать пульсацию лучевой артерии;
- пережать пальцем, расположенным ближе к локтю, артерию, до прекращения пульсации, что определяется с помощью второго пальца, расположенного ниже по ходу артерии;
- постепенно приподнять пережавший сосуд палец до полного восстановления пульсации.
Полученное ощущение давления крови и будет характеризовать наполнение. Отклонения от нормы называются полным (pulsus plenus) и пустым (pulsus vacuus)пульсом. Полный пульс определяется даже без нажатия на стенку артерии, пустой найти очень трудно.
Где и как можно исследовать?
На теле человека ограниченное количество мест, где можно исследовать пульсовые сокращения. И много меньше вариантов исследования его в домашних условиях. Исследовать пульс без использования приборов возможно только с помощью пальпации. Найти и измерить качество и силу сердцебиений можно на:
- запястье (около лучевой кости);
- локте;
- плечевых или подмышечных артериях;
- висках;
- стопах;
- шее (где находится сонная артерия);
- челюсти.
Кроме того, пульсация легко прощупывается в паху или подколенной ямке.
Норма по возрастам: таблица
Экспериментальным путем медики выявили прямую зависимость усредненных параметров пульсации сердечных сокращений от возраста человека. Сразу после появления на свет у новорожденного, ввиду незрелости системы кровообращения, фиксируются самые высокие цифры пульса.
Со временем показатели выравниваются и к 15-16 годам достигают биомаркеров взрослого человека.
| Возраст | Среднее значение | Максимум/минимум |
| До 30 дней | 140 | 170/110 |
| 2-12 месяцев | 132 | 162/132 |
| До 2-х лет | 124 | 164/94 |
| 4-6 лет | 106 | 126/86 |
| 6-8 лет | 98 | 118/78 |
| 8-10 | 88 | 108/68 |
| 10-12 | 80 | 100/60 |
| 13-15 | 75 | 95/55 |
| До 50лет | 70 | 80/60 |
| 50-60 | 74 | 84/64 |
| Свыше 60 | 79 | 89/69 |
Интересно! За эталонные показатели у здорового человека принимаются значения от 65 (у мужчин) до 80 (у женщин) ударов в минуту в возрасте 21-30 лет. В этот период сердечная система полностью сформирована, а возрастных ухудшений в состоянии здоровья не наблюдается.
Какие бывают нарушения ритма
В нормальном состоянии сердечные импульсы передаются через равные промежутки времени. Если эти временные интервалы увеличиваются или сокращаются, может развиться аритмия. Причин нарушения ритма сердца много, и не все из них свидетельствуют о патологии. Ритмичность пульса может изменяться по физиологическим причинам:
- предменструальный синдром в подростковом возрасте;
- беременность;
- употребление алкоголя, курение;
- бессонница;
- нарушения пищевого рациона – чрезмерное количество жирной, соленой еды, чая, кофе, тонизирующих напитков;
- стрессовые ситуации, эмоциональная перевозбужденность;
- перегрев или переохлаждение.
Если приведенные выше факторы отсутствуют, а сердце бьется неравномерно, нужно обследоваться у врача, чтобы исключить серьезные заболевания.
В медицине выделяют нарушения сердечного ритма:
- синусовая тахикардия – фиксируется при частоте сокращений от 90 ударов в минуту. Субъективно ощущается, как «трепыхание» сердца;
- синусовая брадикардия – при пульсе менее 55 ударов в минуту. Характеризуется общей слабостью, обморочным состоянием, головокружением;
- синусовая аритмия – неравномерное чередование сердечных толчков, когда на вдохе пульс возрастает, а на выдохе урежается. Частое явление в детском и подростковом возрасте, обычно нормализуется без лечения;
- экстрасистолия – «внеплановые» удары сердца, преждевременные или внеочередные сокращения миокарда. Проявляется, как учащенное сердцебиение в подложечной области, слабость, нехватка воздуха, обмороки;
- мерцательная аритмия – наиболее опасное для жизни и здоровья состояние, при котором наблюдаются загрудинные боли, ишемические изменения в миокарде вплоть до инфаркта, признаки сердечной недостаточности;
- пароксизмальная тахикардия, когда величина пульса достигает 150-240 ударов в минуту. Такие приступы могут продолжаться как 3-5 минут, так и несколько часов. Возникает, как следствие гипертонической болезни, заболеваниями сердца, дифтерией, заражением крови.
Внимание! Чрезмерное употребление алкогольных напитков может спровоцировать сердечный приступ с нарушением ритма, инфаркт или инсульт даже у молодого здорового человека. Аналогичные последствия могут наступить при передозировке лекарственных препаратов.
Частота сердечных сокращений
Нередко понятия пульса идентифицируются с показателем частоты сердечных сокращений (ЧСС) – количества желудочковых толчков в единицу времени (минуту). В здоровом состоянии эти биомаркеры действительно могут совпадать. Однако при нарушении ритма возникает ситуация, когда сердце бьется беспорядочно, левый желудочек может не успевать заполниться кровью и выбросить ее в артерии. Тогда возникает дефицит пульса – обычно это явление связано с наличием у человека экстрасистолии или мерцательной аритмии.
Показатель ЧСС даже у абсолютно здорового человека может изменяться на протяжении суток. Величина зависит от следующих причин:
- физические нагрузки;
- эмоциональный всплеск;
- положение тела;
- употребление горячей еды.
Экспериментальным путем выяснено, что увеличение ЧСС возникает:
- при повышении температуры тела на 1 градус – на 20 ударов в минуту;
- в сидячем положении – на 10% от исходной величины;
- в положении стоя – на 20%.
Когда человек спит, частота сокращений сердца уменьшается на 5-7 единиц.
Замеры ЧСС можно производить вручную, прикладыванием ладони к левой части груди, в районе пятого межреберья. Автоматические тонометры, помимо артериального давления, показывают величину ЧСС.
Максимальные пределы ЧСС определяются по формулам:
- 220 минус возраст (для мужчин);
- 226 минус возраст (для женщин).
Эти параметры особенно важны для спортсменов во время тренировок. Их соблюдение позволит не превысить наибольшую нагрузку, которую выдерживает сердце. Точную цифру пульсового максимума можно выяснить клинически – при мониторировании ЭКГ на беговой дорожке.
Знайте! Чтобы получить достоверную величину ЧСС, за час до измерения следует исключить использование лекарственных препаратов и алкоголя, не допускать физических и эмоциональных перегрузок и курения.
Форма пульсовых колебаний
Форма пульса – показатель, отображающий быстроту изменения кровяного давления в артериальной системе во время сокращения миокарда (систолы) и расслабления (диастолы). При ускоренном распространении пульсовой волны она так же быстро спадает, соответственно, возрастает амплитуда колебания стенок сосудов. Такое состояние характеризуется, как скорый (скачущий) пульс и может свидетельствовать о недостаточности аортального клапана.
В противоположном случае, когда волна поднимается и опускается с запозданием, можно говорить в медленной форме пульса. В этом случае сосудистая стенка колеблется незначительно, наполнение артерий кровью снижается. Чаще всего подобные нарушения связаны с сужением устья аорты.
Дикротическая форма пульса свойственна пациентам с пониженным тонусом артерий, возникающим вследствие инфекционныхзаболеваний и высокой температуры тела. В этот период отмечается раздвоение пульсовой волны – когда вслед за расширением сосудов идет следующее, более слабое колебание.
Как правильно исследовать пульс
Для самостоятельного измерения пульса необходимо выбрать места на теле, где проходят крупные артериальные каналы и отсутствуют места скопления подкожного жира и мышечной массы:
- сонная артерия на шее;
- запястье;
- плечевая артерия на локтевом сгибе;
- бедренная артерия в паховой зоне;
- подколенная ямка.
Чтобы результаты исследования были достоверными, нужно соблюдать следующие правила:
- проводить замеры следует в положении лежа, в течение 20-40 минут после просыпания;
- мерять пульс необходимо на протяжении 5-7 дней, в одно и то же время суток;
- эмоциональное состояние должно быть спокойным, любые физические нагрузки исключаются.
Венозный и капиллярный пульс в норме не определяются пальпацией, а требуют исследования в медицинском учреждении.
Венный пульс
Этот пульс является биением в яремных венах, в ямке на шее и нескольких других местах, которые расположены близко от сердца. На месте мелких вен его измерить невозможно.
Свойства венозного пульса, как артериального, характеризуется частотой, ритмом и других параметров. Исследование вен проводится с целью определения, какова пульсовая волна, оценить венозное давление. Проще всего исследуется правая внутренняя яремная вена. Измеряют венный пульс так:
- человека укладывают на кровать под углом 30 градусов;
- мышцы шеи необходимо расслабить;
- шея располагается так, чтобы свет падал по касательной к коже шеи;
- Рука прикладывается к венам на шее.
Методика измерения частоты пульса
Так как наиболее распространенная и востребованная характеристика артериальной пульсации – частота, ее и будет разбирать подробнее. Популярность частоты обусловлена легкостью ее измерения.
Измерить пульсацию артерий может каждый. Для этого нужно сесть в тихий уголок, поставить возле себя секундомер и двумя пальцами (средним и указательным) прижать лучевую артерию на запястье. Найти ее просто: она находится на внутренней стороне запястья со стороны большого пальца. Прижав ее, пальцами будет чувствоваться отчетливая пульсация. Уловив ее, начинаете считать удары, засекая при этом одну минуту. Кто-то советует засекать 30 секунд и результат умножать на два, но более точным все же будет минутное измерение.
Кроме лучевой артерии, пульс можно замерять практически на всех артериях. Популярность лучевой обусловлена удобством доступа к ней.
Капиллярный пульс
Этот вид пульса, ничто иное, как покраснение края ногтевой пластины при надавливании на нее. Подобное действие можно производить специальным стеклом на губы или лоб пациента. При нормальном капиллярном ритме в области надавливания по границе пятна можно наблюдать ритмичные покраснения — побледнения, проявляющиеся в такт сокращений сердца. Эти проявления на коже впервые описал Квинке. Наличие ритма капиллярных потоков характерно для недостаточной работы клапанов аорты. Чем выше степень недостаточности работы последней, тем выраженнее капиллярная пульсация.
Различают прекапиллярный пульс и истинный. Истинным является пульсация бранши капилляров. Его легко выявить: заметное пульсирующее покраснение ногтя на конец ногтевой пластинки у молодых пациентов после пребывания на солнце, в бане и пр. Такая пульсация часто свидетельствует о тиреотоксикозе, дефиците кровотока в артериях или венах.
Прекапиллярная пульсация (Квинке) характерна для сосудов покрупнее капилляров, он проявляется при пульсации артериол. Ее можно увидеть на ногтевом ложе и без надавливания, она также видна на губах или лобной части. Такую пульсацию наблюдают при аортальной дисфункции в систоле с большим ударным объемом и мощной волной, которая доходит до артериол.
Методика выявления
Данная пульсация определяется, как уже было сказано выше, надавливанием на ногтевую пластину пациента. Методы надавливания описаны выше. Тест на наличие данных сердцебиений проводится в случае подозрения на патологии кровеносной системы.
Есть несколько способов, позволяющих выявить данный вид пульса.
Причины слабого наполнения пульса
Пульс слабого наполнения регистрируется при заболеваниях, сопровождающихся снижением ударного выброса сердца или уменьшением объема циркулирующей крови. Возможные причины:
- острая сердечная недостаточность при инфаркте миокарда, осложненном гипертоническом кризе;
- пароксизмальные тахикардии – суправентрикулярная и желудочковая;
- тахисистолическая форма фибрилляции предсердий, или мерцательной аритмии;
- фибрилляция и трепетание желудочков – аритмия, угрожающая жизни;
- хроническая сердечная недостаточность III – IV функционального класса, сопровождающаяся ухудшением систолической функции миокарда, то есть снижением его сократимости;
- обезвоживание, вызванное интенсивным потоотделением и недостаточным поступлением воды в организм (работа при высокой температуре окружающего воздуха);
- острая сосудистая недостаточность, возникающая при любом виде шока – анафилактическом (аллергической природы), геморрагическом (при быстрой кровопотере), травматическом, болевом и т. д.;
- артериальная гипотензия – снижение АД при гипотиреозе, надпочечниковой недостаточности;
- анемия, возникшая вследствие острой кровопотери после травмы, операции, кровотечения;
- несахарный диабет, при котором с мочой теряется до 10 – 12 литров жидкости в сутки;
- декомпенсация сахарного диабета, сопровождающаяся значительным количеством выделяемой мочи;
- тяжелая почечная недостаточность;
- значительные по площади ожоги;
- заболевания, сопровождающиеся многократной рвотой и/или длительной интенсивной диареей, например, холера и другие кишечные инфекции.
Слабый, нитевидный или пустой пульс имеет большее клиническое значение, так как вызван значительным нарушением сократимости миокарда или выраженными нарушениями в сосудистом русле. Такие состояния сопровождаются кислородным голоданием мозга, почек, сердца и требуют неотложной медицинской помощи.
Автор статьи: Действующий врач кардиолог Чубейко В. О. Высшее медицинское образование (ОмГМУ с отличием, присвоена ученая степень кандидата медицинских наук).
Симптомы брадикардии
Если ЧСС снижается на 5-10% кровоток не меняется, сердце работает стабильно. Но когда пульс достигает 40 ударов в минуту, человек начинает ощущать:
- постоянную мигрень;
- чувство разбитости;
- немеющие, холодные конечности;
- одышку;
- потерю концентрации внимания;
- нарушение остроты зрения;
- предобморочное состояние, потерю сознания.
Гипоксия – результат брадикардии, вызывает серьезные нарушения в работе внутренних органов, поэтому пульсометрия становится необходимой привычкой, позволяющей избежать осложнений.
Источник
