Сосуды на коже это
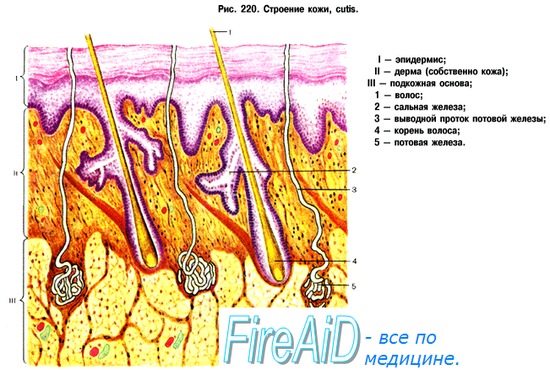
Кожа является самым крупным органом человека и выполняет важную защитную функцию. Также по коже каждого человека можно судить о его молодости и красоте. Чтобы кожный покров справлялся с возложенными на него функциями и был крепким и эластичным, коже, как и любому другому органу, необходимо питание. Эту задачу выполняют кожные сосуды.
| Сосуды кожи представляют собой развитую сеть кровеносных сосудов. | |
Помимо своей основной роли – питать слой дермы, доставляя с кровью необходимые для этого вещества, сосуды принимают участие в процессе кровообращения, т. к. они вмещают до одного литра крови.
Расположение кровеносных сосудов
Кожа имеет две сети кровеносных сосудов – поверхностную и глубокую.
Глубокая сосудистая сеть доставляет кровь к волосяным мешочкам и потовым железам. Она образована артериями, идущими из подкожной клетчатки. В дерме они разветвляются на более мелкие кровеносные сосуды. Далее от этой сосудистой сети отходят перпендикулярно вверх более мелкие кровеносные сосуды, которые образуют поверхностную сосудистую систему, расположенную в сосочковом слое дермы параллельно кожной поверхности. Эта сеть доставляет кровь к сальным железам, потовым протокам и к верхней части волосяных фолликул.
Артериальные капилляры, берущие начало в глубокой сосудистой сети, постепенно переходят в кожные вены. Венозных сплетений насчитывают четыре вида. Также в коже расположены две сети лимфатических сосудов: глубокая и поверхностная.
Особенности кровоснабжения кожи
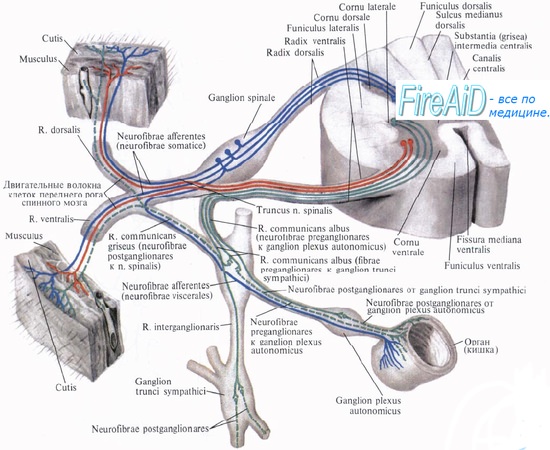
Одна из основных особенностей кровеносных сосудов кожи – это их способность рефлекторно суживаться или расширяться от внешнего воздействия на нервные окончания.
Раздражаются нервные окончания от воздействия на них высоких или низких температур, каких-либо механических действий (ударов или трения). Также влияние на них оказывают определенные химические вещества. Расширяться или сужаться кровеносные сосуды коже могут вследствие переживаний, которые испытывает человек: стыд, радость, гнев, волнение и др.
В коже находится большое количество артериовенозных анастомозов, которые играют значительную роль в терморегуляции. Больше всего их находится в коже ушных раковин, кончике носа, на пальцах рук и ног. Также кровоснабжение кожи оказывает влияние на правильное функционирование нервных окончаний и мышц.
Проблемы с кожными сосудами
Как правило, проблемы с сосудами кожи встречаются у женщин, т. к. эстроген оказывает на них расслабляющее действие. В период беременности или приема гормональных препаратов женщины больше подвержены риску расширения сосудов кожи. Также расширенные и лопнувшие сосуды могут быть следствием приема горячей пищи, алкогольных напитков или чувствительности к ультрафиолетовым лучам и высоким температурам. Авитаминоз и интоксикация тоже могут значительно ослабить стенки сосудов.
Расширение сосудов кожи
Расширенные кожные сосуды чаще всего бывают видны на лице и ногах (бедра, икры). Обычно этому недугу подвержены люди, имеющие предрасположенность к расширению капиллярных сосудов или те, у которых сосуды расположены слишком близко к поверхности кожи. Это обусловлено тем, что стенки сосудов быстро утрачивают эластичность и способность к сопротивлению различным воздействиям и повреждениям.
На лице расширенные сосуды появляются у людей, которые имеют сухую и тонкую кожу. После 30 лет верхний слой кожи – эпидермис, значительно истощается, и кожа становится более чувствительной к вредным факторам. Чтобы предотвратить последствия их воздействия, необходимо использовать защитные средства – специальные средства, задерживающие ультрафиолетовые лучи, а также укрепляющие крема.
Расширение сосудов на ногах может быть вызвано нарушением кровообращения. Если сосуды кожи изменены по каким-либо причинам, кровь не может свободно проходить по ним и ищет другие пути, вследствие чего в сосудах возникает высокое давление и вены расширяются.
Лопнувшие сосуды
Появление на коже «звездочек» говорит о лопнувших сосудах кожи. Это означает, что сосуды стали слабы и потеряли эластичность, следовательно, не могут выдержать давления, которое в них образовалось. Также лопнувшие сосуды могут быть последствием нарушенного кровообращения и появляться у людей, имеющих довольно здоровые сосуды кожи.
К сожалению, не всегда возможно контролировать состояние сосудов кожи, особенно если у человека есть врожденная предрасположенность к нарушению их правильного функционирования. Но как правило, сосуды не лопаются внезапно. Перед тем, как это случится, можно заметить другие симптомы – отеки, расширение сосудов, и принять скорейшие меры для предотвращения развития патологических процессов.
| Прекрасной профилактикой проблем, связанных с расширением сосудов является сбалансированное питание. Если пища богата витаминами и необходимыми коже микроэлементами, сосуды будут получать достаточное питание, и сбоев в их работе можно будет избежать. | |
Источник
Сосуды кожи впервые особенно тщательно были исследованы Шпальтегольцем в 1893 году; его данные иллюстрируются многочисленными рисунками с правильным указанием увеличения (смотрите фото ниже).
Кожа снабжается мелкими сосудами — артериями — со стороны подлежащей ткани. Везде, где кожа (cutis) подвижна, эти артерии резко извиты и легко растяжимы, без того, чтобы при этом нарушался приток крови по ним. В самом нижнем слое cutis артерии образуют богато анастомозирующее неправильное сплетение, от которого поднимаются мелкие веточки в кожу, проходя под прямым углом. Приблизительно в подсосочковой области они образуют субкапиллярное артериальное сплетение. Это сплетение правильное, с продолговатыми петлями и пробегает более или менее параллельно валикам сосочков. Величина петель в различных местах кожи различна и колеблется от 0,2 до 2 мм2. Самыми мелкими являются петли на кисти и стопе, где кожа обычно подвергается давлению.

От субкапиллярного сплетения отходят еще более мелкие артерии для снабжения папиллярных капилляров. Эти артерии не анастомозируют, и каждая снабжает небольшое, но разное количество сосочков. Шпальтегольц нашел, что величина снабжаемой области на подошве колеблется от 0,04 до 0,27 мм2.
Как правило, каждый сосочек снабжается центральной капиллярной петлей; артериальное колено этой петли обычно очень узко, а вершина петли и венозное колено часто имеют в диаметре до 0,02 мм и больше. Длина петель в общем колеблется между 0,2 и 0,4 мм. По сравнению с мышцами число капиллярных сосудов кожи крайне мало, но, по данным Августа Крога, планомерных исследований никогда не было проведено. По данным одного из исследований, произведенного в 1922 году, на тыльной поверхности кисти у человека было обнаружено 20 капиллярных петель на площади 0,5 мм2.
Капилляры папиллярной сети снабжают зародышевый слой эпидермиса различными веществами, необходимыми для его постоянного роста. Исходя из вычислений становится ясно, что среднее расстояние от капилляров до этого слоя равняется 50-100 микрон.
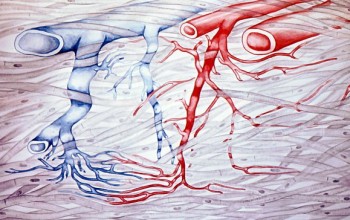
Венозные коленца папиллярных капилляров соединяются в венулы, которые возвращаются к первому субпапиллярному сплетению мелких вен непосредственно под сосочками. Все венулы, составляющие это сплетение, приблизительно одинаковой величины и в ширину имеют не больше сотых долей миллиметра (фото ниже).
 Фото сосудов кожи. Первое субкапиллярное венозные сплетения: несколько узких артериальных ветвей и петли капилляров. Увеличение X41. По Шпальтегольцу.
Фото сосудов кожи. Первое субкапиллярное венозные сплетения: несколько узких артериальных ветвей и петли капилляров. Увеличение X41. По Шпальтегольцу.
Первое субпапиллярное венозное сплетение многочисленными короткими анастомозами связано со второй узкопетлистой сетью кровеносных сосудов кожи; эта сеть лежит приблизительно на высоте субпапиллярного артериального, сплетения и состоит, как и первая, из очень узких венул.
Глубже в кожу идут еще два следующие сплетения с более крупными петлями; по большей части они состоят из более крупных вен. В нижнем из этих двух сплетений, именно в том, которое лежит на границе cutis и subcutis, в венах начинают встречаться клапаны; в венах собственно кожи клапаны отсутствуют.
Характерном особенностью кровоснабжения кожи является то, что в ней нет никаких капилляров, кроме сосочковых и обмен веществ должен происходить через венозную стенку, которая здесь очень тонка. В более глубоких слоях кожи более крупные вены сопровождаются многочисленными сосудами мелкого калибра: последние ответвляются от вен и на более глубоком уровне в них же и возвращаются.
Относительно величины поверхности сосудов для газообмена в коже человека неизвестно ничего определенно. Общая поверхность отдельных капилляров крайне мала и при расчете на см2 поверхности в среднем равняется 1-2 см2. Даже если принять во внимание для обмена всю поверхность вен, то она все же будет значительно меньше величины капиллярной поверхности в мышцах; средние расстояния между тканевыми элементами и кровеносными сосудами в коже также много больше, чем в мышцах. Несомненно, что это является анатомическим доказательством того факта, что обмен веществ в коже низок и, вероятно, не очень изменчив.
Источник
Оглавление темы “Кровоснабжение органов и тканей. Сопряженные функции сосудов. Микроциркуляция ( микрогемодинамика ).”: Кровоснабжение кожи. Интенсивность кровотока в сосудах кожи. Миогенная, гуморальная регуляция кровотока в коже.Кожа в большей степени, чем другие органы, подвержена прямому действию высоких и низких температур, ультрафиолетовых лучей, механических факторов и т. д. Кровоток по ее сосудам значительно превышает собственные нутритивные потребности. Это объясняется тем, что выполнение важнейшей функции кожи человека — участие в терморегуляции — определяется не активностью метаболических процессов в ней, а теплопереносящей функцией кровотока. В покое при нейтральной температуре внешней среды кожа получает от 5 до 10 % сердечного выброса. Суммарный кожный кровоток взрослого человека при этом составляет 200—500 мл/мин. В различных частях поверхности тела кожный кровоток значительно отличается. Например, в коже спины он составляет 9,5 мл/100 г/мин, на передней поверхности тела 15,5 мл/100 г/мин. Наиболее интенсивный кровоток отмечается в коже пальцев рук и ног, где находится большое количество артериовенозных анастомозов. Диапазон возможного возрастания кровотока в коже велик: отношение объемной скорости кровотока в покое к максимальной его величине составляет 1:8. Максимальной величины кожный кровоток у человека достигает при тепловом стрессе. В условиях высокой внешней температуры он может возрастать с 200—500 мл/мин до 2,5—3 л/мин, а при продолжительном нагревании организма человека (температура кожи 42 °С) увеличивается до 8 л/мин, составляя 50—70 % сердечного выброса.
Нервная регуляция кровоснабжения кожи обеспечивается широко представленной иннервацией ее сосудов (особенно артериовенозных анастомозов) симпатическими адренергическими сосудосуживающими волокнами. Повышение их активности обусловливает сужение кожных сосудов, а торможение — приводит к вазодилатации. Главным фактором в регуляции кожного кровотока является температура тела, снижение которой приводит к рефлекторному сужению как артериальных, так и венозных сосудов кожи, что способствует перемещению крови в глубокие вены и сохранению тепла. При общем охлаждении снижается кровоток как через артериовенозные анастомозы, так и через капилляры кожи. Эта реакция опосредована через гипоталамус, а эффектор-ными ее путями являются адренергические нервные волокна. При общем воздействии на организм высоких температур происходит увеличение кожного кровотока за счет, главным образом, раскрытия артериовенозных анастомозов, кровоток через которые увеличивается в 3—3,5 раза. Раскрытие анастомозов является следствием угнетения сосудосуживающей им-пульсации к кожным сосудам по симпатическим адренергическим волокнам, обусловливающим стимуляцию В-адренорецепторов. Медиаторами активной кожной вазодилатации являются гистамин и допамин. Гуморальная регуляция. В коже имеется большое количество тучных клеток — источника вазоактивных веществ. Дегрануляция тучных клеток и выделение вазоактивных веществ (гистамина, серотонина и др.) происходит при непосредственном воздействии на кожу ультрафиолетового облучения, механических и других факторов. В сосудах кожи имеются Н,-и Н2-гистаминовые рецепторы, опосредующие вазодилататорное действие эндогенного и экзогенного гистамина. Расширение сосудов кожи вызывает субстанция Р, оказывая при этом как прямое влияние на гладкую мышцу сосудов, так и опосредованное — через гистамин, выделяющийся из тучных клеток. В коже происходит биосинтез простагландинов. Внутрикожное введение простагландинов Е2 и Н2 вызывает расширение кожных сосудов, а простагландина F2a — сужение их.
Температура самой крови является фактором, играющим важную роль в локально действующих механизмах контроля сосудистых функций в коже. При локальном нагревании кожи имеет место увеличение капиллярного кровотока без существенных изменений кровотока через артериовенозные анастомозы. В механизме вазодилатации при локальном нагревании кожи большую роль играет освобождение вазоактивных веществ (АТФ, субстанция Р, гистамин) и накопление метаболитов. Однако большее значение в развитии гиперемии в этом случае имеет прямое действие тепла на гладко-мышечные элементы кожных сосудов. При повышении температуры крови снижается миогенный тонус и уменьшаются реакции гладких мышц сосудов кожи на симпатическую импульсацию и вазоконстрикторные вещества, в частности на норадреналин. Снижение адренореактивности гладких мышц кожных сосудов под влиянием гипертермии связано с уменьшением чувствительности их альфа-адренорецепторов. При локальном действии на кожу низких температур имеют место вазоконстрикции и снижение кожного кровотока, что обусловлено как повышением сосудистого тонуса, так и увеличением вязкости крови. – Также рекомендуем “Кровоснабжение почки ( почек ). Интенсивность кровотока в сосудах почки ( почек ). Миогенная, гуморальная регуляция кровотока в почке ( почках ).” |
Источник
Дата публикации 25 ноября 2020Обновлено 25 ноября 2020
Определение болезни. Причины заболевания
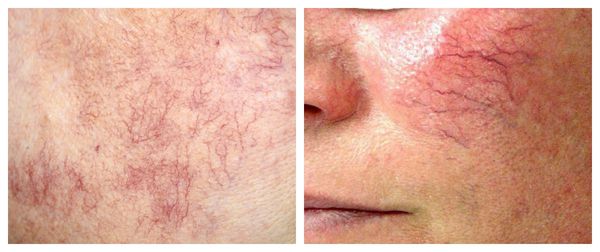
Купероз — это заболевание кожи, которое развивается из-за хрупкости капиллярных стенок и локального нарушения кровообращения. Сопровождается нарушением цвета кожи, потерей её эластичности и появлением телеангиэктазий — сосудистых звёздочек или сеточек [1].
Как правило, купероз не является самостоятельной болезнью. Это симптом, который сопутствует основному заболеванию.
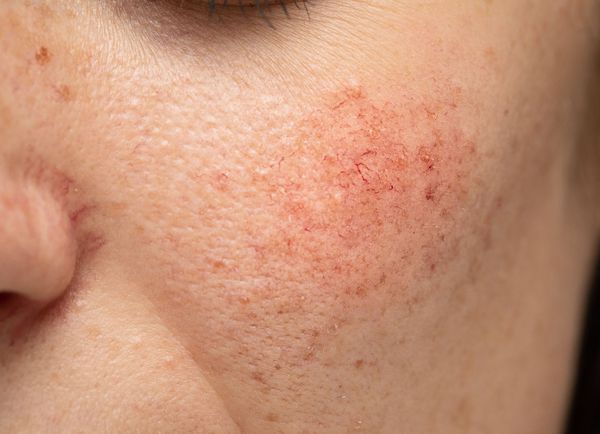
Расширение и ломкость сосудов сосудов происходят по ряду причин. Ими могут быть как внутренние, так и внешние факторы.
Внутренние факторы:
- розацеа — основная причина развития купероза;
- физиологические гормональные изменения — в подростковом возрасте, во время беременности, климакса или при приёме гормональных контрацептивов;
- заболевания яичников, щитовидной и поджелудочной железы;
- заместительная терапия эндокринной патологии [5];
- сердечно-сосудистые заболевания (артериальная гипертензия и атеросклероз);
- заболевания пищеварительной системы (гастрит, дисбактериоз кишечника, болезни печени и поджелудочной железы);
- склеродермия и наследственные аутоиммунные заболевания (болезнь Стерджа — Вебера, синдром Луи — Бар, болезнь Рандю — Ослера).
При гормональных нарушениях обособленные частички гормонов вступают во взаимодействие с рецепторными клетками, образуя биологически активные биологические соединения. Эти соединения влияют на стенки сосудов, уменьшают их упругость и эластичность, делая их ломкими.
Во время беременности происходит серьёзная гормональная перестройка организма. Сосуды могут не выдержать такую нагрузку и расшириться. Так как такая перестройка временная, в течение 2-3 месяцев после родов сосуды обычно восстанавливаются. Но из-за развития других заболеваний (например, гипертонии) сужение сосудов после родов может и не произойти.
При наследственных аутоиммунных заболеваниях количество нитевидного белка, придающего упругость и эластичность сосудистым стенкам, уменьшается и сосуды становятся ломкими. Склеродермия сопровождается отторжением соединительной ткани. Это также сказывается на сосудах.
При розацеа поражаются сальные железы, волосяные луковицы и капилляры кожи лица. За счёт стойкого расширения сосудов и прилива крови появляются телеангиэктазии.
Внешние факторы:
- вредные привычки (курение, злоупотребление алкоголем);
- неправильное питание (употребление большого количества кофе, шоколада, острой и горячей пищи);
- перепады температуры;
- ультрафиолетовое облучение.
Курение влияет на сосуды, разрушая баланс липидов в крови. Липиды — это жиры, которые влияют на обмен веществ у человека. Разрушенные частицы из липидного баланса оседают на сосудистых стенках, закупоривая их просвет. Сердце с возросшей нагрузкой проталкивает кровь по сосудам, в результате в сосудах с венозной и артериальной кровью образуется разное давление, что приводит к расширению капиллярной сети.
Чрезмерное употребление алкоголя также способствует скоплению жиров в сосудистых стенках, а этанол расширяет капилляры. Он снижает давление крови за счёт расслабления сосудистых стенок, тем самым эластичность сосудов теряется и они остаются расширенными.
Люди с чувствительной и светлой кожей наиболее подвержены развитию купероза, особенно под влиянием перепадов температуры и ультрафиолетового излучения. Такая кожа быстро реагирует на внешние факторы, что способствует повреждению стенок сосудов.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы купероза
Купероз может проявляться на любых участках кожи, например на ногах, спине или грудной клетке, но чаще — на лице: в области крыльев носа, лба, подбородка и щёк [9]. Это обусловлено эластичностью и небольшой толщиной кожи.
Из-за нарушения целостности сосудистой стенки образуются небольшие кровоизлияния, которые становятся заметны невооружённым глазом. Вначале появляются розово-красные или тёмно-фиолетовые сосудистые звёздочки и сеточки. Их цвет зависит от степени поражения и диаметра сосудов (от 1-2 мм до 4-5 см).
Боль не характерна, но может возникнуть чувство жжения или зуда. При расширении вен на ногах появляется мышечная слабость, тяжесть в конечностях при ходьбе.
На фоне поражения печени может появится зуд. Такой печёночный зуд возникает под влиянием желчных кислот. Они формируются из холестерина в печёночных клетках, после транспортируются вместе с током желчи в желчный пузырь и двенадцатиперстную кишку. При нарушении транспортировки желчных кислот они попадают в кровоток. Кислоты накапливаются в организме, что и приводит к зуду кожи.
При наследственных аутоиммунных заболеваниях соединительной ткани расширение капилляров сопровождается поражением сосудов и неспецифическим воспалительным процессом, который возникает под влиянием множества внешних и внутренних факторов.
Если не заняться лечением, симптомы купероза начинают прогрессировать. Капилляры значительно расширяются, кровь в них застаивается, из-за чего сосуды становятся синюшно-фиолетового цвета. На других участках кожи нарушается приток крови и выработка коллагена, кожа тускнеет, теряет эластичность, становится более дряблой.

Патогенез купероза
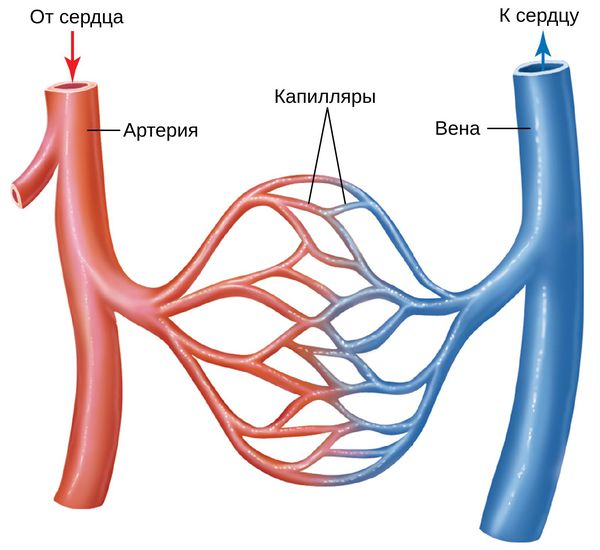
Кожу кровоснабжают поверхностные и глубокие сосудистые сплетения: капилляры, прекапиллярные сосуды, артерии и вены. Поверхностная сосудистая сеть находится в сосочковом слое дермы, глубокая — в нижних слоях дермы и гиподерме (подкожно-жировой клетчатке). Сообщаются эти сплетения при помощи анастомозов — соединений между кровеносными сосудами [2].
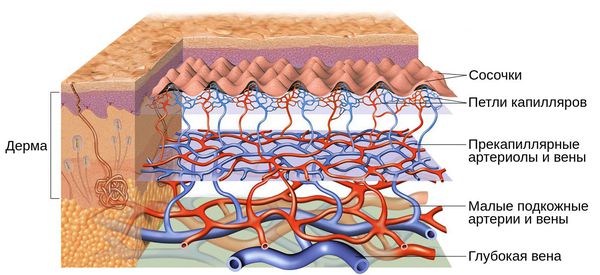
Под влиянием различных факторов образуется большое количество вазоактивных веществ, влияющих на тонус и диаметр сосудов. Среди них эндотелин, простагландины, простациклины и оксид азота [2]. Процесс сужения и процесс расширения сосудов находятся в своеобразном балансе и уравновешивают друг друга. Однако при постоянном воздействии провоцирующих факторов этот баланс нарушается и смещается в сторону расширения сосудов. Вначале развивается временный, а затем постоянный эритроз — покраснение кожи в области щёк и носа. В дальнейшем стойкий эритроз приводит к появлению телеангиэктазий. Если в среднем диаметр нормальных мелких сосудов составлял 5-10 микрон, то при куперозе они расширяются до 100 микрон — их диаметр увеличивается в 10 раз.
Телеангиэктазии могут быть единичными и множественными, локальными или распространёнными, мелкими и крупными, бледно-розовыми и синюшно-фиолетовыми. Красные тонкие сосудистые звёздочки, не выступающие над поверхностью кожи, развиваются из капилляров и артериол. Более широкие, синеватые телеангиэктазии, выступающие над поверхностью кожи, формируются из венул.
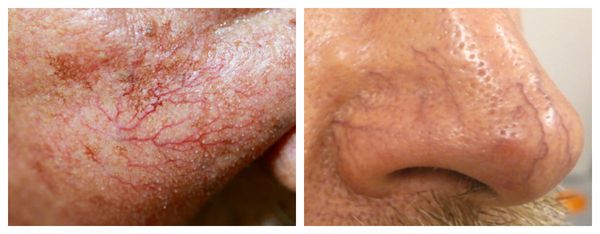
Внешний вид повреждённого капилляра может меняться: если первоначально он был тонким и красным, то затем становится синим. Это происходит из-за хронически повышенного гидростатического давления в капиллярах со стороны венозной крови. Гидростатическое давление — это явление, при котором на артериальном конце капилляра давление больше, чем на венозном. Приток крови становится больше, чем надо, и стенки венозных капилляров расширяются.
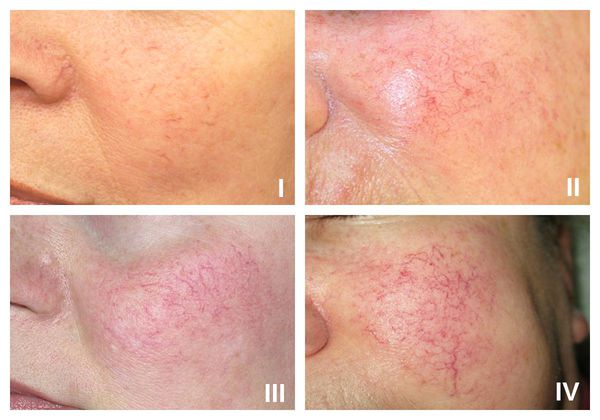
Классификация и стадии развития купероза
В рамках розацеа выделяют четыре стадии купероза:
- I стадия — начало болезни. Отмечается периодические ощущения “приливов”. Кожа краснеет на щеках, иногда на туловище, руках и кистях [6]. На этой стадии сосуды ещё эластичны, могут полностью сократиться. Поэтому интенсивность красноты постепенно уменьшается и исчезает самостоятельно, не оставляя никаких следов. На фоне покраснения наблюдается сухость кожи и не больше 2-3 расширенных капилляров.
- II стадия. Наблюдается более стойкое покраснение в области щёк при любом прикосновении к коже лица, даже во время умывания. Появляется сосудистый рисунок в виде сосудистых звездочек, жжение, покалывание, незначительный зуд.
- III стадия. Также отмечается стойкое покраснение и сосудистая сеточка. Сосуды расширились, потеряли тонус и эластичность, не сокращаются. Усиливается сухость кожи, что приводит к развитию воспалительной реакции.
- IV стадия. В процесс вовлекаются почти все сосуды лица. Из-за спазмирования сосудов появляются бледные участки кожи.
Осложнения купероза
Единственное осложнение купероза — преждевременное старение кожи. Из-за нарушенного кровоснабжения она недополучает кислорода и питательных веществ [8]. В результате становится тусклой, дряблой, сухой, а видимые сосуды кожи вызывают эстетический дискомфорт.
Однако не стоит забывать, что купероз может быть проявлением сердечно-сосудистых, эндокринных, гастроэнтерологических или наследственных аутоиммунных заболеваний. Поэтому чтобы не допустить развития осложнений основной болезни, важно обратиться к врачу при первых признаках купероза.
Диагностика купероза
Распознать купероз по клиническим проявлениям не оставляет труда. Однако самостоятельно поставить правильный диагноз невозможно: купероз может быть проявлением начальной стадии наследственного аутоиммунного заболевания, патологии соединительной ткани и других болезней. Поэтому за помощью необходимо обратиться к врачу. Только доктор сможет установит причину купероза и подобрать правильное лечение.
При сборе анамнеза врач уточняет, какие факторы могли повлиять на развитие болезни: есть ли у пациента жалобы на щитовидную железу или яичники, были ли у него заболевания, связанные с нарушением гормонального фона [3].
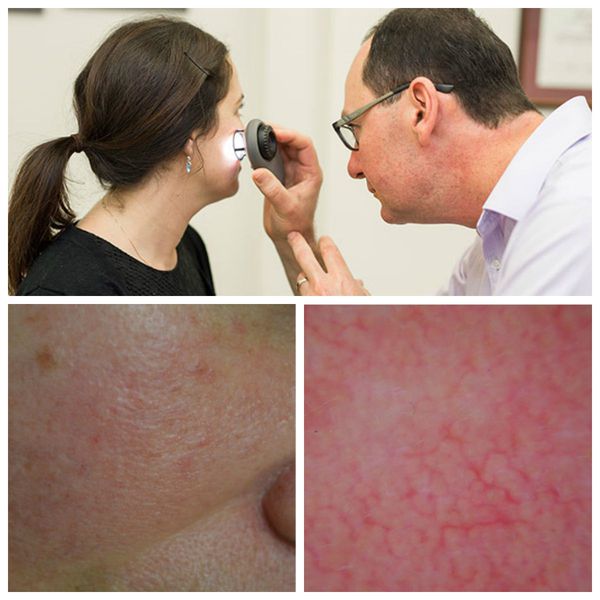
Для лучшей визуализации поражения кожи во время осмотра используют дерматоскоп. Он позволяет разглядеть тонкие паутинки расширенных сосудов, которые не видны невооружённым глазом.
Далее врач назначает необходимые лабораторные и инструментальные исследования, чтобы выявить основное заболевание, ставшее причиной развития купероза:
- общий анализ мочи (ОАМ) — делается для определения функции почек;
- общий анализ крови (ОАК) с лейкоцитарной формулой — позволяет выяснить, какие нарушения есть в организме;
- биохимический анализ крови — также позволяет выявить изменения в организме, например в пищеварительном тракте или печени;
- анализы на свободный тироксин (Т4), тиреотропный гормон (ТТГ), прогестерон, тестостерон — обнаруживает гормональные нарушения;
- УЗИ щитовидной железы;
- УЗИ органов брюшной полости.
Все эти анализы обязательны, особенно для пациентов с тонкой чувствительной кожей. Они дают полную картину и позволяют назначить правильное лечение.
Лечение купероза
Лечение купероза должно быть направлено не только на устранение косметического дефекта, но и на борьбу с основным заболеванием, которое привело к поражению капилляров. Поэтому оно может потребовать участия не только дерматолога, но и других специалистов: эндокринолога, кардиолога, гастроэнтеролога или ревматолога.
В настоящее время существует много методов, которые помогают избавиться от купероза. Только врач может назначить то, что непосредственно подойдёт пациенту.
На ранних стадиях заболевания (I и II стадии) возможно амбулаторное лечение в виде мазей с флавоноидами (например, Троксевазин), таблеток Аскорутин, а также витаминов группы С, Р. Они укрепляют стенки сосудов и препятствуют развитию рецидива [5].
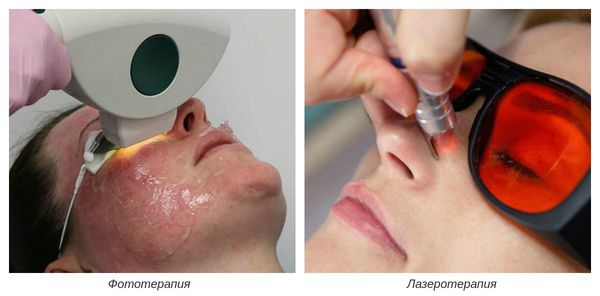
На III-IV стадиях болезни показано удаление расширенных сосудов при помощи аппаратных методов лечения. К ним относятся: электрокоагуляция, фототерапия, лазеротерапия и озонотерапия [10].
- Электрокоагуляция — удаление повреждённых сосудов под воздействием электрического тока. Процедура безболезненная, её повторяют от 3 до 5 раз.
- Фототерапия — восстановление сосудов при помощи фотовспышек. Процедура выполняется с помощью аппарата, излучающего интенсивный импульсный свет (IPL).
- Лазеротерапия — сужение сосудов под воздействием лазерного луча [4]. Наиболее эффективным при куперозе является неодимовый лазер. Не повреждая кожу, он нагревает гемоглобин крови, тем самым как бы “запаивает” сосуд, и сосудистые звёздочки буквально исчезают.
- Озонотерапия — введение озоно-кислородной смеси в просвет повреждённого сосуда. Данная смесь обладает выраженным лечебным действием, улучшает кровообращение и ускоряет восстановление тканей.
Во время беременности лечение купероза проводят при необходимости, но только после 12-й недели, так как до 12-й недели идёт формирование плода [1]. Опасность связана с внешним и психологическим состоянием будущей мамы. Из-за постоянных стрессов понижается и без того ослабленный иммунитет. На этом фоне обостряются хронические нарушения, которые могут повлиять на формирование и развитие плода.
Беременным и кормящим противопоказана электрокоагуляция, фото- и лазеротерапия. Если во время беременности купероз возник на фоне розацеа, то не рекомендуется принимать изотретиноин и тетрациклин, так как эти препараты негативно влияют на плод [11].
Прогноз. Профилактика
Обращая внимание на кожу, зная симптомы заболевания, можно на ранних стадиях обратиться к специалисту и вовремя устранить купероз.
Прогноз зависит от причин, вызвавших расширение и ломкость сосудов. Если развитие купероза связано с хроническими заболеваниями, особенно розацеа, лечение будет наиболее длительным. Оно требует постоянного наблюдения у специалиста. При прекращении лечения или воздействии любого фактора риска возможны периоды обострения.
Чтобы не допустить развитие купероза, необходимо придерживаться несложных правил:
- отказаться от вредных привычек;
- придерживаться правильного питания;
- пересмотреть свой образ жизни;
- правильно ухаживать за кожей;
- избегать прямых солнечных лучей;
- использовать кремы с солнцезащитным фактором;
- летом с 12:00 до 17:00 не находиться на солнце;
- зимой использовать питательные кремы, которые противостоят воздействию внешних неблагоприятных факторов [5].
При очищении кожи лица рекомендуется использовать специальные мягкие очищающие средства, которые предохраняют кожу от обезвоживания. Пользоваться мыльными пенками и мылом не желательно, так как они разрушают липидный слой, который защищает кожу от испарения молекул воды. Также нужно отказаться от использования губки, спонжа, щёточек, кисточек, пилингов, скрабов и средств, содержащих спирт. Они будут раздражать и сушить кожу [10].
Умываться нужно только тёплой водой. Для снятия декоративной косметики с сухой кожи желательно использовать специальные сливки или молочко. В их составе содержатся масла, которые питают и увлажняют кожу.
Крема, в которых есть ланолиновая кислота, витамины группы С, К, Е, также питают кожу и укрепляют стенки кровеносных сосудов. Перед сном можно обработать кожу успокаивающей сывороткой.
Немаловажную роль в профилактике купероза играет питание. Еда должна быть богата витаминами:
- витамин Р содержится в моркови, гречке, красном болгарском перце, спарже и петрушке;
- витамин К — в шпинате, белокочанной капусте, петрушке, спарже, брокколи, сушеных специях, водорослях и листьях одуванчика;
- витамин С — в луке, цитрусовых, чёрной смородине и квашеной капусте;
- витамин D — в молочных продуктах;
- Омега-3 — в рыбных продуктах, особенно в рыбьем жире.
Пищу желательно готовить на пару или запекать. Также рекомендуется соблюдать водный режим: выпивать 1,5-2,0 литра воды в день. Можно пить зеленый чай. Вода должна быть негазированной, так как газированная вода усиливает кислотность слизистой желудка и рефлекторное расширение сосудов лица. То же самое происходит и при употреблении острой, солёной пищи, кофе и шоколада [10].
Источник